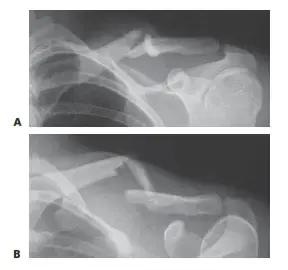
متلازمة الحيز الخلفي العميق الجهدي المزمن: دليل شامل للتشخيص والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
متلازمة الحيز الخلفي العميق الجهدي المزمن هي حالة تسبب ألمًا شديدًا في الجزء الخلفي السفلي من الساق أثناء المجهود البدني، ناتجة عن ارتفاع الضغط داخل الحيز العضلي. تشخيصها يعتمد على قياسات الضغط، وعلاجها الفعال غالبًا ما يكون جراحيًا لتحرير اللفافة العضلية، مما يوفر راحة دائمة ويساعد على استئناف الأنشطة.
الخلاصة الطبية السريعة: متلازمة الحيز الخلفي العميق الجهدي المزمن هي حالة تسبب ألمًا شديدًا في الجزء الخلفي السفلي من الساق أثناء المجهود البدني، ناتجة عن ارتفاع الضغط داخل الحيز العضلي. تشخيصها يعتمد على قياسات الضغط، وعلاجها الفعال غالبًا ما يكون جراحيًا لتحرير اللفافة العضلية، مما يوفر راحة دائمة ويساعد على استئناف الأنشطة.
مقدمة عن متلازمة الحيز الخلفي العميق الجهدي المزمن
يُعد ألم الجزء الخلفي العميق من الساق السفلية تحديًا كبيرًا في التشخيص والعلاج، وغالبًا ما يتم الخلط بينه وبين حالات أكثر شيوعًا مثل متلازمة إجهاد قصبة الساق الإنسية (MTSS) أو ما يعرف بـ "جبائر قصبة الساق". ومع ذلك، يكمن الاختلاف الجوهري في علم الأمراض الكامن والموقع التشريحي. فبينما تتعلق متلازمة إجهاد قصبة الساق الإنسية عادةً بالتهاب السمحاق أو إجهاد العظام على طول القشرة الخلفية الإنسية لعظم الساق، فإن ألم الحيز الخلفي العميق يشمل الهياكل الموجودة داخل الحيز اللفافي الخلفي العميق، وبالدرجة الأولى عضلات الظنبوب الخلفية، والعضلة المثنية الطويلة للأصابع (FDL)، والعضلة المثنية الطويلة لإبهام القدم (FHL)، وحزمتها الوعائية العصبية المرتبطة بها. السبب الأكثر شيوعًا لألم الحيز الخلفي العميق الذي يستدعي التدخل الجراحي هو متلازمة الحيز الجهدي المزمن (CECS) .
تتميز متلازمة الحيز الجهدي المزمن بألم وتيبس، وأحيانًا أعراض عصبية (مثل التنميل أو الضعف) تحدث أثناء ممارسة الرياضة وتختفي مع الراحة. تنشأ هذه الأعراض من زيادة مؤقتة في الضغط داخل الحيز العضلي أثناء المجهود، مما يؤدي إلى نقص التروية الدموية وانضغاط الأعصاب. على الرغم من أن الحيزين الأمامي والجانبي من الساق يتأثران بشكل متكرر، إلا أن متلازمة الحيز الجهدي المزمن الخلفي العميق، سواء كانت منفصلة أو مجتمعة مع حيز آخر، موثقة جيدًا وتتطلب تشخيصًا دقيقًا.
تنتشر هذه المتلازمة بشكل خاص بين الرياضيين الذين يمارسون أنشطة تتضمن تأثيرات متكررة مثل الجري لمسافات طويلة، وكرة القدم، وكرة السلة، والتدريب العسكري. تشير البيانات الوبائية إلى أن متلازمة الحيز الجهدي المزمن تمثل ما يصل إلى 20% من آلام الساق المرتبطة بالجهد لدى الرياضيين، مع كون إصابة الحيز الخلفي العميق جزءًا كبيرًا من هذه الحالات، على الرغم من أن المعدلات المحددة لمتلازمة الحيز الجهدي الخلفي العميق المعزولة أقل وضوحًا وغالبًا ما يتم الإبلاغ عنها بالاقتران مع الحيزات الأخرى. يبدو أن الذكور والإناث يتأثرون بالتساوي، وعادة ما يكون ذلك في العقدين الثاني والثالث من العمر.
إن وجود مستوى عالٍ من الشك ضروري، حيث يؤدي التشخيص الخاطئ غالبًا إلى استمرار الأعراض والعلاج التحفظي غير الفعال. تشمل التشخيصات التفريقية الواسعة متلازمة إجهاد قصبة الساق الإنسية، وكسور الإجهاد في عظم الساق، وانحباس الأعصاب (مثل العصب الظنبوبي)، ومتلازمة انحباس الشريان المأبضي، والتهاب الأوتار، والعرج الوعائي.
في مدينة صنعاء، يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، المرجع الأول في تشخيص وعلاج متلازمة الحيز الخلفي العميق الجهدي المزمن. بفضل خبرته الواسعة ومعرفته العميقة بأحدث التقنيات التشخيصية والعلاجية، يقدم الدكتور هطيف رعاية متكاملة وشاملة للمرضى، بدءًا من التقييم الدقيق وصولاً إلى الجراحة المتقدمة وبرامج إعادة التأهيل المصممة خصيصًا لضمان أفضل النتائج.
فهم تشريح الساق الخلفي العميق ودوره في المتلازمة
يُعد الحيز الخلفي العميق للساق مساحة تشريحية مميزة وحيوية لوظيفة الكاحل والقدم. تتكون حدوده الأمامية من الغشاء بين العظمي والسطح الخلفي لعظمي الساق والشظية، وخلفيًا بواسطة اللفافة الساقية المستعرضة العميقة، وإنسيًا بواسطة عظم الساق، ووحشيًا بواسطة عظم الشظية والحاجز العضلي الذي يفصله عن الحيز الجانبي.
يحتوي هذا الحيز على ثلاث عضلات رئيسية:
- العضلة الظنبوبية الخلفية (Tibialis Posterior TP): تنشأ من الغشاء بين العظمي والأسطح الخلفية لعظمي الساق والشظية، وتتصل بالحدبة الزورقية، والعظام الإسفينية، وقواعد الأمشاط 2-4. إنها العضلة الرئيسية التي تقوم بالقلب الداخلي وبسط القدم (plantarflexor)، وهي ضرورية لدعم القوس الديناميكي للقدم.
- العضلة المثنية الطويلة للأصابع (Flexor Digitorum Longus FDL): تنشأ من السطح الخلفي لعظم الساق، وتتجه إنسيًا لتتصل بالسلاميات البعيدة للأصابع الأربعة الجانبية. وظيفتها هي ثني الأصابع الأربعة الجانبية وبسط الكاحل (plantarflexion).
- العضلة المثنية الطويلة لإبهام القدم (Flexor Hallucis Longus FHL): تنشأ من السطح الخلفي لعظم الشظية، وتتجه وحشيًا لتمر تحت الناتئ السندي قبل أن تتصل بالسلامية البعيدة لإبهام القدم. وظيفتها الأساسية هي ثني إبهام القدم، والمساهمة في الدفع أثناء المشي، وتساعد أيضًا في بسط الكاحل.
تتكون الحزمة الوعائية العصبية للحيز الخلفي العميق من العصب الظنبوبي، والشريان الظنبوبي الخلفي، وأوردته المصاحبة. تقع هذه الهياكل سطحية لعضلات الحيز الخلفي العميق ولكنها عميقة للعضلة النعلية، وتمر بين طبقات اللفافة الخلفية السطحية والعميقة. يوفر العصب الظنبوبي التعصيب الحركي لجميع عضلات الحيز الخلفي العميق والتعصيب الحسي لأسفل القدم. يغذي الشريان الظنبوبي الخلفي هذه العضلات ويعطي فروعًا للكاحل والقدم.
إن اللفافة الساقية المستعرضة العميقة، والمعروفة أيضًا بلفافة الحيز الخلفي العميق، هي طبقة لفافية قوية وغير مرنة تغلف هذه العضلات والهياكل الوعائية العصبية. في سياق متلازمة الحيز الجهدي المزمن، تصبح هذه اللفافة صلبة وغير قادرة على استيعاب الزيادة الطبيعية في حجم العضلات الناتجة عن ممارسة الرياضة (والتي قد تصل إلى 20%). يؤدي هذا عدم المرونة إلى ارتفاع الضغط داخل الحيز، مما يضغط على الحزمة الوعائية العصبية ويعرض تروية العضلات للخطر، مما يؤدي إلى ألم إقفاري وأعراض عصبية.
إن الدور الميكانيكي الحيوي لهذه العضلات، وخاصة العضلة الظنبوبية الخلفية في استقرار القدم وامتصاص الصدمات أثناء المشي، يعني أنها نشطة للغاية أثناء أنشطة تحمل الوزن. يمكن أن يؤدي الإفراط في الاستخدام أو التحميل المتكرر إلى تضخم العضلات، مما يزيد من تفاقم زيادة الضغط داخل الغلاف اللفافي المقيد. إن فهم هذه العلاقة التشريحية الدقيقة والطبيعة غير المرنة لللفافة المستعرضة العميقة أمر بالغ الأهمية لنجاح عملية تحرير اللفافة الجراحية.


أسباب وعوامل خطر متلازمة الحيز الخلفي العميق الجهدي المزمن
تنشأ متلازمة الحيز الخلفي العميق الجهدي المزمن بشكل أساسي من ديناميكية بسيطة ومعقدة في آن واحد: زيادة حجم العضلات داخل حيز مغلق بلفافة غير مرنة. لفهم الأسباب وعوامل الخطر، يجب أن نغوص في الآلية التي تؤدي إلى هذه الحالة المؤلمة.
الآلية الأساسية للمتلازمة
عند ممارسة الرياضة أو الأنشطة البدنية التي تتطلب جهدًا عضليًا متكررًا، تتدفق كمية أكبر من الدم إلى العضلات العاملة. هذا التدفق المتزايد للدم، بالإضافة إلى السوائل الأيضية التي تنتجها العضلات، يؤدي إلى تضخم مؤقت في حجم العضلات. في الظروف الطبيعية، تكون اللفافة المحيطة بالعضلات مرنة بما يكفي لتسمح بهذا التوسع دون زيادة كبيرة في الضغط.
ولكن في حالات متلازمة الحيز الجهدي المزمن، تصبح اللفافة العضلية (خاصة اللفافة الساقية المستعرضة العميقة في هذا السياق) سميكة وغير مرنة. هذا التصلب يمنع الحيز العضلي من التوسع الكافي لاستيعاب زيادة حجم العضلات أثناء المجهود. ونتيجة لذلك، يرتفع الضغط داخل الحيز بشكل كبير. يؤدي هذا الارتفاع في الضغط إلى:
- انضغاط الأوعية الدموية: تضيق الأوعية الدموية، مما يقلل من تدفق الدم والأكسجين إلى العضلات والأعصاب (نقص التروية). هذا النقص في الأكسجين يسبب الألم والإحساس بالتيبس والحرقان.
- انضغاط الأعصاب: يؤدي الضغط المرتفع إلى انضغاط الأعصاب المارة عبر الحيز، مما يسبب أعراضًا عصبية مثل التنميل، والوخز، والضعف، وفي بعض الحالات النادرة قد يؤثر على وظيفة القدم.
تتفاقم هذه الأعراض مع استمرار المجهود وتتحسن بشكل ملحوظ عند الراحة، حيث ينخفض الضغط داخل الحيز مع عودة العضلات إلى حجمها الطبيعي.
عوامل الخطر الرئيسية
توجد عدة عوامل تزيد من خطر الإصابة بمتلازمة الحيز الخلفي العميق الجهدي المزمن، وتشمل:
-
الأنشطة الرياضية عالية التأثير والمتكررة:
- الجري لمسافات طويلة: هو أحد الأسباب الأكثر شيوعًا، حيث يتضمن حركة متكررة ومستمرة لعضلات الساق.
- الرياضات التي تتطلب الجري والتوقف المفاجئ: مثل كرة القدم، وكرة السلة، والتنس، والهوكي.
- التدريب العسكري: الجنود والرياضيون العسكريون معرضون بشكل خاص بسبب الأحمال التدريبية الشديدة والمستمرة.
- الأنشطة التي تتضمن القفز: مثل كرة الطائرة وكرة السلة.
- التغيرات المفاجئة في شدة التدريب: البدء ببرنامج تدريبي مكثف أو زيادة شدته فجأة دون تدرج يسمح للعضلات بالتكيف يمكن أن يؤدي إلى تفاقم الحالة.
- التقنيات الخاطئة في التدريب: الأداء غير الصحيح للحركات أو عدم استخدام الأحذية المناسبة يمكن أن يزيد من الضغط على عضلات الساق.
-
التركيب التشريحي:
- لفافة عضلية سميكة أو غير مرنة وراثيًا: بعض الأفراد قد يولدون بلفافة عضلية أكثر سمكًا أو أقل مرونة بشكل طبيعي، مما يجعلهم أكثر عرضة للإصابة.
- تضخم العضلات: الرياضيون الذين يمتلكون عضلات ساق كبيرة بشكل طبيعي أو الذين يكتسبون كتلة عضلية كبيرة في الساق قد يكونون أكثر عرضة لأن حيزهم العضلي قد لا يكون قادرًا على استيعاب هذا الحجم المتزايد.
- عمر المريض: غالبًا ما تظهر الحالة في العقدين الثاني والثالث من العمر، وهو العمر الذي يكون فيه الأفراد أكثر نشاطًا بدنيًا.
- الجنس: على الرغم من أن الحالات قد تكون أكثر شيوعًا في الذكور في بعض الإحصائيات العامة لمتلازمة الحيز الجهدي المزمن، إلا أن متلازمة الحيز الخلفي العميق الجهدي المزمن يبدو أنها تؤثر على الذكور والإناث بالتساوي.
- الحالات الطبية الأخرى: يمكن أن تزيد بعض الحالات من خطر الإصابة أو تجعل التشخيص أكثر تعقيدًا، مثل التشوهات البيوميكانيكية في القدم (مثل القدم المسطحة أو المفرطة في الكب)، أو ضعف العضلات المحيطة.
يُعد فهم هذه الأسباب وعوامل الخطر أمرًا حيويًا للوقاية والتشخيص المبكر. إذا كنت تمارس أيًا من هذه الأنشطة وتواجه أعراضًا مشابهة، فمن المهم استشارة طبيب متخصص مثل الأستاذ الدكتور محمد هطيف لتقييم حالتك بدقة وتحديد خطة العلاج المناسبة.
أعراض متلازمة الحيز الخلفي العميق الجهدي المزمن ومتى يجب استشارة الطبيب
تتميز متلازمة الحيز الخلفي العميق الجهدي المزمن بمجموعة من الأعراض النمطية التي تظهر بشكل متسق أثناء المجهود البدني وتتحسن مع الراحة. فهم هذه الأعراض ضروري للتعرف على الحالة في وقت مبكر وطلب المساعدة الطبية المتخصصة.
الأعراض الرئيسية لمتلازمة الحيز الخلفي العميق الجهدي المزمن
-
الألم:
- الموقع: يتركز الألم عادة في الجزء الخلفي السفلي من الساق، خلف عظم الساق مباشرة وعلى الجانب الإنسي (الداخلي) من الساق. قد يصفه البعض بأنه ألم عميق أو كليل، بينما يصفه آخرون بأنه حاد أو حارق.
- النمط: يبدأ الألم عادة بعد فترة محددة من النشاط البدني (مثل الجري لمسافة معينة أو بعد وقت محدد).
- الشدة: يزداد الألم تدريجيًا مع استمرار النشاط، وقد يصبح شديدًا لدرجة تمنع المريض من مواصلة النشاط.
- التحسن بالراحة: من السمات المميزة للمتلازمة أن الألم يختفي تمامًا أو يتحسن بشكل كبير خلال دقائق إلى ساعات بعد التوقف عن النشاط.
-
التيبس والضغط:
- يشعر المرضى غالبًا بإحساس بالضيق أو التيبس أو الامتلاء في الجزء الخلفي من الساق، وكأن الساق "ممتلئة" أو "تنفجر". هذا الإحساس يزداد مع المجهود.
-
الأعراض العصبية:
-
يمكن أن يؤدي انضغاط العصب الظنبوبي داخل الحيز إلى ظهور أعراض عصبية مثل:
- التنميل (Paresthesia): إحساس بالوخز أو التنميل في أسفل القدم أو أصابع القدم.
- الضعف: قد يشعر المريض بضعف في عضلات القدم أو صعوبة في تحريك أصابع القدم أو الكاحل، خاصة مع استمرار المجهود.
- الخدر: فقدان الإحساس في مناطق معينة من القدم.
-
يمكن أن يؤدي انضغاط العصب الظنبوبي داخل الحيز إلى ظهور أعراض عصبية مثل:
- التورم: قد يحدث تورم خفيف في المنطقة المصابة بعد المجهود، ولكنه ليس دائمًا سمة واضحة.
- الانتظام والتكرار: تتكرر الأعراض بشكل متسق وقابل للتنبؤ في كل مرة يمارس فيها المريض نفس النشاط بنفس الشدة.
التشخيصات التفريقية (الحالات المشابهة)
من المهم التفريق بين متلازمة الحيز الخلفي العميق الجهدي المزمن وحالات أخرى قد تسبب آلامًا مشابهة في الساق، وتشمل:
- متلازمة إجهاد قصبة الساق الإنسية (Shin Splints): غالبًا ما يكون الألم أكثر انتشارًا على طول عظم الساق، ولا يقتصر على الحيز العميق، وقد لا يكون مرتبطًا بزيادة الضغط داخل الحيز.
- كسور الإجهاد: ألم موضعي يزداد مع النشاط ولكنه قد لا يختفي تمامًا مع الراحة، ويكون مؤلمًا عند الجس المباشر على العظم.
- انحباس الأعصاب: ألم أو تنميل قد لا يكون مرتبطًا بالضرورة بالجهد البدني بنفس النمط.
- متلازمة انحباس الشريان المأبضي: تسبب أعراضًا مشابهة للعرج الوعائي، حيث يقل تدفق الدم إلى الساق أثناء المجهود.
- التهاب الأوتار: ألم موضعي حول الأوتار، يزداد مع حركة معينة.
- العرج الوعائي (Atherosclerotic Claudication): يحدث عادة في كبار السن بسبب تصلب الشرايين.
متى يجب استشارة الطبيب
يجب عليك استشارة طبيب متخصص في جراحة العظام، مثل الأستاذ الدكتور محمد هطيف ، إذا كنت تعاني من أي من الأعراض التالية:
- ألم في الساق يتكرر بانتظام أثناء النشاط البدني ويتحسن بالراحة.
- الألم الذي يزداد سوءًا تدريجيًا ويؤثر على قدرتك على أداء أنشطتك اليومية أو الرياضية.
- الشعور بالتنميل أو الوخز أو الضعف في القدم أو أصابع القدم أثناء المجهود.
- إذا كنت قد جربت العلاجات المنزلية أو الراحة ولم تشعر بتحسن.
- إذا كنت قلقًا بشأن طبيعة ألم ساقك، خاصة إذا كان الألم حادًا أو مفاجئًا أو مصحوبًا بتورم كبير أو تغير في لون الجلد.
التشخيص المبكر والدقيق أمر بالغ الأهمية لتجنب تفاقم الحالة وضمان الحصول على العلاج المناسب الذي يمكن أن يعيدك إلى أنشطتك المفضلة دون ألم.
كيف يتم تشخيص متلازمة الحيز الخلفي العميق الجهدي المزمن
يُعد تشخيص متلازمة الحيز الخلفي العميق الجهدي المزمن عملية شاملة تتطلب خبرة سريرية ودقة في التقييم. نظرًا لتشابه أعراضها مع العديد من الحالات الأخرى، فإن التشخيص التفريقي يلعب دورًا حاسمًا. في عيادة الأستاذ الدكتور محمد هطيف ، يتم اتباع نهج منهجي لضمان تشخيص دقيق وفعال.
1. التاريخ الطبي والفحص السريري
-
التاريخ الطبي المفصل:
يبدأ التشخيص بجمع معلومات دقيقة حول تاريخ المريض الطبي وأعراضه. يسأل الدكتور هطيف عن:
- طبيعة الألم (حارق، كليل، حاد).
- موقع الألم بدقة في الساق الخلفية العميقة.
- العوامل التي تثير الألم (نوع النشاط، مدته، شدته).
- العوامل التي تخفف الألم (الراحة).
- وجود أعراض عصبية مصاحبة مثل التنميل أو الوخز أو الضعف.
- تاريخ الإصابات السابقة أو الحالات الطبية الأخرى.
- مستوى النشاط البدني والرياضي للمريض.
-
الفحص السريري:
يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص شامل للساق والقدم، ويشمل ذلك:
- جس المنطقة: تحديد مناطق الألم أو التيبس أو التورم.
- تقييم قوة العضلات: اختبار قوة عضلات الحيز الخلفي العميق (الظنبوبية الخلفية، المثنية الطويلة للأصابع، المثنية الطويلة لإبهام القدم).
- تقييم الإحساس: اختبار الإحساس في مناطق القدم التي يغذيها العصب الظنبوبي.
- تقييم النبضات الوعائية: للتأكد من عدم وجود مشاكل في الدورة الدموية.
- تقييم نطاق حركة المفاصل: الكاحل والقدم.
- ملاحظة أي تشوهات بيوميكانيكية: في القدم أو المشية.
2. قياسات الضغط داخل الحيز العضلي (Intracompartmental Pressure Measurements)
هذا هو الاختبار الذهبي لتشخيص متلازمة الحيز الجهدي المزمن. يقوم الدكتور هطيف بإجراء هذا الاختبار بدقة لتقييم الضغط داخل الحيز الخلفي العميق للساق.
-
كيف يتم الإجراء:
- يتم إدخال إبرة رفيعة متصلة بجهاز قياس الضغط (مثل جهاز Stryker) داخل الحيز الخلفي العميق للساق.
-
يتم قياس الضغط في ثلاث مراحل:
- الضغط أثناء الراحة: قبل البدء بأي نشاط.
- الضغط بعد دقيقة واحدة من التمرين: يطلب من المريض أداء النشاط الذي يثير أعراضه (مثل الجري على جهاز المشي) حتى تظهر الأعراض، ثم يتم قياس الضغط بعد دقيقة واحدة من التوقف.
- الضغط بعد 5 دقائق من التمرين: يتم قياس الضغط مرة أخرى بعد خمس دقائق من التوقف.
-
معايير التشخيص المقبولة:
- ضغط راحة أعلى من 15 ملم زئبق.
- ضغط بعد دقيقة واحدة من التمرين أعلى من 30 ملم زئبق.
- ضغط بعد 5 دقائق من التمرين أعلى من 20 ملم زئبق.
- الأهمية: الأهم من الأرقام هو أن الاختبار يجب أن يعيد إنتاج أعراض المريض أثناء المجهود. إذا لم تظهر الأعراض أثناء الاختبار، فقد تكون النتائج غير حاسمة.
3. الفحوصات التصويرية (لتأكيد التشخيص واستبعاد الحالات الأخرى)
على الرغم من أن الفحوصات التصويرية لا تشخص متلازمة الحيز الجهدي المزمن بشكل مباشر، إلا أنها حيوية لاستبعاد التشخيصات التفريقية الأخرى التي قد تسبب أعراضًا مشابهة:
- الأشعة السينية (X-ray): تستخدم لاستبعاد كسور الإجهاد، أو الأورام العظمية، أو أي أمراض عظمية أخرى.
- الرنين المغناطيسي (MRI): يمكن أن يكون مفيدًا لاستبعاد حالات مثل التهاب الأوتار، أو تمزقات العضلات، أو الأورام، أو تفاعلات الإجهاد المبكرة التي قد لا تظهر في الأشعة السينية. قد يظهر أحيانًا سماكة في اللفافة أو وذمة عضلية بعد المجهود، ولكن هذه النتائج غير محددة للمتلازمة.
- الموجات فوق الصوتية الدوبلرية (Doppler Ultrasound) أو تصوير الأوعية بالرنين المغناطيسي (MRA): قد تكون ضرورية إذا اشتبه في وجود مشاكل وعائية مثل متلازمة انحباس الشريان المأبضي، خاصة لدى الرياضيين الشباب الذين يعانون من أعراض شبيهة بالعرج الوعائي.
من خلال الجمع بين التقييم السريري الدقيق، وقياسات الضغط داخل الحيز، والفحوصات التصويرية المناسبة، يستطيع الأستاذ الدكتور محمد هطيف تقديم تشخيص مؤكد لمتلازمة الحيز الخلفي العميق الجهدي المزمن، مما يمهد الطريق لخطة علاج فعالة ومخصصة.
خيارات علاج متلازمة الحيز الخلفي العميق الجهدي المزمن
يعتمد علاج متلازمة الحيز الخلفي العميق الجهدي المزمن على شدة الأعراض، ومدتها، ومدى استجابة المريض للعلاجات الأولية. في عيادة الأستاذ الدكتور محمد هطيف ، يتم تصميم خطة علاجية فردية تبدأ دائمًا بالخيارات غير الجراحية، والانتقال إلى الجراحة عند الضرورة.
1. العلاج غير الجراحي (التحفظي)
يُعد العلاج غير الجراحي هو الخط الأول لمعظم المرضى، خاصة في المراحل المبكرة أو الحالات ذات الأعراض الخفيفة إلى المتوسطة. ومع ذلك، تشير الأدبيات الطبية إلى أن معدل نجاح العلاج التحفظي للحالات المشخصة بوضوح والتي تستوفي معايير الضغط الجراحي غالبًا ما يكون منخفضًا (10-30%).
-
تعديل النشاط:
- الراحة النسبية: تقليل أو تغيير الأنشطة التي تثير الأعراض. هذا لا يعني التوقف التام عن الحركة، بل البحث عن أنشطة بديلة لا تسبب الألم (مثل السباحة أو ركوب الدراجات بدلاً من الجري).
- التدرج: العودة التدريجية والبطيئة إلى الأنشطة عالية التأثير.
-
العلاج الطبيعي:
- تمارين الإطالة: التركيز على إطالة عضلات الساق الخلفية العميقة (الظنبوبية الخلفية، المثنية الطويلة للأصابع، المثنية الطويلة لإبهام القدم) وعضلات الساق الأخرى (الربلة).
- تمارين التقوية: تقوية عضلات الساق والقدم لتحسين الدعم والاستقرار.
- تحليل المشية والبيوميكانيكا: تقييم كيفية المشي أو الجري لتحديد أي اختلالات قد تساهم في المشكلة وتصحيحها.
-
الأحذية وتقويم العظام (Orthotics):
- اختيار أحذية رياضية مناسبة توفر دعمًا و
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك