كتل القدم والكاحل الإنسية: دليلك الشامل للتشخيص والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
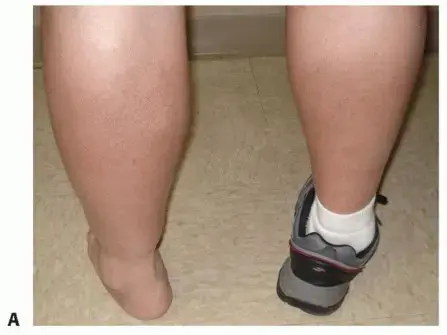
كتل القدم والكاحل الإنسية هي نتوءات أو تورمات تتطلب تشخيصًا دقيقًا لتحديد طبيعتها، بدءًا من الأورام الحميدة إلى حالات أكثر تعقيدًا. يقدم الأستاذ الدكتور محمد هطيف في صنعاء أحدث طرق التشخيص والعلاج، بما في ذلك التدخلات الجراحية المتخصصة لاستعادة الوظيفة وتخفيف الألم.
الخلاصة الطبية السريعة: كتل القدم والكاحل الإنسية هي نتوءات أو تورمات تتطلب تشخيصًا دقيقًا لتحديد طبيعتها، بدءًا من الأورام الحميدة إلى حالات أكثر تعقيدًا. يقدم الأستاذ الدكتور محمد هطيف في صنعاء أحدث طرق التشخيص والعلاج، بما في ذلك التدخلات الجراحية المتخصصة لاستعادة الوظيفة وتخفيف الألم.
مقدمة عن كتل القدم والكاحل الإنسية
تعد كتل أو نتوءات القدم والكاحل الإنسية (الجانب الداخلي) من المشكلات الشائعة التي قد تسبب قلقًا كبيرًا للمرضى، نظرًا لتأثيرها المحتمل على قدرتهم على المشي وممارسة الأنشطة اليومية. هذه الكتل ليست مجرد تورمات بسيطة، بل هي طيف واسع من الحالات المرضية التي تتراوح بين الآفات الحميدة للأنسجة الرخوة وصولًا إلى التشوهات العظمية الغضروفية المعقدة التي تؤثر على الوظائف الميكانيكية الحيوية الدقيقة للقدم والكاحل.
يشير "الحبل الإنسي" في القدم والكاحل عادةً إلى مجموعة الهياكل التي تدعم القوس الطولي الإنسي للقدم، وتشمل الوتر الظنبوبي الخلفي ومواضع ارتكازه، والعظم الزورقي، ومركب الرباط الزنبركي، والحزمة العصبية الوعائية المرتبطة بها. إن الألم أو وجود كتل محسوسة في هذه المنطقة يستدعي تحقيقًا شاملاً ودقيقًا، وذلك للدور الحيوي الذي تلعبه هذه الهياكل في استقرار القدم والقدرة على المشي.
في هذا الدليل الشامل، سنتعمق في فهم هذه الحالات، بدءًا من أسبابها وتشريحها المعقد، مرورًا بطرق التشخيص الحديثة، وصولًا إلى خيارات العلاج المتاحة، سواء كانت تحفظية أو جراحية. يهدف هذا الدليل إلى تزويد المرضى بالمعلومات اللازمة لاتخاذ قرارات مستنيرة بشأن صحتهم، مع التأكيد على أهمية الاستشارة الطبية المتخصصة.
إن التشخيص الدقيق أمر بالغ الأهمية، فهو يوجه استراتيجيات العلاج المناسبة، سواء كانت تحفظية أو جراحية. يهدف التدخل الجراحي إلى تخفيف الألم، واستعادة الوظيفة، ومنع تطور المرض، وفي بعض الحالات، استبعاد وجود أورام خبيثة.
التشريح المعقد للقدم والكاحل الإنسية
يُعد الفهم العميق للتشريح الدقيق للقدم والكاحل الإنسية أمرًا لا غنى عنه، ليس فقط للجراحين، بل أيضًا للمرضى لفهم طبيعة حالتهم. هذه المنطقة غنية بالهياكل الحيوية التي تعمل بتناغم للحفاظ على استقرار القدم ووظيفتها.
الهياكل العظمية
- العظم الزورقي (Navicular Bone): يُعتبر مكونًا أساسيًا للقوس الطولي الإنسي للقدم، ويتصل بعظم الكاحل (Talus) من الخلف وبالعظام الإسفينية (Cuneiforms) من الأمام. تُعد حدبة العظم الزورقي الموقع الرئيسي لارتكاز الوتر الظنبوبي الخلفي.
-
العظم الزورقي الإضافي (Accessory Navicular Os Tibiale Externum):
هو مركز تعظم إضافي يقع خلفي إنسي للعظم الزورقي الرئيسي.
- النوع الأول: عظم سمسمي ضمن الوتر الظنبوبي الخلفي، وعادة ما يكون بدون أعراض.
- النوع الثاني: عظم إضافي مثلثي أو على شكل قلب، يتصل بالعظم الزورقي بواسطة غضروف ليفي أو غضروف، وغالبًا ما يكون مصحوبًا بأعراض بسبب تهيج من الأحذية أو شد الوتر الظنبوبي الخلفي.
- النوع الثالث (العظم الزورقي القرني): هو عظم زورقي إضافي ملتحم مع حدبة زورقية رئيسية متضخمة وبارزة، وهو في الأساس عظم زورقي متضخم.
- عظم الكاحل (Talus) والعقب (Calcaneus): يشكلان المفصل تحت الكاحل، وهو ضروري لحركات الكب والاستلقاء. يتصل رأس عظم الكاحل بالعظم الزورقي، مكونًا جزءًا من المفصل الكاحلي الزورقي.
- العظم الإسفيني الإنسي والعظم المشطي الأول: يقعان أمام العظم الزورقي، ويساهمان في العمود الإنسي للقدم.
الهياكل الرباطية
- مركب الرباط الزنبركي (Spring Ligament Complex - Plantar Calcaneonavicular Ligament): يتكون من أشرطة علوية إنسية، ووسطى أخمصية، وسفلية أخمصية. هذا المركب حيوي لدعم رأس عظم الكاحل والقوس الطولي الإنسي، ويعمل بالتآزر مع الوتر الظنبوبي الخلفي. يُعد خلل وظيفته علامة مميزة لتسطح القدم المكتسب لدى البالغين.
- مركب الرباط الدالي (Deltoid Ligament Complex): هو المثبت الأساسي للكاحل الإنسي، وينشأ من الكعب الإنسي. توفر مكوناته (الظنبوبي الزورقي، الظنبوبي العقبي، الظنبوبي الكاحلي الأمامي/الخلفي) ثباتًا قويًا.
الهياكل الوترية
-
الوتر الظنبوبي الخلفي (Posterior Tibial Tendon PTT):
ينشأ من عظم الظنبوب والشظية الخلفيين، ويمر خلف الكعب الإنسي، ويرتكز بشكل أساسي على حدبة العظم الزورقي، مع ألياف إضافية تتجه إلى العظام الإسفينية، والعظم المكعبي، وقواعد العظام المشطية الثانية إلى الرابعة.
- الوظيفة: هو المثبت الديناميكي الأساسي للقوس الطولي الإنسي، والمسؤول عن انقلاب القدم الخلفية وضم مقدمة القدم. يعمل كباسط للمفصل تحت الكاحل وقابض أخمصي للكاحل.
- المرض: في متلازمة العظم الزورقي الإضافي، غالبًا ما يرتكز الوتر الظنبوبي الخلفي في العظم الإضافي، مما يغير سحبه وقد يسبب التهابًا في نقطة الارتكاز أو اعتلالًا وتريًا عند الغضروف. في خلل الوتر الظنبوبي الخلفي، يخضع الوتر لتنكس تدريجي، واستطالة، وتمزق في النهاية، مما يؤدي إلى تسطح القدم المكتسب لدى البالغين.
- وتر العضلة المثنية الطويلة للأصابع (Flexor Digitorum Longus FDL) ووتر العضلة المثنية الطويلة لإبهام القدم (Flexor Hallucis Longus FHL): تمر هذه الأوتار أيضًا خلف الكعب الإنسي وتُعد معالم جراحية مهمة. يقع وتر العضلة المثنية الطويلة للأصابع مباشرة خلف (أمامي) الوتر الظنبوبي الخلفي.
الهياكل العصبية الوعائية
- العصب الظنبوبي (Tibial Nerve): يمر خلف الكعب الإنسي، مصحوبًا بالشريان والأوردة الظنبوبية الخلفية (مشكلين الحزمة العصبية الوعائية). يتفرع عادة إلى الأعصاب الأخمصية الإنسية والوحشية قبل أو بعد السند العقبي.
- العصب العقبي الإنسي (Medial Calcaneal Nerve): يتفرع من العصب الظنبوبي، ويوفر الإحساس للكعب.
- العصب الصافن (Saphenous Nerve): عصب حسي سطحي، يرافق الوريد الصافن الكبير، ويمر على طول الجانب الأمامي الإنسي للساق والكاحل.
- الشريان والأوردة الظنبوبية الخلفية: حاسمة لتزويد القدم بالدم.

الميكانيكا الحيوية
يشكل الوتر الظنبوبي الخلفي، والرباط الزنبركي، والعظم الزورقي وحدة وظيفية حاسمة للحفاظ على القوس الطولي الإنسي.
*
العظم الزورقي الإضافي:
يمكن أن يعيق الانزلاق السلس للوتر الظنبوبي الخلفي، ويؤدي إلى اعتلال الأوتار، أو يسبب خللًا في ذراع الرافعة بسبب ارتكازه غير الطبيعي، مما يساهم في آلام القوس الإنسي وأحيانًا تشوه إبهامي خفيف (valgus deformity).
*
خلل الوتر الظنبوبي الخلفي:
يؤدي إلى انهيار تدريجي للقوس الطولي الإنسي، وتشوه إبهامي في القدم الخلفية، واختطاف مقدمة القدم (علامة "كثرة الأصابع")، ويتطور من التهاب غمد الوتر إلى تمزق الوتر وفي النهاية تشوه صلب.
الأسباب وعوامل الخطر لكتل القدم والكاحل الإنسية
تتنوع الأسباب الكامنة وراء ظهور الكتل والآلام في منطقة القدم والكاحل الإنسية بشكل كبير، وتشمل مجموعة من الحالات الشائعة والنادرة. يُعد تحديد السبب الدقيق أمرًا بالغ الأهمية لتوجيه خطة العلاج المناسبة.
الأسباب الشائعة لكتل القدم والكاحل الإنسية
-
متلازمة العظم الزورقي الإضافي (Accessory Navicular Syndrome):
- الانتشار: توجد في 2-14% من السكان، وغالبًا ما تكون ثنائية الجانب (50-90%).
- النوع الأكثر شيوعًا: النوع الثاني، حيث يوجد غضروف بين العظم الإضافي والجسم الزورقي الرئيسي، وهو الأكثر شيوعًا في التسبب بالأعراض، وعادة ما يظهر في مرحلة المراهقة بسبب زيادة النشاط أو التعرض لصدمة.
- الآلية: يسبب هذا العظم الإضافي تهيجًا للوتر الظنبوبي الخلفي أو الغضروف الذي يربطه بالعظم الزورقي الرئيسي، مما يؤدي إلى الألم والتورم.
-
خلل الوتر الظنبوبي الخلفي (Posterior Tibial Tendon Dysfunction PTTD):
- الوصف: اضطراب تدريجي يؤدي إلى تسطح القدم المكتسب لدى البالغين (Adult-Acquired Flatfoot Deformity AAFD).
- كيف يظهر ككتلة: على الرغم من أنه ليس "كتلة" بالمعنى التقليدي، إلا أن التهاب غمد الوتر المزمن أو التغيرات التضخمية في الوتر يمكن أن تظهر على شكل تضخم أو عقدة محسوسة، خاصة في المراحل المبكرة (مرحلة جونسون وستروم الأولى/الثانية).
- عوامل الخطر: تزداد نسبة انتشاره مع التقدم في العمر، السمنة، وفي الإناث.
-
الأكياس العقدية (Ganglion Cysts):
- الوصف: تمثل الأورام الأكثر شيوعًا للأنسجة الرخوة في القدم والكاحل، وتنشأ من الأغشية الزليلية أو كبسولات المفاصل.
- الموقع: على الرغم من أنها غالبًا ما تكون ظهرية أو جانبية، إلا أنها يمكن أن تحدث إنسيًا، خاصة حول المفصل الكاحلي الزورقي أو غمد الوتر الظنبوبي الخلفي.
- الخصائص: غالبًا ما تكون لينة الملمس، متحركة، وقد يتغير حجمها.
-
الأورام الشحمية (Lipomas):
- الوصف: أورام دهنية حميدة، أقل شيوعًا ولكن يمكن أن تظهر على شكل كتل لينة ومتحركة تحت الجلد.
-
أورام غمد العصب (Nerve Sheath Tumors):
- الوصف: مثل الشفانومات والأورام الليفية العصبية التي تصيب العصب الظنبوبي أو فروعه (الأعصاب الأخمصية الإنسية والوحشية والعقبية).
- الأهمية: نادرة ولكنها حرجة للتعرف عليها نظرًا لأصلها العصبي واحتمال تسببها في أعراض عصبية (خدر، تنميل، ضعف).
-
التهاب الجراب (Bursitis):
- الوصف: يمكن أن تتكون الأكياس الزليلية العرضية فوق النتوءات العظمية، مثل العظم الزورقي الإضافي، مما يؤدي إلى التهاب وتكون كتلة محسوسة.
الحالات النادرة والأورام الخبيثة
يجب دائمًا أخذ الأورام النادرة مثل الساركوما الزليلية، وغيرها من أورام الأنسجة الرخوة الحميدة أو الخبيثة، والأورام العظمية الغضروفية (osteochondromas)، أو غيرها من الحالات الأقل شيوعًا في الاعتبار ضمن التشخيص التفريقي، خاصة مع وجود أعراض غير نمطية أو سمات مثيرة للقلق.
إن خبرة الأستاذ الدكتور محمد هطيف في صنعاء تمكنه من التمييز بين هذه الحالات المختلفة وتقديم التشخيص الدقيق الذي يعتبر حجر الزاوية في خطة العلاج الناجحة.
الأعراض ومتى يجب زيارة الطبيب
تتنوع الأعراض المصاحبة لكتل القدم والكاحل الإنسية بشكل كبير، اعتمادًا على السبب الكامن وحجم الكتلة وموقعها. من المهم الانتباه لهذه الأعراض ومعرفة متى يجب طلب المشورة الطبية.
الأعراض الشائعة
-
الألم:
هو العرض الأكثر شيوعًا. قد يكون الألم موضعيًا في منطقة الكتلة، أو ينتشر إلى مناطق أخرى من القدم أو الكاحل. قد يزداد الألم مع النشاط البدني، الوقوف لفترات طويلة، أو عند ارتداء أحذية معينة.
- في متلازمة العظم الزورقي الإضافي: غالبًا ما يكون الألم موضعيًا فوق العظم الإضافي، ويزداد مع الضغط أو الاحتكاك من الأحذية.
- في خلل الوتر الظنبوبي الخلفي: يبدأ الألم عادة على طول مسار الوتر الظنبوبي الخلفي (خلف الكعب الإنسي)، وقد يزداد مع تطور تسطح القدم.
-
الكتلة المحسوسة أو التورم:
قد تكون الكتلة واضحة للعيان أو محسوسة باللمس. تختلف خصائصها:
- الأكياس العقدية والأورام الشحمية: غالبًا ما تكون لينة، متحركة، وقد يتغير حجمها.
- العظم الزورقي الإضافي: كتلة صلبة عظمية بارزة.
- خلل الوتر الظنبوبي الخلفي: قد يظهر كتضخم أو سماكة في الوتر.
- الحساسية للمس: المنطقة المحيطة بالكتلة قد تكون مؤلمة عند اللمس أو الضغط.
- صعوبة في ارتداء الأحذية: الكتل البارزة قد تسبب احتكاكًا وضغطًا مع الأحذية، مما يؤدي إلى الألم والتهيج.
- تغير في شكل القدم: في حالات مثل خلل الوتر الظنبوبي الخلفي، قد يلاحظ المريض تسطحًا تدريجيًا في القوس الإنسي للقدم، أو انحرافًا في القدم الخلفية (valgus)، أو بروزًا لمقدمة القدم.
-
أعراض عصبية:
في حالات أورام غمد العصب أو ضغط الكتلة على الأعصاب، قد تظهر أعراض مثل:
- الخدر أو التنميل (Paresthesia) في مناطق معينة من القدم.
- الضعف العضلي في عضلات القدم.
- إحساس بالحرقان أو الصدمة الكهربائية.
- الاحمرار أو الحرارة: قد تشير إلى وجود التهاب، خاصة في حالات التهاب الجراب أو العدوى.
متى يجب زيارة الأستاذ الدكتور محمد هطيف
من الضروري طلب الاستشارة الطبية المتخصصة من الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في صنعاء، في الحالات التالية:
- الألم المستمر أو المتفاقم: إذا كان الألم لا يزول بالراحة أو المسكنات، أو يزداد سوءًا بمرور الوقت.
- تزايد حجم الكتلة: إذا لاحظت أن الكتلة تكبر بسرعة.
- تغير في خصائص الكتلة: إذا أصبحت الكتلة أكثر صلابة، أو غير متحركة، أو تغير لون الجلد فوقها.
- ظهور أعراض عصبية: مثل الخدر، التنميل، الضعف، أو الألم الحارق.
- تأثير على المشي أو الأنشطة اليومية: إذا كانت الكتلة أو الألم يعيقان قدرتك على المشي، ممارسة الرياضة، أو القيام بالمهام اليومية.
- تغير في شكل القدم: إذا لاحظت أي تسطح جديد في قوس القدم أو تغير في محاذاة القدم.
- القلق العام: أي قلق لديك بشأن كتلة جديدة أو موجودة يستدعي التقييم من قبل خبير.
التشخيص المبكر والدقيق هو مفتاح العلاج الفعال، ويضمن لك الأستاذ الدكتور محمد هطيف الحصول على الرعاية الأمثل بناءً على أحدث البروتوكولات الطبية.
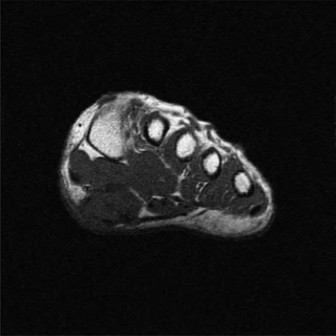
التشخيص الدقيق لكتل القدم والكاحل الإنسية
لتقديم أفضل خطة علاجية، يعتمد الأستاذ الدكتور محمد هطيف على نهج شامل للتشخيص، يجمع بين التقييم السريري الدقيق وأحدث تقنيات التصوير. هذا النهج يضمن تحديد السبب الجذري للكتلة والألم بدقة.
التقييم السريري الشامل
يبدأ التشخيص بتاريخ مرضي مفصل وفحص بدني شامل:
- التاريخ المرضي: يسأل الأستاذ الدكتور محمد هطيف عن خصائص الألم (الموقع، النوع، العوامل التي تزيد أو تخفف منه)، مدة الأعراض، العلاجات السابقة وفعاليتها، تأثيرها على الأنشطة اليومية، وأي أعراض عصبية (خدر، تنميل، ضعف).
-
الفحص البدني الدقيق:
- المعاينة: يلاحظ الدكتور هطيف أي تغيرات جلدية، تورم، احمرار، مسامير لحم، أو تشوهات في شكل القدم (مثل تسطح القوس الإنسي، انحراف القدم الخلفية للخارج، أو علامة "كثرة الأصابع" في حالات خلل الوتر الظنبوبي الخلفي). يتم لمس الكتلة لتحديد حجمها، قوامها، حركتها، حساسيتها للألم، وعلاقتها بالهياكل الأساسية.
- الجس: يتم تحديد موقع الألم الأقصى بدقة. يتم جس الوتر الظنبوبي الخلفي لتقييم أي سماكة، ألم، أو احتكاك. يتم تقييم العظم الزورقي الإضافي أو أي نتوءات عظمية أخرى.
- مدى الحركة: يتم تقييم مدى حركة مفصل الكاحل والمفصل تحت الكاحل. يتم تقييم الألم عند تحميل الوتر الظنبوبي الخلفي (مثل مقاومة الانقلاب والقبض الأخمصي).
- قوة العضلات: يتم تقييم قوة الوتر الظنبوبي الخلفي (باستخدام اختبار رفع الكعب الفردي لخلل الوتر الظنبوبي الخلفي).
- الفحص العصبي: يتم تقييم الإحساس (اللمس الخفيف، الوخز) في مناطق توزيع فروع العصب الظنبوبي والعصب الصافن. وتقييم قوة العضلات الداخلية للقدم.
- الفحص الوعائي: يتم جس نبض الشريان الظنبوبي الخلفي والشريان الظهري للقدم. وتقييم امتلاء الشعيرات الدموية.
فحوصات التصوير المتقدمة
تُعد فحوصات التصوير ضرورية لتأكيد التشخيص وتحديد مدى المشكلة:
-
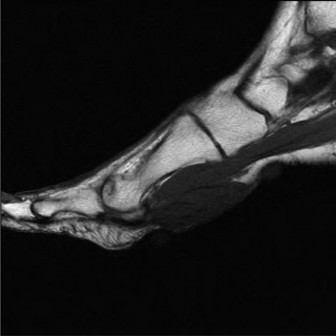
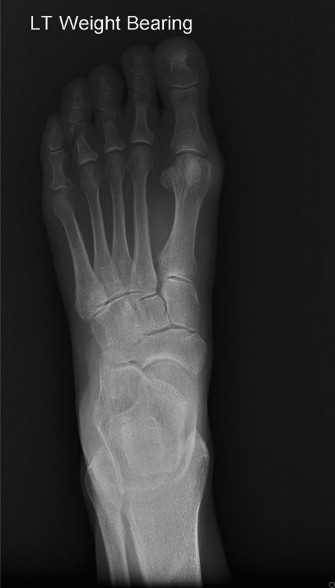
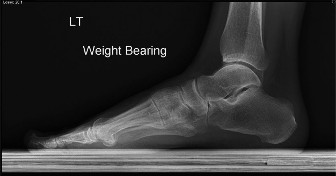
الأشعة السينية (X-rays) مع تحمل الوزن:
حاسمة لتقييم الهياكل العظمية.
- تحديد العظم الزورقي الإضافي (النوع الثاني غالبًا ما يظهر كعظم منفصل).
- تقييم أي تشوهات عظمية أخرى (نتوءات عظمية، التحام رسغي، كسور إجهادية).
- تقييم ارتفاع القوس الطولي الإنسي ومحاذاة القدم (زاوية ميري، زاوية عظم الكاحل والعظم المشطي الأول في المنظر الجانبي؛ زاوية تغطية عظم الكاحل والعظم الزورقي في المنظر الأمامي الخلفي) لتقييم خلل الوتر الظنبوبي الخلفي.
-
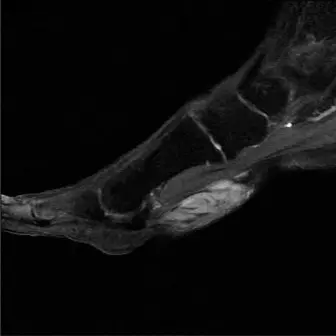
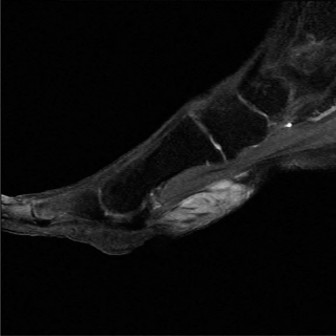
التصوير بالرنين المغناطيسي (MRI):
المعيار الذهبي لتقييم الأنسجة الرخوة.
- يحدد بدقة خصائص الكتل (كيسية مقابل صلبة، وعائية).
- يقيّم سلامة الوتر الظنبوبي الخلفي (اعتلال الأوتار، تمزقات جزئية، تمزقات كاملة).
- يقيّم التغيرات الالتهابية (وذمة نخاع العظم، التهاب غمد الوتر).
-
يحدد علاقة الكتلة بالهياكل العصبية الوعائية.

-
الموجات فوق الصوتية (Ultrasound):
تعتمد على خبرة الفاحص ولكنها توفر تقييمًا ديناميكيًا.
- تفرق بين الآفات الكيسية والصلبة.
- تقيّم أمراض الوتر الظنبوبي الخلفي (اعتلال الأوتار، التمزقات، التهاب غمد الوتر).
- تقيّم التروية الدموية.
- يمكن أن توجه الشفط أو الحقن.
- التصوير المقطعي المحوسب (CT): أقل استخدامًا لكتل الأنسجة الرخوة، ولكنه لا يقدر بثمن لتفاصيل التشريح العظمي المعقد (مثل التحام رسغي، أورام عظمية غضروفية، تقييم عظم زورقي قرني من النوع الثالث).
يعتمد الأستاذ الدكتور محمد هطيف على خبرته الواسعة ومعرفته العميقة بالتشريح والمرضيات لدمج نتائج هذه الفحوصات وتقديم تشخيص دقيق وشامل، مما يضمن أفضل مسار علاجي لكل مريض في صنعاء.
خيارات العلاج لكتل القدم والكاحل الإنسية
يقدم الأستاذ الدكتور محمد هطيف مجموعة واسعة من خيارات العلاج لكتل القدم والكاحل الإنسية، بدءًا من التدابير التحفظية وصولًا إلى التدخلات الجراحية المتقدمة. يتم تصميم خطة العلاج بشكل فردي لكل مريض، بناءً على التشخيص الدقيق، وشدة الأعراض، ونمط حياة المريض.
العلاج غير الجراحي (التحفظي)
يُعد العلاج غير الجراحي الخط الأول لمعظم حالات كتل القدم والكاحل الإنسية، ويهدف إلى تخفيف الألم وتقليل الالتهاب وتحسين الوظيفة دون الحاجة إلى جراحة. يستمر هذا العلاج عادة لمدة 3-6 أشهر قبل النظر في الجراحة.
- تعديل النشاط: تجنب الأنشطة التي تزيد الألم.
-
الأحذية الداعمة والأجهزة التقويمية (Orthotics):
- دعم القوس: استخدام دعامات القوس المصممة خصيصًا أو الجاهزة لتوفير الدعم للقوس الطولي الإنسي.
- دعامات الكعب الإنسية: يمكن أن تساعد في تقليل الضغط على المنطقة.
- دعامات الكاحل والقدم (AFO, UCBL orthosis): تُستخدم في حالات خلل الوتر الظنبوبي الخلفي لدعم القوس وتثبيت القدم.
- الأدوية المضادة للالتهاب غير الستيرويدية (NSAIDs): لتخفيف الألم والالتهاب.
- العلاج الطبيعي: يشمل تمارين تقوية الوتر الظنبوبي الخلفي، تحسين المرونة، وتمارين التوازن.
- حقن الكورتيكوستيرويدات: يمكن استخدامها في حالات التهاب الجراب أو الأكياس العقدية لتخفيف الالتهاب والألم، ولكنها مثيرة للجدل في غمد الوتر الظنبوبي الخلفي بسبب خطر التمزق.
- شفط الكيس العقدي: يمكن شفط السائل من الكيس العقدي لتخفيف الأعراض، لكن معدلات تكراره عالية.
- الراحة والثلج والضغط والرفع (RICE): خاصة في المراحل الحادة من الالتهاب.
العلاج الجراحي
يُصبح التدخل الجراحي خيارًا عندما يفشل العلاج التحفظي في تخفيف الأعراض، أو في حالات معينة تتطلب تدخلًا مباشرًا. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في إجراء هذه العمليات بأحدث التقنيات.
دواعي التدخل الجراحي
- فشل العلاج غير الجراحي: استمرار الألم والقيود الوظيفية على الرغم من محاولة كافية للعلاجات التحفظية (عادة 3-6 أشهر).
- الانضغاط العصبي: ضغط الكتلة على العصب الظنبوبي أو فروعه (مثل متلازمة النفق الرسغي)، مما يؤدي إلى ألم شديد، خدر، تنميل، أو ضعف حركي.
- التشوه التدريجي: في سياق خلل الوتر الظنبوبي الخلفي، تطور تشوه إبهامي في القدم الخلفية أو اختطاف مقدمة القدم لا يمكن السيطرة عليه بالطرق غير الجراحية.
- الاشتباه بالورم الخبيث: أي كتلة تتغير خصائصها بسرعة، أو تظهر سمات غير نمطية في التصوير، أو تقع في مكان عميق، تستدعي أخذ خزعة عاجلة أو استئصال واسع مع هوامش أورام مناسبة.
- القيود الوظيفية: الكتل التي تسبب تهيجًا ميكانيكيًا كبيرًا، صعوبة في ارتداء الأحذية، أو إعاقة للأنشطة اليومية أو الأداء الرياضي.
موانع التدخل الجراحي
- العدوى النشطة: يجب تأجيل الجراحة حتى يتم حل العدوى.
- الأمراض المصاحبة غير المسيطر عليها: أمراض الأوعية الدموية الطرفية الشديدة، السكري غير المسيطر عليه، مشاكل قلبية أو رئوية كبيرة تزيد من مخاطر الجراحة.
- **جودة الجلد
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك