خلع المفصل تحت الكاحل الدليل الطبي الشامل للمرضى
الخلاصة الطبية
خلع المفصل تحت الكاحل هو إصابة معقدة تنفصل فيها عظام القدم عن عظمة الكاحل. يتطلب العلاج الرد المغلق الفوري أو الجراحة، يليه التثبيت بجبيرة أو مثبت خارجي لمدة ستة أسابيع دون تحميل الوزن، ثم بدء العلاج الطبيعي لضمان استعادة الحركة وتجنب المضاعفات.
الخلاصة الطبية السريعة: خلع المفصل تحت الكاحل هو إصابة معقدة تنفصل فيها عظام القدم عن عظمة الكاحل. يتطلب العلاج الرد المغلق الفوري أو الجراحة، يليه التثبيت بجبيرة أو مثبت خارجي لمدة ستة أسابيع دون تحميل الوزن، ثم بدء العلاج الطبيعي لضمان استعادة الحركة وتجنب المضاعفات.
مقدمة شاملة عن خلع المفصل تحت الكاحل
تعتبر إصابات القدم والكاحل من أكثر الإصابات التي تؤثر بشكل مباشر على جودة حياة الإنسان وقدرته على الحركة المستقلة. من بين هذه الإصابات المعقدة يبرز خلع المفصل تحت الكاحل كحالة طبية طارئة تتطلب تدخلا دقيقا وسريعا. في هذه الحالة، يحدث انفصال كامل بين عظمة الكاحل وباقي عظام القدم الأمامية والخلفية، مما يؤدي إلى تشوه واضح وألم شديد.
إن فهم طبيعة هذه الإصابة يمثل الخطوة الأولى نحو التعافي السليم. لا يقتصر الأمر على مجرد خلع في العظام، بل يمتد ليشمل الأربطة، الأوتار، والأنسجة الرخوة المحيطة بالمفصل. يهدف هذا الدليل الطبي الشامل إلى تزويد المرضى وذويهم بكافة المعلومات الدقيقة والموثوقة حول هذه الإصابة، بدءا من فهم التشريح المعقد للقدم، مرورا بالأعراض وطرق التشخيص، وصولا إلى أحدث البروتوكولات العلاجية المتبعة عالميا لضمان عودة المريض إلى حياته الطبيعية بأفضل صورة ممكنة.

التشريح الطبيعي للقدم والمفصل تحت الكاحل
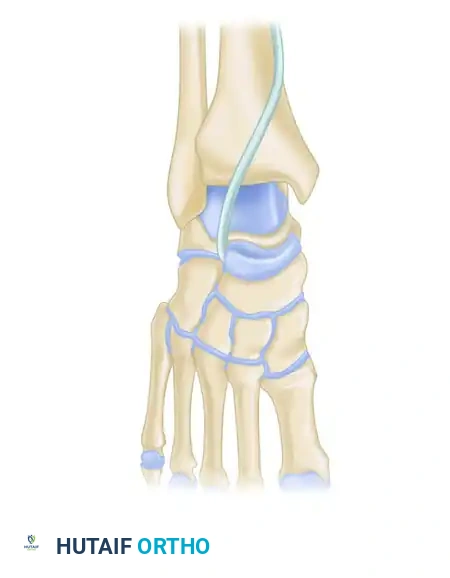
لفهم كيفية حدوث الخلع، يجب أولا إلقاء نظرة مبسطة على تشريح القدم. تتكون القدم البشرية من شبكة معقدة من العظام والمفاصل التي تعمل بتناغم مذهل لتحمل وزن الجسم وتسهيل الحركة على مختلف الأسطح.
يقع المفصل تحت الكاحل أسفل عظمة الكاحل الرئيسية التي تتصل بالساق. يتكون هذا المفصل من تمفصل عظمة الكاحل مع عظمة العقب من الأسفل، ومع العظمة الزورقية من الأمام، بالإضافة إلى العظمة النردية. تعمل هذه العظام معا كوحدة ميكانيكية واحدة.
دور المفصل تحت الكاحل في الحركة
يلعب هذا المفصل دورا حيويا في حركات القدم الجانبية، وتحديدا حركتي الانقلاب الداخلي والانقلاب الخارجي. هذه الحركات هي التي تسمح للإنسان بالمشي بثبات على الأسطح غير المستوية، مثل السير على الرمال أو الحصى. عندما يتعرض هذا المفصل لقوة هائلة تتجاوز قدرة الأربطة على التحمل، يحدث الخلع وتتزحزح العظام عن مسارها الطبيعي.
أنواع خلع المفصل تحت الكاحل
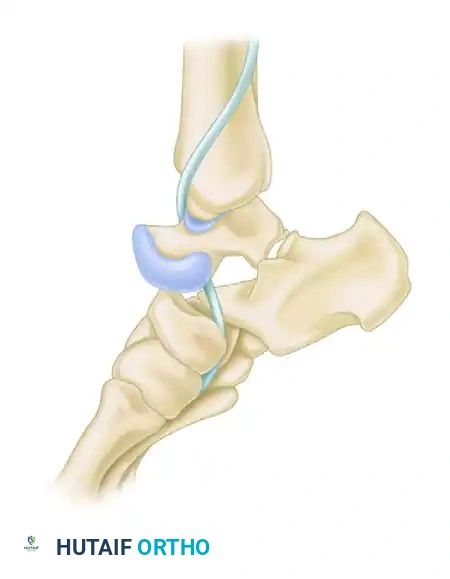
يصنف الأطباء خلع المفصل تحت الكاحل بناء على الاتجاه الذي تتحرك فيه عظام القدم بالنسبة لعظمة الكاحل الثابتة. هناك عدة أنواع، ولكن النوعين الأكثر شيوعا هما الخلع الإنسي والخلع الوحشي.
الخلع الإنسي
يعتبر الخلع الإنسي هو النوع الأكثر شيوعا على الإطلاق. في هذه الحالة، تندفع عظام القدم نحو الداخل بالنسبة لعظمة الكاحل. غالبا ما يكون هذا النوع قابلا للعلاج عن طريق الرد المغلق، أي إعادة العظام إلى مكانها يدويا دون الحاجة لشق جراحي، وذلك ما لم تكن هناك أنسجة أو أوتار محشورة بين العظام تمنع عودتها.
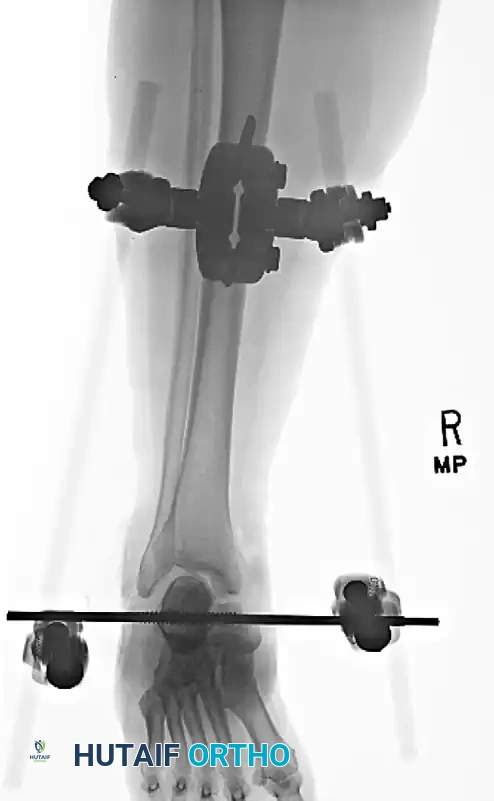
الخلع الوحشي
في الخلع الوحشي، تندفع عظام القدم نحو الخارج. يعتبر هذا النوع أقل شيوعا ولكنه أكثر تعقيدا وخطورة. غالبا ما يصاحب الخلع الوحشي تمزق شديد في الأنسجة الرخوة وكسور في العظام المحيطة. في كثير من الأحيان، يكون الرد المغلق مستحيلا بسبب انحشار وتر العضلة الظنبوبية الخلفية أو وجود شظايا عظمية تمنع العظام من العودة لمكانها، مما يستدعي تدخلا جراحيا عاجلا.

الأسباب وعوامل الخطر
لا يحدث خلع المفصل تحت الكاحل نتيجة إصابات بسيطة، بل يتطلب قوة ميكانيكية عالية جدا. من أبرز الأسباب التي تؤدي إلى هذه الإصابة المعقدة:
- حوادث السيارات والدراجات النارية التي ينتج عنها اصطدام قوي للقدم.
- السقوط من ارتفاعات عالية، خاصة إذا هبط الشخص على قدم غير مستوية.
- الإصابات الرياضية العنيفة، مثل تلك التي تحدث في رياضات كرة القدم أو كرة السلة أو القفز المظلي، حيث تلتوي القدم بشدة أثناء تثبيتها على الأرض.
- التعثر الشديد أثناء الجري على أرض غير ممهدة، مما يؤدي إلى التواء مفاجئ وعنيف يفوق قدرة الأربطة.
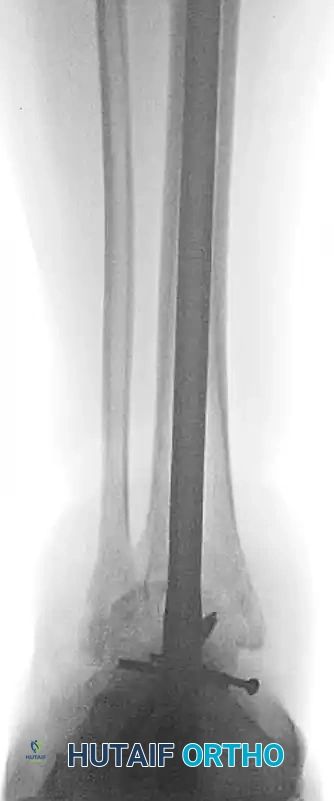
الأعراض والعلامات التحذيرية
بمجرد حدوث الإصابة، تظهر مجموعة من الأعراض الواضحة التي لا يمكن تجاهلها، وتتطلب نقلا فوريا للمريض إلى قسم الطوارئ. تشمل هذه الأعراض:
- ألم مبرح ومفاجئ في منطقة الكاحل والقدم يمنع المريض من الوقوف أو تحميل أي وزن على القدم المصابة.
- تشوه واضح في شكل القدم، حيث تبدو القدم ملتوية بشدة نحو الداخل أو الخارج بشكل غير طبيعي.
- تورم سريع وشديد يمتد من الكاحل وحتى أصابع القدم.
- تغير في لون الجلد المحيط بالمفصل، حيث قد يظهر احمرار أو كدمات زرقاء داكنة.
- في حالات الكسور المرافقة لعظام منتصف القدم، قد تظهر كدمات في باطن القدم.
- في الحالات الشديدة، قد يبرز رأس عظمة الكاحل بشكل ملحوظ تحت الجلد، مما يهدد بتمزق الجلد وتحول الإصابة إلى خلع مفتوح.
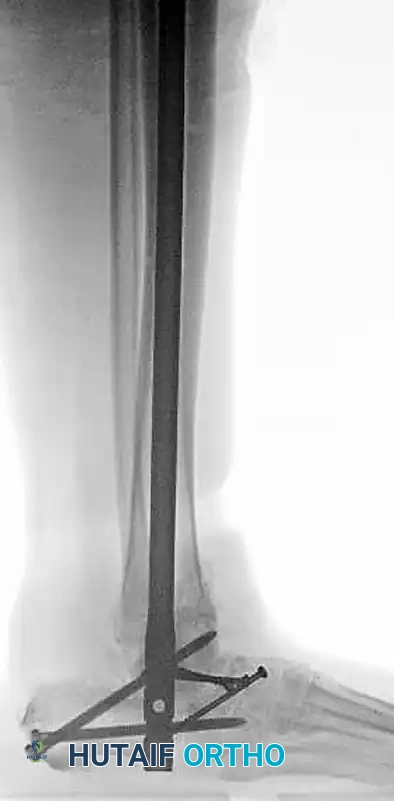
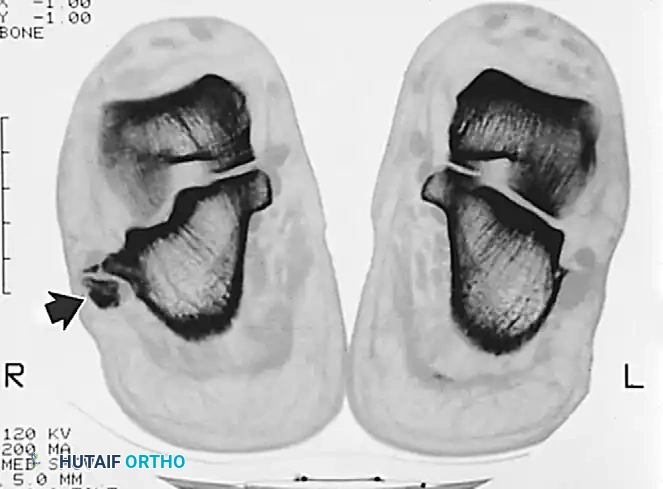
التشخيص الدقيق وأهمية الأشعة المقطعية
التشخيص السريع والدقيق هو مفتاح العلاج الناجح. يبدأ الطبيب المختص بتقييم الحالة فور وصول المريض إلى الطوارئ، وتتضمن خطوات التشخيص ما يلي:
الفحص السريري المبدئي
يقوم الطبيب بفحص القدم بصريا للتحقق من اتجاه الخلع وتقييم حالة الجلد والأوعية الدموية والأعصاب. من الضروري التأكد من أن التروية الدموية للقدم لم تتأثر، وأن المريض لا يزال يشعر بأصابع قدمه.
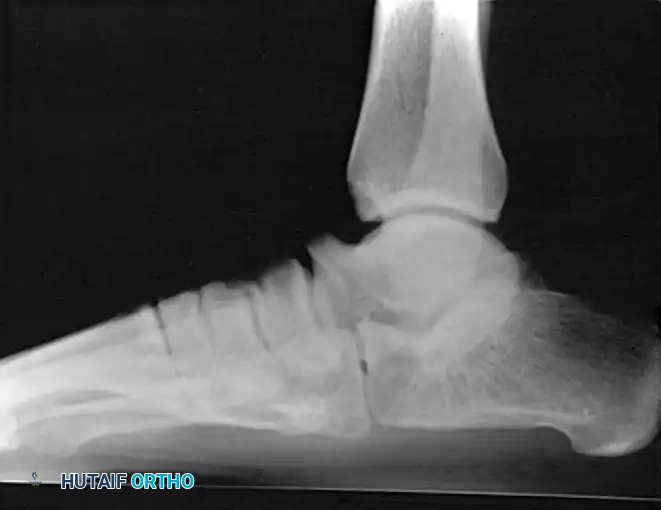
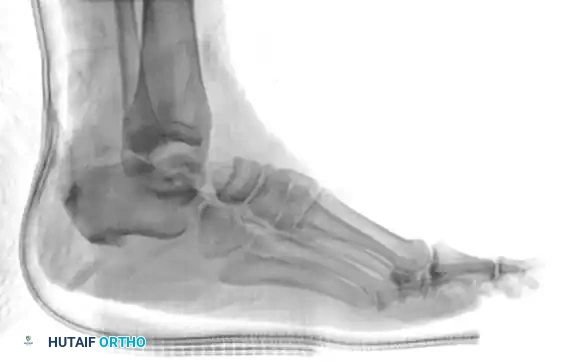
التصوير بالأشعة السينية
تعتبر الأشعة السينية الخطوة التصويرية الأولى. يتم أخذ صور من زوايا مختلفة لتأكيد اتجاه الخلع والبحث عن أي كسور واضحة في العظام الكبيرة المحيطة بالمفصل.
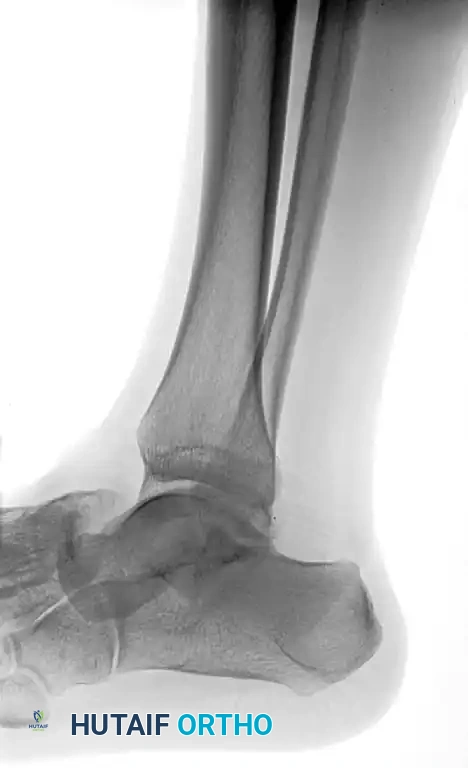
الدور الحاسم للأشعة المقطعية
تؤكد البروتوكولات الطبية الحديثة على الأهمية القصوى لإجراء تصوير مقطعي محوسب بعد إعادة المفصل إلى مكانه. السبب في ذلك هو أن الأشعة السينية التقليدية غالبا ما تفشل في إظهار الكسور الصغيرة أو الشظايا العظمية الدقيقة داخل المفصل.
تساعد الأشعة المقطعية الطبيب في اكتشاف أي عوائق قد تمنع التطابق التام لسطح المفصل، وتحديد ما إذا كانت هناك حاجة لتدخل جراحي لإزالة هذه الشظايا أو تثبيت الكسور الخفية التي قد تؤدي مستقبلا إلى خشونة مبكرة في المفصل.
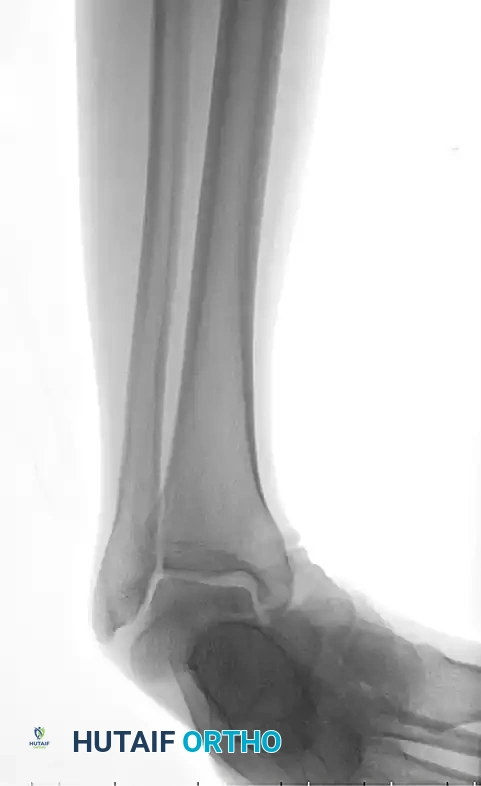
الخيارات العلاجية المتاحة
يعتمد اختيار الخطة العلاجية على نوع الخلع، مدى تضرر الأنسجة الرخوة، ووجود أي كسور مرافقة. ينقسم العلاج بشكل رئيسي إلى مسارين:
الرد المغلق والعلاج التحفظي
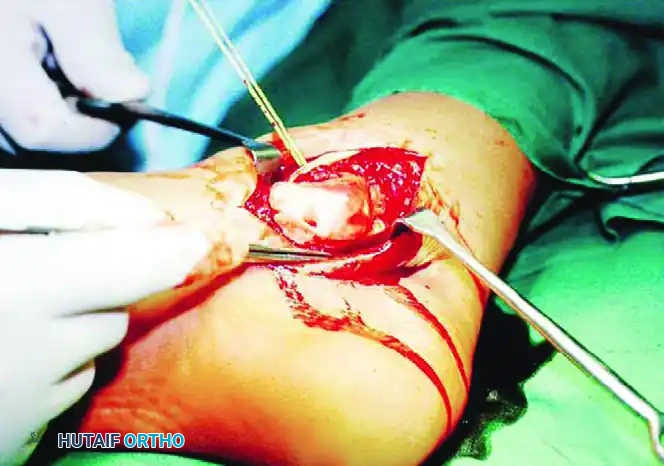
إذا كان الخلع من النوع الإنسي ولم تكن هناك كسور مرافقة أو أنسجة محشورة، يقوم الطبيب بإجراء الرد المغلق تحت تأثير التخدير. يتم سحب القدم بطريقة طبية مدروسة لإعادة العظام إلى مكانها الطبيعي.
بعد التأكد من نجاح الرد عبر الأشعة المقطعية، يتم وضع القدم في جبيرة طبية مانعة لتحميل الوزن لمدة ستة أسابيع. هذا الوقت ضروري للسماح للأربطة الممزقة بالالتئام والتعافي.
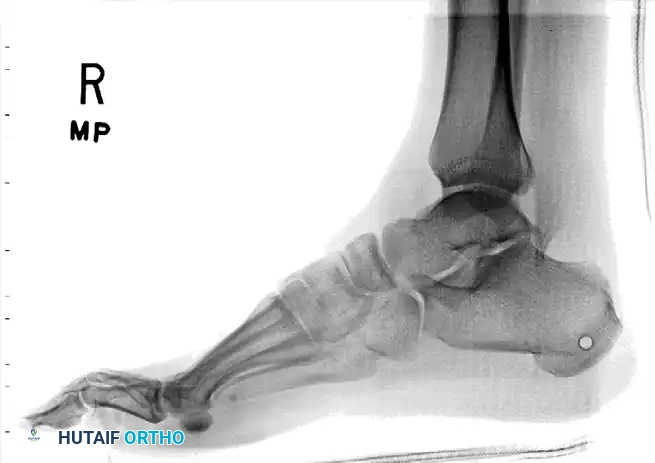
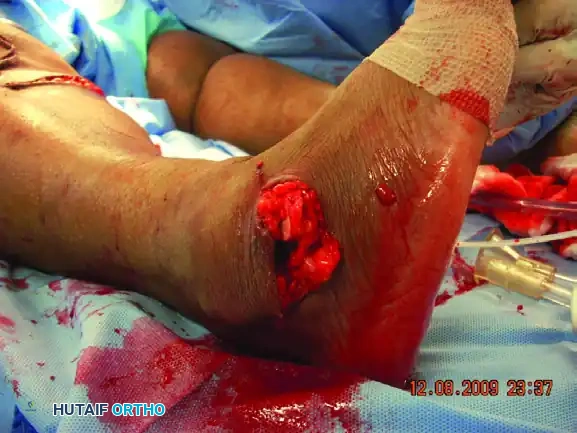
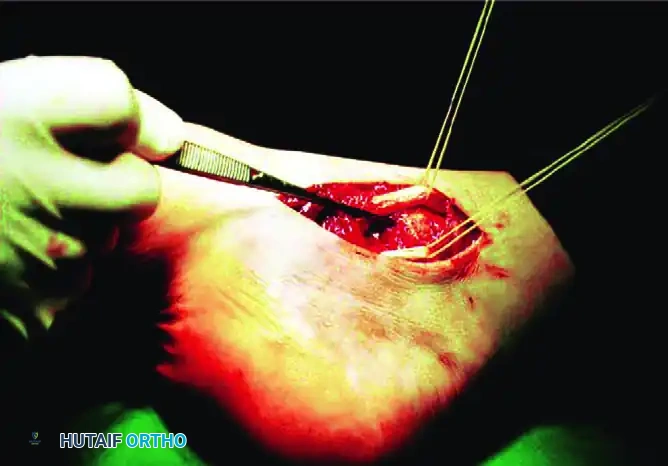
التدخل الجراحي والرد المفتوح
يصبح التدخل الجراحي أمرا حتميا في الحالات التالية:
* فشل الرد المغلق بسبب انحشار الأوتار، مثل وتر العضلة الظنبوبية الخلفية في حالات الخلع الوحشي.
* وجود كسور داخل المفصل تتطلب تثبيتا بمسامير أو شرائح معدنية.
* الإصابات المفتوحة حيث يكون الجلد ممزقا والعظام مكشوفة، مما يتطلب تنظيفا جراحيا عميقا لمنع العدوى.
* التورم الشديد جدا الذي يمنع استخدام الجبيرة العادية، حيث يتم اللجوء إلى تركيب مثبت خارجي مؤقت للحفاظ على العظام في مكانها حتى يزول التورم.
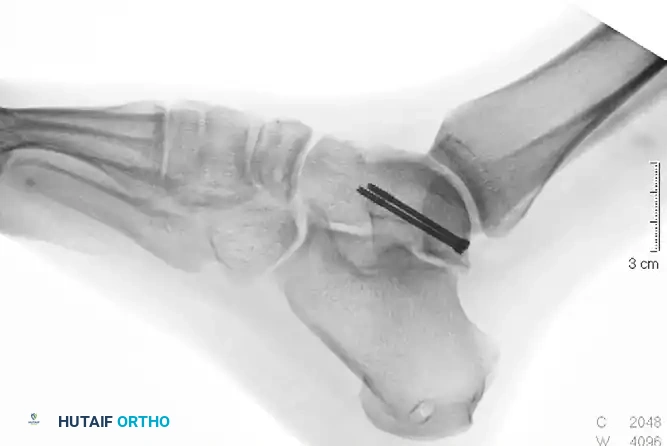
علاج كسور العظمة الزورقية المرافقة
في كثير من الأحيان، يترافق الخلع مع كسور في العظمة الزورقية. تصنف هذه الكسور إلى ثلاثة أنواع، وتتطلب الأنواع المعقدة منها تدخلا جراحيا دقيقا. يتم استخدام أسلاك معدنية أو مسامير صغيرة لتثبيت الأجزاء المكسورة. إذا حدث انهيار في طول العظمة، قد يضطر الجراح لاستخدام رقعة عظمية أو مثبت خارجي صغير للحفاظ على طول قوس القدم الداخلي، وفي بعض الحالات يتم استخدام شرائح معدنية مؤقتة.
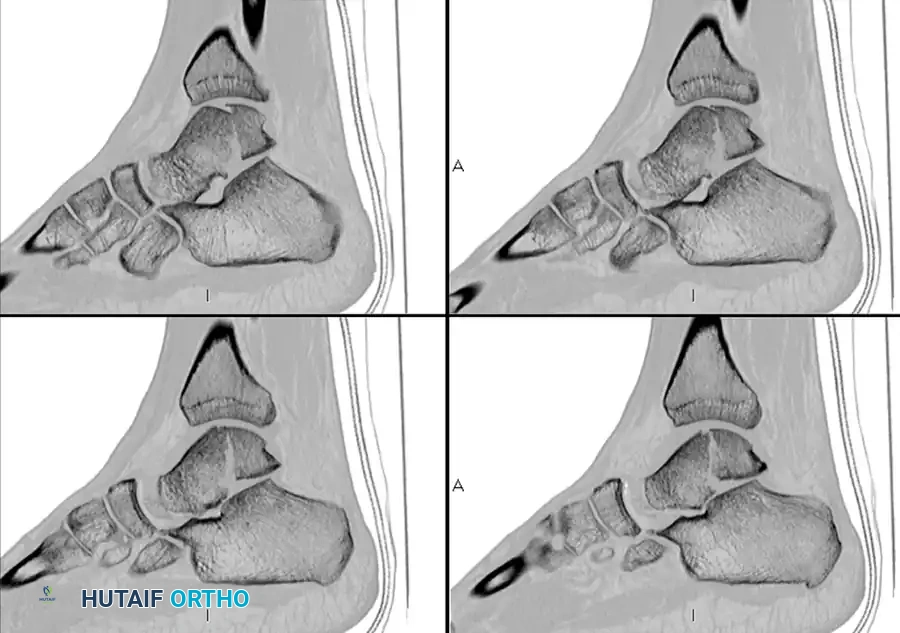
كسور الإجهاد في العظمة الزورقية للرياضيين
يجدر بالذكر أن العظمة الزورقية قد تتعرض لكسور إجهادية، خاصة لدى الرياضيين، وهي حالة تسبب ألما مستمرا في منتصف القدم وتتطلب دقة في التشخيص باستخدام المسح الذري أو الرنين المغناطيسي. العلاج القياسي لهذه الحالة هو التثبيت بجبيرة دون تحميل الوزن لمدة تصل إلى ثمانية أسابيع، وفي حال عدم الالتئام يتم اللجوء للجراحة.
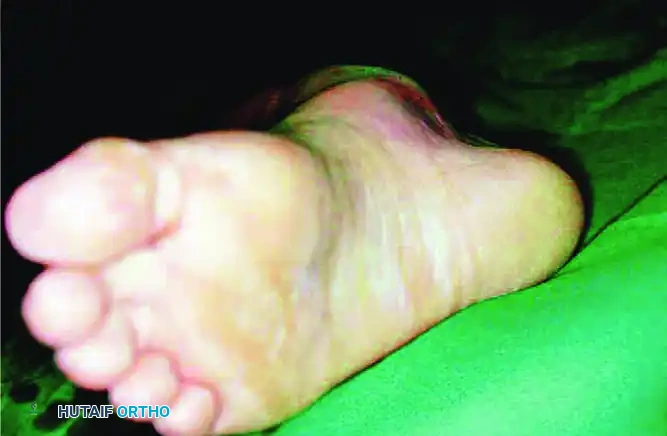
التعافي وإعادة التأهيل
تعتبر مرحلة ما بعد العلاج الأولي حاسمة جدا في تحديد النتيجة النهائية وقدرة المريض على العودة لحياته الطبيعية. تنقسم هذه المرحلة إلى خطوات متسلسلة:
المرحلة الأولى التثبيت وعدم تحميل الوزن
سواء كان العلاج تحفظيا أو جراحيا، يحتاج المريض إلى فترة تصل إلى ستة أسابيع يمنع فيها تماما تحميل أي وزن على القدم المصابة. يتم استخدام العكازات أو الكراسي المتحركة للتنقل. تهدف هذه المرحلة إلى حماية المفصل والأربطة الضعيفة والسماح للكسور بالالتئام الأولي.
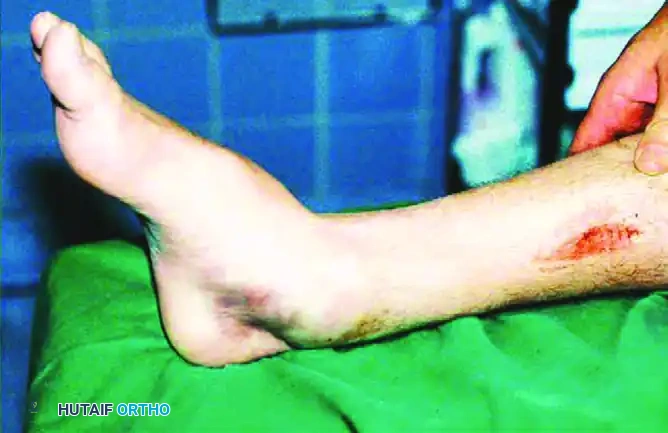
المرحلة الثانية العلاج الطبيعي واستعادة الحركة
بعد مرور الأسابيع الستة الأولى، وبناء على تقييم الطبيب والأشعة، تبدأ مرحلة العلاج الطبيعي. يبدأ المريض بتحميل الوزن تدريجيا باستخدام حذاء طبي داعم. يركز أخصائي العلاج الطبيعي على:
* تمارين استعادة المدى الحركي للمفصل تحت الكاحل ومفصل الكاحل الرئيسي.
* تمارين تقوية العضلات المحيطة بالقدم والساق لتعويض فترة الخمول.
* تمارين التوازن واستقبال الحس العميق لمنع تكرار الإصابة.
يجب أن يدرك المريض أن التعافي الكامل قد يستغرق عدة أشهر، وأن الالتزام ببرنامج العلاج الطبيعي هو المفتاح لتقليل التيبس المستقبلي.
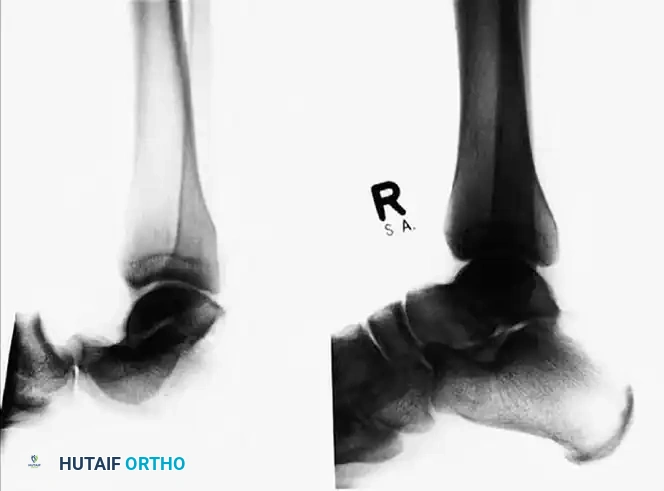
المضاعفات المحتملة
رغم التقدم الطبي الكبير في علاج هذه الإصابات، إلا أن طبيعتها العنيفة تجعل المريض عرضة لبعض المضاعفات، خاصة في حالات الخلع الوحشي أو الإصابات المفتوحة. من أهم هذه المضاعفات:
- تيبس المفصل: يعتبر انخفاض المدى الحركي للمفصل تحت الكاحل من أكثر المضاعفات شيوعا، وهو ما يبرز أهمية العلاج الطبيعي المبكر.
- خشونة المفصل المبكرة: قد تؤدي الأضرار التي لحقت بالغضاريف أثناء الإصابة إلى تطور التهاب المفاصل العظمي بمرور الوقت، مما يسبب ألما مزمنا قد يتطلب مستقبلا إجراء عملية دمج للمفصل.
- النخر اللاوعائي: في الإصابات الشديدة جدا، قد تنقطع التروية الدموية عن عظمة الكاحل، مما يؤدي إلى موت الخلايا العظمية وانهيار العظمة، وهي حالة معقدة تتطلب تدخلات جراحية كبرى.
- مشاكل الأوتار والأعصاب: قد تتضرر الأعصاب المحيطة أو تتمزق الأوتار، مما يتطلب جراحات ترميمية إضافية.
| نوع الإصابة | نسبة النجاح المتوقعة | احتمالية المضاعفات |
|---|---|---|
| خلع إنسي مغلق بدون كسور | عالية جدا | منخفضة |
| خلع وحشي مع تمزق أوتار | متوسطة إلى جيدة | متوسطة |
| خلع مفتوح مع كسور متعددة | تتطلب خطة طويلة الأمد | عالية (خشونة، نخر لاوعائي) |
الأسئلة الشائعة
ما هو خلع المفصل تحت الكاحل باختصار
هو إصابة عنيفة تنفصل فيها عظام القدم السفلية والأمامية عن عظمة الكاحل الرئيسية، مما يسبب تشوها وألما شديدا ويمنع القدرة على المشي تماما.
هل يمكن الشفاء تماما من هذه الإصابة
نعم، في حالات الخلع المغلق الذي يتم رده سريعا دون وجود كسور مرافقة، تكون نتائج الشفاء ممتازة ويعود المريض لحياته الطبيعية مع التزام كامل ببرنامج التأهيل.
متى يمكنني العودة للمشي الطبيعي
يمنع تحميل الوزن تماما لمدة ستة أسابيع. بعد ذلك، يبدأ التحميل التدريجي. العودة للمشي الطبيعي بدون مساعدة قد تستغرق من ثلاثة إلى ستة أشهر حسب شدة الإصابة.
لماذا يطلب الطبيب أشعة مقطعية بعد رد الخلع
الأشعة المقطعية ضرورية جدا لاكتشاف أي شظايا عظمية دقيقة داخل المفصل أو كسور مخفية لا تظهر في الأشعة السينية العادية، والتي قد تعيق حركة المفصل مستقبلا.
ما الفرق بين الخلع الإنسي والخلع الوحشي
الخلع الإنسي تتجه فيه القدم للداخل وهو الأكثر شيوعا ويسهل رده يدويا. أما الخلع الوحشي فتتجه فيه القدم للخارج، وغالبا ما يكون مصحوبا بكسور وانحشار للأوتار ويحتاج لتدخل جراحي.
هل الجراحة ضرورية في كل الحالات
لا، الجراحة ليست ضرورية دائما. إذا تمكن الطبيب من إعادة العظام لمكانها يدويا وتأكد من تطابق المفصل بالأشعة المقطعية دون وجود كسور، يتم الاكتفاء بالعلاج التحفظي بالجبيرة.
ما هي علامات الخطر التي تستدعي زيارة الطوارئ
الألم المبرح بعد السقوط، التشوه الواضح في شكل القدم، التورم السريع، تغير لون الجلد، وعدم القدرة على تحريك أصابع القدم أو فقدان الإحساس بها.
كيف يتم علاج كسور الإجهاد في القدم للرياضيين
يعتبر التثبيت بجبيرة طبية مع عدم تحميل الوزن لمدة ستة إلى ثمانية أسابيع هو العلاج القياسي والأفضل. التدخل الجراحي يقتصر على الحالات التي تفشل في الالتئام.
ما هو دور المثبت الخارجي في العلاج
يستخدم المثبت الخارجي في حالات التورم الشديد الذي يمنع وضع جبيرة، أو في الإصابات المفتوحة، للحفاظ على ثبات العظام وطول القدم حتى تتحسن حالة الأنسجة الرخوة.
كيف يمكن تقليل خطر الإصابة بخشونة المفصل مستقبلا
من خلال التشخيص الدقيق المبكر، إزالة أي شظايا عظمية من داخل المفصل، الالتزام التام بفترة عدم تحميل الوزن، والمتابعة المستمرة مع أخصائي العلاج الطبيعي لاستعادة مرونة المفصل.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك