جراحات القدم والكاحل المتقدمة: دليلك الشامل مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
جراحة الكاحل هي مجموعة من الإجراءات المتخصصة لعلاج آلام ومشاكل القدم والكاحل، تتضمن دمج أو استبدال المفصل، تنظير الكاحل، وجراحة الأوتار مثل أخيل والشظية. تهدف هذه الجراحات إلى تخفيف الألم، استعادة الوظيفة، وتحسين جودة الحياة، وتُقدم بخبرة عالية من الأستاذ الدكتور محمد هطيف في صنعاء.
الخلاصة الطبية السريعة: جراحة الكاحل هي مجموعة من الإجراءات المتخصصة لعلاج آلام ومشاكل القدم والكاحل، تتضمن دمج أو استبدال المفصل، تنظير الكاحل، وجراحة الأوتار مثل أخيل والشظية. تهدف هذه الجراحات إلى تخفيف الألم، استعادة الوظيفة، وتحسين جودة الحياة، وتُقدم بخبرة عالية من الأستاذ الدكتور محمد هطيف في صنعاء.
مقدمة: نحو خطوات ثابتة بلا ألم
تُعد القدم والكاحل من الأجزاء الحيوية في جسم الإنسان، فهما الأساس الذي يحمل وزن الجسم ويُمكِّننا من الحركة والتنقل. عندما تُصيب هذه المفاصل والأوتار أي مشكلة، قد يؤثر ذلك بشكل كبير على جودة الحياة، مسببًا الألم وصعوبة في أداء الأنشطة اليومية. لحسن الحظ، شهدت جراحات القدم والكاحل تطورًا كبيرًا، موفرة حلولًا فعالة للعديد من الحالات المعقدة.
في هذا الدليل الشامل، سنستعرض أبرز التدخلات الجراحية للقدم والكاحل، بدءًا من دمج واستبدال المفصل، مرورًا بالمنظار، وصولًا إلى جراحات الأوتار. يُقدم الأستاذ الدكتور محمد هطيف، بخبرته الواسعة وكونه أحد أبرز استشاريي جراحة العظام في صنعاء، رعاية طبية متكاملة ومتقدمة في هذا المجال، ملتزمًا بتوفير أفضل النتائج لمرضاه. إن فهمك لهذه الإجراءات سيساعدك على اتخاذ قرارات مستنيرة بشأن صحة قدمك وكاحلك.
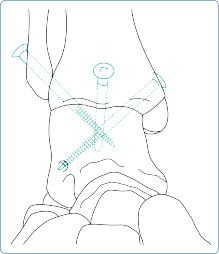
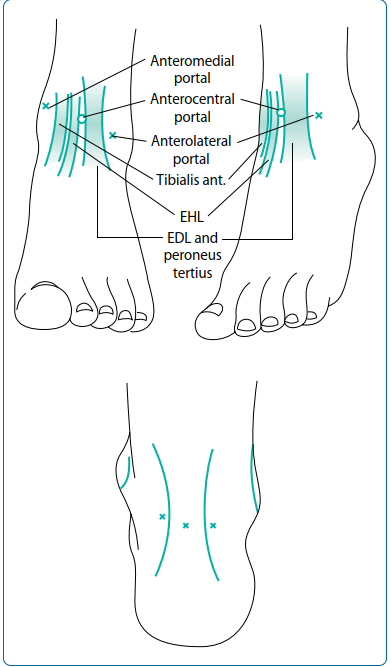
التشريح الأساسي للقدم والكاحل
لفهم أفضل للجراحات، من المهم أن يكون لدينا فكرة عامة عن تشريح الكاحل والقدم. يتكون مفصل الكاحل بشكل رئيسي من التقاء ثلاثة عظام: عظم الظنبوب (القصبي) والساق (الشظية) من الساق، وعظم الكاحل (السنع) من القدم. تُحاط هذه العظام بشبكة معقدة من الأربطة والأوتار التي توفر الاستقرار وتُمكن من الحركة.
حركة مفصل الكاحل:
*
الانثناء الظهري (Dorsiflexion):
حركة رفع القدم نحو الساق، تتراوح من 0 درجة إلى 20 درجة.
*
الانثناء الأخمصي (Plantarflexion):
حركة توجيه القدم بعيدًا عن الساق، تتراوح من 0 درجة إلى 45 درجة.
تُعد هذه الحركات ضرورية للمشي والجري، وأي خلل فيها يمكن أن يُسبب مشاكل وظيفية كبيرة. كما تُعد الأوتار مثل وتر أخيل وأوتار الشظية حاسمة في هذه الحركات وفي استقرار الكاحل، وسنتناول جراحاتها بالتفصيل.
الأسباب الشائعة لمشاكل الكاحل والقدم
تتنوع الأسباب التي قد تؤدي إلى الحاجة للتدخل الجراحي في القدم والكاحل، وتشمل ما يلي:
- التهاب المفاصل: سواء كان التهاب المفاصل التنكسي (الخشونة) الناتج عن التآكل والتمزق مع التقدم في العمر أو بعد الإصابات، أو التهاب المفاصل الالتهابي مثل الروماتويد.
- الإصابات الرضحية: الكسور، الالتواءات الشديدة، وتمزق الأربطة أو الأوتار التي لم تُعالج بشكل صحيح أو التي تُسبب عدم استقرار مزمن.
- تشوهات القدم والكاحل: مثل القدم المسطحة، القدم الجوفاء، أو التشوهات الخلقية التي تؤثر على الميكانيكا الحيوية للمفصل.
- اعتلال الأوتار: حالات مثل اعتلال وتر أخيل أو أوتار الشظية، والتي تتضمن الالتهاب، التمزقات الجزئية أو الكاملة، أو الخلع.
- العدوى: العدوى في المفصل أو العظام، والتي يمكن أن تُسبب تدميرًا للأنسجة وتتطلب تدخلًا جراحيًا.
- الأورام: الأورام في العظام أو الأنسجة الرخوة حول الكاحل والقدم.
- النخر اللاوعائي: موت أنسجة العظام بسبب نقص إمدادات الدم، وغالبًا ما يؤثر على عظم الكاحل.
- المفاصل العصبية (شاركو): تلف المفاصل الناتج عن اعتلال الأعصاب، مما يؤدي إلى عدم استقرار وتدمير المفصل.
الأعراض الشائعة لمشاكل الكاحل
تتراوح أعراض مشاكل الكاحل والقدم من الألم الخفيف إلى الإعاقة الشديدة، وقد تشمل:
- الألم: غالبًا ما يكون العرض الرئيسي، وقد يزداد مع الحركة أو الوقوف، ويُمكن أن يكون مستمرًا أو متقطعًا.
- التورم: حول المفصل أو الأوتار المصابة.
- التيبس: صعوبة في تحريك الكاحل، خاصة في الصباح أو بعد فترات الراحة.
- عدم الاستقرار: الشعور بأن الكاحل "يُعطي" أو ينثني بسهولة، مما قد يؤدي إلى السقوط المتكرر.
- الضعف: صعوبة في الوقوف على أطراف الأصابع أو المشي بشكل طبيعي.
- التشوه: تغير في شكل القدم أو الكاحل.
- صوت طقطقة أو فرقعة: خاصة في حالات تمزق الأوتار.
عند ظهور أي من هذه الأعراض، من الضروري استشارة طبيب متخصص في جراحة العظام مثل الأستاذ الدكتور محمد هطيف لتقييم الحالة بدقة وتحديد خطة العلاج المناسبة.
التشخيص الدقيق لمشاكل الكاحل
يبدأ التشخيص الشامل لمشاكل الكاحل والقدم بتقييم دقيق من قبل الأستاذ الدكتور محمد هطيف. يتضمن ذلك:
- التاريخ الطبي المفصل: جمع معلومات حول الأعراض، الإصابات السابقة، الأمراض المزمنة، والأدوية التي يتناولها المريض.
- الفحص السريري الشامل: تقييم مدى الألم، التورم، التيبس، نطاق حركة المفصل، قوة العضلات، واستقرار الكاحل. كما يتم فحص الأوتار والأربطة والأعصاب والأوعية الدموية.
-
الفحوصات التصويرية:
- الأشعة السينية (X-rays): تُظهر صور العظام وتُساعد في الكشف عن الكسور، تشوهات العظام، وتغيرات التهاب المفاصل.
- التصوير بالرنين المغناطيسي (MRI): يُقدم صورًا تفصيلية للأنسجة الرخوة مثل الأوتار والأربطة والغضاريف، ويكشف عن التمزقات، الالتهابات، والنخر اللاوعائي.
- الموجات فوق الصوتية (Ultrasound): مفيدة بشكل خاص لتقييم الأوتار والكشف عن الالتهابات، التمزقات، والخلع، ويمكن استخدامها ديناميكيًا أثناء الحركة.
- التصوير المقطعي المحوسب (CT Scan): يُستخدم لتقييم العظام بشكل أكثر تفصيلاً، خاصة في حالات التخطيط الجراحي المعقدة.
بناءً على هذه التقييمات، يُحدد الأستاذ الدكتور محمد هطيف التشخيص الدقيق ويُقدم خيارات العلاج الأكثر ملاءمة لكل حالة.
العلاج الجراحي للقدم والكاحل
تُعد الجراحة خيارًا علاجيًا فعالًا عندما تفشل الطرق التحفظية في تخفيف الألم وتحسين الوظيفة. يُقدم الأستاذ الدكتور محمد هطيف مجموعة واسعة من جراحات القدم والكاحل، مُستخدمًا أحدث التقنيات لضمان أفضل النتائج.
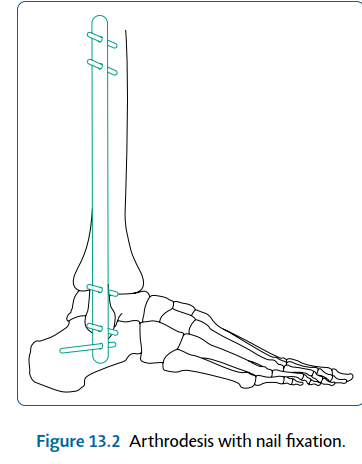
دمج مفصل الكاحل (Arthrodesis)
دمج مفصل الكاحل، أو تثبيت الكاحل، هو إجراء جراحي يتم فيه ربط عظام مفصل الكاحل معًا لتشكيل عظم واحد صلب. الهدف من هذا الإجراء هو تخفيف الألم الشديد الناتج عن تآكل المفصل أو التهابه، خاصة عندما لا تكون خيارات العلاج الأخرى مجدية.
دواعي الاستخدام:
* التهاب المفاصل الشديد الذي فشل في الاستجابة للعلاج التحفظي.
* فشل عمليات استبدال مفصل الكاحل السابقة.
* إعادة بناء المفصل بعد إزالة ورم.
* مضاعفات العدوى، خاصة السل.
* النخر اللاوعائي لعظم الكاحل.
* المفصل العصبي (شاركو).
* الحالات العصبية التي تُسبب عدم استقرار شديد في الكاحل.
موانع الاستخدام:
* العدوى النشطة في المفصل.
* تآكل المفاصل المحيطة (مثل مفصل تحت الكاحل أو مفاصل منتصف القدم)، حيث قد يؤدي الدمج إلى تفاقم الألم في هذه المفاصل.
المخاطر والمضاعفات المحتملة (نسبة حدوثها):
*
فشل الاندماج (عدم الالتحام):
أقل من 2%.
*
سوء الوضعية:
خاصة الوضعية المنحرفة (Equinus)، التقوس (Varus)، أو الدوران الداخلي، والتي تُعد غير محتملة وتُسبب مشاكل وظيفية.
*
بروز الأجهزة المعدنية:
قد يتطلب جراحة إضافية لإزالتها.
*
إصابة الأعصاب:
نادرة.
*
تطور التهاب المفاصل في المفاصل المحيطة:
يُعد من المضاعفات طويلة الأمد.
يجب على المريض أن يُدرك أن المشي لن يعود طبيعيًا تمامًا بعد الدمج؛ حيث سيحدث انخفاض كبير في سرعة المشي وزيادة في استهلاك الطاقة مقارنة بالمشي الطبيعي.
التخطيط الجراحي:
يُعد تخطيط وضعية الدمج أمرًا حيويًا. الوضعية المثلى هي:
* 0 درجة من الانثناء الظهري.
* 0-5 درجات تقوس خارجي (Valgus) في مؤخرة القدم (يُقيِّد التقوس الداخلي حركة منتصف القدم).
* 5-10 درجات دوران خارجي (يُلاحظ الطرف المقابل للمقارنة).
يُساعد الإزاحة الخلفية لعظم الكاحل على تسهيل حركة "التدحرج" في نهاية مرحلة الوقوف. يجب تجنب الإزاحة الأمامية المتبقية.
التخدير والوضعية:
تُجرى كما هو الحال في جراحة استبدال الكاحل.
التقنية الجراحية:
يمكن إجراء دمج الكاحل بالمنظار (كما سيُذكر في قسم تنظير الكاحل) أو بالجراحة المفتوحة. أظهر الدمج بالمنظار نتائج مماثلة في معدلات الالتئام مع فترة إقامة أقصر في المستشفى، ولكنه أكثر صعوبة في تصحيح التشوهات. عادةً ما يتم إجراء الدمج المفتوح عبر المدخل الأمامي، أو قد يُستخدم المدخل الجانبي عبر الشظية إذا كانت الأنسجة الرخوة تتطلب ذلك، أو إذا كان سيتم دمج مفصل تحت الكاحل أيضًا (دمج الظنبوب-الكاحل-العقب).
حيثما أمكن، تُحفظ الشظية في حالات دمج الكاحل المعزول لتوفير سطح أكبر وتغذية دموية أفضل للاندماج، ولإتاحة إمكانية التحويل إلى استبدال مفصل في المستقبل. يتم التثبيت الداخلي بواسطة مسامير متقاطعة أو متوازية و/أو صفائح في الدمج المعزول. أما في دمج الظنبوب-الكاحل-العقب، فتُستخدم المسامير، الصفائح، أو المسامير النخاعية. من الضروري تحقيق تثبيت جيد وضغط كافٍ. يُعد التحضير الجيد لجميع أسطح المفصل أمرًا حيويًا، وذلك بإزالة الغضاريف المفصلية المتبقية وكشف العظم الإسفنجي النزفي تحت الغضروف للمساعدة في الالتئام البيولوجي.

المدخل الجانبي عبر الشظية:
*
المعالم:
طرف الشظية، حدودها الأمامية والخلفية، قاعدة المشط الرابع، أمام العصب السطحي (Sural nerve).
*
التشريح:
يتم إجراء شق طولي مباشر فوق الجانب الجانبي للشظية بطول كافٍ لتجنب شد الأنسجة الرخوة. يتم توجيه الشق بشكل مائل نحو قاعدة المشط الرابع للسماح بوصول أكبر إلى مفصل الكاحل (ومفصل تحت الكاحل إذا لزم الأمر).
*
الإجراء:
يُجرى تشريح تحت السمحاق للشظية، مع حماية أوتار الشظية خلفيًا وبعيدًا في جميع الأوقات. هذا يحمي أيضًا العصب السطحي. يتم تحديد خط المفصل باستخدام مكثف الصورة، ويُعلم على الجلد. تُقطع الشظية بشكل مائل بمنشار (من الجزء العلوي الجانبي إلى السفلي الإنسي، وتنتهي عند مستوى سقف الظنبوب) وتُكمل بـ "أوستيوتوم". ثم يُرفع الطرف البعيد الحر للشظية سفليًا ويُحرر من الأنسجة الرخوة والارتباطات الرباطية، ويُستأصل. يُتوخى الحذر لعدم قطع أوتار الشظية عند طرف الشظية البعيد أثناء الاستئصال. يسمح استئصال الكبسولة بالوصول إلى سطح الظنبوب والكاحل. يُكشف مفصل تحت الكاحل إذا لزم الأمر. يمكن استخدام عظم الشظية البعيد لحصاد طعم عظمي إسفنجي، ويُجرى التثبيت حسب اختيار الجراح. لدمج الكاحل المعزول، مع عظم جيد الجودة، يمكن استخدام مسامير قنية. أما في حالات العظام ذات الجودة الرديئة، أو إذا كان سيتم تضمين مفصل تحت الكاحل، فإن مسمار الظنبوب-الكاحل-العقب الرجعي يُعد خيارًا أفضل.

الإغلاق:
يُتبع الإغلاق بطبقات، ثم إغلاق الجلد بالطريقة التي يختارها الجراح في التقنيات المفتوحة. تُستخدم خيوط النايلون لإغلاق مداخل المنظار.
الرعاية وتعليمات ما بعد الجراحة:
يجب منع الجلطات الدموية عن طريق الحركة المبكرة وإضافة تدابير كيميائية أو ميكانيكية للمرضى المعرضين لخطر متزايد. تكون الحركة المبكرة بدون تحميل وزن، بمساعدة العكازات. تُبحث علامات الالتئام الشعاعية قبل السماح بتحميل الوزن الكامل غير المحمي؛ وهذا غالبًا ما يستغرق حوالي 3 أشهر.
استبدال مفصل الكاحل (Arthroplasty)
استبدال مفصل الكاحل الكلي هو إجراء جراحي يتم فيه استبدال الأسطح المتضررة من مفصل الكاحل بمكونات صناعية (مفصل اصطناعي). يهدف هذا الإجراء إلى تخفيف الألم مع الحفاظ على حركة المفصل، مما يُحسن وظيفة المريض وجودة حياته.
دواعي الاستخدام:
يُشار إلى استبدال مفصل الكاحل الكلي في الحالات المؤلمة التي فشلت في الاستجابة للعلاج التحفظي. أكثر الدواعي شيوعًا هي:
* التهاب المفاصل العظمي (غالبًا ما يكون بعد الصدمة).
* التهاب المفاصل الالتهابي وغيره من اعتلالات المفاصل.
* متوسط العمر 68 عامًا، وفقًا لأحدث السجلات الوطنية للمفاصل.
موانع الاستخدام:
* العدوى في مفصل الكاحل.
* النخر اللاوعائي لجزء كبير من عظم الكاحل.
* التشوه الشديد الذي لا يسمح بوظيفة ميكانيكية حيوية جيدة ويُسبب فشلًا مبكرًا (تقليديًا يُعتبر أكثر من 15 درجة من تشوه التقوس الداخلي/الخارجي، على الرغم من أن الجراحين ذوي الخبرة قد يتجاوزون هذا الحد).
* ضعف غطاء الأنسجة الرخوة.
* المهن اليدوية الشاقة.
* تلف الأوعية الدموية العصبية (مثل اعتلال الأعصاب المفصلي لشاركو).
المخاطر والمضاعفات المحتملة:
*
تخلخل المفصل الاصطناعي:
تُبلغ معدلات الفشل بشكل متفاوت عادة بين 1% و 2% سنويًا.
*
سوء الوضعية.
*
الكسر:
الأكثر شيوعًا هو الكاحل الإنسي، يصل إلى 10%، لكنها تستجيب جيدًا للتعرف والإدارة المناسبين.
*
مشاكل الجروح.
*
الألم والتيبس:
5%.
*
الجلطة الوريدية العميقة (DVT)/الانسداد الرئوي/العدوى:
1%.
التخطيط الجراحي:
يُعد تقييم الأنسجة الرخوة، بالإضافة إلى الفحص الوعائي والعصبي، إلزاميًا في يوم الجراحة. يجب أن تكون الأشعة السينية الحديثة التي تُجرى مع تحميل الوزن متاحة. قد تشمل هذه الأشعة أفلامًا لمحاذاة الساق بالكامل إذا كان هناك أي تشوه قريب يحتاج إلى الأخذ في الاعتبار. يجب على الجراح التحقق من توفر الغرسات والمجموعات الجراحية. تُعطى المضادات الحيوية الوقائية عند بدء التخدير (يعتمد المضاد الحيوي المختار على السياسة المحلية).
التخدير والوضعية:
عادة ما يكون التخدير عامًا أو إقليميًا أو مشتركًا. يُستخدم عاصبة للفخذ. يُستخدم وضع الاستلقاء مع تبطين مناسب حيثما لزم الأمر. في بعض الأحيان، تُوضع وسادة رملية تحت الأرداف في نفس الجانب للسماح بسهولة أكبر في الجراحة. يجب دائمًا كشف الركبة وتحضيرها (بمحلول مبيد للجراثيم) للسماح بتوجيه الغرسة أثناء الجراحة. يجب أن يكون الكاحل متحركًا بما يكفي للحركة المناسبة أثناء الجراحة. يضع البعض الساق على دعامة لتسهيل ذلك. تُستخدم ستائر مقاومة للماء ذات حواف لاصقة لتوفير ختم للجلد.
التقنية الجراحية:
*
المعالم:
يجب تحديدها قبل الجراحة: الأوتار (الظنبوبية الأمامية، باسطة إبهام القدم الطويلة، باسطة الأصابع الطويلة)، الشريان الظهري للقدم (ملاحظة: غائب في 10% من السكان)، الفروع الجلدية للعصب الشظوي السطحي (مسار متغير).
*
الشق:
يُستخدم المدخل الأمامي للكاحل. يُجرى شق الجلد في نقطة المنتصف بين الكاحلين الإنسي والجانبي - من 3 سم فوق، ويمتد 5 سم تحت مفصل الكاحل المحسوس، مع تجنب الأعصاب الجلدية حيثما وُجدت. غالبًا ما يُصادف العصب الشظوي السطحي ويجب تحريره وتعليمه بحلقة ملونة. يجب توخي الحذر لتجنب الشد الزائد عليه أثناء العملية.
*
التشريح:
تُقسم الشبكية الباسطة في خط الشق. نميل إلى إنشاء رفرف إنسي وجانبي من الشبكية أثناء فتحها، لتسهيل الإغلاق ومنع "تقوس الوتر" للوتر الظنبوبي الأمامي. تُجنب رفرفات الجلد الكبيرة لتقليل خطر النخر. ثم يُطور المدخل إما بين باسطة إبهام القدم الطويلة (EHL) وباسطة الأصابع الطويلة (EDL) أو (الأكثر شيوعًا) بين الظنبوبية الأمامية وباسطة إبهام القدم الطويلة. المفتاح هو حماية الشريان الظهري للقدم والعصب الشظوي العميق - قد يتطلب تحديد (وحماية) هذه الهياكل بشكل أكثر قربًا، قبل أن تتقاطع عند مفصل الكاحل نفسه. ثم يُجرى استئصال محفظة المفصل طوليًا.
*
الإجراء:
تتوفر العديد من أطراف الكاحل الصناعية تجاريًا، ويجب الرجوع إلى التقنية الجراحية الفردية. على الرغم من اختلاف التصاميم، تشمل المبادئ الحد الأدنى من التعامل مع الأنسجة الرخوة واستئ
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك