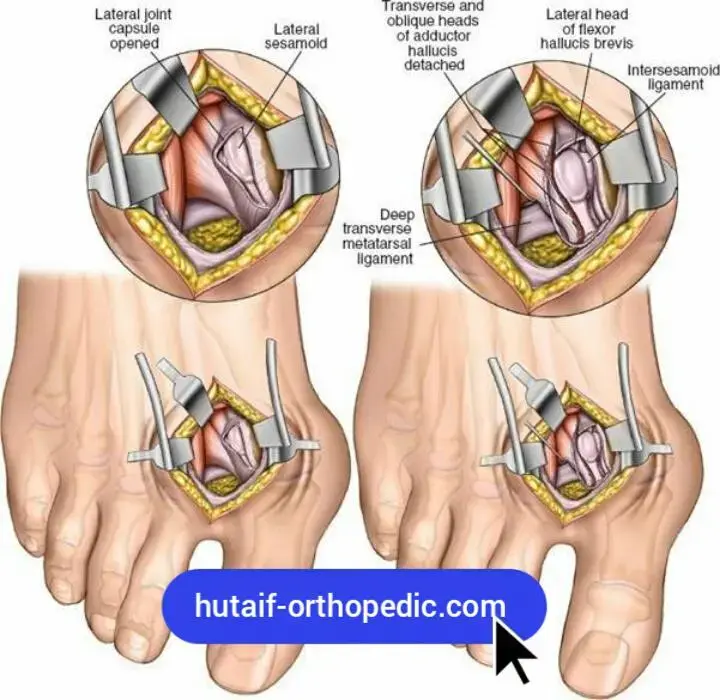
تمزق الصفيحة الأخمصية في القدم: دليل شامل للتشخيص والعلاج والتعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
تمزق الصفيحة الأخمصية هو إصابة شائعة تصيب مقدمة القدم، غالبًا ما تنتج عن فرط بسط إصبع القدم. يتطلب تشخيصًا دقيقًا وعلاجًا فعالًا، قد يشمل الجراحة، لاستعادة وظيفة القدم ومنع المضاعفات.
الخلاصة الطبية السريعة: تمزق الصفيحة الأخمصية هو إصابة شائعة تصيب مقدمة القدم، غالبًا ما تنتج عن فرط بسط إصبع القدم. يتطلب تشخيصًا دقيقًا وعلاجًا فعالًا، قد يشمل الجراحة، لاستعادة وظيفة القدم ومنع المضاعفات.
مقدمة عن تمزق الصفيحة الأخمصية
تعتبر إصابات القدم من التحديات الشائعة، خاصة بين الرياضيين، ويمكن أن تؤثر بشكل كبير على جودة الحياة والقدرة على ممارسة الأنشطة اليومية والرياضية. من بين هذه الإصابات، يبرز "تمزق الصفيحة الأخمصية" كحالة مؤلمة ومُعطِّلة، وغالبًا ما يتم تشخيصها بشكل خاطئ في البداية. الصفيحة الأخمصية هي بنية ليفية قوية تقع في الجزء السفلي (الأخمصي) من مفصل مشط القدم والسلامية (MTP)، وتلعب دورًا حيويًا في استقرار أصابع القدم ومنع فرط البسط (Hyperextension). عندما تتعرض هذه الصفيحة للتمزق، يمكن أن يؤدي ذلك إلى ألم شديد، عدم استقرار في الإصبع، وفي النهاية إلى تشوه.
في هذا الدليل الشامل، سنتعمق في فهم تمزق الصفيحة الأخمصية، بدءًا من تشريحها ووظيفتها، مرورًا بأسبابها وأعراضها، وصولاً إلى أساليب التشخيص الدقيقة وخيارات العلاج المتاحة، بالإضافة إلى بروتوكولات التعافي وإعادة التأهيل. يهدف هذا الدليل إلى تزويدكم بالمعلومات اللازمة لفهم هذه الحالة بشكل أفضل، ويستند إلى خبرة الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، الذي يُعد مرجعًا رائدًا في تشخيص وعلاج إصابات القدم والكاحل في صنعاء واليمن.
من خلال خبرته الواسعة، يؤكد الأستاذ الدكتور محمد هطيف على أهمية التشخيص المبكر والدقيق لتمزق الصفيحة الأخمصية لتجنب المضاعفات طويلة الأمد وضمان أفضل النتائج العلاجية، خاصة في الحالات التي تتطلب تدخلًا جراحيًا.

التشريح ووظيفة الصفيحة الأخمصية
لفهم تمزق الصفيحة الأخمصية، من الضروري أولاً استيعاب مكانها ووظيفتها في القدم. القدم هي بنية معقدة تتكون من 26 عظمة، 33 مفصلاً، وأكثر من 100 رباط وعضلة وأوتار، تعمل جميعها بتناغم لدعم وزن الجسم، امتصاص الصدمات، وتوفير الحركة.
ما هي الصفيحة الأخمصية
الصفيحة الأخمصية هي عبارة عن شريط سميك وقوي من النسيج الليفي الغضروفي، يشبه الرباط، يقع في الجزء السفلي (الأخمصي) من كل مفصل من مفاصل مشط القدم والسلامية (MTP). هذه المفاصل هي التي تربط عظام مشط القدم (Metatarsals) بعظام السلاميات القريبة (Proximal Phalanges) لأصابع القدم. تُعد الصفيحة الأخمصية جزءًا أساسيًا من المحفظة المفصلية، وتلتصق بقوة بقاعدة السلامية القريبة من جهة، وبمقدمة رأس عظم المشط من جهة أخرى.
وظيفة الصفيحة الأخمصية
تؤدي الصفيحة الأخمصية عدة وظائف حيوية لاستقرار أصابع القدم ووظيفتها:
*
دعم المفصل:
تعمل كدعامة رئيسية لمفصل مشط القدم والسلامية، خاصةً أثناء المشي والجري والقفز.
*
منع فرط البسط:
تمنع فرط البسط المفرط (Hyperextension) لأصابع القدم، وهو حركة تتجاوز النطاق الطبيعي للمفصل. هذا مهم بشكل خاص أثناء الدفع بالقدم (Push-off) عند المشي أو الجري.
*
حماية رأس المشط:
تساعد في حماية رأس عظم المشط من قوى الضغط المفرطة.
*
نقل الأحمال:
تشارك في توزيع الأحمال التي تمر عبر مقدمة القدم.
تُعد الصفيحة الأخمصية للإصبع الثاني هي الأكثر عرضة للإصابة بالتمزق، وذلك بسبب موقعها المركزي ودورها في تحمل الأحمال أثناء الحركات المعقدة مثل القطع السريع أو التوقف المفاجئ في الرياضات. عندما تتمزق هذه الصفيحة، تفقد الإصبع استقرارها، مما يؤدي إلى الأعراض التي سنناقشها لاحقًا.
الأسباب وعوامل الخطر لتمزق الصفيحة الأخمصية
يُعد فهم الأسباب الكامنة وراء تمزق الصفيحة الأخمصية أمرًا بالغ الأهمية للوقاية والتشخيص والعلاج. يمكن أن يحدث هذا التمزق نتيجة لإصابة حادة أو إجهاد مزمن ومتكرر على المفصل.
الإصابات الحادة المباشرة
غالبًا ما يحدث تمزق الصفيحة الأخمصية بشكل حاد ومفاجئ، خاصة في سياق الأنشطة الرياضية عالية التأثير. تشمل الآليات الشائعة للإصابة الحادة ما يلي:
*
فرط البسط القسري:
تُعد هذه الآلية هي الأكثر شيوعًا. تحدث عندما يتم ثني إصبع القدم بقوة نحو الأعلى (فرط البسط) بينما تكون القدم مثبتة على الأرض، مما يضع ضغطًا هائلاً على الصفيحة الأخمصية. هذا ما يُعرف أحيانًا بـ "إصبع لاعب العشب" (Turf Toe) عندما يحدث في الإصبع الكبير، ولكن يمكن أن يصيب الإصبع الثاني أيضًا.
*
حركات القطع والتوقف المفاجئ:
في الرياضات مثل كرة القدم، كرة السلة، وكرة المضرب، تتضمن الحركات السريعة والتوقف المفاجئ والتغيير في الاتجاه ضغطًا كبيرًا على مقدمة القدم، مما قد يؤدي إلى تمزق الصفيحة.
*
الحمل المحوري المفرط:
عندما يتم تطبيق قوة كبيرة على طول محور الإصبع، خاصةً أثناء فرط البسط، يمكن أن تتمزق الصفيحة الأخمصية.
*
السقوط أو الصدمات المباشرة:
قد تؤدي الصدمة المباشرة لمقدمة القدم إلى إصابة الصفيحة.
الإجهاد المزمن وعوامل الخطر الميكانيكية
بخلاف الإصابات الحادة، يمكن أن يتطور تمزق الصفيحة الأخمصية تدريجيًا نتيجة للإجهاد المتكرر أو عوامل ميكانيكية حيوية غير طبيعية في القدم. تشمل هذه العوامل:
*
تشوهات القدم:
*
إصبع القدم الطويل الثاني:
إذا كان الإصبع الثاني أطول من الإصبع الكبير، فإنه يتحمل جزءًا أكبر من الحمل أثناء المشي والجري، مما يزيد من خطر إصابة الصفيحة الأخمصية.
*
القدم المسطحة (Pes Planus):
يمكن أن تؤدي إلى توزيع غير طبيعي للوزن وزيادة الضغط على مفاصل مشط القدم والسلامية.
*
القدم المقوسة (Pes Cavus):
قد تزيد من الضغط على مقدمة القدم.
*
إبهام القدم الأروح (Bunions):
يمكن أن يؤدي إلى تغيير في ميكانيكا القدم وزيادة الضغط على الإصبع الثاني.
*
الأحذية غير المناسبة:
الأحذية الضيقة في مقدمة القدم أو ذات الكعب العالي يمكن أن تضغط على الأصابع وتزيد من خطر الإصابة.
*
الأنشطة المتكررة:
الأنشطة التي تتضمن الوقوف لفترات طويلة، المشي لمسافات طويلة، أو الجري المتكرر، خاصة على الأسطح الصلبة، يمكن أن تساهم في تدهور الصفيحة الأخمصية بمرور الوقت.
*
التهاب المفاصل:
بعض أنواع التهاب المفاصل يمكن أن تضعف الأنسجة المحيطة بالمفاصل، مما يجعلها أكثر عرضة للتمزق.
*
العمر:
مع التقدم في العمر، قد تفقد الأنسجة مرونتها وتصبح أكثر عرضة للإصابة.
في الحالة التي قدمها الأستاذ الدكتور محمد هطيف، كان المريض لاعب كرة قدم شبه محترف، تعرض لإصابة حادة أثناء مناورة قطع سريعة، حيث تم فرط بسط قدمه بقوة، مما أدى إلى تمزق فوري ومؤلم في الصفيحة الأخمصية للإصبع الثاني. هذا يؤكد على أن الرياضيين، وخاصة أولئك الذين يمارسون رياضات تتطلب حركات قوية ومفاجئة، هم الأكثر عرضة لهذه الإصابة.
الأعراض والعلامات لتمزق الصفيحة الأخمصية
يتسم تمزق الصفيحة الأخمصية بمجموعة من الأعراض والعلامات المميزة التي تساعد الأطباء في تشخيصه، على الرغم من أنه غالبًا ما يتم الخلط بينه وبين إصابات أخرى في القدم. فهم هذه الأعراض أمر بالغ الأهمية لطلب العناية الطبية المناسبة في الوقت المناسب.
الأعراض الأولية بعد الإصابة الحادة
في حالات الإصابة الحادة، كما حدث مع لاعب كرة القدم في دراسة الحالة، تظهر الأعراض بشكل مفاجئ وواضح:
*
ألم حاد ومفاجئ:
يشعر المريض بألم شديد ومباشر تحت مفصل مشط القدم والسلامية المصاب (غالبًا الإصبع الثاني)، وقد يصفه بـ "إحساس بالتمزق" أو "الفرقعة".
*
صعوبة في دفع القدم:
يصبح من الصعب أو المستحيل دفع القدم أثناء المشي أو الجري، أو تحمل الوزن على مقدمة القدم.
*
تورم فوري:
يظهر تورم حول مفصل الإصبع المصاب، وقد يمتد إلى كامل مقدمة القدم.
*
ألم عند لمس المنطقة:
تكون المنطقة أسفل المفصل المصاب حساسة للغاية للمس.
الأعراض المستمرة والمتفاقمة
إذا لم يتم تشخيص الإصابة بشكل صحيح أو لم يتم علاجها بفعالية، فإن الأعراض قد تستمر وتتفاقم بمرور الوقت، مما يؤثر على الأنشطة اليومية:
*
ألم موضعي ومستمر:
يتركز الألم بشكل خاص في الجانب الأخمصي (السفلي) من مفصل مشط القدم والسلامية المصاب.
*
تورم دائم:
يستمر التورم حول المفصل، وقد يصبح أكثر وضوحًا.
*
الشعور بعدم الاستقرار:
يصف المرضى شعورًا بأن الإصبع "غير ثابت" أو "ينخلع" من مكانه، خاصة أثناء المشي أو محاولة القيام بحركات رياضية.
*
صعوبة في ارتداء الأحذية:
قد يجد المريض صعوبة في ارتداء الأحذية الرياضية أو حتى الأحذية العادية بسبب التورم والألم وتوسع مقدمة القدم.
*
تشوه الإصبع:
مع مرور الوقت، يمكن أن يتطور تشوه مميز في الإصبع المصاب:
*
إصبع المطرقة الظهرية (Dorsal Hammertoe Deformity):
ينحني الإصبع إلى الأعلى بشكل غير طبيعي، ويصبح الجزء العلوي من الإصبع مرتفعًا. هذا التشوه يشير إلى انزلاق السلامية القريبة نحو الأعلى (Subluxation) بالنسبة لرأس عظم المشط، وهو علامة قوية على تمزق الصفيحة الأخمصية.
*
توسع المسافة بين الأصابع (Toe Splaying):
قد تتباعد الأصابع عن بعضها البعض، مما يعطي مظهرًا "متسعًا" لمقدمة القدم.
علامات الفحص السريري
خلال الفحص السريري الدقيق الذي يجريه الأستاذ الدكتور محمد هطيف، يتم البحث عن علامات محددة:
*
الكدمات:
قد تظهر كدمات خفيفة في الجانب الأخمصي للإصبع المصاب ومقدمة القدم.
*
الألم عند الجس:
ألم شديد ومحدد عند جس نقطة اتصال الصفيحة الأخمصية بقاعدة السلامية القريبة.
*
اختبارات عدم الاستقرار:
*
اختبار الإجهاد الرأسي (Vertical Stress Test) أو اختبار لاكمان (Lachman-like Test):
يُعد هذا الاختبار حاسمًا. يقوم الطبيب بتثبيت رأس عظم المشط ويثني السلامية القريبة للإصبع المصاب نحو الأعلى (فرط البسط). في حالة تمزق الصفيحة الأخمصية، يحدث انزلاق مفرط للإصبع نحو الأعلى مع شعور بـ "طقطقة" أو "خلخلة"، مما يؤكد عدم استقرار المفصل.
*
اختبار السحب (Drawer Test):
يُقيم عدم الاستقرار الأمامي الخلفي للمفصل.
إن ظهور هذه الأعراض والعلامات، وخاصة تشوه إصبع المطرقة الظهرية وعدم الاستقرار الواضح في المفصل، يجب أن يثير الشك بقوة في وجود تمزق في الصفيحة الأخمصية، ويدفع إلى إجراء المزيد من الفحوصات التشخيصية.
التشخيص الدقيق لتمزق الصفيحة الأخمصية
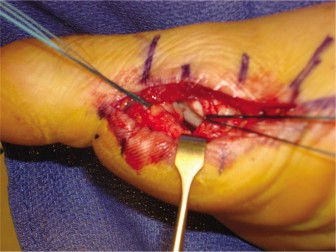
يُعد التشخيص الدقيق لتمزق الصفيحة الأخمصية حجر الزاوية في وضع خطة علاج فعالة. نظرًا لأن الأعراض قد تتشابه مع حالات أخرى، فإن الأستاذ الدكتور محمد هطيف يعتمد على مزيج من الفحص السريري المتقن والتصوير التشخيصي المتخصص لضمان تحديد الإصابة بدقة.
الفحص السريري الشامل
يبدأ التشخيص بفحص سريري شامل ومفصل، كما يطبقه الأستاذ الدكتور محمد هطيف في عيادته. هذا الفحص يتجاوز مجرد تقييم الألم ليشمل:
المعاينة
- التورم والكدمات: ملاحظة أي تورم في مقدمة القدم، خاصة حول مفصل مشط القدم والسلامية المصاب، ووجود كدمات في الجانب الأخمصي للإصبع.
- تشوه إصبع المطرقة الظهرية: البحث عن انحناء الإصبع نحو الأعلى، مما يشير إلى انزلاق السلامية القريبة.
- توسع المسافة بين الأصابع: ملاحظة أي تباعد غير طبيعي بين الإصبع المصاب والأصابع المجاورة.
الجس (اللمس)
- الألم الموضعي: تحديد نقطة الألم الأكثر شدة، والتي غالبًا ما تكون في الجانب الأخمصي لمفصل مشط القدم والسلامية المصاب، عند نقطة اتصال الصفيحة الأخمصية.
- تقييم الأربطة الجانبية: جس الأربطة الجانبية للمفصل لتقييم أي ألم أو رخاوة مصاحبة.
نطاق الحركة (ROM)
- الألم عند الحركة: تقييم الألم أثناء تحريك الإصبع، خاصة عند فرط البسط السلبي.
- اختبار الإجهاد الرأسي (Vertical Stress Test): هذا الاختبار هو الأهم. يقوم الطبيب بتثبيت عظم المشط وتحريك السلامية القريبة نحو الأعلى. إذا حدث انزلاق مفرط مع شعور بـ "طقطقة"، فهذا يشير بقوة إلى عدم استقرار المفصل وتمزق الصفيحة الأخمصية.
- اختبار السحب (Drawer Test): لتقييم عدم الاستقرار الأمامي الخلفي.
التقييم العصبي الوعائي
- التأكد من سلامة الدورة الدموية والإحساس في الأصابع.
التصوير التشخيصي
بعد الفحص السريري، يتم اللجوء إلى التصوير التشخيصي لتأكيد التشخيص وتحديد مدى الإصابة.
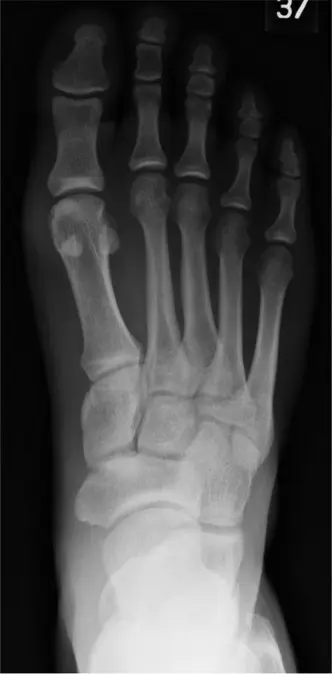
الأشعة السينية (X-ray)
-
الأشعة السينية الحاملة للوزن:
تُعد هذه الأشعة ضرورية وحاسمة. بينما قد تبدو الأشعة السينية الأولية التي لا تحمل وزنًا طبيعية (كما في دراسة الحالة)، فإن الأشعة السينية التي تُجرى أثناء الوقوف أو تحمل الوزن يمكن أن تكشف عن عدم الاستقرار الديناميكي:
- انزلاق ظهري (Dorsal Subluxation): تُظهر الأشعة السينية الجانبية الحاملة للوزن بشكل واضح انزلاق السلامية القريبة نحو الأعلى بعيدًا عن رأس عظم المشط، وهي علامة رئيسية على ضعف الصفيحة الأخمصية.
- توسع المسافة المفصلية: قد تظهر الأشعة الأمامية الخلفية توسعًا خفيفًا في المسافة بين مفصل مشط القدم والسلامية المصاب.
- علامة التباعد (Splay Sign): انحراف الإصبع المصاب قليلاً جانبًا.
- استبعاد الكسور: تُستخدم الأشعة السينية أيضًا لاستبعاد وجود أي كسور في العظام.
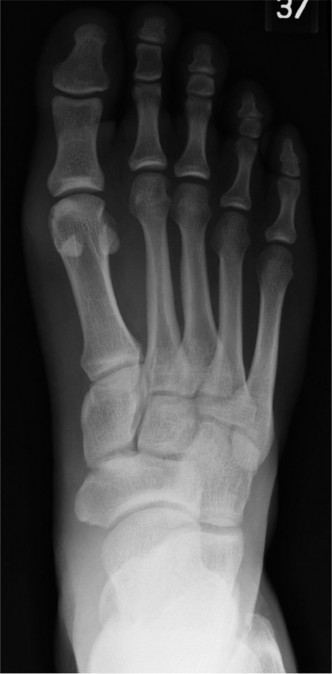
الشكل 1: صورة بالأشعة السينية الجانبية الحاملة للوزن توضح انزلاق السلامية القريبة نحو الأعلى بالنسبة لرأس عظم المشط، وهو مؤشر رئيسي على عدم كفاءة الصفيحة الأخمصية.
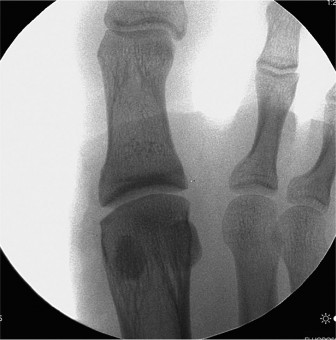
الرنين المغناطيسي (MRI)
- المعيار الذهبي: يُعد الرنين المغناطيسي عالي الدقة هو الأداة التشخيصية النهائية لتحديد إصابات الأنسجة الرخوة، بما في ذلك الصفيحة الأخمصية.
-
ما يكشفه الرنين المغناطيسي:
- تمزق الصفيحة الأخمصية: يُظهر بوضوح مكان ونوع التمزق (جزئي أو كامل)، ومدى تراجع الصفيحة عن مكان التصاقها.
- الوذمة والتورم: يكشف عن وجود وذمة (تجمع سوائل) وتورم حول المفصل.
- إصابات الأربطة الجانبية المصاحبة: يمكن أن يحدد ما إذا كانت هناك إصابات مصاحبة في الأربطة الجانبية للمفصل، والتي تساهم في عدم الاستقرار العام.
- استبعاد حالات أخرى: يساعد في استبعاد إصابات أخرى مثل كسور الإجهاد أو التلف الغضروفي.

الشكل 2: صورة رنين مغناطيسي T2-weighted سهمي توضح تمزقًا كاملاً في الصفيحة الأخمصية الثانية (السهم)، مع انقطاع وتراجع عن مكان التصاقها بالسلامية. لاحظ الانصباب المفصلي والوذمة المحيطة بالمفصل المصاحبة.
الأشعة المقطعية (CT)
- في معظم الحالات، لا تكون الأشعة المقطعية ضرورية لتشخيص تمزق الصفيحة الأخمصية. ومع ذلك، قد يُلجأ إليها في حالات معقدة لتقييم أي تغيرات عظمية دقيقة، أو لتقييم محاذاة العظام بشكل أفضل، أو في حالات فشل الجراحة السابقة.
من خلال الجمع بين الفحص السريري الدقيق والتصوير المتقدم، يمكن للأستاذ الدكتور محمد هطيف تقديم تشخيص دقيق لتمزق الصفيحة الأخمصية، مما يمهد الطريق لخطة علاج مخصصة وفعالة.
التشخيص التفريقي لتمزق الصفيحة الأخمصية
نظرًا لتشابه الأعراض، من المهم جدًا التفريق بين تمزق الصفيحة الأخمصية وحالات أخرى قد تؤثر على مقدمة القدم. يعتمد الأستاذ الدكتور محمد هطيف على خبرته ومعرفته الواسعة للتمييز بين هذه الحالات:
| الميزة | تمزق الصفيحة الأخمصية (الحالة قيد الدراسة) | التهاب المحفظة المفصلية / التهاب الغشاء الزليلي لمفصل مشط القدم والسلامية | كسر إجهادي في عظم المشط (المشط الثاني مثلاً) | التواء الرباط الجانبي لمفصل مشط القدم والسلامية |
|---|---|---|---|---|
| آلية الإصابة | حادة، فرط بسط قسري، حمل محوري (مثل "إصبع لاعب العشب") | إجهاد متكرر، استخدام مفرط، ميكانيكا حيوية غير طبيعية | نشاط عالي التأثير متكرر، زيادة مفاجئة في شدة التدريب | إجهاد حاد جانبي (فالق/روح) على المفصل |
| البداية | حادة، غالبًا مع إحساس بـ "فرقعة" أو تمزق | تدريجية، خفية | تدريجية، تتفاقم مع النشاط | حادة، ألم فوري مع اتجاه قوة محدد |
| موقع الألم | موضعي، الجانب الأخمصي للمفصل (غالبًا الثاني/الثالث) | ألم منتشر في مفصل مشط القدم والسلامية، غالبًا بارز في الجانب الظهري | ألم منتشر في ساق عظم المشط، أقل تحديدًا في المحفظة المفصلية | الجانب الإنسي أو الوحشي للمفصل، حسب الرباط المصاب |
| التورم | كبير، حول المفصل، قد يصاحبه كدمات أخمصية | خفيف إلى متوسط، عادة منتشر حول المفصل | خفيف، موضعي فوق ساق عظم المشط، غالبًا يتأخر | موضعي في الجانب الإنسي أو الوحشي للمفصل، متفاوت |
| التشوه/عدم الاستقرار | كلاسيكي: انزلاق/خلع ظهري للإصبع، تباعد الأصابع؛ اختبار إجهاد رأسي إيجابي | لا يوجد تشوه، لا يوجد عدم استقرار (مفصل ثابت) | لا يوجد تشوه، مفصل ثابت (إلا في حالات النزوح الشديد والنادر) | عدم استقرار موضعي مع إجهاد فالق/روح محدد؛ لا يوجد عدم استقرار في المستوى السهمي (إلا إذا كانت إصابة الصفيحة الأخمصية مصاحبة) |
| الجس | ألم موضعي شديد في الصفيحة الأخمصية، قد يوجد احتكاك في المفصل | ألم منتشر على خط مفصل مشط القدم والسلامية، لا يوجد عدم استقرار | ألم فوق ساق عظم المشط، ألم عند النقر (اختبار الشوكة الرنانة) | ألم موضعي فوق الرباط الجانبي المصاب، ألم مع الإجهاد |
| نطاق الحركة | ألم مع فرط |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك