القدم الجوفاء الدليل الشامل للأسباب والأعراض وطرق العلاج الجراحي
الخلاصة الطبية
القدم الجوفاء هي حالة طبية تتميز بارتفاع غير طبيعي في قوس القدم، مما يسبب ضغطاً شديداً على الكعب ومقدمة القدم أثناء المشي. يشمل العلاج استخدام ضبانات مخصصة لتخفيف الألم، أو التدخل الجراحي لتعديل العظام ونقل الأوتار لاستعادة الشكل والوظيفة الطبيعية للقدم.
الخلاصة الطبية السريعة: القدم الجوفاء هي حالة طبية تتميز بارتفاع غير طبيعي في قوس القدم، مما يسبب ضغطاً شديداً على الكعب ومقدمة القدم أثناء المشي. يشمل العلاج استخدام ضبانات مخصصة لتخفيف الألم، أو التدخل الجراحي لتعديل العظام ونقل الأوتار لاستعادة الشكل والوظيفة الطبيعية للقدم.
مقدمة عن القدم الجوفاء
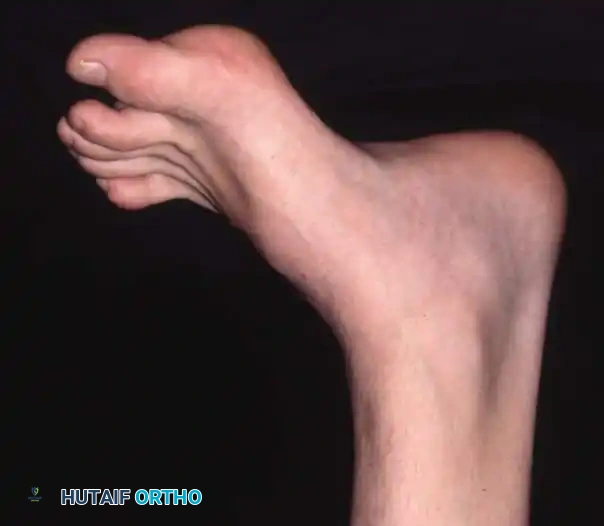
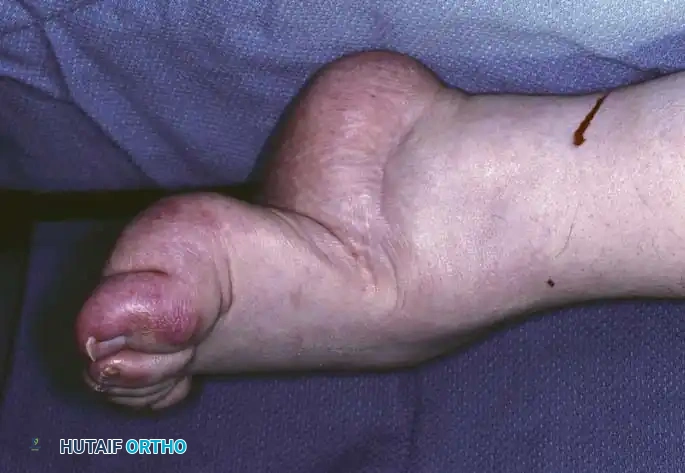
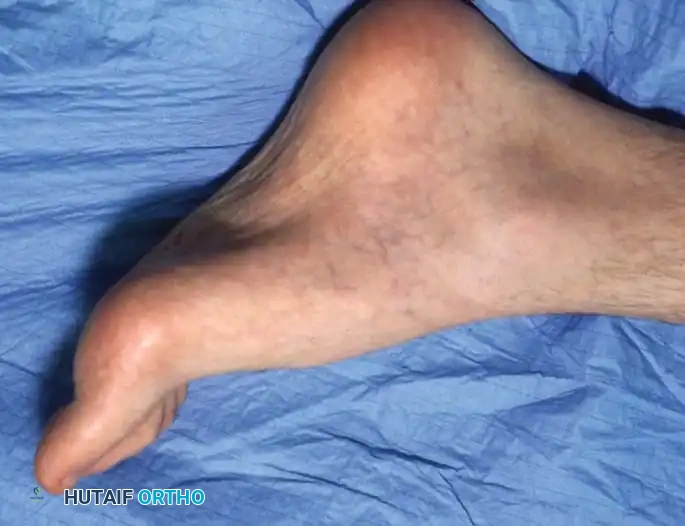
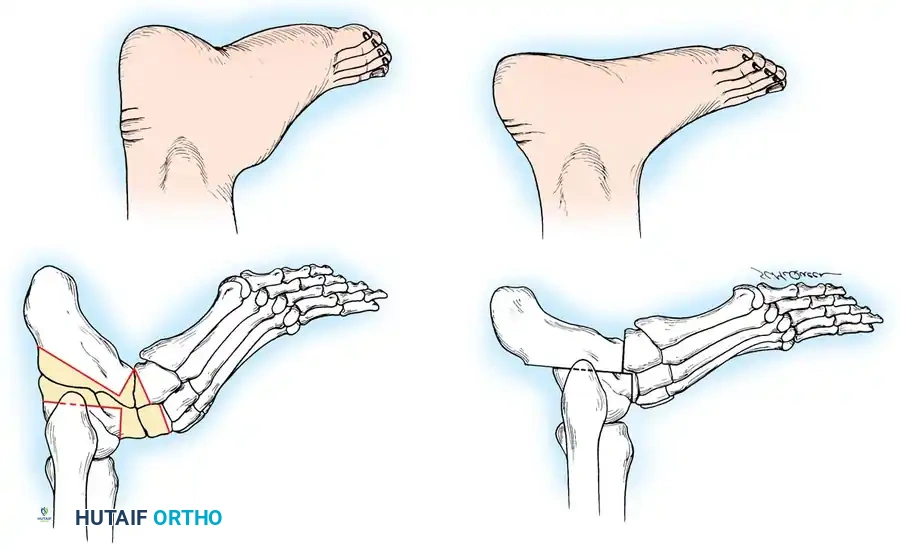
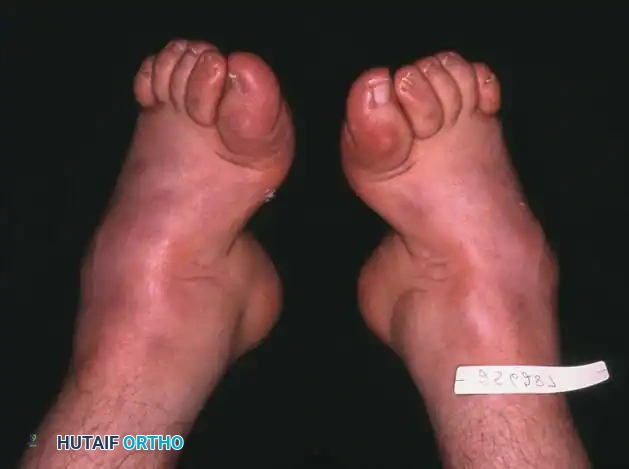
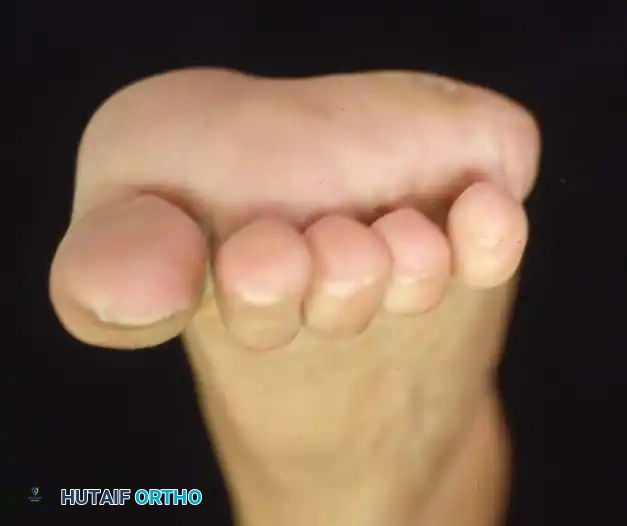
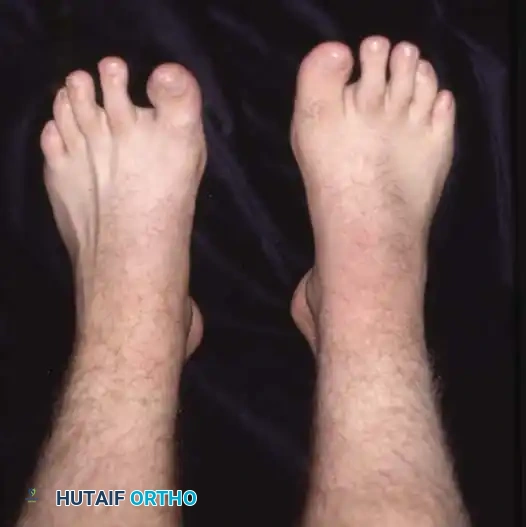
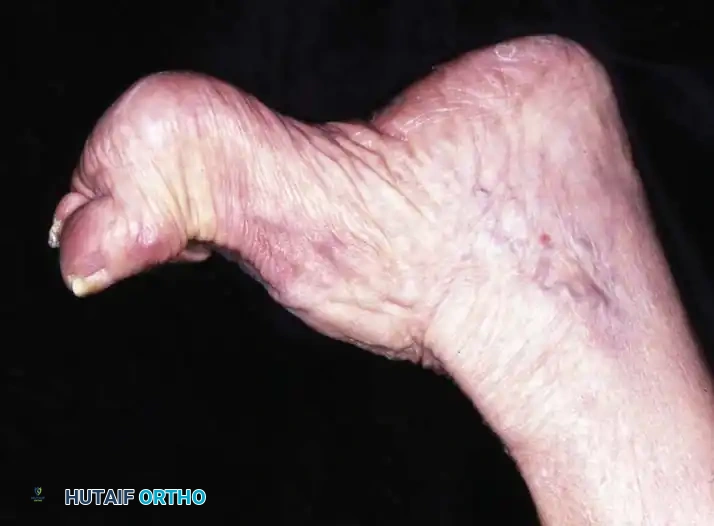
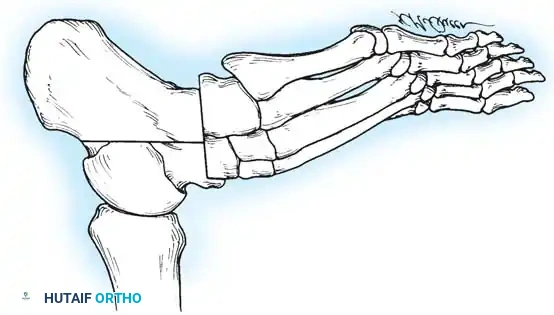
في أبسط تعريف تشريحي لها، تُعرف القدم الجوفاء بأنها حالة تتميز بارتفاع غير طبيعي في القوس الطولي الداخلي للقدم. ولكن في الممارسة السريرية لجراحة العظام، يُعترف بها كتشوه معقد ثلاثي الأبعاد يشمل طيفاً واسعاً من التشوهات الهيكلية. هذا القوس المرتفع نادراً ما يوجد بمعزل عن غيره من المشاكل؛ فهو يكاد يكون مصحوباً دائماً بفرط تمدد أصابع القدم عند المفاصل المشطية السلامية، وانثناء شديد في المفاصل بين السلاميات، وهو ما يُعرف طبياً باسم الأصابع المخلبية.
علاوة على ذلك، يترافق هذا التشوه مع كبّ وتقريب في مقدمة القدم، وبروز عظمي واضح في ظهر منتصف القدم مع طيات جلدية مجعدة على الجانب الأخمصي الداخلي. كما يلاحظ استطالة في الحافة الخارجية للقدم وقصر في الحافة الداخلية. وغالباً ما يعاني المرضى من مسامير لحم مؤلمة (كالو) تحت رؤوس عظام المشط بسبب اختلال ميكانيكية تحمل الوزن. يُظهر المفصل تحت الكاحل درجات متفاوتة من التيبس، وغالباً ما يكون مصحوباً بتشوه تقوسي في الكعب (سواء كان مرناً أو ثابتاً)، بالإضافة إلى قصر وشد في وتر أخيل.

على الرغم من صعوبة تعريف القدم الجوفاء ذات التشوهات المتعددة من الناحية الرياضية والهندسية، إلا أنه يسهل التعرف عليها بمجرد الفحص السريري. ومع ذلك، تظل هذه الحالة واحدة من أكثر الحالات تحدياً في العلاج، سواء بالطرق الجراحية أو غير الجراحية، مما يتطلب فهماً عميقاً ودقيقاً للميكانيكا الحيوية للقدم والكاحل.
التشريح والميكانيكا الحيوية للقدم الجوفاء
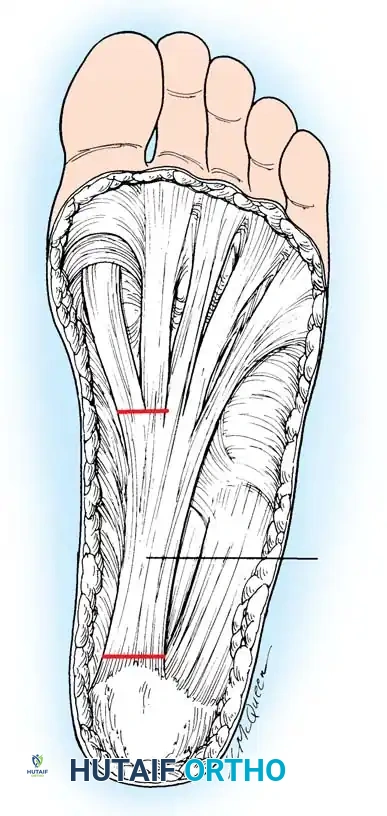
لفهم كيفية حدوث هذا التشوه، يجب أن ننظر إلى القدم كآلة ميكانيكية دقيقة تعتمد على توازن العضلات. الآلية المرضية الأساسية لتشوه القدم الجوفاء تكمن في اختلال التوازن بين العضلات الداخلية (الموجودة داخل القدم) والعضلات الخارجية (التي تنشأ في الساق وتتصل بالقدم).
اختلال التوازن العضلي
تعمل العضلات الداخلية في باطن القدم على ثني المفاصل المشطية السلامية وبسط المفاصل بين السلاميات. ضعف هذه العضلات، سواء كان ضعفاً مطلقاً أو نسبياً مقارنة بالعضلات الخارجية المضادة لها، يؤدي إلى تدمير التوازن الدقيق للقدم. هذا يؤدي إلى ما يُعرف بـ "الاستبدال الباسط" أو السحب الزائد، مما ينتج عنه التشوه الكلاسيكي للأصابع المخلبية.
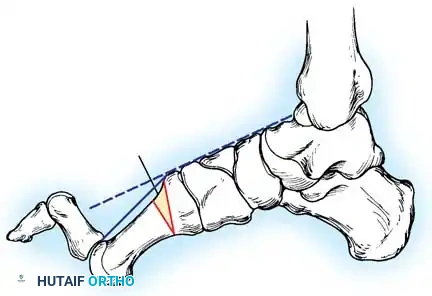
الميكانيكا الحيوية في مرض شاركو ماري توث
في الأمراض العصبية العضلية التقدمية مثل مرض شاركو-ماري-توث، يتبع التشوه نمطاً يمكن التنبؤ به من إزالة التعصيب العضلي. تتأثر العضلات الداخلية أولاً، تليها عضلات الحيز الأمامي للساق (العضلة الظنبوبية الأمامية) والحيز الجانبي (العضلة الشظوية القصيرة).
بشكل حاسم، تبقى العضلة الشظوية الطويلة والعضلة الظنبوبية الخلفية سليمتين نسبياً، مما يؤدي إلى
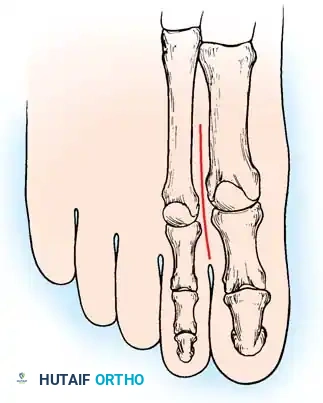
أولاً انحراف مقدمة القدم حيث يؤدي السحب غير المعارض للعضلة الشظوية الطويلة القوية ضد العضلة الظنبوبية الأمامية الضعيفة إلى ثني الشعاع الأول (الإصبع الكبير وعظمة المشط الأولى) بقوة نحو الأسفل، مما يسبب كباً ثابتاً لمقدمة القدم.
ثانياً تقوس الكعب الخلفي حيث أنه مع ضعف العضلة الشظوية القصيرة، تقوم العضلة الظنبوبية الخلفية القوية بزيادة انحناء مقدمة القدم وقلب مفاصل منتصف الرصغ بقوة نحو الداخل.
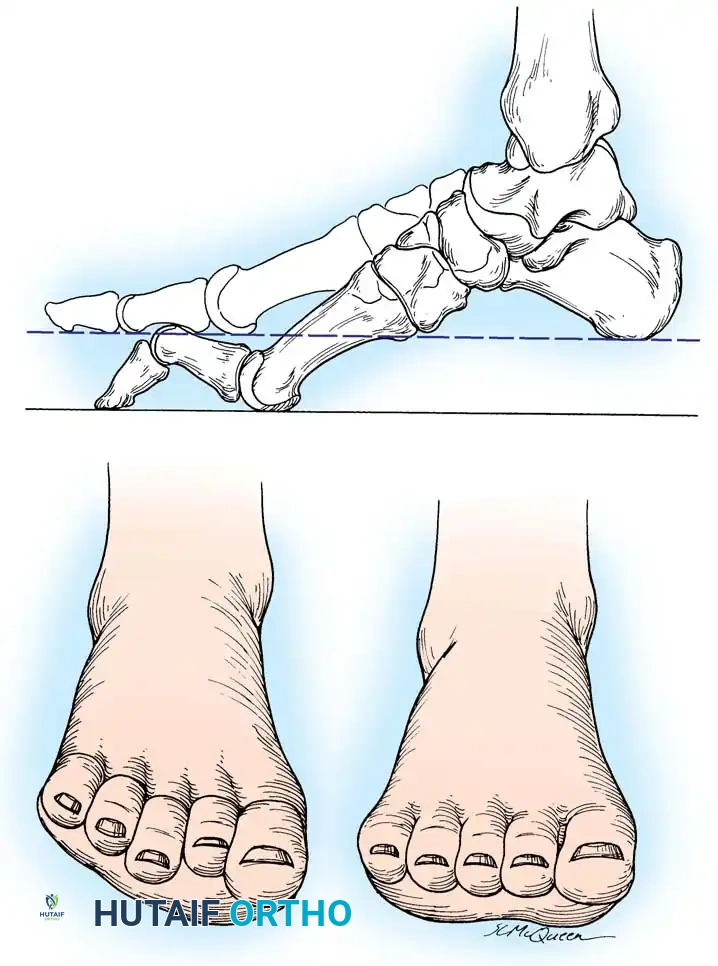
عندما يصبح الشعاع الأول منثنياً بشدة نحو الأسفل، فإنه يعمل كمسند صلب. عندما تضرب القدم الأرض، تجبر عظمة المشط الأولى المنثنية الجزء الخلفي من القدم (الكعب) على اتخاذ وضعية التقوس التعويضي. بمرور الوقت، تتقلص اللفافة الأخمصية، وما بدأ كتقوس مرن في الكعب ناتج عن مقدمة القدم، يتحول إلى تشوه عظمي ثابت وصلب.
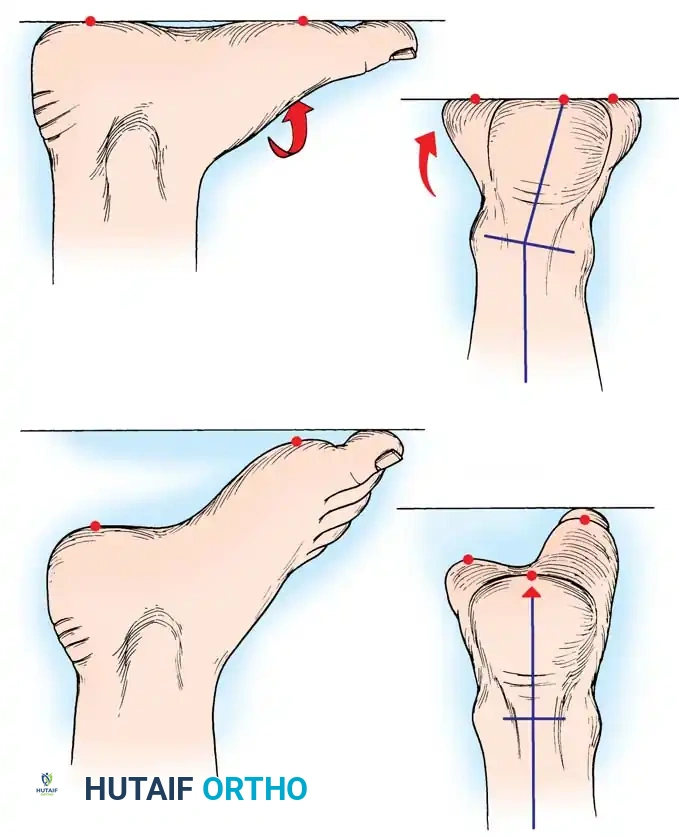
الميكانيكا الحيوية في شلل الأطفال
يقدم المرضى الذين يعانون من تشوه القدم الجوفاء الثانوي لشلل الأطفال سلسلة مرضية تشريحية مختلفة. يؤدي ضعف مركب عضلة الساق (السمانة) مقابل قوة العضلة الظنبوبية الأمامية إلى تشوه يُعرف بالقدم الجوفاء العقبية. تتميز قدم مريض ما بعد شلل الأطفال بمكونات أمامية وخلفية متميزة، على عكس مرضى شاركو-ماري-توث الذين يظهرون عادة وضعية القدم الجوفاء الخيلية.
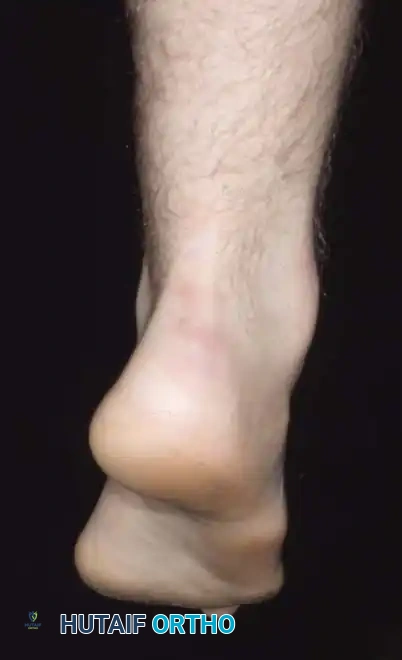
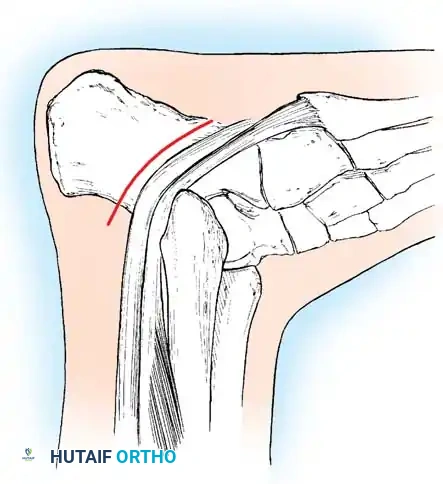
أسباب القدم الجوفاء وعوامل الخطر
ما الذي يسبب هذا المزيج القاسي من التشوهات؟ وكيف يتطور القوس الطولي المرتفع قليلاً إلى تشوه صلب مع أصابع مخلبية ثابتة؟ يرتبط تطور التشوه ارتباطاً وثيقاً بالسبب الأساسي الكامن وراءه.
تاريخياً، كان يُصنف ما يصل إلى ثمانين بالمائة من تشوهات القدم الجوفاء على أنها مجهولة السبب. أما اليوم، ومع ظهور الفحوصات العصبية الدقيقة، وتخطيط كهربية العضل، وسرعة توصيل العصب، والتصوير بالرنين المغناطيسي للمحور العصبي، والاختبارات الجينية المتقدمة، يمكن تحديد سبب قاطع في أكثر من ثمانين بالمائة من المرضى.
الأمراض العصبية والعضلية
في المرضى البالغين مكتملي النمو الهيكلي، يكون السبب في الغالب عصبياً عضلياً. الأمراض العصبية العضلية الأكثر شيوعاً التي تسبب القدم الجوفاء هي مرض شاركو-ماري-توث (وهو اعتلال عصبي حركي وحسي وراثي) والآثار المتبقية لمرض شلل الأطفال.
تشمل الحالات الأخرى التي قد تظهر مع تشوه القدم الجوفاء
خلل الرفاء الشوكي مثل الحبل الشوكي المربوط.
الشلل الدماغي.
أمراض المخيخ الأولية مثل رنح فريدريك.
اعوجاج المفاصل الخلقي المتعدد.
حنف القدم الشديد أو غير المعالج أو المنتكس.
من الضروري الانتباه إلى أن ظهور القدم الجوفاء في قدم واحدة فقط لدى طفل أو شاب كان طبيعياً في السابق يجب أن يثير الشك الفوري بوجود آفة في الحبل الشوكي (مثل الحبل المربوط أو ورم داخل العمود الفقري) حتى يثبت العكس، ويعد التصوير بالرنين المغناطيسي للعمود الفقري بأكمله أمراً إلزامياً في هذه الحالة.
التشوه الرضحي للقدم الجوفاء
تشوه القدم الجوفاء الرضحي (الناتج عن إصابة) هو عادة نتيجة لمتلازمة الحيز الخلفي العميق بعد كسر في قصبة الساق أو الشظية، أو التحام معيب لكسور منتصف أو مؤخرة القدم (مثل كسر عنق عظم الكاحل). قد لا يظهر التشوه لعدة أشهر بعد الإصابة الإقفارية الأولية. يؤدي التليف والتقلص في العضلة الظنبوبية الخلفية، والعضلة المثنية الطويلة للأصابع، والعضلة المثنية الطويلة لإبهام القدم إلى تطور لا هوادة فيه نحو تشوه القدم الجوفاء الصلب والأصابع المخلبية.
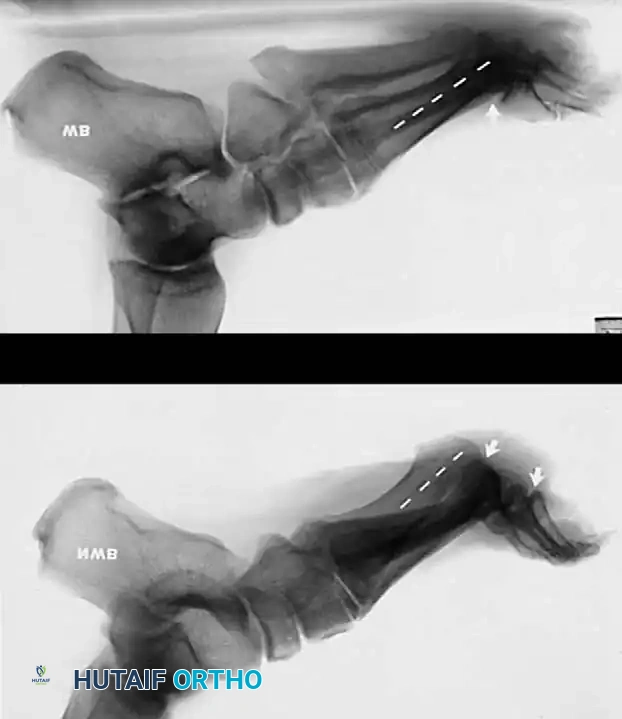
القدم الجوفاء مجهولة السبب
في مجموعة صغيرة من المرضى، لا يتم اكتشاف أي سبب عصبي عضلي أو جيني أو رضحي قاطع على الرغم من الجهود التشخيصية الشاملة. يمتلك هؤلاء المرضى ردود فعل حسية واستقبالية طبيعية، ويستجيبون بشكل عام بشكل جيد للإجراءات الجراحية المختارة بعناية والتي تهدف إلى تصحيح مكونات تشريحية محددة للتشوه.
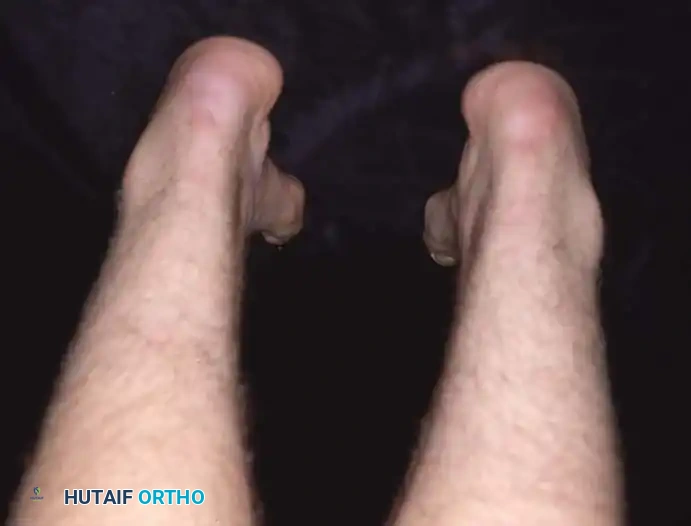
الأعراض والعلامات السريرية
يعاني مرضى القدم الجوفاء من مجموعة متنوعة من الأعراض التي تؤثر بشكل كبير على جودة حياتهم وقدرتهم على المشي براحة. وتختلف شدة هذه الأعراض بناءً على درجة التشوه وسببه الأساسي.
أبرز الأعراض تشمل
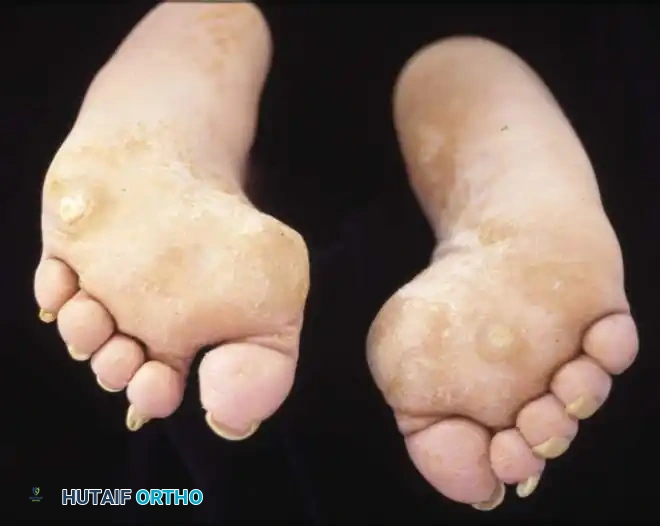
ألم شديد في مقدمة القدم (ألم المشط) ناتج عن تركز وزن الجسم على مساحة صغيرة.
تكون مسامير لحم قاسية ومؤلمة (كالو) تحت رؤوس عظام المشط وعلى الحافة الخارجية للقدم.
عدم استقرار الكاحل وتكرار التواء القدم بسبب ميلان الكعب نحو الداخل.
صعوبة بالغة في العثور على أحذية مناسبة بسبب ارتفاع القوس وتشوه الأصابع.
ألم وتيبس في باطن القدم بسبب قصر وشد اللفافة الأخمصية.
تشوه الأصابع المخلبية الذي يسبب احتكاكاً مؤلماً مع الحذاء من الأعلى.
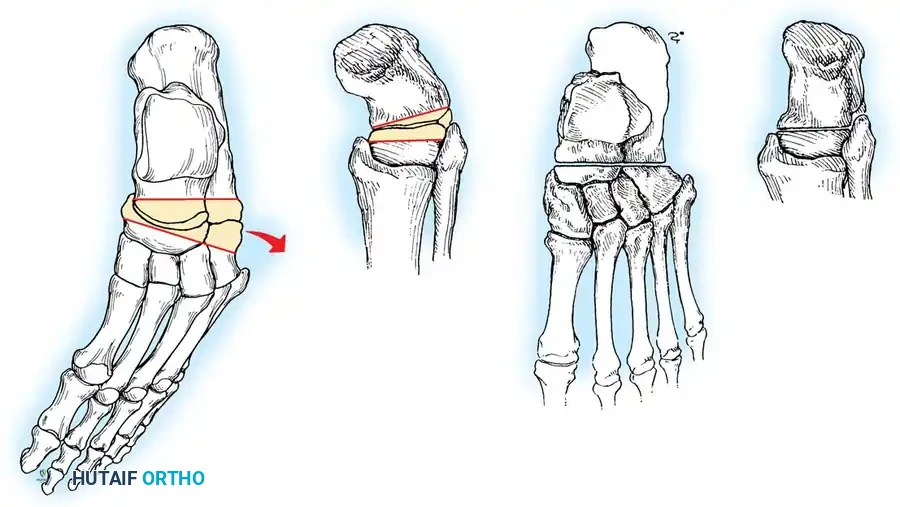
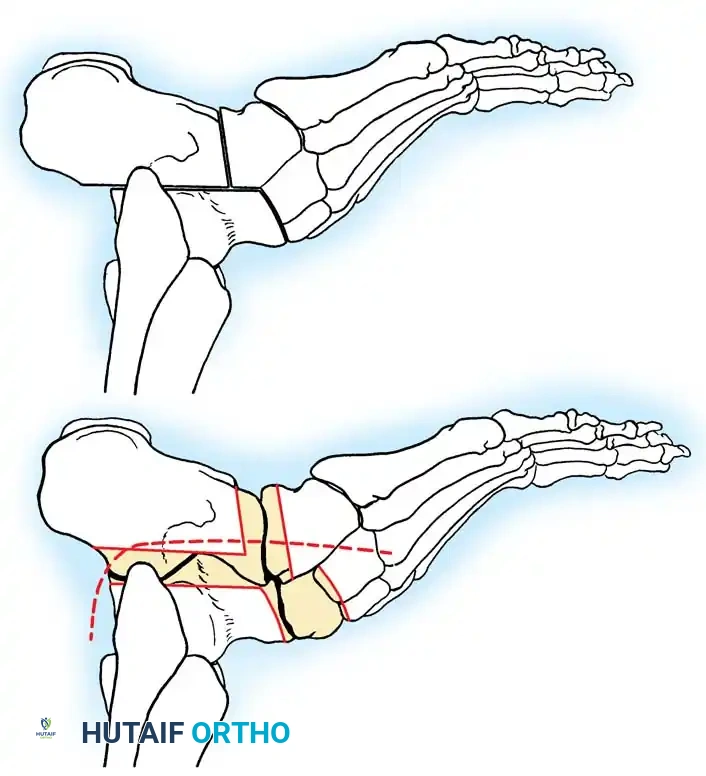
طرق تشخيص القدم الجوفاء
يعد الفحص السريري الدقيق أمراً بالغ الأهمية. غالباً ما يراجع المرضى الذين يعانون من تشوهات جوفاء مرنة وغير تقدمية مجهولة السبب بسبب آلام المشط والمسامير اللحمية التي تتصحح مع تحمل الوزن. على العكس من ذلك، يمثل المرضى الذين يعانون من عجز عصبي عضلي تقدمي تحدياً معقداً في إعادة البناء.
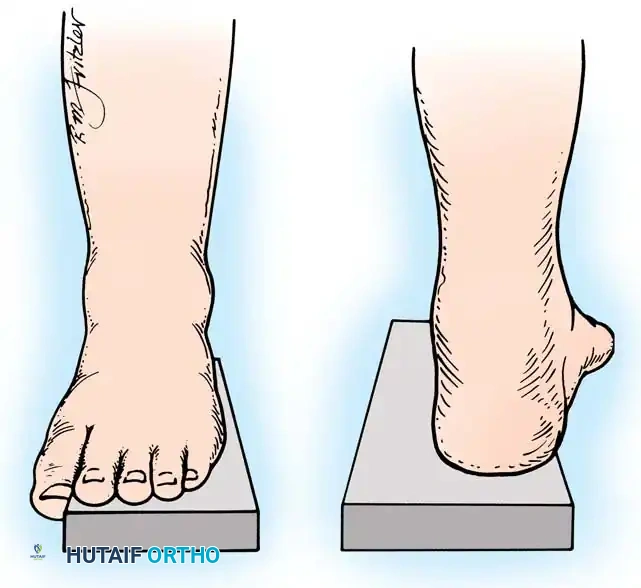
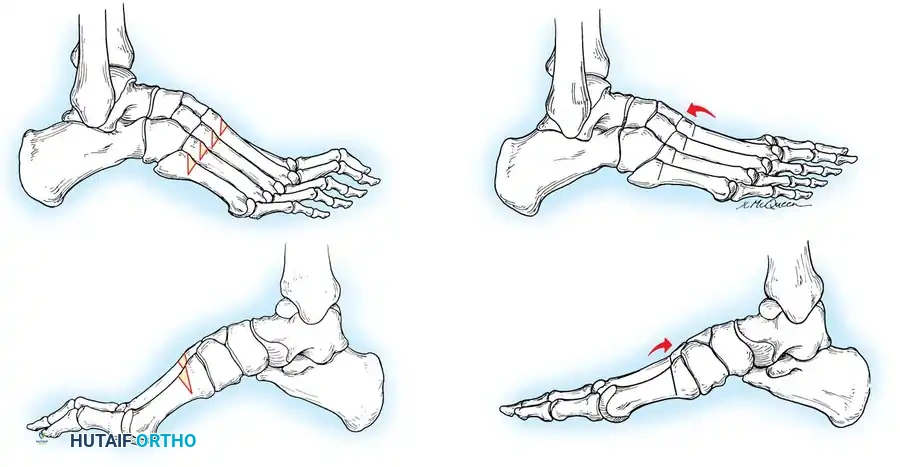
التقييم السريري واختبار كولمان
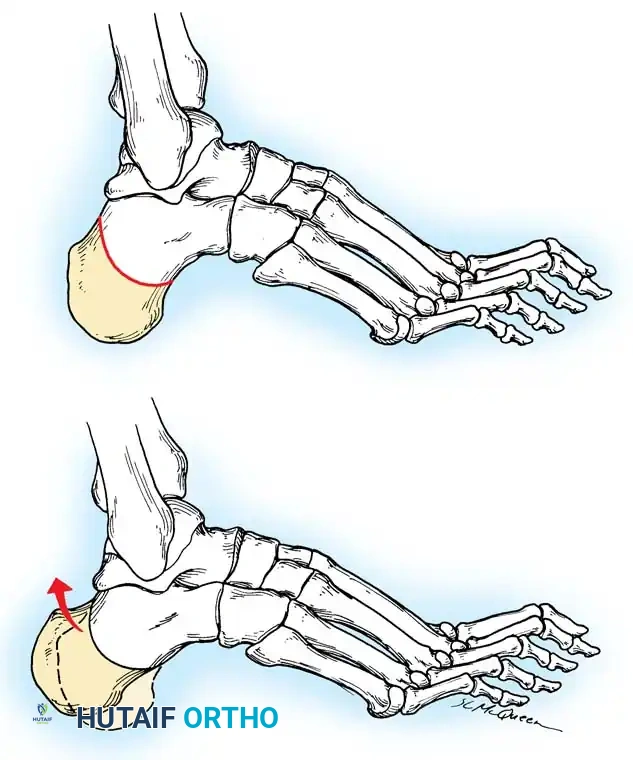
مرونة المكونات التشريحية للقدم الجوفاء هي التي تملي الخوارزمية الجراحية. يُعد اختبار كولمان المعيار الذهبي لتحديد العلاقة بين مؤخرة القدم ومقدمتها، وتقييم ما إذا كان تقوس الكعب مرناً أم ثابتاً.
تتمثل تقنية الفحص في وقوف المريض بحيث يكون الكعب والحافة الخارجية للقدم على كتلة خشبية بارتفاع بوصة واحدة، بينما يُترك المشط الأول المنثني أخمصياً معلقاً بحرية خارج الحافة الداخلية للكتلة.
إذا تصحح تقوس الكعب إلى الوضع المحايد، فإن الكعب يعتبر مرناً، والتشوه مدفوع بالكامل بمقدمة القدم.
أما إذا ظل الكعب متقوساً، فإن التشوه يعتبر ثابتاً، مما يستلزم إجراء قطع عظمي في الكعب أو إيثاق لمفصل مؤخرة القدم.
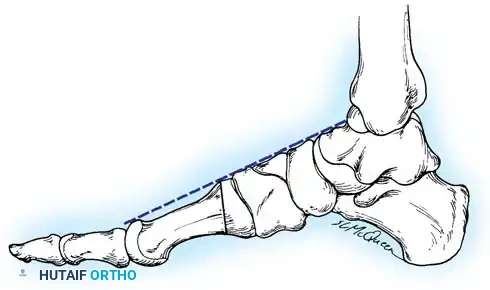
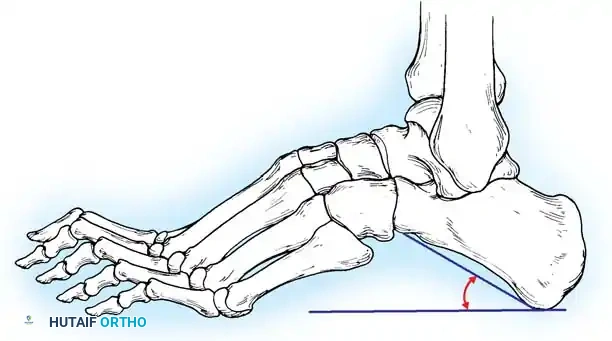
التقييم الإشعاعي
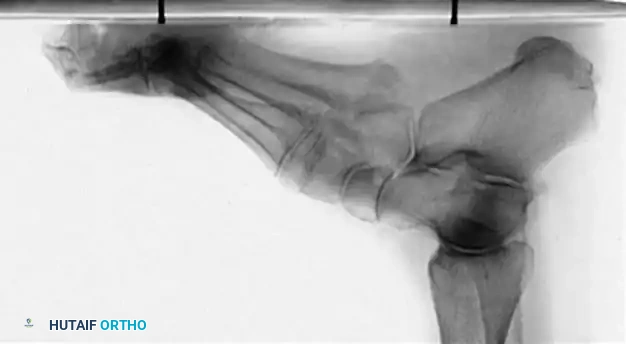
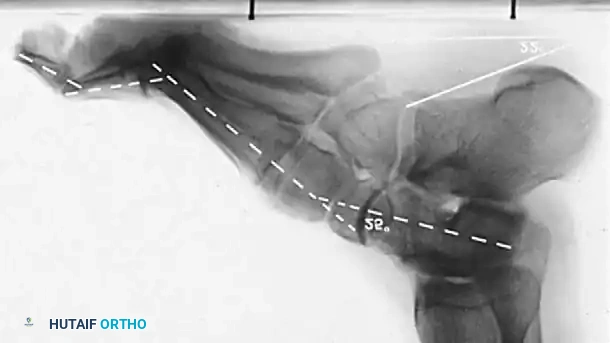
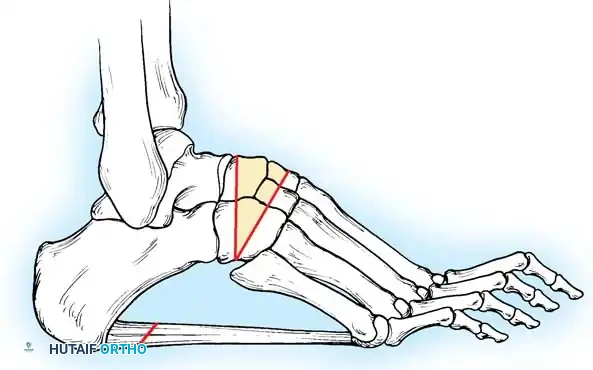
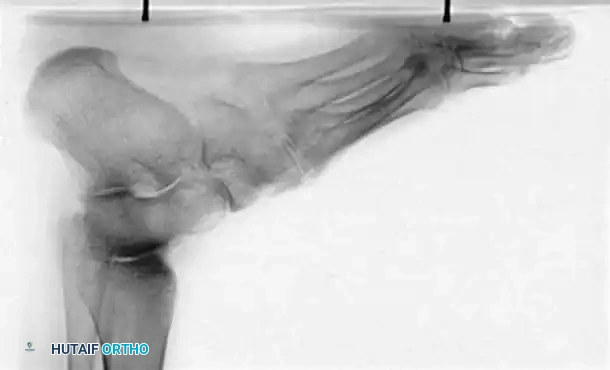
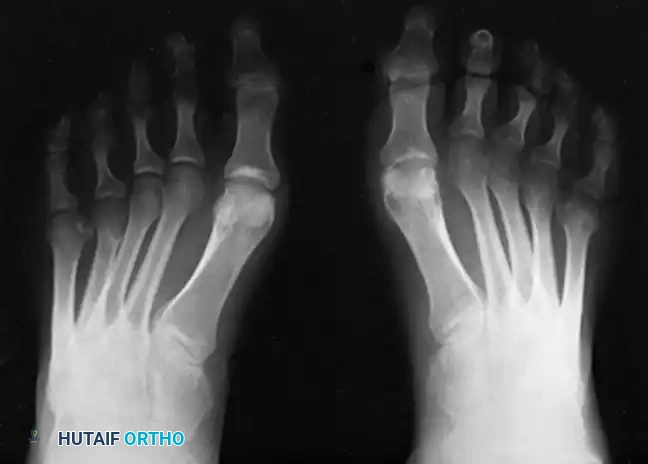
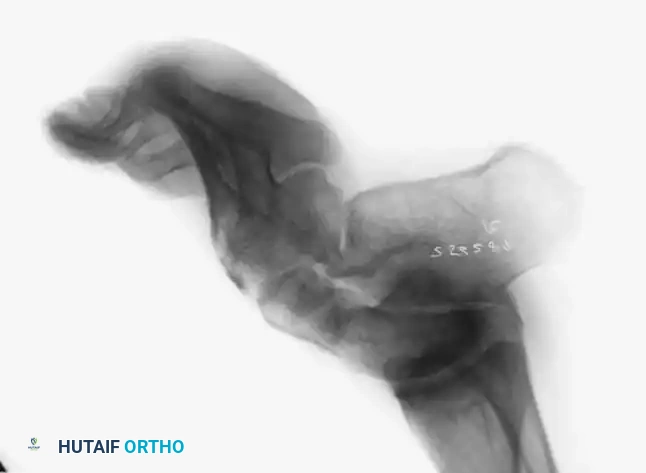
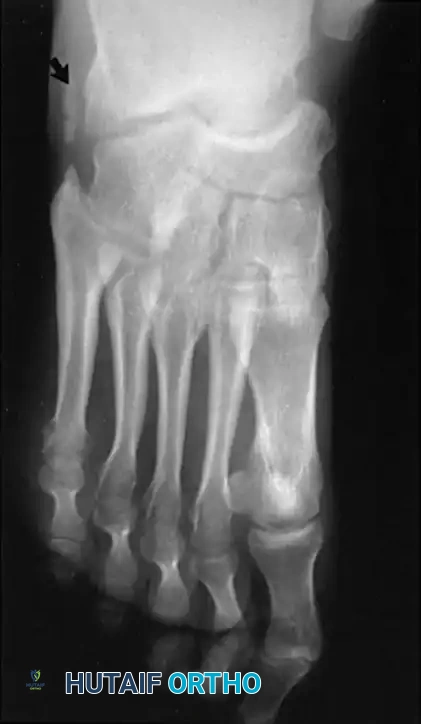
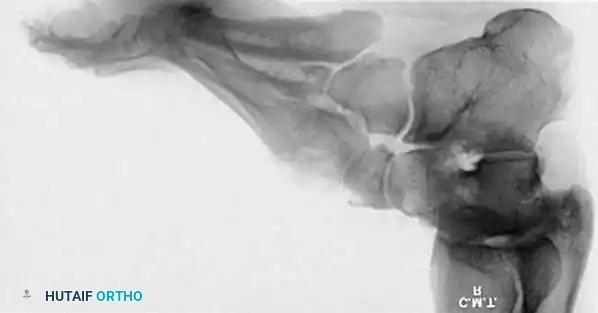
لا ينبغي أبداً إجراء عملية جراحية للقدم الجوفاء حتى يتم التقاط صور شعاعية للمريض وهو واقف ويحمل وزنه. تُطلب صور شعاعية قياسية أمامية خلفية وجانبية للقدم أثناء تحمل الوزن، إلى جانب صورة أمامية خلفية للكاحل.
تتضمن المعايير الإشعاعية الرئيسية زاوية ميري (الزاوية بين الكاحل والمشط الأول) والتي تكون محدبة لأعلى في القدم الجوفاء، وزاوية ميل العقب التي تزداد بشكل ملحوظ، وزاوية هيبس التي تقترب من تسعين درجة في الحالات الشديدة، بالإضافة إلى تقييم التغطية الكاحلية الزورقية لتحديد مدى تقريب منتصف القدم.
خيارات العلاج غير الجراحي
يُخصص العلاج التحفظي بشكل أساسي للتشوهات الخفيفة والمرنة ومجهولة السبب، أو كإجراء مؤقت للمرضى غير اللائقين لعمل جراحي. يجب إدراك أن العلاج غير الجراحي يهدف إلى تخفيف الأعراض وإعادة توزيع الضغط، ولكنه لا يصحح التشوه العظمي بحد ذاته.
تشمل الخيارات
الضبانات والأجهزة التقويمية حيث تُستخدم حشوات مخصصة للتماس الكلي مع إسفين كعبي جانبي لاستيعاب التقوس الثابت، وتفريغ تحت الشعاع الأول للسماح للمشط الأول بالنزول ومنع التقوس الثانوي للكعب.
تعديلات الأحذية باستخدام أحذية ذات عمق إضافي لاستيعاب الأصابع المخلبية، وقضبان مشطية لتخفيف الضغط عن مقدمة القدم.
العلاج الطبيعي من خلال تمارين إطالة وتر أخيل واللفافة الأخمصية للحفاظ على مرونة القدم قدر الإمكان.
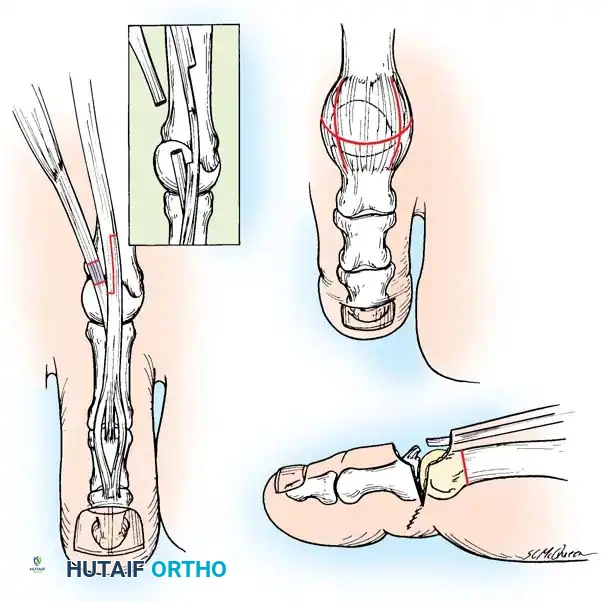
العلاج الجراحي للقدم الجوفاء
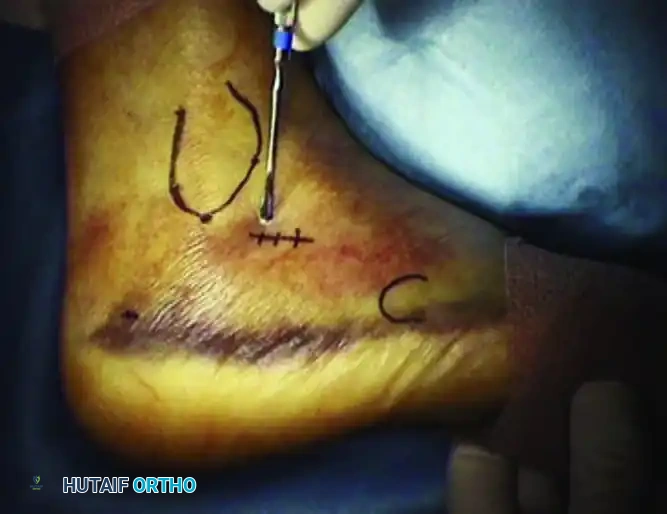
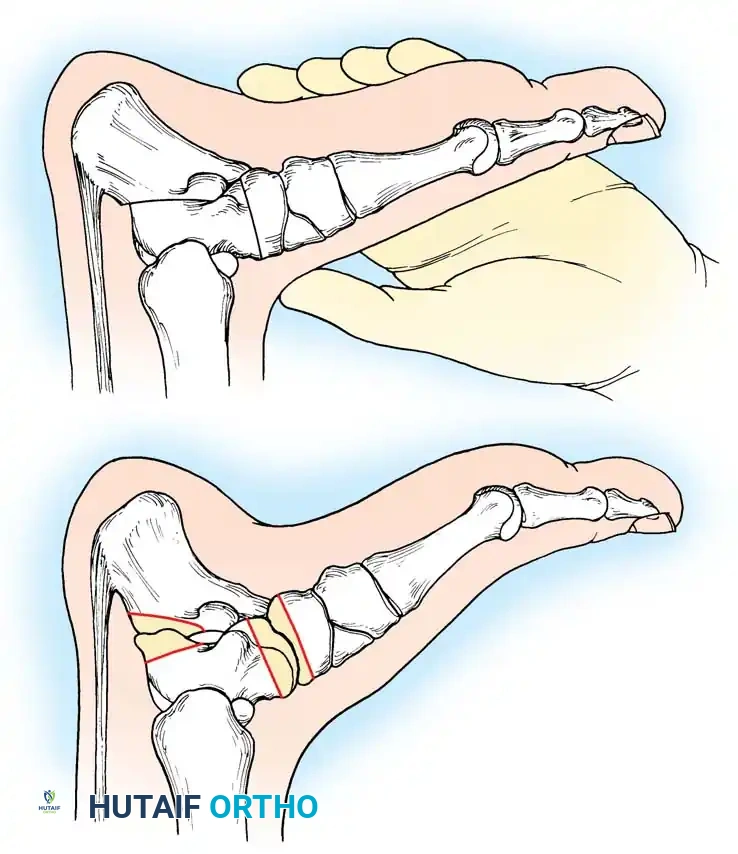
الهدف من الجراحة هو إنشاء قدم مستوية ومستقرة وقابلة لارتداء الأحذية والتقويم، مع الحفاظ على أكبر قدر ممكن من حركة المفاصل. تُملى الخوارزمية الجراحية من خلال اختبار كولمان ومدى صلابة التشوه. هناك قاعدة جراحية ذهبية تنص على عدم محاولة تصحيح القدم الجوفاء الصلبة بإجراءات الأنسجة الرخوة وحدها؛ يجب إعادة تنظيم البنية العظمية قبل إجراء عمليات نقل الأوتار.
المرحلة الأولى تحرير الأنسجة الرخوة
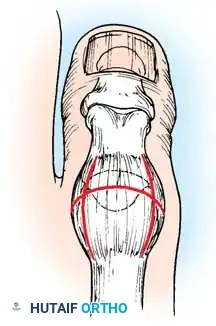
تبدأ جميع عمليات إعادة بناء القدم الجوفاء تقريباً بتحرير اللفافة الأخمصية المتقلصة والعضلات الداخلية. يتم إجراء شق طولي داخلي صغير فوق الحدبة الكعبية الداخلية، وتُفصل اللفافة الأخمصية بحدة عن منشئها الكعبي. في الحالات الشديدة، يتم أيضاً تحرير منشأ العضلات المثنية القصيرة من سمحاق العقب.
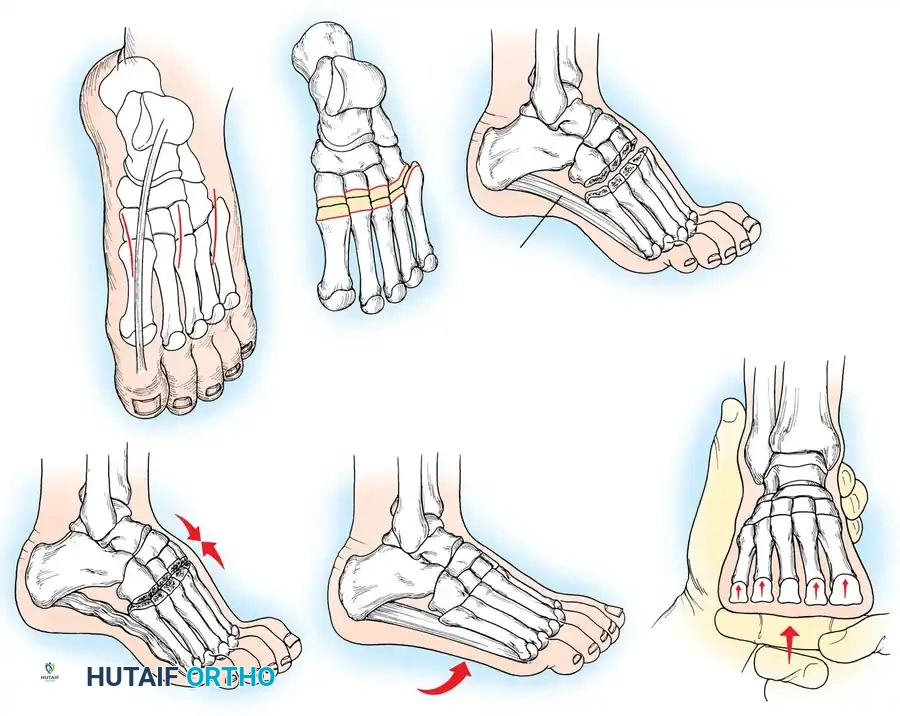
المرحلة الثانية التصحيح العظمي لمقدمة ومنتصف القدم
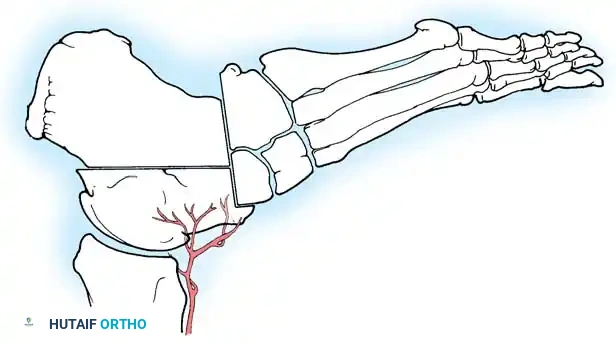
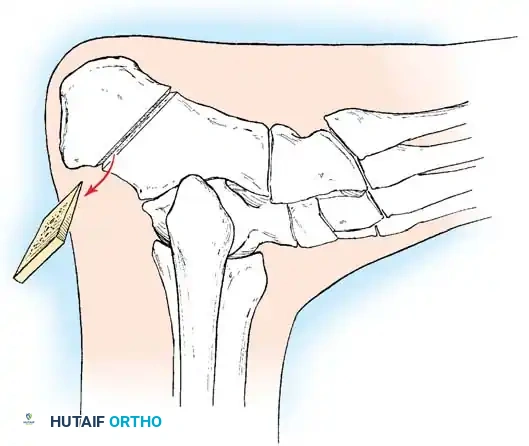
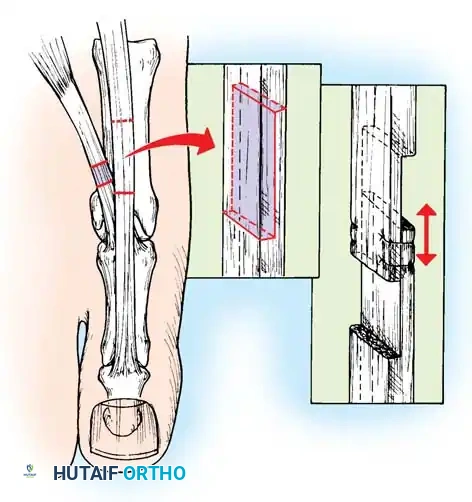
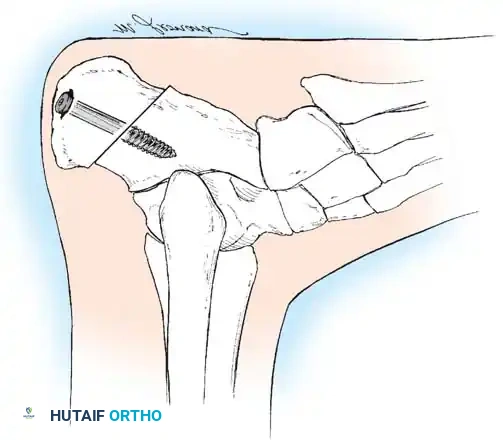
إذا أظهر اختبار كولمان كعباً مرناً، فإن تصحيح الشعاع الأول المنثني أخمصياً سيصحح تلقائياً تقوس الكعب. يتم إجراء قطع عظمي إسفيني ظهري مغلق لعظمة المشط الأولى لرفع رأس المشط إلى محاذاة محايدة مع أمشاط القدم الأخرى، وتثبيته بشريحة تيتانيوم أو أسلاك معدنية.
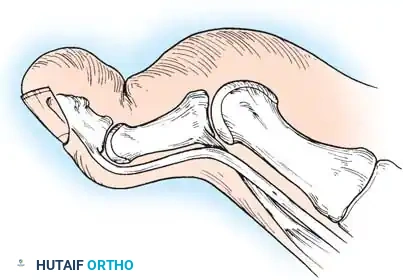
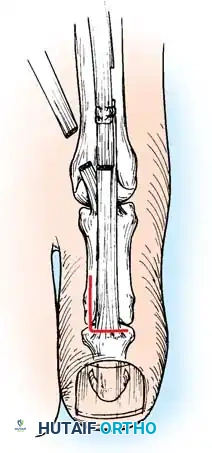
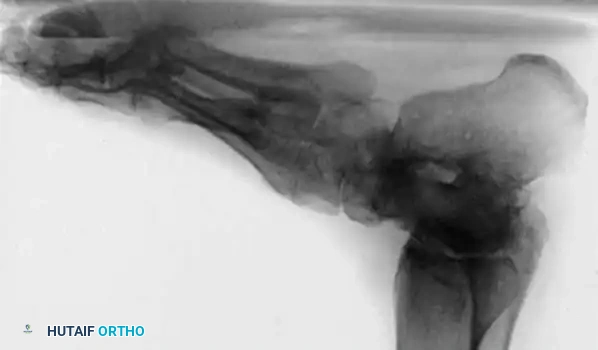
المرحلة الثالثة التصحيح العظمي لمؤخرة القدم
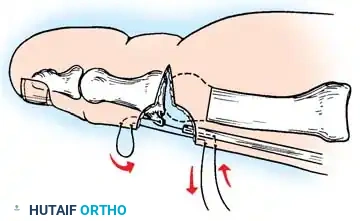
إذا كشف اختبار كولمان عن تقوس ثابت في الكعب، فإن إجراء قطع عظمي في العقب يصبح أمراً إلزامياً. يتم إجراء قطع عظمي جانبي مغلق أو قطع منزلق باستخدام منشار متذبذب. تُترجم الحدبة الخلفية جانبياً بمقدار عشرة إلى خمسة عشر مليمتراً وتُدار خارج وضعية التقوس، ثم تُثبت بمسامير مجوفة كبيرة.
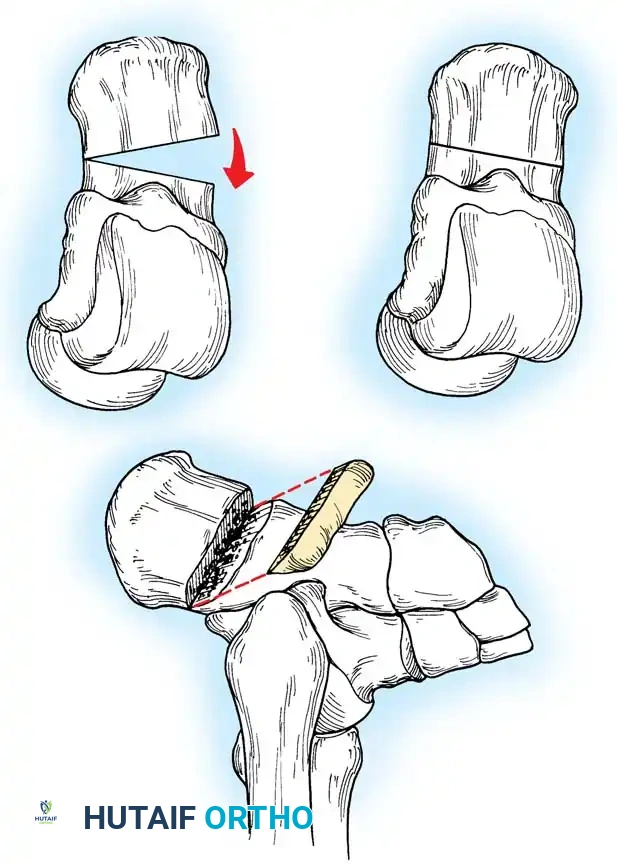
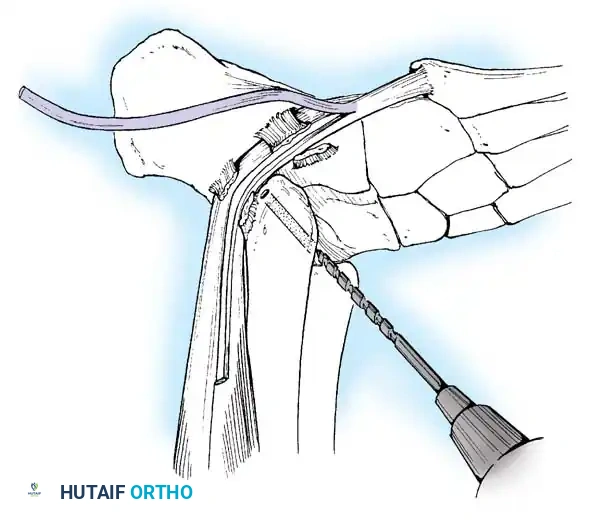
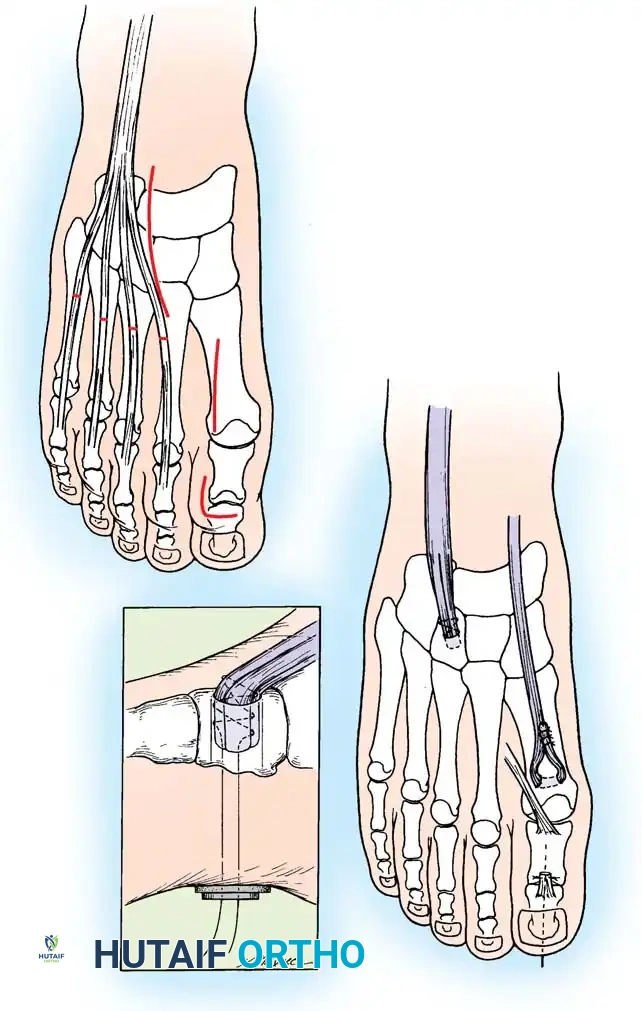
المرحلة الرابعة نقل الأوتار
بمجرد أن تصبح البنية العظمية مستوية، يجب استعادة توازن العضلات لمنع تكرار التشوه.
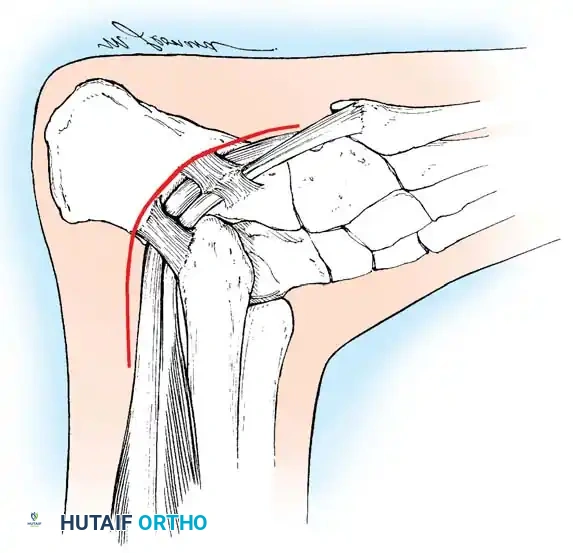
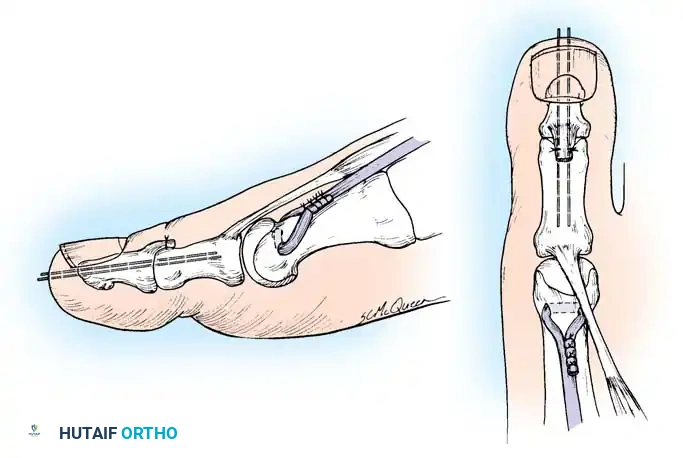
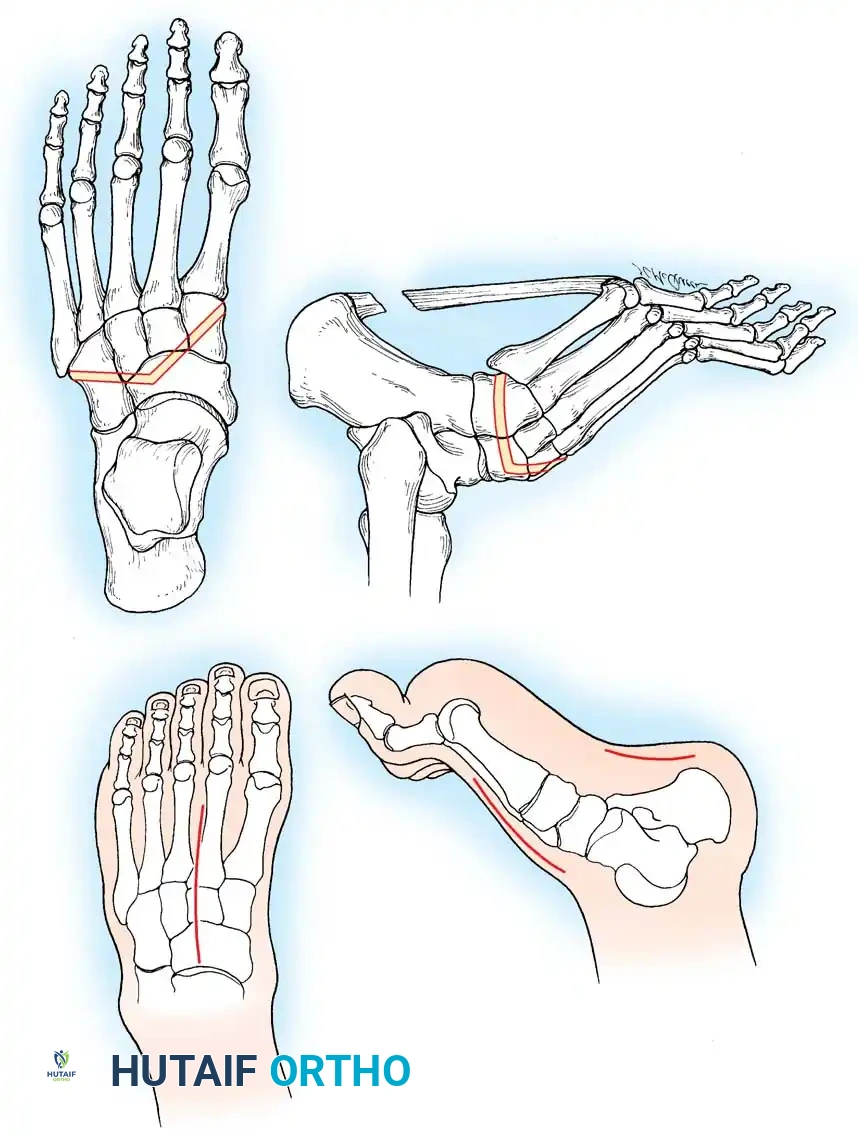
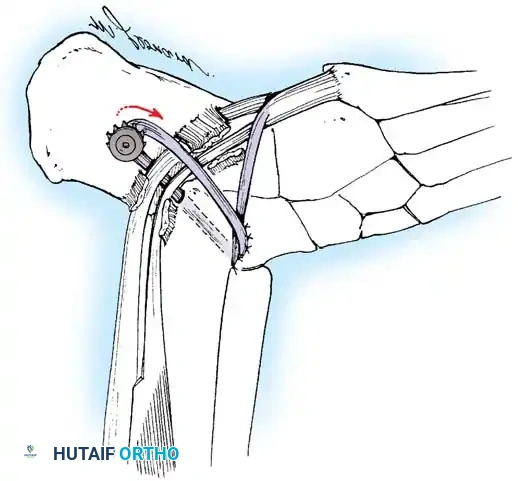
نقل العضلة الشظوية الطويلة إلى القصيرة يزيل هذا الإجراء قوة الثني الأخمصي المشوهة على الشعاع الأول ويعزز انقلاب القدم للخارج.
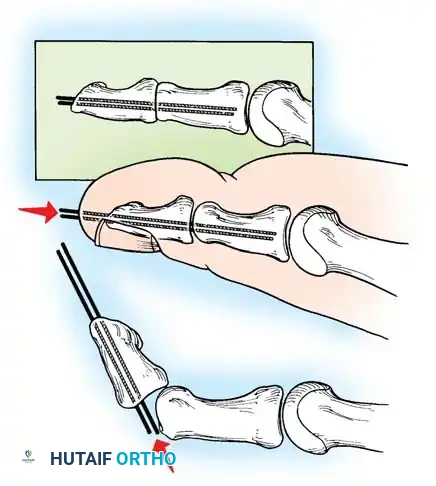
إجراء جونز يتم فيه نقل وتر العضلة الباسطة الطويلة لإبهام القدم إلى عنق المشط الأول لتصحيح التخلب المرن للإبهام ورفع الشعاع الأول.

آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك