الدليل الطبي الشامل لعلاج القدم الجوفاء والتقوس العالي
الخلاصة الطبية
القدم الجوفاء هي حالة طبية تتميز بوجود تقوس عالٍ جداً في باطن القدم، مما يسبب ألماً وصعوبة في المشي وتوزيعاً غير متساوٍ للوزن. يعتمد العلاج على شدة الحالة ويتراوح بين الأحذية الطبية المخصصة والتدخلات الجراحية مثل الإيثاق الثلاثي للمفاصل لتصحيح التشوه وتخفيف الألم.
الخلاصة الطبية السريعة: القدم الجوفاء هي حالة طبية تتميز بوجود تقوس عالٍ جداً في باطن القدم، مما يسبب ألماً وصعوبة في المشي وتوزيعاً غير متساوٍ للوزن. يعتمد العلاج على شدة الحالة ويتراوح بين الأحذية الطبية المخصصة والتدخلات الجراحية مثل الإيثاق الثلاثي للمفاصل لتصحيح التشوه وتخفيف الألم.
مقدمة عن القدم الجوفاء
تعتبر القدم من أعقد التراكيب الهندسية الحيوية في جسم الإنسان، حيث تتحمل وزن الجسم بالكامل وتوفر التوازن والمرونة أثناء الحركة. في الحالة الطبيعية، يحتوي باطن القدم على قوس معتدل يساعد في امتصاص الصدمات وتوزيع الضغط بشكل متساوٍ. ولكن في حالة القدم الجوفاء، يكون هذا القوس مرتفعاً بشكل غير طبيعي، مما يؤدي إلى تركز وزن الجسم بالكامل على الكعب ومقدمة القدم (أسفل أصابع القدم) فقط. هذا التوزيع غير المتكافئ للضغط يخلق سلسلة من المشاكل الميكانيكية الحيوية التي تؤثر ليس فقط على القدم، بل قد تمتد لتشمل الكاحل والركبتين وأسفل الظهر.
القدم الجوفاء ليست مجرد اختلاف شكلي، بل هي حالة طبية تتطلب تقييماً دقيقاً، خاصة وأنها غالباً ما تكون مرتبطة باضطرابات عصبية أو عضلية كامنة. يمكن أن تظهر هذه الحالة في أي مرحلة عمرية، وتتراوح شدتها من تقوس بسيط يسبب إزعاجاً طفيفاً إلى تشوه شديد يعيق القدرة على المشي ويستدعي تدخلاً جراحياً معقداً. من خلال هذا الدليل الطبي الشامل، سنغوص في أعماق هذه الحالة لنفهم أسبابها، وكيفية تشخيصها، والخيارات العلاجية المتاحة بدءاً من الرعاية التحفظية وصولاً إلى أحدث التقنيات الجراحية المتقدمة.
التشريح الحيوي لقوس القدم
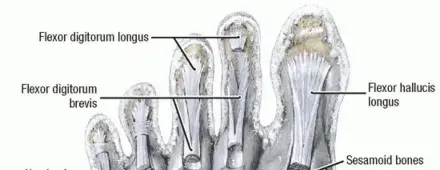
لفهم طبيعة القدم الجوفاء، يجب أولاً التعرف على التشريح الطبيعي للقدم. تتكون القدم من ثلاثة أجزاء رئيسية تعمل بتناغم تام
مقدمة القدم تتكون من أصابع القدم وعظام المشط. في حالة القدم الجوفاء، غالباً ما تتعرض هذه المنطقة لضغط هائل يؤدي إلى ظهور مسامير اللحم وتصلب الجلد، وقد تتشوه الأصابع لتتخذ شكل المخلب.
منتصف القدم يضم مجموعة من العظام الصغيرة التي تشكل القوس الرئيسي للقدم. في القدم الجوفاء، تكون هذه العظام مشدودة ومسحوبة لأعلى بشكل مفرط بسبب عدم التوازن العضلي، مما يجعل القدم صلبة وغير قادرة على امتصاص الصدمات أثناء المشي.
مؤخرة القدم تشمل عظم الكعب وعظم الكاحل. التشوه في هذه المنطقة قد يؤدي إلى ميلان الكعب إلى الداخل، مما يسبب عدم استقرار في مفصل الكاحل ويزيد من خطر الالتواءات المتكررة.
أسباب القدم الجوفاء وعوامل الخطر
تتعدد الأسباب التي تؤدي إلى تطور القدم الجوفاء، وفي كثير من الأحيان تكون هذه الحالة بمثابة جرس إنذار لوجود مشكلة صحية أعمق في الجهاز العصبي أو العضلي. يمكن تصنيف الأسباب إلى عدة فئات رئيسية
الأمراض العصبية العضلية تعتبر المسبب الأكثر شيوعاً للحالات الشديدة من القدم الجوفاء. من أبرز هذه الأمراض مرض شاركو ماري توث، وهو اضطراب وراثي يؤثر على الأعصاب الطرفية ويؤدي إلى ضعف تدريجي في عضلات الساق والقدم. هذا الضعف العضلي غير المتكافئ يسحب عظام القدم إلى وضعية التقوس العالي. وتشمل الأمراض الأخرى الشلل الدماغي، وشلل الأطفال، وانشقاق العمود الفقري، والحثل العضلي.
الإصابات الرضية الشديدة قد تؤدي الكسور المعقدة في عظام القدم أو الكاحل، أو الحروق الشديدة التي تسبب انكماشاً في الأنسجة، إلى تغيير هيكلية القدم وتكون قوس مرتفع. كما أن متلازمة الحيز التي تحدث بعد إصابات الساق يمكن أن تؤدي إلى قصر في العضلات وتطور التشوه.
الأسباب المجهولة في بعض الحالات، يولد الشخص بقوس قدم مرتفع دون وجود أي مرض عصبي أو عضلي أو إصابة سابقة. غالباً ما تكون هذه الحالات وراثية وتنتقل في العائلات، وتكون أقل حدة وأقل عرضة للتدهور السريع مقارنة بالحالات الناتجة عن أمراض عصبية.
الأعراض والمضاعفات المرتبطة بالقدم الجوفاء
تختلف الأعراض من مريض لآخر بناءً على درجة التقوس وسبب الحالة وما إذا كان التشوه مرناً أم ثابتاً. ومع ذلك، هناك مجموعة من العلامات والأعراض الكلاسيكية التي يواجهها معظم المرضى
الألم المزمن هو العرض الأكثر شيوعاً، ويتركز عادة في مقدمة القدم تحت عظام المشط، وفي الكعب. يزداد هذا الألم مع الوقوف لفترات طويلة أو المشي، وقد يمتد ليشمل الكاحل والساق بسبب الإجهاد المستمر على الأوتار والعضلات.
عدم الاستقرار والالتواءات المتكررة بسبب ميلان الكعب إلى الداخل وضعف التوازن، يصبح الكاحل عرضة للالتواء المتكرر، مما يؤدي بمرور الوقت إلى تمزق الأربطة الجانبية للكاحل وتآكل المفصل.
تشوهات الأصابع غالباً ما تتصاحب القدم الجوفاء مع تشوهات في أصابع القدم، مثل الأصابع المخلبية أو الأصابع المطرقية، حيث تنثني الأصابع بشكل غير طبيعي وتفرك بالحذاء، مما يسبب تقرحات مؤلمة.
تصلب الجلد ومسامير اللحم نتيجة للضغط المفرط على مناطق محددة من باطن القدم، يقوم الجلد ببناء طبقات سميكة كوسيلة للدفاع، مما يؤدي إلى تكون مسامير لحم مؤلمة جداً تحت رؤوس عظام المشط.
انضغاط الأعصاب الطرفية التغير في الميكانيكا الحيوية للقدم قد يؤدي إلى زيادة الشد والضغط على الأعصاب المارة في القدم. هذا يفسر ارتباط القدم الجوفاء بحالات مثل متلازمة النفق الرصغي وورم مورتون العصبي، حيث يعاني المريض من خدر وتنميل وألم حارق في باطن القدم والأصابع.
كيفية تشخيص القدم الجوفاء
التشخيص الدقيق للقدم الجوفاء لا يقتصر على ملاحظة القوس المرتفع، بل يتطلب تقييماً شاملاً لتحديد السبب الكامن ودرجة التشوه وتأثيره على وظيفة القدم. يبدأ طبيب جراحة العظام بأخذ تاريخ طبي مفصل وسؤال المريض عن موعد بدء الأعراض، وما إذا كانت هناك حالات مشابهة في العائلة.
الفحص السريري يقوم الطبيب بفحص القدم أثناء الوقوف والمشي لملاحظة طريقة توزيع الوزن. يتم استخدام اختبارات خاصة لتقييم مرونة القدم، مثل اختبار كتلة كولمان، والذي يساعد في تحديد ما إذا كان التشوه في مؤخرة القدم مرناً أم ثابتاً، وهو أمر حاسم في التخطيط الجراحي. كما يتم فحص قوة العضلات وردود الفعل العصبية للبحث عن أي علامات لأمراض عصبية عضلية.
التصوير الشعاعي تعتبر الأشعة السينية للقدم والكاحل أثناء الوقوف ضرورية جداً. تساعد هذه الأشعة في قياس زوايا العظام بدقة وتقييم درجة التشوه في المستويات المختلفة. في بعض الحالات، قد يطلب الطبيب إجراء تصوير بالرنين المغناطيسي لتقييم الأربطة والأوتار، أو تخطيط كهربية العضل لتشخيص الأمراض العصبية المحتملة مثل مرض شاركو ماري توث.
محددات تطور الحالة واختيار العلاج
عند وضع خطة علاجية لمرضى القدم الجوفاء، يعتمد جراح العظام المتخصص على ستة محددات رئيسية تلعب دوراً حاسماً في تحديد المآل واختيار التدخل المناسب
أولا هل التشوه في مستوى واحد أم مستويات متعددة
القدم تتحرك في عدة اتجاهات. إذا كان التشوه يقتصر على مستوى واحد، قد يكون العلاج أبسط. أما إذا كان التشوه يشمل مستويات متعددة (مثل التقوس العالي مع ميلان الكعب للداخل ودوران مقدمة القدم)، فإن التدخل الجراحي يتطلب تقنيات أكثر تعقيداً لإعادة محاذاة القدم بالكامل.
ثانيا هل التشوه يتركز في مقدمة القدم أم منتصفها أم مؤخرتها
تحديد موقع الخلل الأساسي يوجه الجراح نحو العظام والمفاصل التي تحتاج إلى تصحيح. في كثير من الأحيان، يكون التشوه مزيجاً من هذه الأجزاء الثلاثة، مما يستدعي إجراءات جراحية مركبة.
ثالثا هل مكونات التشوه مرنة أم ثابتة
إذا كانت المفاصل لا تزال مرنة، يمكن الاعتماد على نقل الأوتار وتحرير الأنسجة الرخوة لتصحيح شكل القدم. أما إذا أصبحت المفاصل متيبسة وثابتة في وضعية التشوه، فإن قطع العظام أو إيثاق المفاصل (دمجها) يصبح الخيار الوحيد القابل للتطبيق.
رابعا هل السبب الكامن وراء الحالة متقدم وشديد
معرفة ما إذا كان السبب مرضاً عصبياً متقدماً (مثل شاركو ماري توث) يحدد ما إذا كانت الحالة ستستمر في التدهور بمرور الوقت. في هذه الحالات، يجب أن يكون العلاج استباقياً لمنع تفاقم التشوه.
خامسا هل هناك حاجة لنقل الأوتار للحفاظ على التصحيح
بعد إجراء جراحات العظام لتصحيح الشكل، قد يميل التشوه للعودة إذا استمر عدم التوازن العضلي. لذلك، يتم تقييم الحاجة لنقل بعض الأوتار القوية لتعويض العضلات الضعيفة وضمان استقرار النتيجة الجراحية على المدى الطويل.
سادسا هل يعاني المريض من نقص حسي
المرضى الذين يعانون من فقدان الإحساس في القدم (بسبب اعتلال الأعصاب) معرضون لخطر كبير للإصابة بتقرحات غير ملحوظة. في هذه الحالات، يكون الهدف الأساسي للعلاج هو توفير قدم مستوية بالكامل (Plantigrade foot) لتوزيع الضغط بشكل آمن ومنع المضاعفات الخطيرة.
الخيارات العلاجية غير الجراحية
في الحالات الخفيفة إلى المتوسطة، أو عندما يكون التشوه مرناً ولا يسبب ألماً شديداً، يبدأ العلاج دائماً بالخيارات التحفظية التي تهدف إلى تخفيف الأعراض وتحسين وظيفة القدم، رغم أنها لا تصحح التشوه الهيكلي للعظام.
الأحذية الطبية والنعال المخصصة تعتبر خط الدفاع الأول. يتم تصميم دعامات مقوسة مخصصة توضع داخل الحذاء لتوزيع وزن الجسم بالتساوي على باطن القدم بأكمله، مما يقلل الضغط عن الكعب ومقدمة القدم. كما ينصح باستخدام أحذية ذات نعل عريض ومبطن جيداً لامتصاص الصدمات، وتوفير مساحة كافية للأصابع لمنع الاحتكاك.
العلاج الطبيعي يلعب دوراً هاماً في الحفاظ على مرونة المفاصل وإطالة العضلات والأوتار المشدودة، خاصة وتر أخيل واللفافة الأخمصية. كما تتضمن جلسات العلاج الطبيعي تمارين لتقوية العضلات الضعيفة وتحسين التوازن والتوافق العضلي العصبي لمنع السقوط والالتواءات.
العناية بالقدم والجلد بالنسبة للمرضى الذين يعانون من مسامير اللحم وتصلب الجلد، يوصى بزيارة أخصائي العناية بالقدم بانتظام لإزالة الجلد الميت بطريقة آمنة، واستخدام وسائد حماية خاصة لتقليل الاحتكاك.
العلاج الجراحي للقدم الجوفاء
عندما تفشل العلاجات التحفظية في تخفيف الألم، أو عندما يكون التشوه شديداً وثابتاً ويعيق الحياة الطبيعية، يصبح التدخل الجراحي أمراً حتمياً. جراحة القدم الجوفاء تعتبر من الجراحات المعقدة التي تتطلب مهارة عالية، وتتنوع الإجراءات بناءً على المحددات التي ذكرناها سابقاً.
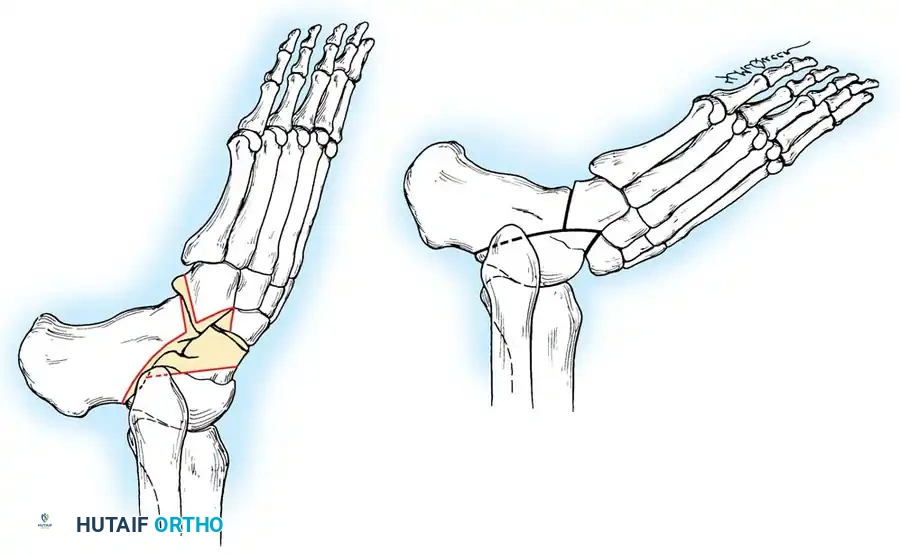
جراحة الإيثاق الثلاثي للمفاصل
تعتبر جراحة الإيثاق الثلاثي (دمج ثلاثة مفاصل رئيسية في مؤخرة القدم) من الإجراءات القوية لتصحيح التشوهات الشديدة. ومع ذلك، تشير الدراسات الطبية إلى أن إجراء هذا التدخل لمرضى الأمراض العصبية العضلية قد يؤدي على المدى الطويل إلى تطور التهاب مفاصل تنكسي في المفاصل المجاورة.
كما لوحظ أن نتائج الإيثاق الثلاثي لدى المراهقين المصابين بمرض شاركو ماري توث تكون أقل إرضاءً على المدى الطويل مقارنة بالنتائج عند إجرائها للبالغين الذين تبلغ أعمارهم 40 عاماً أو أكثر. ولكن، في حال عدم وجود نقص حسي لدى المريض، يظل الإيثاق الثلاثي خياراً منطقياً وممتازاً للتشوهات الشديدة، وقد يكون الإجراء الوحيد القادر على إنتاج قدم مستوية تماماً قادرة على تحمل الوزن بشكل طبيعي. القاعدة الذهبية في جراحة القدم الجوفاء هي أن أقل تدخل جراحي قادر على تخفيف الأعراض هو العلاج الأفضل، خاصة في الأقدام التي تعاني من عجز حسي.
تقنية لامبرينودي الجراحية
من التقنيات الجراحية الكلاسيكية والفعالة لتصحيح سقوط القدم المرتبط بالقدم الجوفاء هي عملية لامبرينودي. تعتمد هذه الجراحة على إعادة تشكيل العظام ودمجها لضمان استقرار القدم في وضعية وظيفية تمنع سقوطها أثناء المشي.

تتضمن الخطوات الدقيقة لهذه التقنية الجراحية ما يلي
التخطيط الدقيق قبل الجراحة يبدأ الجراح بأخذ صورة أشعة سينية جانبية مع وضع القدم والكاحل في حالة انثناء أخمصي شديد. يتم تتبع الصورة الإشعاعية وتقسيمها إلى ثلاثة أجزاء على طول خطوط المفاصل. من خلال هذا التخطيط، يمكن للجراح تحديد الكمية الدقيقة من العظم التي يجب إزالتها من عظم الكاحل (Talus) قبل بدء العملية. الهدف هو ضمان أنه عند إعادة تركيب العظام، تكون القدم في وضعية انثناء أخمصي طفيف جداً (5 إلى 10 درجات) بالنسبة للساق.
الوصول الجراحي يتم إجراء شق جراحي منحني طويل على الجانب الخارجي للقدم للوصول إلى عظام الرصغ.
تحرير الأنسجة يتم قطع الأوتار الشظوية بطريقة تسمح بإعادة خياطتها لاحقاً، وتفتح المفاصل المستهدفة وتقطع الأربطة للسماح بخلع جزئي للقدم لتسهيل الوصول إلى العظام.
إعادة تشكيل العظام باستخدام منشار كهربائي دقيق، يقوم الجراح بإزالة الجزء المحدد مسبقاً من عظم الكاحل على شكل إسفين. كما يتم إزالة الغضاريف والعظام من السطح العلوي لعظم الكعب لتشكيل مستوى موازٍ للمحور الطولي للقدم.
التثبيت والدمج يتم عمل تجويف على شكل حرف V في عظم الزورقي، ويدفع الحافة الحادة المتبقية من عظم الكاحل بقوة داخل هذا التجويف. يتم محاذاة العظام بدقة وتثبيتها. هذه الوضعية تقفل عظم الكاحل وتمنع القدم من السقوط لأسفل بعد الآن.
إغلاق الجرح يتم إعادة خياطة الأوتار التي تم قطعها وإغلاق الجرح بطريقة تجميلية ووضع القدم في جبيرة طبية.
التعافي بعد جراحة القدم الجوفاء
مرحلة التعافي لا تقل أهمية عن الجراحة نفسها. بعد العمليات الكبرى مثل الإيثاق الثلاثي أو عملية لامبرينودي، يحتاج المريض إلى فترة التزام تام بالتعليمات الطبية لضمان التئام العظام بشكل صحيح
مرحلة عدم تحميل الوزن تستمر عادة لفترة تتراوح بين 6 إلى 8 أسابيع. خلال هذه الفترة، توضع القدم في جبيرة صلبة ويمنع المريض منعاً باتاً من وضع أي وزن على القدم المريضة. يتم استخدام العكازات أو الكراسي المتحركة للتنقل.
مرحلة التحميل التدريجي بعد التأكد من بداية التئام العظام عبر الأشعة السينية، يتم استبدال الجبيرة بحذاء طبي داعم (Walking boot)، ويُسمح للمريض ببدء تحميل الوزن تدريجياً على القدم.
إعادة التأهيل والعلاج الطبيعي بمجرد التئام العظام، تبدأ جلسات مكثفة من العلاج الطبيعي لاستعادة قوة العضلات، وتحسين نطاق حركة المفاصل غير المدمجة، وتدريب المريض على المشي بالوضعية الجديدة للقدم.
التعافي التام قد يستغرق التعافي الكامل واختفاء التورم وعودة المريض لممارسة أنشطته الطبيعية بالكامل من 6 أشهر إلى عام كامل. الدعم النفسي والالتزام بتعليمات الجراح هما مفتاح نجاح هذه المرحلة.
الأسئلة الشائعة حول القدم الجوفاء
هل يمكن الشفاء من القدم الجوفاء نهائيا
الشفاء يعتمد على المسبب الرئيسي. إذا كان السبب وراثياً أو مجهولاً، يمكن تصحيح الشكل جراحياً بشكل دائم. أما إذا كان السبب مرضاً عصبياً متقدماً، فإن الجراحة تصحح التشوه الحالي وتحسن الوظيفة، ولكن قد يحتاج المريض لمتابعة مستمرة لمنع حدوث تشوهات جديدة بمرور الوقت.
متى يجب التدخل الجراحي لعلاج التقوس العالي
يُنصح بالتدخل الجراحي عندما تفشل العلاجات التحفظية (مثل الأحذية الطبية والعلاج الطبيعي) في تخفيف الألم، أو عندما يصبح التشوه ثابتاً ويعيق القدرة على المشي، أو عند حدوث التواءات متكررة في الكاحل تهدد سلامة المفاصل والأربطة.
ما هو مرض شاركو ماري توث وعلاقته بالقدم
هو اضطراب عصبي وراثي يؤدي إلى ضعف تدريجي في الأعصاب الطرفية التي تتحكم في عضلات الأطراف. هذا الضعف يؤدي إلى اختلال التوازن العضلي في القدم، مما يسحب العظام بقوة إلى وضعية التقوس العالي، وهو من أشهر أسباب القدم الجوفاء.
هل تؤثر القدم الجوفاء على الركبة والظهر
نعم، بكل تأكيد. القدم هي الأساس الذي يرتكز عليه الجسم. التقوس العالي يمنع القدم من امتصاص الصدمات أثناء المشي، مما ينقل هذه الصدمات مباشرة إلى مفاصل الركبة والورك وأسفل الظهر، مسبباً آلاماً مزمنة في هذه المناطق.
ما هي عملية الإيثاق الثلاثي للمفاصل
هي عملية جراحية يتم فيها إزالة الغضاريف التالفة ودمج ثلاثة مفاصل رئيسية في الجزء الخلفي من القدم باستخدام مسامير أو صفائح معدنية. الهدف منها هو تصحيح التشوه الشديد، وتخفيف الألم، وتوفير قاعدة ثابتة ومستقرة للقدم.
كيف يتم اختيار الحذاء المناسب للقدم الجوفاء
يجب اختيار أحذية ذات نعل سميك ومرن لامتصاص الصدمات، مع وجود مساحة واسعة في مقدمة الحذاء لتجنب الضغط على الأصابع. الأهم من ذلك هو استخدام دعامات أو نعال طبية مخصصة (Orthotics) تفصل خصيصاً لتملأ الفراغ تحت قوس القدم وتوزع الوزن بشكل متساوٍ.
هل العلاج الطبيعي مفيد في حالات التقوس الشديد
في الحالات الشديدة والثابتة، لا يمكن للعلاج الطبيعي تصحيح شكل العظام. ولكنه يظل مفيداً جداً في تخفيف الشد العضلي، وتقوية العضلات المحيطة بالكاحل لتحسين التوازن، وإعداد المريض بشكل أفضل للتدخل الجراحي وتسهيل مرحلة التعافي بعده.
ما هي مضاعفات إهمال علاج القدم الجوفاء
إهمال العلاج يؤدي إلى تفاقم الألم، زيادة صلابة المفاصل، تكون تقرحات عميقة تحت القدم قد تتلوث (خاصة لمرضى السكري أو من يعانون من نقص حسي)، تمزق أربطة الكاحل بسبب الالتواءات المتكررة، وتطور التهاب المفاصل التنكسي المبكر.
كم تستغرق فترة التعافي بعد جراحة القدم
تختلف الفترة حسب نوع الجراحة، ولكن بشكل عام، يحتاج المريض إلى 6-8 أسابيع من عدم تحميل الوزن، تليها فترة تأهيل تدريجي. التعافي الكامل والعودة للنشاط الطبيعي التام قد يستغرق من 6 إلى 12 شهراً.
هل يمكن ممارسة الرياضة بعد تصحيح القدم الجوفاء
نعم، بعد التعافي الكامل وموافقة الطبيب المعالج، يمكن لمعظم المرضى العودة لممارسة الرياضة. في الواقع، الجراحة تهدف إلى تحسين الميكانيكا الحيوية للقدم وتقليل الألم، مما يجعل ممارسة الأنشطة البدنية أسهل وأكثر أماناً من ذي قبل.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك