الدليل الشامل لفهم وعلاج ورم مورتون العصبي في القدم
الخلاصة الطبية
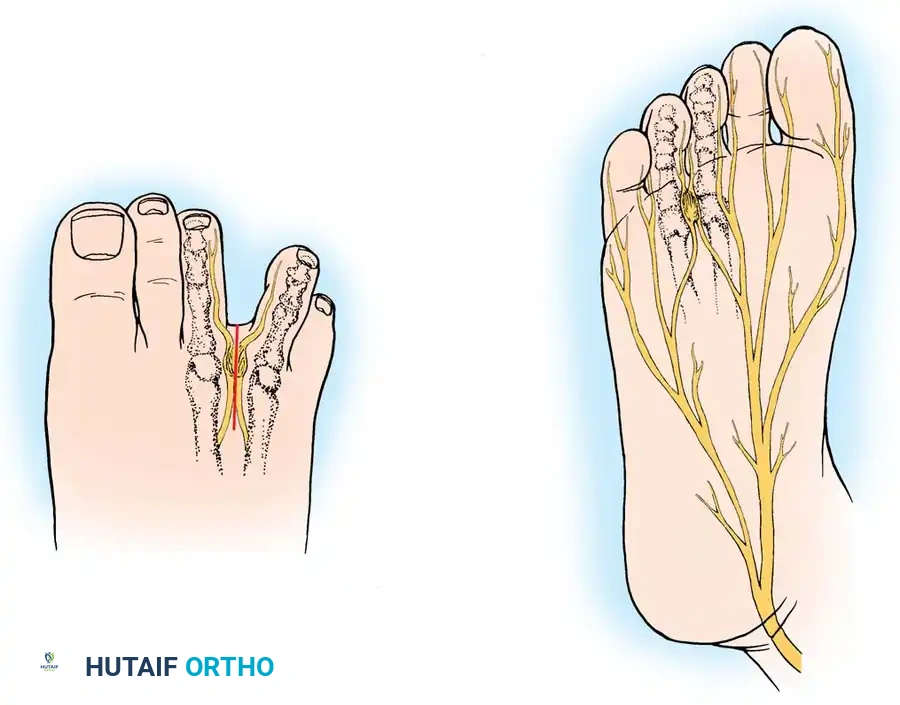
ورم مورتون العصبي هو تضخم حميد في العصب المار بين أصابع القدم، غالباً بين الإصبعين الثالث والرابع. يسبب ألماً حارقاً وتنميلاً يزداد مع المشي. يبدأ العلاج بتغيير الأحذية واستخدام الحقن الموضعية، وقد يتطلب التدخل الجراحي لاستئصال العصب المتضرر نهائياً لضمان زوال الألم.
الخلاصة الطبية السريعة: ورم مورتون العصبي هو تضخم حميد في العصب المار بين أصابع القدم، غالباً بين الإصبعين الثالث والرابع. يسبب ألماً حارقاً وتنميلاً يزداد مع المشي. يبدأ العلاج بتغيير الأحذية واستخدام الحقن الموضعية، وقد يتطلب التدخل الجراحي لاستئصال العصب المتضرر نهائياً لضمان زوال الألم.
مقدمة شاملة حول ورم مورتون العصبي
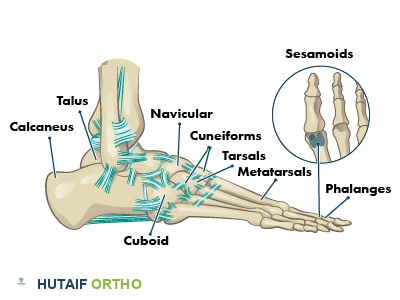
يعد ألم القدم من أكثر المشاكل الصحية التي تؤثر بشكل مباشر على جودة حياة الإنسان وقدرته على أداء مهامه اليومية. من بين الحالات الشائعة والمؤلمة التي تصيب مقدمة القدم حالة تُعرف طبيا باسم ورم مورتون العصبي وتسمى أيضا عصبة مورتون. تتميز هذه الحالة بحدوث انضغاط وتدهور في العصب الإصبعي المشترك الذي يمر بين عظام مشط القدم، مما يؤدي إلى نوبات من الألم الشديد الذي يعيق الحركة الطبيعية.
تاريخيا تم وصف هذه الحالة لأول مرة في عام ألف وثمانمائة وخمسة وأربعين من قبل طبيب الأقدام دورلاشر الذي كان يعالج ملكة إنجلترا، حيث لاحظ وجود ألم عصبي المنشأ يتركز في العصب الأخمصي بين عظمتي المشط الثالثة والرابعة. لاحقا في عام ألف وثمانمائة وستة وسبعين، قام الطبيب توماس مورتون بتوسيع هذا الوصف السريري، مفترضا أن هذا الألم ينتج عن انحشار العصب بين رؤوس عظام مشط القدم المتحركة، ومن هنا اكتسبت الحالة اسمها الشهير.

التغيرات التشريحية والمرضية في القدم
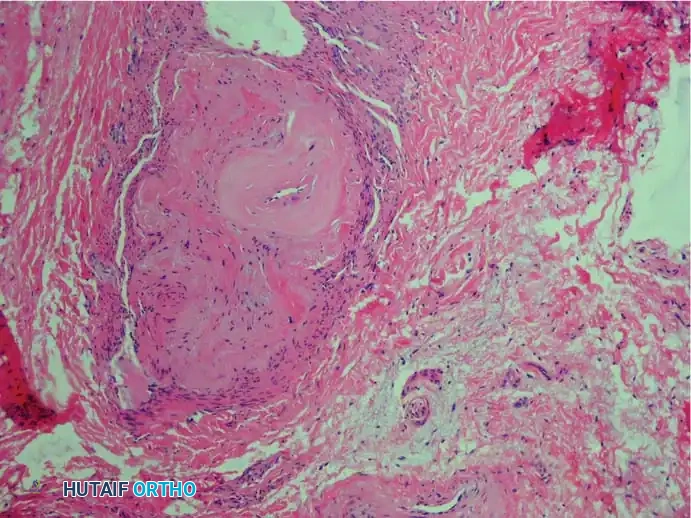
من الناحية الطبية الدقيقة يعتبر مصطلح ورم تسمية غير دقيقة لهذه الحالة. فالأورام العصبية الحقيقية التي تنتج عن إصابات رضحية تتميز بتكاثر عشوائي للألياف العصبية، وهو أمر غير موجود في حالة مورتون. بدلا من ذلك، فإن التضخم الذي يحدث في العصب ناتج عن ترسب مواد كولاجينية وتليف في الأنسجة المحيطة بالعصب. لذلك يفضل العديد من أطباء جراحة العظام استخدام مصطلح التهاب العصب بين الأصابع كونه يعكس بدقة طبيعة التغيرات التنكسية التي تحدث.
آلية حدوث الانضغاط العصبي
لفهم كيف يحدث هذا الألم، يجب النظر إلى التشريح الدقيق للقدم. يمر العصب الإصبعي المشترك تحت رباط قوي وغير مرن يُعرف باسم الرباط المشطي المستعرض العميق. في عام ألف وتسعمائة وأربعين، قدم العالم بيتس نظرية تشريحية تفسر سبب شيوع الإصابة بين الإصبعين الثالث والرابع تحديدا. وجد أن العصب في هذه المنطقة يتلقى فرعا تواصليا من عصب آخر، مما يجعله أكثر سماكة من بقية الأعصاب في القدم. هذه السماكة الإضافية تجعله أكثر عرضة للانحشار والضغط المستمر ضد الرباط المذكور أثناء المشي أو الوقوف.
التغيرات النسيجية المجهرية
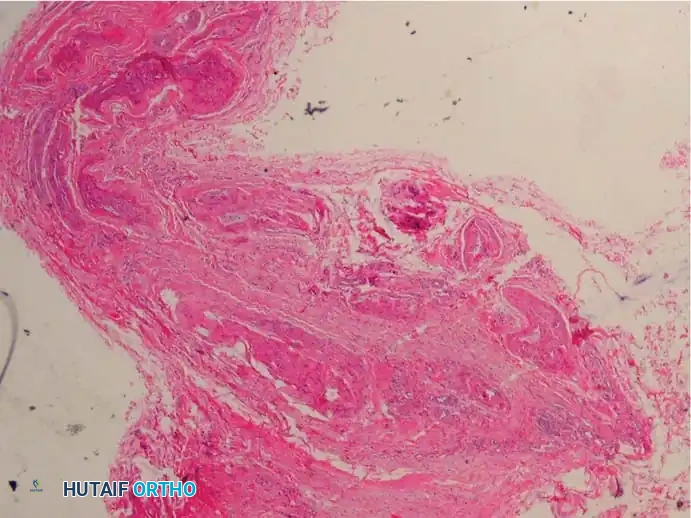
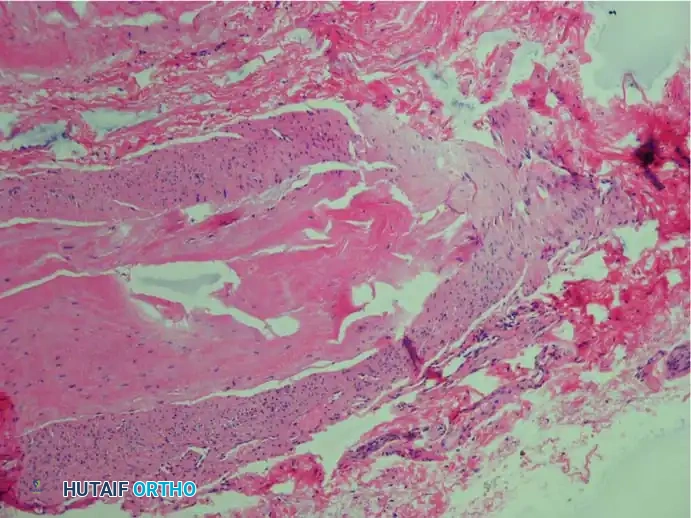
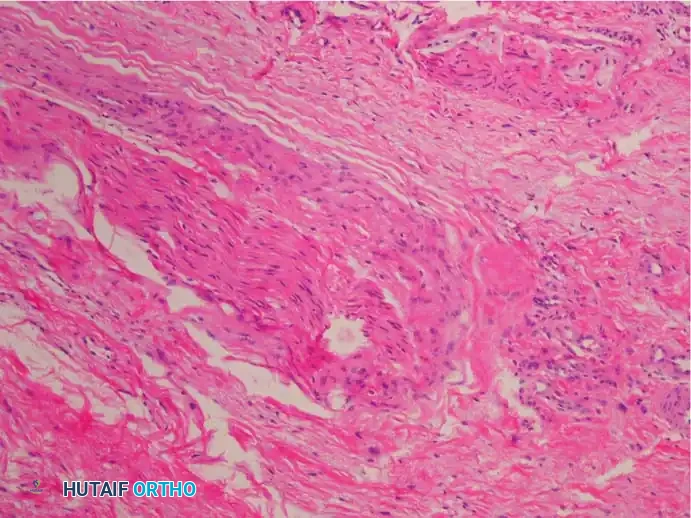
عند فحص العصب المتضرر تحت المجهر، يلاحظ الأطباء مجموعة من التغيرات الأساسية التي تؤكد الطبيعة التنكسية للمرض وتشمل ما يلي
تليف العصب المحيطي حيث يحدث تسمك شديد في الأغشية المحيطة بالعصب.
تغيرات في الأوعية الدموية الدقيقة التي تغذي العصب مما يقلل من تدفق الدم إليه.
تنكس المحاور العصبية وفقدان الغلاف المايليني الواقي.
تجمع السوائل وحدوث وذمة داخل الأنسجة العصبية.
غياب الخلايا الالتهابية الحادة مما يؤكد أنه ليس التهابا بكتيريا أو مناعيا.
وجود أنسجة كيسية زلالية تفاعلية تتكون استجابة للاحتكاك المستمر.
الأسباب وعوامل الخطر المؤدية للإصابة
تعتبر مسببات ورم مورتون العصبي متعددة العوامل، وتتداخل فيها الطبيعة التشريحية للقدم مع العادات اليومية ونوعية الأحذية المستخدمة. تعتبر النساء أكثر عرضة للإصابة بهذه الحالة مقارنة بالرجال بنسبة كبيرة، وغالبا ما تحدث الإصابة في قدم واحدة.
دور الأحذية غير المناسبة
يعتبر ارتداء الأحذية الضيقة من الأمام والأحذية ذات الكعب العالي من أهم العوامل الميكانيكية التي تساهم في تطور الحالة. الكعب العالي ينقل وزن الجسم بالكامل إلى مقدمة القدم، بينما تقوم المقدمة الضيقة للحذاء بعصر عظام المشط مع بعضها البعض، مما يؤدي إلى طحن العصب بين العظام والرباط المشطي المستعرض.
التشوهات الهيكلية في القدم
الأشخاص الذين يعانون من مشاكل هيكلية في القدم هم أكثر عرضة للإصابة. يشمل ذلك تسطح القدمين أو ما يعرف بالفلات فوت، والأقدام ذات الأقواس العالية جدا، وبروز عظمة إبهام القدم، وأصابع القدم المطرقية. كل هذه التشوهات تغير من ميكانيكية توزيع الوزن على القدم، مما يزيد الضغط على الأعصاب بين الأصابع.
الأنشطة الرياضية والمهنية
الرياضات التي تتطلب الجري المستمر أو القفز، مثل الركض لمسافات طويلة أو التنس أو كرة السلة، تضع ضغطا متكررا على مقدمة القدم. كذلك المهن التي تتطلب الوقوف لفترات طويلة أو الانحناء بوضعية القرفصاء تزيد من احتمالية تعرض العصب للإصابات المجهرية المتكررة.
الأعراض والعلامات التحذيرية
يتميز ورم مورتون العصبي بمجموعة من الأعراض الوصفية التي يرويها المريض للطبيب، والتي غالبا ما تكون كافية لتوجيه الشكوك نحو هذا التشخيص.
طبيعة الألم وموقعه
العرض الأساسي هو ألم شديد ومفاجئ يتركز في منطقة رؤوس عظام المشط، وتحديدا في الفراغ بين الإصبعين الثالث والرابع، أو أحيانا بين الثاني والثالث. يصف المرضى هذا الألم بأنه حارق، أو يشبه الوخز بالكهرباء، أو كأنهم يقفون على حصاة صغيرة أو طية من الجوارب داخل الحذاء. قد يمتد هذا الألم وينتشر نحو أطراف الأصابع المجاورة.
محفزات الألم وطرق تخفيفه
يزداد الألم بشكل ملحوظ عند الوقوف أو المشي، ويصل إلى ذروته عند ارتداء أحذية ضيقة. من العلامات الكلاسيكية التي يذكرها المرضى هي الشعور برغبة ملحة في خلع الحذاء في منتصف الطريق وتدليك مقدمة القدم، وهو ما يوفر راحة فورية وسريعة للألم.
التنميل وفقدان الإحساس
إلى جانب الألم، يعاني العديد من المرضى من شعور بالخدر أو التنميل في الأصابع المتأثرة. ورغم أن المريض يشعر بهذا التنميل بشكل واضح، إلا أنه عند الفحص الطبي السريري، نادرا ما يجد الطبيب فقدانا حقيقيا وموضوعيا للإحساس في تلك المنطقة.
التشخيص الطبي الدقيق
يعتمد تشخيص ورم مورتون العصبي بشكل أساسي على الفحص السريري الدقيق والاستماع المفصل للتاريخ المرضي. لا توجد حاجة ملحة لإجراء فحوصات معقدة في معظم الحالات إذا كانت الأعراض واضحة.
الفحص السريري للقدم
يقوم جراح العظام بفحص القدم بعناية، باحثا عن مناطق الألم الموضعي. العلامة الأكثر ثباتا هي وجود ألم عند الضغط المباشر على الفراغ بين أصابع القدم المتضررة، وتحديدا في المنطقة التي تسبق الرباط المشطي المستعرض.
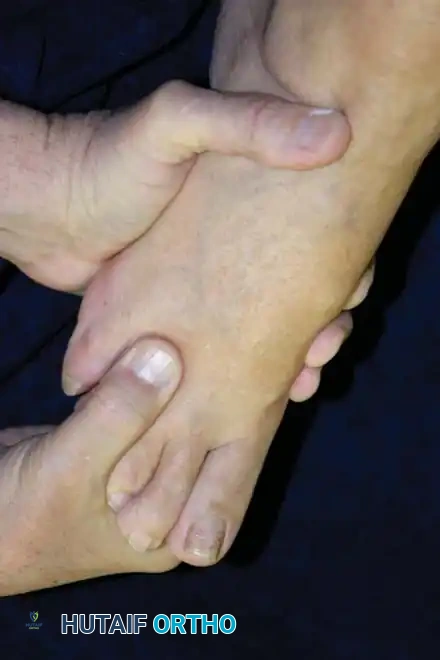
علامة مولدر التشخيصية
تعتبر علامة مولدر من أهم الاختبارات السريرية وأكثرها دلالة على وجود ورم مورتون. يقوم الطبيب بضغط عظام مشط القدم معا بيد واحدة، بينما يضع إبهام اليد الأخرى على باطن القدم في منطقة العصب المشتبه به. إذا كان الورم موجودا، سيشعر الطبيب، وربما يسمع المريض، صوت طقطقة واضحة ناتجة عن انزلاق العصب المتضخم ذهابا وإيابا عبر الرباط غير المرن.
دور التصوير الطبي
على الرغم من أن التشخيص سريري بالدرجة الأولى، إلا أن الطبيب قد يطلب إجراء صور أشعة سينية للقدم أثناء الوقوف. الهدف من هذه الأشعة ليس رؤية الورم العصبي لأنه لا يظهر في الأشعة العادية، بل لاستبعاد وجود مشاكل عظمية أخرى قد تسبب أعراضا مشابهة، مثل كسور الإجهاد أو التهابات المفاصل. أما بالنسبة للتصوير بالرنين المغناطيسي أو الموجات فوق الصوتية، فرغم استخدامها أحيانا لتأكيد التشخيص أو استبعاد وجود أكياس زلالية، إلا أن الدراسات الطبية الحديثة تؤكد أن قيمتها محدودة مقارنة بالفحص السريري الدقيق.
الخيارات العلاجية التحفظية غير الجراحية
يجب أن يكون العلاج التحفظي هو الخطوة الأولى دائما في التعامل مع ورم مورتون العصبي، حيث أثبتت هذه الإجراءات فعاليتها في توفير راحة كبيرة لشريحة واسعة من المرضى دون الحاجة للتدخل الجراحي.
تعديل نمط الأحذية
الخطوة الأكثر أهمية هي التوقف الفوري عن ارتداء الأحذية الضيقة وذات الكعب العالي. يجب الانتقال إلى استخدام أحذية رياضية أو طبية تتميز بمقدمة عريضة تسمح لأصابع القدم بالتمدد بحرية، مع كعب منخفض لتقليل الضغط الميكانيكي على مقدمة القدم.
استخدام الدعامات والأجهزة التقويمية
يمكن استخدام وسائد مشط القدم أو دعامات السيليكون التي توضع داخل الحذاء خلف منطقة الألم مباشرة. تعمل هذه الدعامات على رفع القوس العرضي للقدم وفصل عظام المشط عن بعضها البعض، مما يقلل الضغط المباشر على العصب المحتقن.
الحقن الموضعية العلاجية
إذا لم تنجح التعديلات البسيطة، قد يلجأ الطبيب إلى حقن مزيج من الكورتيزون ومخدر موضعي في الفراغ بين الأصابع. يتم إجراء الحقن عادة من الجهة الظهرية العلوية للقدم لتجنب إتلاف الوسادة الدهنية في باطن القدم. تعمل هذه الحقنة على تقليل الالتهاب والتورم حول العصب، وتعتبر أداة تشخيصية وعلاجية في نفس الوقت.
التدخل الجراحي لاستئصال ورم مورتون
عندما تفشل جميع الإجراءات التحفظية في توفير راحة دائمة للمريض، ويستمر الألم في إعاقة الحياة اليومية، يصبح التدخل الجراحي هو الخيار الأمثل. يعتمد العلاج الجراحي بشكل أساسي على استئصال العصب المتضرر بالكامل، وهو إجراء يحقق نسب نجاح عالية تتراوح بين ثمانين إلى خمسة وتسعين بالمائة.
يجب على المريض أن يدرك تماما قبل الجراحة أن الهدف الأساسي من العملية هو التخلص من الألم العصبي المبرح، وليس استعادة الإحساس الطبيعي. استئصال العصب سيؤدي حتما إلى خدر دائم في الفراغ بين الإصبعين المتأثرين، وهو أمر يتقبله معظم المرضى بصدر رحب مقابل التخلص من الألم.
النهج الجراحي من أعلى القدم
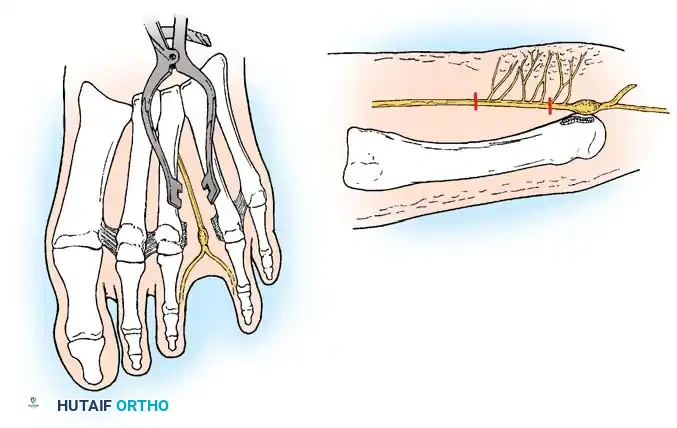
يعتبر الشق الجراحي من أعلى القدم أو ما يعرف بالنهج الظهري هو التقنية الجراحية الأكثر شيوعا واستخداما. يتميز هذا النهج بتجنب إحداث ندبة في باطن القدم والتي قد تكون مؤلمة عند المشي لاحقا.
تبدأ العملية بعمل شق طولي صغير يبلغ حوالي ثلاثة إلى أربعة سنتيمترات فوق الفراغ المتضرر. يقوم الجراح بإبعاد الأنسجة بعناية واستخدام مباعد خاص لفصل عظام المشط عن بعضها. بعد ذلك، يتم تحديد الرباط المشطي المستعرض العميق وقطعه بالكامل لتحرير الضغط. يظهر العصب المتضخم بوضوح، فيقوم الجراح بفصله عن الأنسجة المحيطة وقطعه من نقطة تفرعه نحو الأصابع، ثم سحبه وقطعه من منطقة عميقة تبعد حوالي واحد إلى اثنين سنتيمتر لتجنب تكون ورم عصبي جديد في منطقة تحمل الوزن. في النهاية يتم إغلاق الجلد بغرز تجميلية.
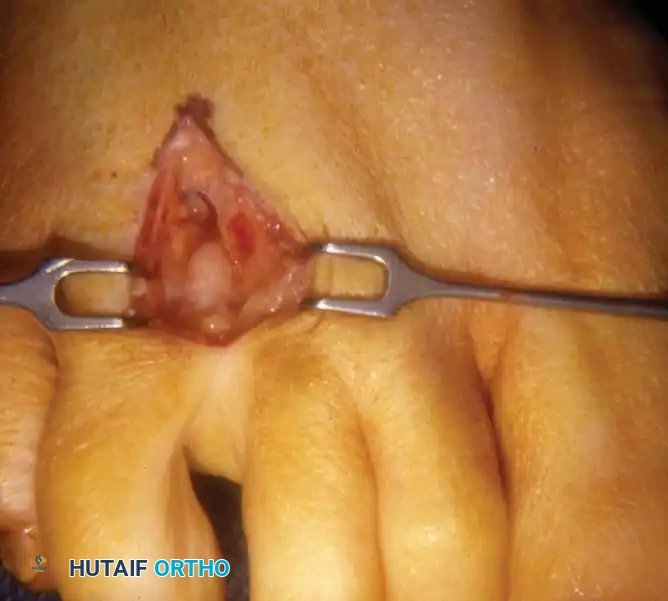
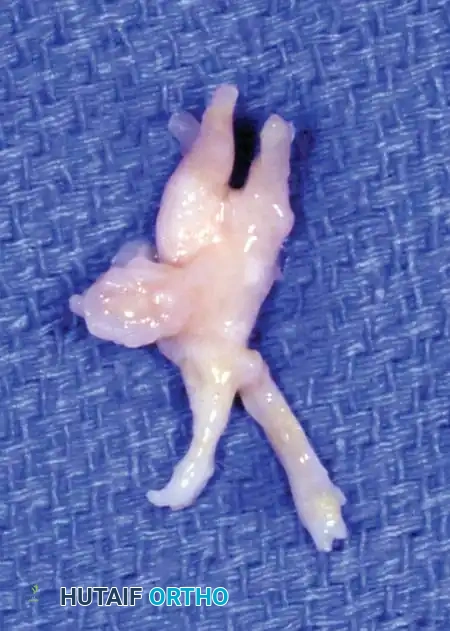
النهج الجراحي من باطن القدم
يستخدم النهج الأخمصي غالبا في حالات الجراحات المراجعة إذا عاد الألم مرة أخرى، أو إذا كان الورم يقع في منطقة عميقة جدا. يتيح هذا النهج وصولا مباشرا للعصب دون الحاجة لقطع الرباط المشطي.
يتم عمل شق طولي في باطن القدم، مع الحرص الشديد على أن يكون الشق بعيدا عن مناطق الضغط الرئيسية التي تحمل وزن الجسم. يتم الوصول إلى العصب مباشرة تحت اللفافة الأخمصية واستئصاله. يتطلب هذا النهج عناية فائقة عند خياطة الجرح لضمان التئام الجلد السميك في باطن القدم بشكل سليم.
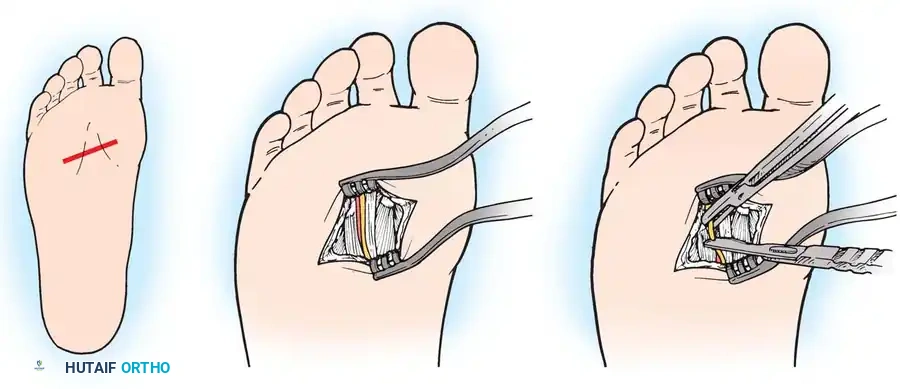
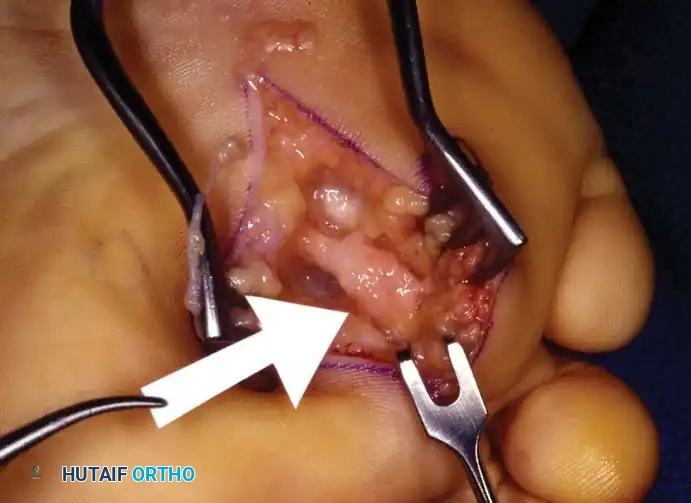
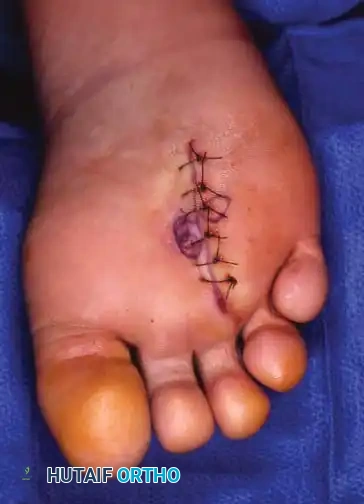
تقنية تحرير العصب كبديل للاستئصال
هناك تقنية بديلة تعتمد على تحرير العصب بدلا من استئصاله، حيث يتم قطع الرباط المشطي وإزالة الأغشية المتليفة حول العصب باستخدام الميكروسكوب الجراحي. ورغم أن هذه التقنية تحافظ على الإحساس، إلا أن نتائجها غير متوقعة، وقد يعاني نسبة من المرضى من استمرار الألم أو ظهور آلام ميكانيكية جديدة نتيجة فقدان استقرار العظام بعد قطع الرباط. لذلك يظل الاستئصال الكامل هو المعيار الذهبي المفضل لدى أغلب جراحي العظام.
بروتوكول التعافي وما بعد الجراحة
يعتبر الالتزام بتعليمات ما بعد الجراحة أمرا بالغ الأهمية لضمان نجاح العملية وتجنب المضاعفات، خاصة فيما يتعلق بالتئام الجروح.
| المرحلة الزمنية | التوجيهات الطبية ونمط الحركة |
|---|---|
| الأيام الأولى بعد الجراحة | يتم وضع القدم في ضمادة لينة وسميكة. يُسمح للمريض بالمشي مع تحميل الوزن على الكعب فقط أو استخدام حذاء جراحي صلب النعل. يمنع تماما ثني الأصابع أو تحميل الوزن على مقدمة القدم. |
| من أسبوعين إلى ثلاثة أسابيع | يتم إزالة الغرز الجراحية. الجروح في باطن القدم قد تحتاج إلى ثلاثة أسابيع لتلتئم تماما. |
| من ثلاثة إلى أربعة أسابيع | يمكن للمريض البدء تدريجيا في ارتداء أحذية رياضية داعمة وذات مقدمة عريضة. |
| بعد ستة إلى ثمانية أسابيع | العودة التدريجية للأنشطة الرياضية. يجب الاستمرار في تجنب الأحذية الضيقة أو الكعب العالي لتجنب إجهاد القدم. |
المضاعفات المحتملة للتدخل الجراحي
رغم أن جراحة استئصال ورم مورتون تعتبر آمنة وناجحة للغاية، إلا أنها كأي تدخل جراحي قد تحمل بعض المخاطر التي يجب مناقشتها مع المريض
عودة الألم بسبب تكون ورم عصبي جديد في نهاية العصب المقطوع. يحدث هذا غالبا إذا لم يتم قطع العصب من نقطة عميقة بما فيه الكفاية، مما يجعله يحتك بعظام المشط أثناء المشي. يتطلب هذا عادة جراحة مراجعة من باطن القدم.
آلام في مكان الشق الجراحي، وتحدث بشكل خاص في الجراحات التي تتم من باطن القدم إذا كان الندب في منطقة تحميل الوزن.
تباعد بسيط بين أصابع القدم نتيجة قطع الرباط المشطي المستعرض، وهو أمر نادرا ما يسبب أعراضا مزعجة.
متلازمة الألم الناحي المركب، وهي مضاعفة نادرة جدا ولكنها شديدة، تتطلب إدارة متخصصة للألم وعلاجا طبيعيا مكثفا.
الأسئلة الشائعة
هل يمكن الشفاء من ورم مورتون العصبي بدون جراحة
نعم، نسبة كبيرة من المرضى يشعرون بتحسن كبير وتختفي أعراضهم بمجرد تغيير نوعية الأحذية واستخدام الدعامات الطبية وحقن الكورتيزون الموضعية، ولا يحتاجون للتدخل الجراحي أبدا.
هل حقن الكورتيزون في القدم مؤلمة
قد تسبب الحقنة ألما بسيطا ومؤقتا أثناء إعطائها، ولكن الطبيب يقوم عادة بخلط الكورتيزون بمخدر موضعي، مما يوفر تخديرا فوريا للمنطقة ويجعل
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك