الدليل الشامل لعملية نقل الأنسجة من ظهر القدم: دواعي الإجراء والتعافي
الخلاصة الطبية
عملية نقل الأنسجة من ظهر القدم هي إجراء جراحي دقيق يُستخدم لترميم الجروح المعقدة في اليد أو القدم باستخدام جلد وأوعية دموية من أعلى القدم. تتميز هذه الأنسجة بمرونتها وقدرتها على استعادة الإحساس، وتتطلب فترة تعافي دقيقة لضمان التئام الجروح بنجاح.
الخلاصة الطبية السريعة: عملية نقل الأنسجة من ظهر القدم هي إجراء جراحي دقيق يُستخدم لترميم الجروح المعقدة في اليد أو القدم باستخدام جلد وأوعية دموية من أعلى القدم. تتميز هذه الأنسجة بمرونتها وقدرتها على استعادة الإحساس، وتتطلب فترة تعافي دقيقة لضمان التئام الجروح بنجاح.
مقدمة شاملة عن الإجراء
تعتبر الجراحات الترميمية الدقيقة من أعظم الإنجازات في مجال جراحة العظام والتجميل، وتأتي عملية نقل الأنسجة من ظهر القدم في طليعة هذه الإجراءات. عندما يتعرض الإنسان لإصابة بالغة تؤدي إلى فقدان مساحات واسعة من الجلد والأنسجة، خاصة في مناطق حيوية مثل اليدين أو أسفل الساقين، يصبح من الضروري تعويض هذا الفقد بأنسجة حية قادرة على الاندماج والقيام بالوظائف الحيوية.
تعتمد هذه الجراحة المتقدمة على أخذ "سديلة" أو رقعة نسيجية متكاملة من أعلى القدم (ظهر القدم)، والتي تتكون من الجلد، والأنسجة تحت الجلد، والأوعية الدموية المغذية لها، وأحياناً الأعصاب أو حتى أجزاء من العظام. يتم بعد ذلك نقل هذه السديلة الحرة وزرعها في المنطقة المصابة باستخدام تقنيات الجراحة الميكروسكوبية الدقيقة لربط الأوعية الدموية الدقيقة جداً.
يتميز الجلد في ظهر القدم بكونه رقيقاً ومرناً، مما يجعله مثالياً لترميم مناطق تتطلب حركة انسيابية مثل راحة اليد أو الأصابع. كما أن القدرة على نقل الأعصاب الحسية مع هذه الأنسجة تمنح المريض فرصة استعادة الإحساس في المنطقة المرممة، وهو أمر بالغ الأهمية لتجنب الإصابات المستقبلية واستعادة الوظيفة الطبيعية للطرف المصاب. نحن نتفهم أن التفكير في الخضوع لجراحة دقيقة كهذه قد يكون مصدراً للقلق، ولذلك تم إعداد هذا الدليل الشامل ليكون مرجعك الطبي الموثوق، حيث نأخذك في رحلة مفصلة لفهم كل جانب من جوانب هذا الإجراء الطبي المتقدم.
التشريح المبسط للقدم
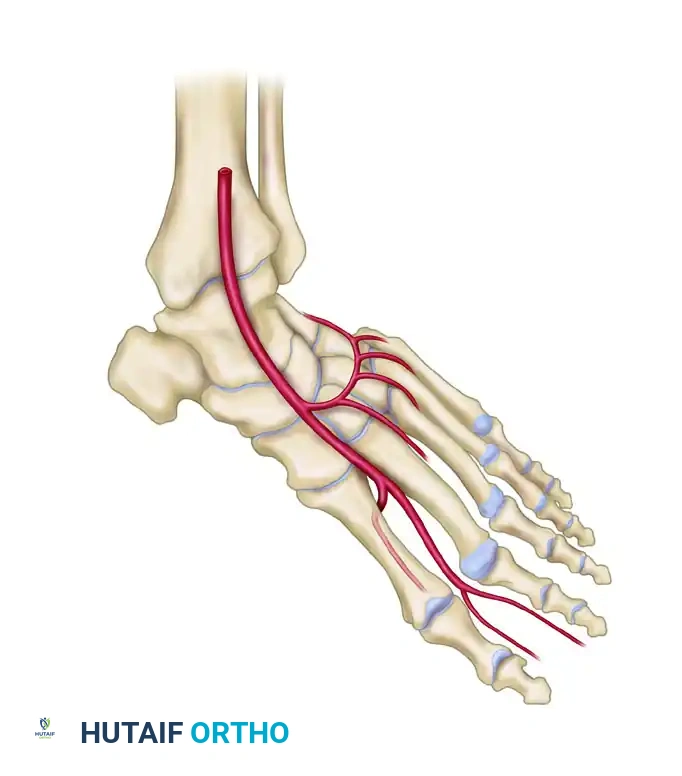
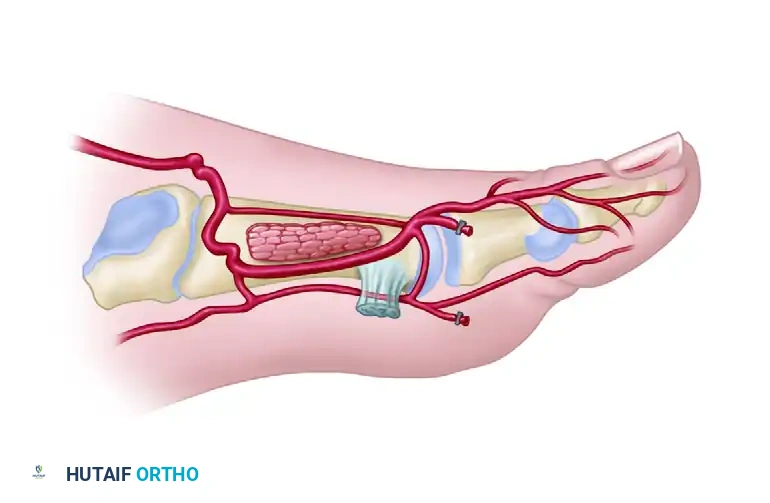
لفهم كيف تتم عملية نقل الأنسجة من ظهر القدم، من المهم التعرف على البنية التشريحية الفريدة لهذه المنطقة. يعتمد نجاح هذه الجراحة بشكل أساسي على الفهم العميق لشبكة الأوعية الدموية التي تغذي ظهر القدم.
تحتوي القدم على نظام دموي مزدوج يضمن وصول الدم إلى كافة الأجزاء حتى في حالات الضغط أو الإصابة. الشريان الرئيسي الذي يغذي أعلى القدم يُعرف باسم شريان ظهر القدم، وهو امتداد طبيعي للشريان الظنبوبي الأمامي الذي ينزل من الساق. يمر هذا الشريان تحت أربطة الكاحل ليمتد على طول ظهر القدم.
أثناء مساره، يتفرع هذا الشريان لتغذية العظام والأنسجة المحيطة.

في الجزء السفلي من القدم، ينقسم شريان ظهر القدم إلى فرعين رئيسيين يضمنان تروية الأصابع والارتباط بشبكة الأوعية الدموية في باطن القدم.

التنوع التشريحي للأوعية الدموية
من إعجاز الخالق أن التركيب التشريحي للأوعية الدموية يختلف من شخص لآخر. هذا الاختلاف هو السبب الرئيسي الذي يجعل الجراح يجري فحوصات دقيقة جداً قبل العملية لرسم خريطة للأوعية الدموية في قدمك. يتم تصنيف هذه الاختلافات إلى عدة أنواع رئيسية تحدد مدى سهولة أو تعقيد استخراج الأنسجة.
النوع الأول يمثل التشريح السطحي، حيث تكون الأوعية الدموية قريبة من السطح ويسهل الوصول إليها. هذا هو السيناريو الأفضل والأكثر أماناً للجراحة.
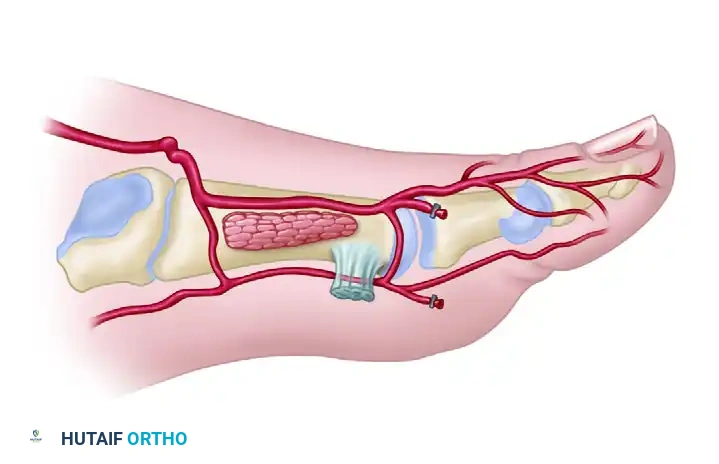
في بعض الحالات ضمن هذا النوع، قد يأخذ الشريان مساراً متعرجاً قليلاً، لكنه يظل في الطبقات السطحية التي يسهل على الجراح التعامل معها بأمان تام.
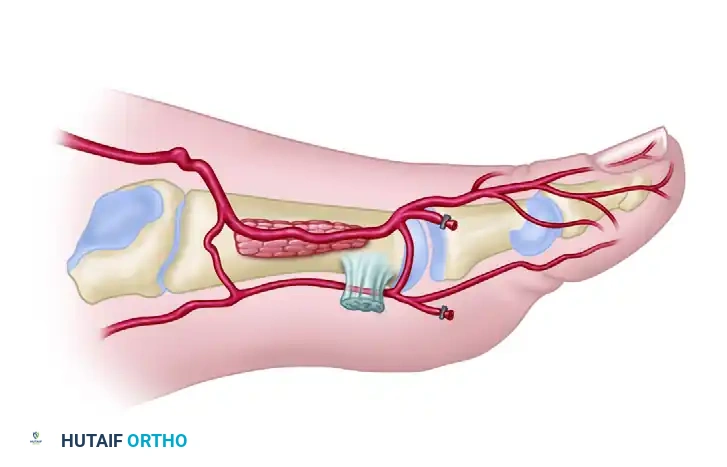
النوع الثاني يمثل التشريح العضلي العميق، حيث يغوص الشريان المغذي داخل العضلات الموجودة بين عظام القدم. هذا يتطلب من الجراح مهارة عالية ودقة متناهية لفصل الأوعية الدموية عن العضلات دون إتلافها.
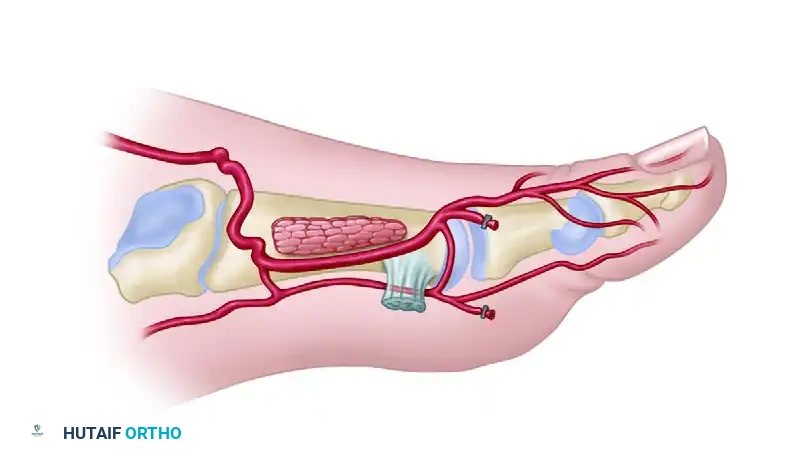
وقد يكون الشريان مغموراً بشكل كامل داخل العضلة لمسافة طويلة، مما يزيد من وقت الجراحة ويتطلب تخطيطاً مسبقاً بالغ الدقة.
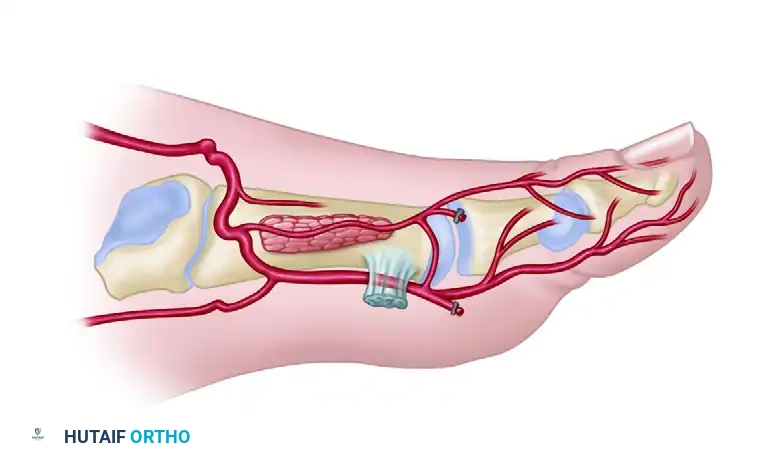
أما النوع الثالث، فهو حالة نادرة يكون فيها الشريان الرئيسي في ظهر القدم غائباً أو صغيراً جداً، وتعتمد القدم بشكل أساسي على شرايين باطن القدم. في هذه الحالة، قد يقرر الجراح عدم إجراء هذه العملية بالذات والبحث عن بدائل أخرى لضمان سلامة قدمك.
الحالات الطبية التي تستدعي هذه الجراحة
لا يتم اللجوء إلى عملية نقل الأنسجة من ظهر القدم كخيار أولي، بل هي أداة جراحية قوية تُستخدم عندما تفشل الطرق الأبسط أو عندما يكون التلف النسيجي كبيراً ومعقداً. يتميز هذا الإجراء بمرونته العالية وتطبيقاته المتعددة في مجالات الجراحة الترميمية.
ترميم إصابات اليد المعقدة
تعتبر اليد من أكثر أعضاء الجسم تعقيداً وحاجة إلى المرونة. عندما تفقد اليد جزءاً من جلدها بسبب حروق شديدة، أو حوادث سحق، أو استئصال أورام، فإن الجلد السميك المأخوذ من مناطق أخرى قد يعيق حركة المفاصل والأوتار. هنا يأتي دور أنسجة ظهر القدم، فهي رقيقة ومرنة وتسمح للأوتار بالانزلاق تحتها بحرية، مما يساعد المريض على استعادة حركة يده بشكل شبه طبيعي.
استعادة الإحساس في المناطق الحيوية
بعض المناطق في الجسم تتطلب وجود إحساس لحمايتها من التقرحات والإصابات المتكررة، مثل كعب القدم أو أطراف الأصابع. من خلال دمج فروع من العصب الشظوي السطحي الموجود في ظهر القدم مع السديلة المنقولة، وربطه بأعصاب المنطقة المصابة، يمكن للمريض استعادة "الإحساس الوقائي"، مما يعزز من جودة حياته ويحميه من المضاعفات المستقبلية.
ترميم العيوب المركبة
في الحوادث الشديدة، قد لا يقتصر الفقد على الجلد فقط، بل يمتد ليشمل العظام أيضاً (مثل فقدان عظمة من عظام اليد مع الجلد المغطي لها). تتيح هذه الجراحة إمكانية أخذ جزء من العظمة المجاورة للمشط الثاني في القدم مع الجلد والأوعية الدموية في كتلة واحدة، مما يوفر حلاً متكاملاً لترميم العظم والجلد في عملية جراحية واحدة.
| المنطقة المصابة | الفائدة الرئيسية من استخدام أنسجة ظهر القدم |
|---|---|
| راحة اليد والأصابع | توفير جلد رقيق ومرن لا يعيق حركة المفاصل والأوتار |
| كعب القدم أو باطنها | إمكانية نقل الأعصاب لاستعادة الإحساس وحماية القدم من التقرحات |
| الفك أو داخل الفم | استخدام الأنسجة الرقيقة لترميم الأغشية المخاطية بعد استئصال الأورام |
| العيوب المركبة (عظم وجلد) | نقل قطعة عظمية حية مع الجلد لتسريع التئام الكسور المعقدة |
العلامات التي تشير للحاجة إلى الترميم
بما أن هذا الإجراء هو جراحة ترميمية وليس علاجاً لمرض بحد ذاته، فإن "الأعراض" هنا تشير إلى العلامات والمشاكل التي يعاني منها المريض في المنطقة المصابة والتي تستدعي تدخلاً جراحياً معقداً. من أبرز هذه العلامات:
- وجود جروح مفتوحة واسعة لا تلتئم بالطرق التقليدية أو الغيارات الطبية.
- انكشاف العظام أو الأوتار أو الأوعية الدموية الحيوية في منطقة الإصابة، مما يعرضها للجفاف والتلف والعدوى.
- فقدان مساحات كبيرة من الجلد نتيجة الحروق العميقة من الدرجة الثالثة.
- تشوهات شديدة وندبات منكمشة تعيق حركة المفاصل (خاصة في اليدين).
- فقدان الإحساس في مناطق حيوية معرضة للاحتكاك المستمر، مما يؤدي إلى تكون تقرحات مزمنة.
الفحوصات والتشخيص قبل الجراحة
التحضير لعملية نقل الأنسجة من ظهر القدم يتطلب دقة متناهية لضمان سلامة كل من المنطقة المانحة (القدم) والمنطقة المستقبلة (مكان الإصابة). يقوم الفريق الجراحي بإجراء سلسلة من الفحوصات الشاملة.
التقييم السريري للأوعية الدموية
يبدأ الطبيب بفحص النبض في قدمك يدوياً. يتم التحقق من قوة نبض شريان ظهر القدم والشريان الظنبوبي الخلفي. كما يجري الطبيب اختباراً سريرياً بسيطاً للتأكد من أن شرايين باطن القدم قادرة على تعويض غياب الشريان الذي سيتم نقله، لضمان عدم تأثر أصابع القدم بنقص التروية الدموية.
التصوير الطبي المتقدم
لا يكتفي الجراح بالفحص اليدوي، بل يستخدم أجهزة الموجات فوق الصوتية (الدوبلر) لرسم خريطة دقيقة لمسار الأوعية الدموية. في العديد من الحالات، خاصة إذا كان هناك تاريخ لإصابات سابقة في القدم، يُطلب إجراء أشعة مقطعية بالصبغة على الأوعية الدموية (CT Angiogram). هذا الفحص يوفر صورة ثلاثية الأبعاد لشرايين القدم، مما يمكن الجراح من تحديد نوع التفرعات الشريانية (كما أوضحنا في قسم التشريح) والتخطيط الدقيق للشق الجراحي.
موانع إجراء الجراحة
من منطلق الأمانة الطبية والحرص على سلامتك، هناك حالات يمتنع فيها الجراح عن إجراء هذه العملية، وتشمل:
* المرضى الذين يعانون من أمراض الأوعية الدموية الطرفية أو تصلب الشرايين المتقدم.
* مرضى السكري الذين يعانون من ضعف شديد في الدورة الدموية الدقيقة للقدم.
* وجود إصابات أو جراحات سابقة في ظهر القدم أثرت على سلامة الأوعية الدموية.
* إذا أظهرت الفحوصات أن القدم تعتمد كلياً على الشريان المراد نقله، فإن أخذ هذا الشريان سيؤدي إلى غرغرينا في أصابع القدم، وهو مانع قطعي لإجراء الجراحة.
العلاج الجراحي بالتفصيل
عملية نقل الأنسجة من ظهر القدم هي سيمفونية جراحية تتطلب فريقاً طبياً عالي التدريب، وغالباً ما يشارك فيها جراحان أو فريقان يعملان بالتزامن لتقليل وقت التخدير. إليك تفاصيل ما يحدث داخل غرفة العمليات لتبديد أي مخاوف قد تساورك.
التجهيز والتخدير
تتم الجراحة تحت التخدير العام لضمان راحتك التامة وعدم شعورك بأي ألم. يتم وضعك في وضعية الاستلقاء على الظهر، ويتم تعقيم وتغطية الطرف السفلي بالكامل للسماح للجراح بالوصول إلى القدم من كافة الزوايا. يتم استخدام جهاز ضاغط (عاصبة) حول الفخذ لتقليل النزيف أثناء الجراحة وتوفير رؤية واضحة للأنسجة الدقيقة.
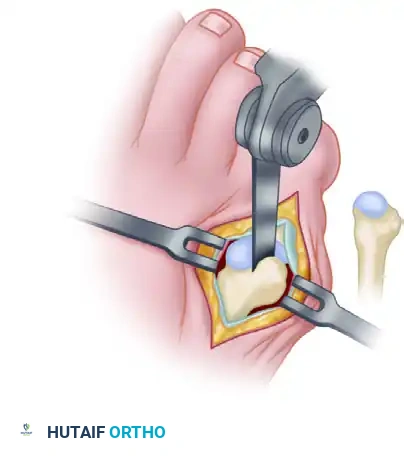
رفع السديلة النسيجية
يبدأ الجراح بعمل شق دقيق في ظهر القدم بناءً على التخطيط المسبق. الخطوة الأكثر أهمية وحساسية هي رفع الجلد والأنسجة مع الحفاظ على الغشاء الرقيق الذي يغطي أوتار القدم (Paratenon). الحفاظ على هذا الغشاء سليمًا هو الضمان الوحيد لنجاح ترقيع الجلد في القدم لاحقاً.
يقوم الجراح بتتبع الأوعية الدموية (الشريان والأوردة المرافقة) بدقة متناهية تحت التكبير البصري. إذا كانت الخطة تتضمن نقل أعصاب أو جزء من العظم، يتم فصلها بعناية فائقة مع الحفاظ على اتصالها الدموي.
اختبار التروية الدموية
قبل فصل الأنسجة بشكل نهائي عن القدم، يقوم الجراح بوضع ملقط صغير ومؤقت على الشريان الرئيسي لظهر القدم، ثم يتم إرخاء العاصبة الضاغطة عن الفخذ. يراقب الجراح أصابع القدم للتأكد من أن الدم يصل إليها بشكل ممتاز عبر الشرايين البديلة. بمجرد التأكد من سلامة القدم، يتم قطع الأوعية الدموية ونقل السديلة إلى المنطقة المصابة.
الجراحة الميكروسكوبية وزراعة الأنسجة
في المنطقة المستقبلة (مثل اليد)، يتم تثبيت الأنسجة الجديدة مبدئياً. ثم تبدأ المرحلة الأكثر دقة، حيث يستخدم الجراح الميكروسكوب الجراحي وخيوطاً أرفع من شعرة الإنسان لربط الشريان والأوردة المنقولة بالأوعية الدموية في المنطقة المصابة. يتم إعادة تدفق الدم، ويراقب الجراح الأنسجة الجديدة وهي تستعيد لونها الوردي الطبيعي. إذا تم نقل أعصاب، يتم خياطتها أيضاً بأعصاب المنطقة المستقبلة.
تغطية المنطقة المانحة في القدم
لا يمكن ترك ظهر القدم مفتوحاً، لذا يقوم الجراح بأخذ طبقة رقيقة جداً من الجلد (عادة من الفخذ) وترقيعها فوق الأوتار في ظهر القدم. يتم تثبيت هذا الرقعة بعناية فائقة ووضع ضمادات خاصة لضمان التصاقها ونموها بشكل سليم.
مرحلة التعافي وإعادة التأهيل
نجاح عملية نقل الأنسجة من ظهر القدم لا يعتمد فقط على مهارة الجراح، بل يعتمد بشكل كبير جداً على التزامك التام بتعليمات التعافي. هذه المرحلة تتطلب صبراً وعناية فائقة، خاصة فيما يتعلق بالقدم التي أُخذت منها الأنسجة.
الرعاية في المستشفى
بعد الجراحة، ستقضي عدة أيام في المستشفى تحت المراقبة اللصيقة. سيقوم طاقم التمريض بفحص درجة حرارة ولون ونبض الأنسجة المنقولة بانتظام (أحياناً كل ساعة في الأيام الأولى) للتأكد من استمرار تدفق الدم بشكل سليم. سيتم إعطاؤك أدوية مسكنة للألم ومميعات للدم لمنع تكون الجلطات في الأوعية الدموية الدقيقة.
العناية بالقدم المنطقة المانحة
العناية بظهر القدم هي التحدي الأكبر في فترة التعافي. يجب أن تظل القدم مرفوعة بشكل صارم لمدة تتراوح بين 7 إلى 10 أيام لتقليل التورم والسماح للرقعة الجلدية بالالتئام. سيتم وضع جبيرة خلفية للحفاظ على الكاحل في وضعية ثابتة وتجنب أي شد على الجروح.
الجدول الزمني للتعافي الحركي
| الفترة الزمنية | التعليمات والتوجيهات الطبية |
|---|---|
| من الأسبوع الأول إلى الثالث | منع تام للتحميل أو المشي على القدم المصابة. يجب البقاء في السرير مع رفع القدم لتجنب تجمع السوائل وفشل الرقعة الجلدية. |
| من الأسبوع الثالث إلى السادس | البدء التدريجي والمقنن في تحميل الوزن جزئياً باستخدام حذاء طبي داعم (CAM boot) وتحت إشراف أخصائي العلاج الطبيعي. |
| بعد الأسبوع السادس | الانتقال التدريجي لتحميل الوزن بالكامل حسب قدرة المريض وتوجيهات الطبيب. |
| من 3 إلى 6 أشهر | الالتزام بارتداء جوارب ضاغطة طبية مخصصة طوال اليوم لتقليل التورم، ومنع تضخم الندبات، وحماية الجلد الجديد من الاحتكاك داخل الحذاء. |
التأهيل للمنطقة المستقبلة
يختلف التأهيل حسب مكان زرع الأنسجة. إذا كان الترميم في اليد، سيبدأ العلاج الطبيعي مبكراً (بعد أسبوعين إلى ثلاثة أسابيع) بمجرد التئام الجروح، وذلك لمنع تيبس المفاصل والتصاق الأوتار. أما إذا كانت الأنسجة مزروعة في منطقة تتحمل الوزن في القدم، فيجب استخدام أحذية طبية مخصصة ومبطنة لحماية الأنسجة، خاصة وأن الإحساس قد يستغرق من 6 إلى 12 شهراً ليعود بالكامل.
المضاعفات المحتملة وكيفية التعامل معها
كأي تدخل جراحي معقد، هناك مخاطر محتملة. من أهمها صعوبة التئام الرقعة الجلدية في ظهر القدم، وهو ما يستدعي عناية فائقة بالجروح وتجنب الحركة المبكرة. هناك أيضاً خطر انسداد الأوعية الدموية الدقيقة في الأيام الأولى، وهو ما يتطلب تدخلاً جراحياً عاجلاً لإنقاذ الأنسجة المزروعة. الالتزام الصارم بتعليمات الطبيب هو خط الدفاع الأول ضد هذه المضاعفات.
الأسئلة الشائعة
هل سأتمكن من المشي بشكل طبيعي
نعم، الغالبية العظمى من المرضى يعودون للمشي بشكل طبيعي بعد اكتمال فترة التعافي. يتطلب الأمر صبراً والالتزام التام بعدم التحميل على القدم في الأسابيع الأولى، ثم التدرج في المشي بمساعدة العلاج الطبيعي لضمان عدم تضرر الرقعة الجلدية في ظهر القدم.
كم تستغرق العملية الجراحية
تعتبر هذه الجراحة من الإجراءات المعقدة والدقيقة، وقد تستغرق ما بين 6 إلى 10 ساعات، وذلك حسب حجم الأنسجة المنقولة، ومدى تعقيد الإصابة الأصلية، وما إذا كان سيتم نقل أعصاب أو عظام بالإضافة إلى الجلد والأوعية الدموية.
هل ستترك العملية ندبات واضحة
نعم، ستكون هناك ندبة في المنطقة التي تم نقل الأنسجة إليها، بالإضافة إلى ندبة في ظهر القدم (المنطقة المانحة) ومكان أخذ الرقعة الجلدية السطحية (عادة من الفخذ). مع مرور الوقت واستخدام الجوارب الضاغطة وكريمات العناية بالندبات، سيتحسن مظهرها بشكل ملحوظ، لكنها لن تختفي تماماً.
متى يمكنني العودة إلى العمل
يعتمد ذلك بشكل كبير على طبيعة عملك ومكان الإصابة المرممة. الأعمال المكتبية التي لا تتطلب مجهوداً بدنياً يمكن العودة إليها بعد 4 إلى 6 أسابيع. أما الأعمال التي تتطلب الوقوف لفترات طويلة أو المجهود البدني الشاق، فقد تتطلب فترة تعافي تتراوح بين 3 إلى 6 أشهر.
هل سأفقد الإحساس في قدمي
قد تلاحظ خدراً أو نقصاً في الإحساس في منطقة صغيرة من ظهر القدم أو بين الأصابع إذا تم أخذ العصب الحسي مع السديلة. ومع ذلك، فإن الإحساس الأساسي في باطن القدم (المسؤول عن التوازن والمشي) لن يتأثر إطلاقاً.
ما هي نسبة نجاح هذه الجراحة
في أيدي جراحي التجميل والجراحة الميكروسكوبية المتمرسين، تتجاوز نسبة نجاح نقل الأنسجة الحرة 90% إلى 95%. تعتمد النسبة المتبقية على عوامل مثل تدخين المريض، والتزامه بتعليمات ما بعد الجراحة، والحالة الصحية العامة.
كيف أعتني بمكان أخذ الرقعة الجلدية
في الأسابيع الأولى، سيقوم الفريق الطبي بتغيير الضمادات. بعد التئام الجرح، يجب الحفاظ على ترطيب الجلد في ظهر القدم باستمرار باستخدام كريمات مرطبة خالية من العطور، وتجنب تعريضه لأشعة الشمس المباشرة، والالتزام بارتداء الجوارب الضاغطة الطبية لمنع التورم.
هل يمكن إجراء الجراحة لمرضى السكري
مرض السكري بحد ذاته ليس مانعاً مطلقاً، ولكن إذا كان المريض يعاني من مضاعفات السكري التي أثرت بشكل كبير على الأوعية الدموية الدقيقة في القدم (ضعف التروية)، فقد يرى الجراح أن المخاطرة بحدوث غرغرينا في القدم أو فشل التئام الجرح مرتفعة جداً، وقد يبحث عن بدائل جراحية أخرى.
متى يجب علي الاتصال بالطبيب فورا
يجب التواصل الفوري مع الفريق الطبي إذا لاحظت تغيراً مفاجئاً في لون الأنسجة المزروعة (أصبحت شاحبة جداً أو زرقاء داكنة)، أو إذا شعرت ببرودة شديدة فيها، أو عند حدوث نزيف مستمر، أو ارتفاع مفاجئ في درجة الحرارة، أو زيادة غير طبيعية في الألم لا تستجيب للمسكنات.
هل يمكن نقل العظام أيضا في هذه الجراحة
نعم، هذه إحدى الميزات الفريدة لسديلة ظهر القدم. يمكن للجراح أن يأخذ جزءاً من عظمة المشط الثاني في القدم مع الجلد والأوعية الدموية المغذية لها ككتلة واحدة (سديلة عظمية جلدية مركبة). يُستخدم هذا الإجراء لترميم الإصابات التي تتضمن فقداناً للعظام والجلد معاً، مثل إصابات اليد الشديدة.
مواضيع أخرى قد تهمك