الدليل الشامل لعملية دمج الكاحل المعقدة وعلاج كسور عظمة القعب
الخلاصة الطبية
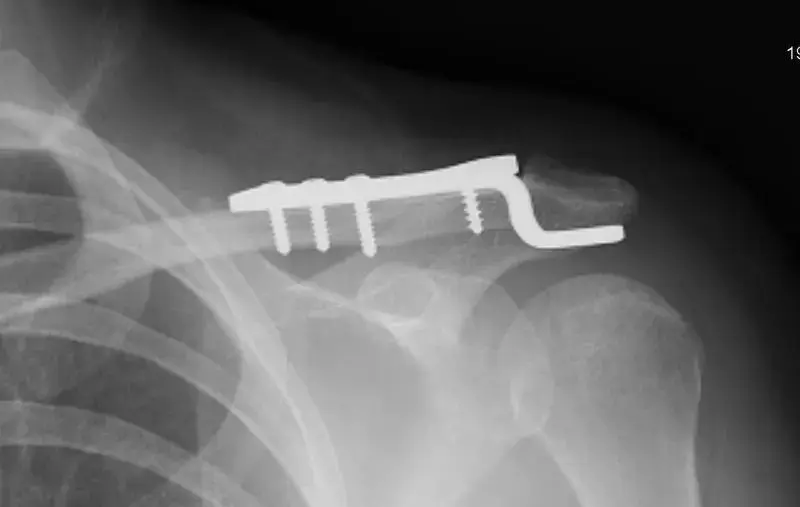
عملية دمج العظم الظنبوبي العقبي هي إجراء جراحي متقدم يُستخدم لإنقاذ القدم عند التلف الشديد لعظمة الكاحل (القعب). تتضمن الجراحة استئصال العظمة التالفة وربط عظمة الساق مباشرة بعظمة الكعب لتوفير طرف مستقر وخالٍ من الألم، مع بروتوكول تأهيل دقيق لضمان نجاح الجراحة.
الخلاصة الطبية السريعة: عملية دمج العظم الظنبوبي العقبي هي إجراء جراحي متقدم يُستخدم لإنقاذ القدم عند التلف الشديد لعظمة الكاحل (القعب). تتضمن الجراحة استئصال العظمة التالفة وربط عظمة الساق مباشرة بعظمة الكعب لتوفير طرف مستقر وخالٍ من الألم، مع بروتوكول تأهيل دقيق لضمان نجاح الجراحة.
مقدمة شاملة حول دمج الكاحل واستئصال عظمة القعب
تُعد عملية دمج العظم الظنبوبي العقبي أو ما يُعرف طبياً باسم إيثاق المفصل الظنبوبي العقبي واحدة من العمليات الجراحية المتقدمة والمعقدة التي تُصنف كإجراء إنقاذي للقدم. يتم اللجوء إلى هذا الإجراء الجراحي في الحالات الشديدة جداً التي تصيب مؤخرة القدم والكاحل، وتحديداً عندما تتعرض عظمة الكاحل الرئيسية المعروفة باسم عظمة القعب لتلف لا يمكن إصلاحه.
في الحالات الطبيعية، تكون عظمة القعب هي حلقة الوصل المحورية بين الساق والقدم، ولكن عند تعرضها لكسور تهشمية شديدة، أو نخر لاوعائي، أو عدوى مزمنة، أو فقدان عظمي هائل، يصبح من المستحيل إجراء عملية الدمج التقليدية للكاحل. في هذه السيناريوهات الطبية المعقدة، يقوم الجراح المختص باستئصال جسم عظمة القعب بالكامل، ومن ثم دمج عظمة الساق الكبرى الظنبوب مباشرة مع عظمة الكعب العقب. يهدف هذا الإجراء إلى تزويد المريض بطرف مستقر، قادر على تحمل الوزن، وخالٍ من الألم، وذلك على الرغم من التضحية بجزء من حركة مؤخرة القدم ونقص طفيف في طول الطرف.
التشريح المبسط لمفصل الكاحل وعظمة القعب
لفهم طبيعة هذه الجراحة المعقدة، من الضروري التعرف على البنية التشريحية لمفصل الكاحل. يتكون مفصل الكاحل الأساسي من التقاء ثلاث عظام رئيسية وهي عظمة الساق الكبرى الظنبوب، وعظمة الساق الصغرى الشظية، وعظمة الكاحل القعب.
تتميز عظمة القعب بأنها عظمة فريدة من نوعها، حيث يغطي الغضروف المفصلي أكثر من ثلثي مساحتها، ولا ترتبط بها أي عضلات أو أوتار بشكل مباشر، مما يجعل التروية الدموية الواصلة إليها ضعيفة وحساسة للغاية. تقع عظمة القعب فوق عظمة الكعب العقب، وتلعب دوراً حاسماً في توزيع وزن الجسم من الساق إلى القدم، وتسهيل حركات المشي المتنوعة. عندما تتلف هذه العظمة المحورية، يختل النظام الميكانيكي للقدم بالكامل، مما يسبب ألماً مبرحاً وإعاقة حركية شديدة تستوجب التدخل الجراحي المتقدم.
الأسباب المؤدية لتلف عظمة الكاحل والحاجة للدمج
الدافع الأساسي لإجراء عملية دمج العظم الظنبوبي العقبي هو الفشل الكارثي أو الغياب التام لجسم عظمة القعب. هناك العديد من الحالات المرضية والإصابات التي قد تؤدي إلى هذه النتيجة، ومن أبرزها ما يلي
- الكسور التهشمية الشديدة لعظمة القعب وهي الكسور التي تتفتت فيها العظمة إلى أجزاء صغيرة جداً يصعب أو يستحيل إعادتها إلى وضعها الطبيعي وتثبيتها بالشرائح والمسامير، وذلك بسبب التدمير الهائل للغضروف المفصلي.
- النخر اللاوعائي لعظمة القعب يُعرف أيضاً بموت العظام، وهو غالباً ما يحدث كمضاعفات لكسور عنق عظمة القعب الشديدة. يؤدي انقطاع الدم إلى انهيار قبة الكاحل وتطور التهاب مفاصل ثانوي شديد.
- التهاب العظم والنقي المزمن عبارة عن عدوى بكتيرية عميقة ومستعصية تصيب عظمة القعب، وتتطلب استئصالاً جزئياً أو كلياً للعظمة المصابة للقضاء على العدوى ومنع انتشارها.
- مفصل شاركو أو الاعتلال المفصلي العصبي حالة تصيب مرضى السكري المتقدم، وتؤدي إلى انهيار شديد في عظام منتصف ومؤخرة القدم، مما يتطلب تثبيتاً صلباً لمنع البتر.
- استئصال الأورام في حالات نادرة، قد تنشأ أورام حميدة عدوانية أو أورام خبيثة في عظمة القعب، مما يستدعي استئصال العظمة بالكامل كجزء من خطة العلاج المتبعة.

الأعراض والمؤشرات التي تستدعي التدخل الجراحي
يعاني المرضى المرشحون لعملية دمج الكاحل المعقدة من مجموعة من الأعراض المنهكة التي تؤثر بشكل جذري على جودة حياتهم وقدرتهم على أداء المهام اليومية. تشمل هذه الأعراض
- ألم مزمن وحاد في منطقة الكاحل ومؤخرة القدم، يزداد بشكل ملحوظ عند محاولة الوقوف أو تحميل الوزن على القدم المصابة.
- تورم دائم وتصلب في المفصل نتيجة الالتهاب المزمن وانهيار الهيكل العظمي.
- تشوه واضح في شكل القدم، حيث قد تميل القدم إلى الداخل أو الخارج بشكل غير طبيعي.
- صعوبة بالغة أو عدم قدرة تامة على المشي دون استخدام عكازات أو دعامات طبية.
- في حالات العدوى، قد يلاحظ المريض احمراراً، وارتفاعاً في حرارة المنطقة، وربما إفرازات صديدية من جروح مفتوحة.
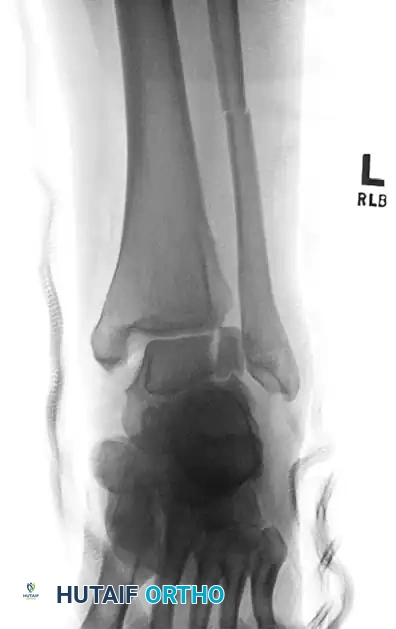
التشخيص والتقييم الطبي قبل الجراحة
يبدأ التقييم الطبي الدقيق بجمع التاريخ المرضي المفصل وإجراء فحص سريري شامل للقدم والكاحل. يقوم الطبيب الجراح بتقييم مستوى الألم، ونطاق الحركة المتبقي، وحالة الجلد، والتروية الدموية، ووظائف الأعصاب في الطرف المصاب.
تعتبر الفحوصات التصويرية حجر الزاوية في التخطيط الجراحي، وتشمل
* الأشعة السينية التقليدية لتقييم الهيكل العظمي العام ومقدار التشوه وفقدان العظام.
* الأشعة المقطعية توفر صوراً ثلاثية الأبعاد عالية الدقة، وهي ضرورية جداً لتقييم حجم التلف في عظمة القعب وحالة المفاصل المجاورة.
* التصوير بالرنين المغناطيسي يُستخدم لتقييم حيوية العظام المتبقية، وتشخيص النخر اللاوعائي مبكراً، وتقييم الأنسجة الرخوة والأربطة.
* الفحوصات المخبرية لاستبعاد أو تأكيد وجود عدوى نشطة في العظام.
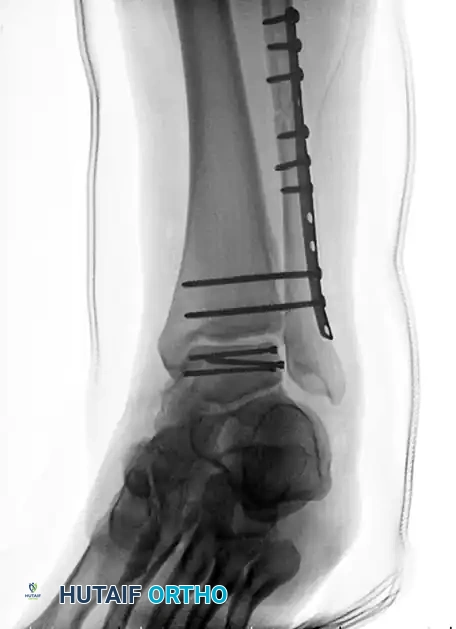
الاعتبارات الميكانيكية الحيوية وتأثير الأكورديون
من أهم المفاهيم التي يجب أن يدركها المريض قبل الخضوع لهذه الجراحة هو أن التوصيل المباشر لعظمة الساق بعظمة الكعب سيؤدي حتماً إلى قصر في طول الطرف السفلي بمقدار يتراوح بين سنتيمترين إلى ثلاثة سنتيمترات. يعتمد هذا النقص على كمية العظام التالفة التي تم استئصالها وما إذا كان الجراح سيستخدم طعوماً عظمية هيكلية لتعويض الفراغ.
هناك ظاهرة طبية هامة تُعرف باسم تأثير الأكورديون. عندما تنهار عظمة القعب أو يتم استئصالها لفترة طويلة، تنكمش الأنسجة الرخوة المحيطة بها مثل الأوتار، والأعصاب، والأوعية الدموية، والجلد. إذا حاول الجراح استعادة الطول الأصلي للطرف بشكل مفاجئ باستخدام طعوم عظمية ضخمة، فقد يؤدي ذلك إلى شد مفرط على هذه الأنسجة المنكمشة، مما قد يسبب ضرراً كارثياً للأعصاب والأوعية الدموية أو يؤدي إلى فشل التئام الجرح الجراحي. لذلك، يوازن الجراح بحذر شديد بين استعادة طول الطرف والحفاظ على سلامة الأنسجة الحيوية.
الخيارات الجراحية المتاحة لدمج الكاحل
تتعدد التقنيات الجراحية المتاحة للتعامل مع التلف الشديد لعظمة القعب، ويتم اختيار التقنية الأنسب بناءً على حالة العظام المتبقية، والتروية الدموية، وخبرة الجراح.
عملية الدمج الظنبوبي العقبي التقليدية
الهدف الأساسي من هذا الإجراء هو تحقيق التحام عظمي صلب بين الجزء السفلي من عظمة الساق، وعظمة الكعب، وغالباً عظمة الزورقي في منتصف القدم، لضمان الحصول على قدم مسطحة ومستقرة ومحسنة لتحمل الوزن.
تقنية بلير كبديل جراحي متقدم
نظراً لأن عملية الدمج التقليدية تؤدي إلى نقص في طول الطرف وفقدان كبير في مرونة الكاحل، تم ابتكار تقنية بديلة وفعالة للغاية تُعرف باسم دمج بلير. تُعد هذه التقنية مفيدة بشكل خاص عندما يكون جسم عظمة القعب مدمراً بالكامل، ولكن رأس وعنق العظمة لا يزالان حيويين ويتمتعان بتروية دموية جيدة.
في هذه التقنية، يتم استئصال الأجزاء الميتة أو المهشمة من جسم القعب بالكامل. وبدلاً من إنزال عظمة الساق لتلتصق بعظمة الكعب، يقوم الجراح بأخذ طعم عظمي قشري من السطح الأمامي لعظمة الساق نفسها. يتم بعد ذلك تحريك هذا الطعم العظمي للأسفل وإدخاله مباشرة في شق مُعد مسبقاً في الجزء المتبقي من عنق عظمة القعب. الهدف هو الحصول على التحام صلب بين عظمة الساق الأمامية وعنق القعب.
تتميز تقنية بلير بعدة مزايا ميكانيكية حيوية مهمة
* الحفاظ على التشريح الطبيعي يبقى موضع القدم دون تغيير، ولا تكون هناك حاجة لإزاحة القدم إلى الخلف.
* الحفاظ على طول الطرف لا يحدث قصر كبير في طول الساق.
* حركية المفاصل تظل العلاقة بين القدم والكاحل قريبة من الطبيعي، ويتم توجيه قوة تحمل الوزن إلى الأنسجة المفصلية الطبيعية غير المتأثرة.
* الاحتفاظ ببعض الحركة الأهم من ذلك، بعد هذه العملية، تظل هناك حركة انثناء وامتداد طفيفة للقدم. تسمح المفاصل المتبقية بحركة تعويضية تمكن المريض مع مرور الوقت من المشي بمشية مرنة وعرج خفيف جداً.
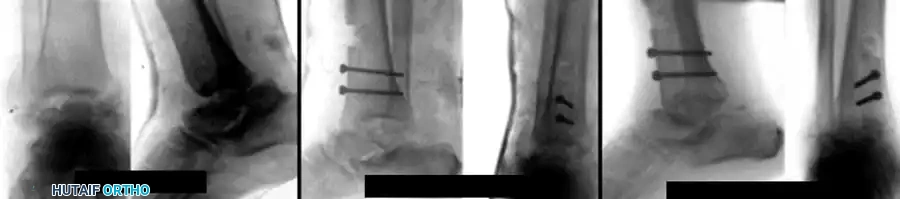
كسور النتوء الجانبي لعظمة الكاحل
في حين أن الصدمات الهائلة التي تصيب جسم عظمة القعب قد تتطلب عملية الدمج، فإن الكسور المعزولة التي تصيب النتوء الجانبي لعظمة القعب تتطلب خوارزمية علاجية مختلفة تماماً تهدف إلى الحفاظ على المفصل. غالباً ما يُساء تشخيص هذه الكسور وتُعتبر مجرد التواءات شديدة في الكاحل، وتُعرف أحياناً باسم كسور المتزلجين على الجليد، مما يتطلب اشتباهاً سريرياً عالياً من قبل الطبيب المعالج.
تحدث هذه الإصابة عادة نتيجة مزيج من الضغط المحوري، وانثناء القدم للأعلى، والدوران الخارجي. يُعد النتوء الجانبي مركزاً تشريحياً بالغ الأهمية، حيث يعمل كموقع اتصال لثلاثة أربطة رئيسية تدعم الكاحل. وعلى الرغم من هذه الارتباطات الكثيفة، فإن إزالة جزء مكسور بشدة أو غير ملتئم من هذا النتوء لا يسبب عدم استقرار سريري كبير في الكاحل، حيث توفر الأربطة العميقة الأخرى الاستقرار الكافي.
درجات كسور النتوء الجانبي وطرق علاجها
تم تصنيف هذه الكسور لتوجيه عملية اتخاذ القرار الجراحي إلى ثلاث درجات رئيسية
| درجة الكسر | الوصف الطبي للحالة | الخطة العلاجية الموصى بها |
|---|---|---|
| الدرجة الأولى | جزء عظمي واحد كبير يشمل المفاصل المجاورة. | علاج تحفظي بالجبس إذا لم يكن متحركاً من مكانه. أو تدخل جراحي للتثبيت بالمسامير الدقيقة إذا كان متحركاً. |
| الدرجة الثانية | كسر تهشمي متفتت يشمل المفاصل المجاورة. | نادراً ما تلتئم بشكل طبيعي. تستفيد بشكل كبير من التنظيف الجراحي الأولي واستئصال الشظايا العظمية المتفتتة لمنع التهاب المفاصل. |
| الدرجة الثالثة | كسر قلعي غير مفصلي. | تُعالج عادة بشكل تحفظي من خلال التثبيت التدريجي والسماح بتحميل الوزن حسب قدرة المريض على تحمل الألم. |
تشير البيانات الطبية إلى أن التدخل الجراحي للكسور المنزاحة يعطي نتائج ممتازة، حيث أن الغالبية العظمى من المرضى الذين خضعوا للجراحة لم يعانوا من أي أعراض مزمنة، وتمكنوا من العودة إلى الأنشطة الرياضية بنجاح.
خطوات إجراء عملية دمج الكاحل المعقدة
تُجرى عملية دمج العظم الظنبوبي العقبي تحت التخدير العام أو النصفي، وتتطلب دقة جراحية عالية. تمر العملية بالخطوات الأساسية التالية
- تجهيز المريض يتم وضع المريض في وضعية الاستلقاء الجانبي أو الظهري مع استخدام وسادة لتدوير الساق للداخل، مما يوفر وصولاً ممتازاً للجانب الخارجي للكاحل. يتم استخدام عاصبة طبية لتقليل النزيف.
- الشق الجراحي يتم إجراء شق جراحي واسع للوصول إلى منطقة العمليات مع الحفاظ التام على الأعصاب والأوعية الدموية الحيوية في المنطقة.
- استئصال العظام التالفة يقوم الجراح بإزالة البقايا المتفتتة أو الميتة من جسم عظمة القعب. في حالات الكسور القديمة، يتم تقسيم العظمة إلى أجزاء صغيرة لتسهيل إزالتها دون الإضرار بالأنسجة المحيطة.
- تحضير الأسطح المفصلية يتم تنظيف الأسطح المفصلية المتبقية لعظمة الساق وعظمة الكعب بدقة حتى الوصول إلى العظم الإسفنجي السليم القادر على النزف، وهو أمر حيوي لنجاح التحام العظام.
- التعامل مع الأنسجة الرخوة يتم تحرير الأنسجة المحيطة بالكاحل للسماح بتحريك القدم للخلف حتى تتلامس العظام بشكل صحيح. قد يتطلب الأمر إزالة جزء من العظام البارزة لتجنب الشد المفرط على الجلد.
- وضع الطعوم العظمية إذا كان هناك نقص كبير في العظام ولم تكن هناك عدوى، يمكن استخدام طعم عظمي من بنك العظام لتعويض الفراغ واستعادة جزء من الارتفاع.
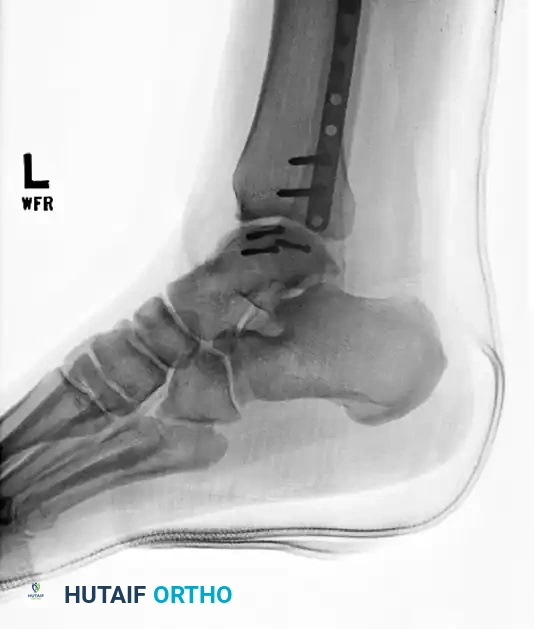
- التثبيت النهائي يتم وضع القدم بزاوية قائمة تماماً. يستخدم الجراح مسامير معدنية مؤقتة لتثبيت الوضعية، ثم ينتقل للتثبيت النهائي باستخدام شرائح معدنية قوية، أو مسمار نخاعي يمر عبر الكعب إلى الساق، أو جهاز تثبيت خارجي لضمان التلامس الضاغط والقوي بين العظام.
التعافي والتأهيل بعد جراحة دمج الكاحل
تُعد مرحلة ما بعد الجراحة حاسمة بنفس قدر أهمية الجراحة ذاتها. يتطلب التئام العظام المدمجة وقتاً طويلاً والتزاماً صارماً بتعليمات الطبيب. يتم تقسيم بروتوكول التعافي إلى ثلاث مراحل أساسية
المرحلة الأولى
تمتد هذه المرحلة من يوم الجراحة وحتى الأسبوع السادس أو الثامن. خلال هذه الفترة، يُمنع المريض منعاً باتاً من تحميل أي وزن على القدم المصابة. يتم وضع القدم في جبيرة صلبة ومبطنة جيداً لحماية منطقة الجراحة، ويُطلب من المريض إبقاء ساقه مرفوعة لتقليل التورم والحد من الألم.
المرحلة الثانية
تبدأ من الأسبوع الثامن وتمتد حتى الأسبوع الثاني عشر أو السادس عشر. بناءً على صور الأشعة السينية التي تؤكد بدء تكون الجسور العظمية والتحام العظام، قد يُسمح للمريض بالانتقال إلى حذاء المشي الطبي أو جبيرة تسمح بتحميل الوزن تدريجياً. يبدأ المريض في هذه المرحلة جلسات العلاج الطبيعي الخفيفة لتحفيز الدورة الدموية وتقوية العضلات المحيطة.
المرحلة الثالثة
تمثل هذه المرحلة الرعاية طويلة الأمد. بعد التأكد من الالتحام العظمي الكامل، يتم حماية الطرف لعدة أشهر إضافية باستخدام دعامة مخصصة للساق تمنع إجهاد كتلة العظام المدمجة حديثاً. يركز العلاج الطبيعي في هذه المرحلة على تحسين نمط المشي، وتقوية عضلات الساق، وتدريب المريض على التكيف مع الميكانيكا الحيوية الجديدة لقدمه.
الأسئلة الشائعة حول عمليات دمج الكاحل
نسبة نجاح عملية دمج الكاحل المعقدة
تعتبر نسب نجاح هذه العملية مرتفعة جداً فيما يخص تخفيف الألم المزمن وتوفير قدم مستقرة قادرة على تحمل الوزن. يعتمد النجاح بشكل كبير على التزام المريض بتعليمات عدم تحميل الوزن في الأسابيع الأولى، والتوقف التام عن التدخين الذي يعيق التئام العظام.
تأثير الجراحة على طول الطرف السفلي
بسبب إزالة عظمة الكاحل التالفة، من المتوقع حدوث قصر في طول الساق يتراوح بين 2 إلى 3 سنتيمترات. يتم تعويض هذا النقص بسهولة تامة من خلال استخدام أحذية طبية مخصصة أو إضافة نعل داخلي لضمان توازن الحوض والعمود الفقري أثناء المشي.
إمكانية المشي بشكل طبيعي بعد الدمج
لن يكون المشي طبيعياً بنسبة مئة بالمئة بسبب فقدان حركة مفصل الكاحل الأساسية، ولكن المريض سيتمكن من المشي بخطوات ثابتة وبدون ألم. مع مرور الوقت، تتكيف المفاصل المجاورة في منتصف القدم لتعويض جزء من الحركة المفقودة، مما يجعل المشية تبدو مرنة إلى حد كبير.
البدائل المتاحة لعملية دمج الكاحل
في حالات التلف الشديد لعظمة القعب، تكون البدائل محدودة للغاية. إذا كانت الحالة غير قابلة للدمج بسبب عدوى مستعصية أو تلف هائل في الأنسجة الرخوة، قد يكون البتر أسفل الركبة هو البديل الطبي الوحيد لإنقاذ حياة المريض وتوفير طرف صناعي وظيفي.
التعامل مع الألم بعد الجراحة
من الطبيعي الشعور بألم متوسط إلى شديد في الأيام الأولى بعد الجراحة. يتم السيطرة على هذا الألم بفعالية من خلال الأدوية المسكنة الموصوفة، ورفع مستوى الساق فوق مستوى القلب، واستخدام الكمادات الباردة خلف الركبة لتقليل التورم.
متطلبات العلاج الطبيعي والتأهيل
يعتبر العلاج الطبيعي جزءاً لا يتجزأ من رحلة الشفاء. يبدأ العلاج بتمارين بسيطة لتحريك الأصابع والركبة لمنع الجلطات، ويتطور لاحقاً ليشمل تمارين تقوية عضلات الساق وتدريبات التوازن والمشي الصحيح باستخدام الأجهزة المساعدة حتى الاستغناء عنها.
تأثير إزالة عظمة الكاحل على باقي مفاصل القدم
نظراً لتثبيت الكاحل، سيزداد العبء الميكانيكي على المفاصل المجاورة في منتصف القدم. بمرور السنوات، قد يؤدي هذا إلى ظهور تغيرات تنكسية أو خشونة في تلك المفاصل، ولكنها غالباً ما تكون محتملة ولا تمنع المريض من ممارسة حياته اليومية بنشاط.
مضاعفات الجراحة وكيفية تجنبها
تشمل المضاعفات المحتملة تأخر التئام العظام، أو العدوى، أو مشاكل في التئام الجروح. يمكن تقليل هذه المخاطر بشكل كبير من خلال اختيار جراح عظام متمرس، والسيطرة الصارمة على مستويات السكر في الدم، والإقلاع الفوري عن التدخين قبل وبعد الجراحة.
التوقيت المتوقع للعودة إلى العمل
يعتمد وقت العودة للعمل على طبيعة المهنة. يمكن لأصحاب الأعمال المكتبية العودة خلال
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك