الدليل الشامل لعلاج تشوه هاغلوند والتهاب وتر أخيل
الخلاصة الطبية
تشوه هاغلوند هو نتوء عظمي في الجزء الخلفي من عظمة الكعب يسبب احتكاكاً والتهاباً مزمناً في وتر أخيل وجراب الكعب. يبدأ العلاج بتعديل الأحذية والعلاج الطبيعي، وفي حال عدم الاستجابة، يتم اللجوء للتدخل الجراحي لإزالة البروز العظمي وترميم الوتر المتضرر لضمان زوال الألم واستعادة القدرة على الحركة.
الخلاصة الطبية السريعة: تشوه هاغلوند هو نتوء عظمي في الجزء الخلفي من عظمة الكعب يسبب احتكاكاً والتهاباً مزمناً في وتر أخيل وجراب الكعب. يبدأ العلاج بتعديل الأحذية والعلاج الطبيعي، وفي حال عدم الاستجابة، يتم اللجوء للتدخل الجراحي لإزالة البروز العظمي وترميم الوتر المتضرر لضمان زوال الألم واستعادة القدرة على الحركة.
مقدمة عن تشوه هاغلوند
يعاني الكثير من الأشخاص من آلام مزمنة ومزعجة في الجزء الخلفي من الكعب، والتي غالباً ما تتفاقم عند ارتداء أحذية معينة أو ممارسة أنشطة بدنية مثل المشي والجري. في العديد من الحالات، يكون السبب وراء هذا الألم هو حالة طبية تُعرف باسم تشوه هاغلوند. يُعرف هذا التشوه في الأوساط العامة باسم "بروز الحذاء"، وهو عبارة عن نتوء عظمي بارز يتكون في الجزء الخلفي والعلوي من عظمة الكعب.
المشكلة الحقيقية في هذا النتوء العظمي لا تكمن في شكله فحسب، بل في تأثيره الميكانيكي المدمر على الأنسجة المحيطة به. مع كل خطوة تخطوها، ومع كل حركة انثناء لمفصل الكاحل، يحتك هذا البروز العظمي القاسي بقوة مع الجزء الأمامي من وتر أخيل، مما يخلق بيئة من الالتهاب المستمر والتهتك النسيجي.
ما هو الثالوث المرضي لمتلازمة هاغلوند
عندما يجتمع البروز العظمي مع الاحتكاك المستمر، تتشكل حالة طبية معقدة تُعرف باسم متلازمة هاغلوند، والتي تتألف من ثلاثة عناصر رئيسية متداخلة:
أولاً، تشوه هاغلوند نفسه، وهو النتوء العظمي البارز. ثانياً، التهاب الجراب الزلالي خلف الكعب، وهو كيس صغير ممتلئ بالسائل يقع بين عظمة الكعب ووتر أخيل لتقليل الاحتكاك، ولكنه يلتهب ويتضخم نتيجة الضغط المستمر. ثالثاً، اعتلال والتهاب وتر أخيل في منطقة انغماسه في عظمة الكعب، حيث يؤدي الاحتكاك المزمن إلى تآكل ألياف الوتر، وتكوين تكلسات داخلية، وضعف هيكلي قد يهدد بتمزق الوتر على المدى الطويل.
التشريح الطبيعي لكعب القدم ووتر أخيل
لفهم طبيعة هذا المرض وكيفية علاجه، من الضروري إلقاء نظرة مبسطة على التشريح الهندسي الرائع للجزء الخلفي من القدم. وتر أخيل هو أضخم وأقوى وتر في جسم الإنسان، وهو المسؤول عن ربط عضلات الساق الخلفية (عضلة السمانة) بعظمة الكعب.
ينغمس وتر أخيل في الثلث الأوسط من الحدبة الخلفية لعظمة الكعب. يأخذ هذا الانغماس شكلاً هلالياً، حيث يكون أوسع في الجزء السفلي والداخلي. أما الثلث العلوي من الجزء الخلفي لعظمة الكعب، فهو منطقة خالية تماماً من أي ارتباطات وترية، وتُعرف باسم "المنطقة العارية". هذه المنطقة مغطاة بالجراب الزلالي الذي يعمل كوسادة لحماية الوتر.
في حالة تشوه هاغلوند، تتضخم هذه المنطقة العارية العلوية وتبرز للخارج، مما يلغي المساحة الآمنة التي يتحرك فيها الوتر، ويؤدي إلى انحشاره واحتكاكه المباشر مع العظم مع كل حركة انثناء للقدم نحو الأعلى.
الأسباب وعوامل الخطر
لا ينشأ تشوه هاغلوند بين عشية وضحاها، بل هو نتيجة لتراكم عوامل ميكانيكية وبيولوجية على مدى سنوات. من أهم الأسباب وعوامل الخطر التي تؤدي إلى ظهور هذه الحالة:
- الضغط الميكانيكي المتكرر الناتج عن ارتداء أحذية ذات خلفية صلبة وقاسية، مثل أحذية التزلج، وأحذية العمل الرسمية، والأحذية النسائية ذات الكعب العالي.
- قصر أو قساوة وتر أخيل، مما يزيد من قوة الشد والضغط على عظمة الكعب أثناء المشي.
- التقوس العالي للقدم، حيث تؤدي هذه البنية التشريحية إلى ميلان عظمة الكعب للخلف، مما يبرز الجزء العلوي منها ويزيد من فرص احتكاكه بالوتر.
- المشي على الحافة الخارجية للقدم، وهي حالة ميكانيكية تزيد من الضغط على الجزء الخارجي الخلفي من الكعب.
- الإفراط في التدريب الرياضي، خاصة رياضات الجري والقفز التي تتطلب ثني الكاحل بشكل متكرر وعنيف.
الأعراض والعلامات التحذيرية
غالباً ما يبدأ المرضى بملاحظة الأعراض بشكل تدريجي، وتتطور لتصبح عائقاً حقيقياً أمام ممارسة الحياة اليومية بشكل طبيعي. تشمل الأعراض السريرية الشائعة ما يلي:
- ألم حاد في الجزء الخلفي من الكعب، يزداد سوءاً عند بدء الحركة بعد فترة من الراحة، أو بعد ممارسة المشي والجري.
- ظهور نتوء صلب ومحسوس في الجزء الخلفي الخارجي من الكعب.
- احمرار وتورم موضعي في الجلد المغطي للنتوء العظمي نتيجة للالتهاب الشديد في الجراب الزلالي.
- صعوبة بالغة وألم لا يُحتمل عند محاولة ارتداء الأحذية المغلقة أو ذات الخلفية القاسية.
- تصلب في مفصل الكاحل والشعور بشد مستمر في وتر أخيل.
التشخيص والتقييم الطبي
يبدأ التشخيص الدقيق بأخذ تاريخ مرضي مفصل من المريض، يليه فحص سريري شامل للقدم والكاحل. يقوم الطبيب المختص بتقييم موقع الألم، وحجم النتوء العظمي، ومدى مرونة وتر أخيل، وشكل قوس القدم.
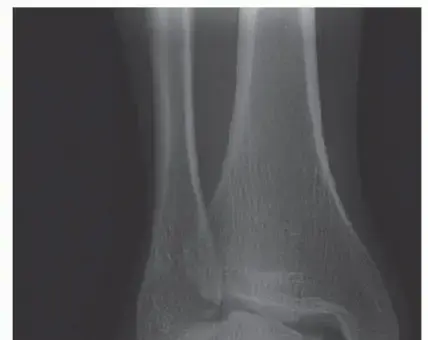
لتأكيد التشخيص وتقييم مدى الضرر الداخلي، يتم اللجوء إلى الفحوصات التصويرية:
* الأشعة السينية لتقييم حجم وشكل البروز العظمي في عظمة الكعب، والكشف عن أي تكلسات عظمية داخل وتر أخيل.
* التصوير بالرنين المغناطيسي وهو الفحص الأدق لتقييم الأنسجة الرخوة. يساعد في تحديد درجة التهاب الجراب الزلالي، والأهم من ذلك، تقييم مدى التلف والتهتك والتمزقات الدقيقة داخل ألياف وتر أخيل، وهو ما يحدد خطة العلاج بشكل قاطع.
العلاج التحفظي غير الجراحي
يجب أن يكون التدخل الجراحي هو الملاذ الأخير. يبدأ العلاج دائماً بتجربة صارمة وشاملة للخيارات التحفظية غير الجراحية، والتي تهدف إلى تقليل الالتهاب وتخفيف الضغط الميكانيكي عن الوتر. تشمل خطة العلاج التحفظي:
- تعديل الأنشطة وتجنب الحركات التي تثير الألم، مثل الجري صعوداً على التلال.
- تغيير نوعية الأحذية والاعتماد على الأحذية المفتوحة من الخلف، أو استخدام وسائد الكعب المصنوعة من السيليكون لرفع الكعب وتقليل الضغط على النتوء.
- استخدام الأدوية المضادة للالتهابات غير الستيرويدية لتخفيف الألم والتورم.
- العلاج الطبيعي المكثف، والذي يركز بشكل أساسي على تمارين الإطالة اللامركزية لوتر أخيل وعضلات السمانة لزيادة المرونة وتقليل الشد.
- في الحالات الشديدة، قد يوصي الطبيب بارتداء حذاء طبي داعم ومثبت للكاحل لفترة تتراوح بين أسبوعين إلى أربعة أسابيع لإعطاء الأنسجة فرصة للراحة والشفاء.
تحذير طبي هام حول حقن الكورتيزون
يجب التنويه بشدة إلى أن استخدام حقن الكورتيكوستيرويد الموضعية داخل الجراب الزلالي خلف الكعب هو أمر مثير للجدل طبياً ولا يُنصح به على الإطلاق في معظم الحالات. على الرغم من أن الكورتيزون قد يوفر راحة مؤقتة وسريعة من الألم، إلا أنه يحمل خطراً جسيماً يتمثل في إضعاف ألياف وتر أخيل بشكل مباشر، مما يزيد بشكل كبير من احتمالية حدوث تمزق كامل ومفاجئ للوتر، وهي كارثة طبية تتطلب تدخلاً جراحياً معقداً.
العلاج الجراحي لتشوه هاغلوند
عندما تفشل جميع التدابير التحفظية في تخفيف الألم واستعادة وظيفة القدم بعد عدة أشهر من العلاج الملتزم، يصبح التدخل الجراحي هو الخيار الطبي الأمثل. يهدف العلاج الجراحي إلى معالجة جذر المشكلة من خلال إزالة الضغط عن المساحة الخلفية للكعب، استئصال الجراب الملتهب، قص النتوء العظمي البارز، وتنظيف وتر أخيل من الأنسجة المريضة والميتة.
التوقعات قبل الجراحة والمصارحة الطبية
تعتبر جلسة المصارحة الطبية بين الجراح والمريض قبل العملية هي الخطوة الأكثر أهمية في رحلة العلاج بأكملها. تشير الدراسات الطبية إلى أن نسبة من المرضى قد يشعرون بعدم الرضا عن نتائج الجراحة، والسبب الرئيسي لذلك ليس فشل العملية، بل التوقعات غير الواقعية حول فترة التعافي.
يجب على المريض أن يدرك تماماً أن فترة التعافي من هذه الجراحة طويلة وشاقة، وتتراوح عادة بين 6 أشهر إلى عامين كاملين للوصول إلى التحسن الأقصى. قد يستغرق الأمر من 3 إلى 6 أشهر قبل أن يتمكن المريض من ارتداء الأحذية العادية براحة. علاوة على ذلك، يجب تحذير المرضى وخاصة النساء اللواتي يرغبن في العودة لارتداء الأحذية الأنيقة أو ذات الكعب العالي أنه لا يوجد ضمان طبي مطلق بقدرتهن على ارتداء هذه الأحذية دون الشعور ببعض الانزعاج المتبقي.
خطوات العملية الجراحية الأساسية
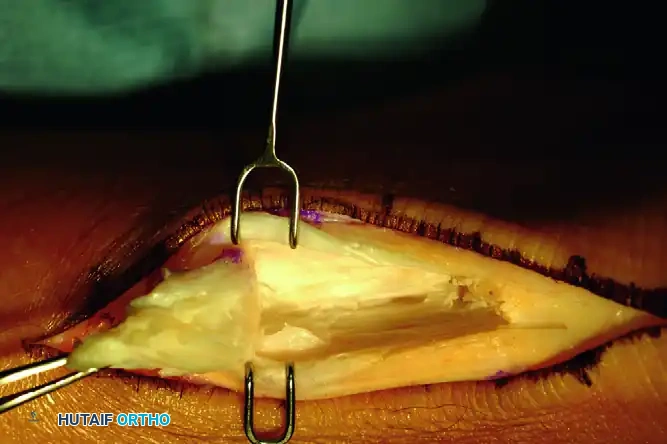
تُجرى العملية عادة تحت التخدير العام أو التخدير النصفي مع إحصار العصب الموضعي، ويكون المريض مستلقياً على بطنه. يتم استخدام عاصبة هوائية حول الفخذ لضمان مجال جراحي خالٍ من النزيف.
- الشق الجراحي: يقوم الجراح بعمل شق طولي على الجانب الخارجي لوتر أخيل. يتم التعامل مع الأنسجة السطحية بحذر شديد لحماية العصب الربلي، وهو عصب حسي يمر في هذه المنطقة وإصابته قد تؤدي إلى خدر وألم مزمن.
- الوصول إلى العظم: يتم ثني الكاحل للأسفل لإرخاء وتر أخيل، ثم يتم إبعاد الوتر بلطف للوصول إلى النتوء العظمي (تشوه هاغلوند) والجراب الزلالي الملتهب الذي يتم استئصاله بالكامل.
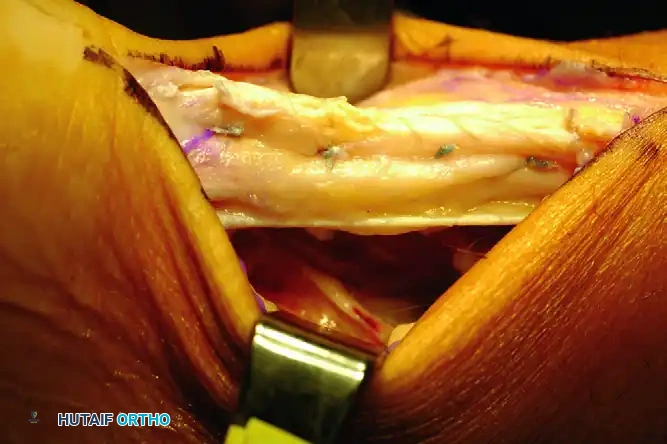
- قص العظم: باستخدام منشار جراحي دقيق، يقوم الجراح بإزالة الجزء العلوي البارز من عظمة الكعب. يتم القص بزاوية محددة لضمان إزالة كامل البروز الذي يحتك بالوتر أثناء حركة القدم.
- تنظيف الوتر: يتم فحص الجزء الأمامي من وتر أخيل بدقة. إذا كان هناك تلف شديد أو تكلسات داخلية، يتم شق الوتر طولياً لتنظيف وإزالة جميع الأنسجة الميتة والمتكلسة، لضمان بقاء الأنسجة السليمة القادرة على الالتئام.
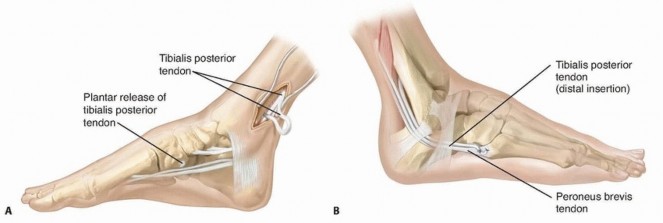
نقل وتر العضلة المثنية الطويلة للإصبع الكبير
في الحالات المزمنة والشديدة، قد يضطر الجراح إلى إزالة جزء كبير من وتر أخيل المتضرر بشدة. إذا تم استئصال أكثر من 50% من الوتر، يصبح الجزء المتبقي ضعيفاً جداً وعرضة للتمزق بعد العملية، ولا يكفي لدعم حركة القدم. في هذه الحالة، يتم اللجوء إلى إجراء جراحي متقدم يُعرف باسم "نقل وتر العضلة المثنية الطويلة لإصبع القدم الكبير".
يعتبر هذا الوتر هو الخيار الذهبي لتدعيم وتر أخيل لعدة أسباب؛ فهو يعمل في نفس الاتجاه الميكانيكي، ويمتلك قوة سحب ممتازة، والأهم من ذلك أن كتلته العضلية غنية جداً بالأوعية الدموية، مما يوفر تروية دموية ممتازة لمنطقة وتر أخيل التي تعاني بطبيعتها من ضعف في التروية الدموية، مما يسرع ويعزز من عملية الشفاء الحيوي.

خطوات نقل الوتر:
يتم استخراج وتر العضلة المثنية من خلال نفس الشق الجراحي أو شق إضافي صغير. يتم تحرير الوتر مع الحفاظ على كتلته العضلية السفلية.

بعد ذلك، يتم حفر نفق عظمي صغير في عظمة الكعب أمام مكان ارتكاز وتر أخيل. يتم تثبيت الوتر المنقول داخل هذا النفق باستخدام براغي تثبيت حيوية خاصة، مع ضبط شدة الوتر لتتطابق مع الشد الطبيعي لوتر أخيل. الخطوة الأخيرة والحاسمة هي خياطة الكتلة العضلية الغنية بالدم مباشرة داخل الفجوة الموجودة في وتر أخيل.
مراحل التعافي وإعادة التأهيل
نجاح العملية الجراحية لا يعتمد فقط على مهارة الجراح، بل يعتمد بنسبة متساوية على التزام المريض الصارم ببرنامج إعادة التأهيل. يهدف البروتوكول إلى تحقيق التوازن الدقيق بين حماية الأنسجة المرممة لمنحها فرصة للالتئام، وبين منع التصلب المفصلي المنهك.
المرحلة الأولى التثبيت وعدم التحميل
تبدأ هذه المرحلة من يوم العملية وتستمر لمدة 3 أسابيع. يتم وضع القدم في جبيرة قصيرة مبطنة جيداً، مع تثبيت الكاحل في وضعية الانثناء للأسفل (حوالي 20 درجة) لتقليل الشد تماماً على وتر أخيل المرمم. يُمنع المريض منعاً باتاً من تحميل أي وزن على القدم المصابة، ويجب رفع القدم باستمرار لتقليل التورم وحماية جرح العملية.
المرحلة الثانية الحركة المبكرة والتحميل التدريجي
تمتد من الأسبوع الثالث إلى الأسبوع السادس. يتم إزالة الجبيرة والخيوط الجراحية. ينتقل المريض لاستخدام حذاء المشي الطبي المخصص الذي يحتوي على دعامات لرفع الكعب. يُسمح بالبدء في تحميل الوزن تدريجياً حسب تحمل المريض. يبدأ المريض بتمارين خفيفة لتحريك الكاحل للأسفل والأعلى بشكل نشط، ولكن يُمنع تماماً إجراء أي تمارين إطالة قسرية للوتر في هذه المرحلة.
المرحلة الثالثة التقوية والعودة للحياة الطبيعية
من الأسبوع السادس إلى الأسبوع الثاني عشر. يتم إزالة دعامات الكعب من الحذاء الطبي تدريجياً على مدار عدة أسابيع لعمل إطالة لطيفة وتدريجية للوتر. ينتقل المريض لارتداء الأحذية الرياضية العادية مع وضع وسادة سيليكون صغيرة للكعب. يبدأ العلاج الطبيعي المكثف لتقوية عضلات السمانة واستعادة التوازن.
المرحلة الرابعة العودة للنشاط الرياضي
تبدأ من الشهر الثالث وقد تستمر لأكثر من 6 أشهر. يتم إدخال تمارين التوازن والأنشطة الرياضية المحددة. يجب تذكير المريض مرة أخرى أن اختفاء التورم بالكامل والقدرة على ارتداء الأحذية القاسية براحة تامة قد يستغرق وقتاً طويلاً، وأن التحسن النهائي قد لا يظهر إلا بعد مرور عام إلى عامين من الجراحة.
المضاعفات المحتملة وكيفية تجنبها
كأي تدخل جراحي، تحمل جراحة تشوه هاغلوند بعض المخاطر التي يجب أخذها بعين الاعتبار:
- مشاكل التئام الجرح والعدوى: الجلد في الجزء الخلفي من الكعب رقيق وترويته الدموية ضعيفة. التعامل العنيف مع الأنسجة أثناء الجراحة أو التدخين أو عدم التزام المريض بالراحة قد يؤدي إلى نخر الجلد أو حدوث التهابات عميقة.
- الاستئصال غير الكافي للعظم: إذا لم يقم الجراح بإزالة جزء كافٍ من البروز العظمي، سيستمر الاحتكاك وستعود الأعراض مرة أخرى.
- تمزق وتر أخيل: الإفراط في إزالة العظم من منطقة ارتكاز الوتر، أو عدم تدعيم الوتر الضعيف بوتر إضافي (كما في عملية النقل)، قد يؤدي إلى تمزق كارثي للوتر بعد العملية.
- إصابة العصب الربلي: إصابة هذا العصب أثناء الشق الجراحي تؤدي إلى تكون أورام عصبية مؤلمة جداً وفقدان الإحساس في الجانب الخارجي للقدم.
الأسئلة الشائعة
ما هو تشوه هاغلوند باختصار
هو بروز عظمي غير طبيعي في الجزء الخلفي من عظمة الكعب، يؤدي إلى احتكاك مستمر والتهاب في وتر أخيل والجراب الزلالي المحيط به، مما يسبب ألماً شديداً خاصة عند ارتداء الأحذية.
هل يمكن الشفاء من تشوه هاغلوند بدون جراحة
نعم، في كثير من الحالات يمكن السيطرة على الألم والالتهاب من خلال تغيير نوع الأحذية، استخدام وسائد الكعب، العلاج الطبيعي، والأدوية المضادة للالتهابات. الجراحة تُخصص فقط للحالات التي لا تستجيب لهذه العلاجات بعد عدة أشهر.
لماذا يسمى هذا المرض بنتوء الحذاء
يُطلق عليه هذا الاسم لأن ظهوره وتفاقم أعراضه يرتبط بشكل وثيق بارتداء الأحذية ذات الخلفية القاسية والمغلقة التي تضغط باستمرار على مؤخرة الكعب، مثل أحذية العمل الرسمية والأحذية النسائية.
هل حقن الكورتيزون في الكعب آمنة
لا، يُنصح الأطباء بتجنب حقن الكورتيزون في منطقة وتر أخيل لعلاج هذه الحالة، لأن الكورتيزون يضعف ألياف الوتر بشكل كبير، مما يزيد من خطر تعرضه لتمزق كامل ومفاجئ.
كم تستغرق فترة التعافي بعد جراحة تشوه هاغلوند
التعافي من هذه الجراحة بطيء ويحتاج إلى صبر. يستغرق الأمر حوالي 6 أسابيع للبدء في المشي بدون حذاء طبي، ومن 3 إلى 6 أشهر للعودة للأنشطة الطبيعية، وقد يستمر التحسن التدريجي حتى عام أو عامين.
هل سأتمكن من ارتداء الأحذية الأنيقة مرة أخرى
لا يمكن ضمان ذلك بنسبة 100%. العديد من المرضى يعودون لارتداء جميع أنواع الأحذية، ولكن نسبة من المرضى قد تستمر في الشعور ببعض الانزعاج عند ارتداء الأحذية القاسية أو ذات الكعب العالي حتى بعد نجاح الجراحة.
ما هي عملية نقل الوتر ولماذا قد أحتاجها
إذا كان وتر أخيل متضرراً بشدة ومتهتكاً بسبب الالتهاب المزمن، يضطر الجراح لإزالة الأجزاء الميتة منه. لتعويض هذا النقص ومنع تمزق الوتر المتبقي، يتم نقل وتر عضلة إصبع القدم الكبير لتدعيم وتر أخيل وتوفير تروية دموية جديدة له.
متى يمكنني قيادة السيارة بعد العملية
يعتمد ذلك على القدم المصابة. إذا كانت الجراحة في القدم اليمنى، فقد تحتاج إلى الانتظار من 6 إلى 8 أسابيع حتى تستعيد قوة الدفع الكافية للضغط على الدواسات بأمان. إذا كانت في القدم اليسرى (وسيارتك أوتوماتيكية)، يمكنك القيادة بمجرد التوقف عن تناول المسكنات القوية.
هل جراحة إزالة تشوه هاغلوند مؤلمة
ستشعر بألم وتورم في الأيام الأولى بعد الجراحة، وهو أمر طبيعي يتم السيطرة عليه بالأدوية المسكنة الموصوفة. الالتزام برفع القدم
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك