الدليل الشامل لعلاج تشوهات أصابع القدم الصغرى وعدم استقرار المفاصل
الخلاصة الطبية
تشوهات أصابع القدم الصغرى، مثل إصبع القدم المطرقية والمخلبية، تنتج غالباً عن عدم استقرار المفصل المشطي السلامي وتمزق الصفيحة الأخمصية. يشمل العلاج خيارات تحفظية كالأحذية الطبية، وتدخلات جراحية دقيقة لإصلاح الأربطة وتعديل العظام لضمان استعادة الحركة الطبيعية وتخفيف الألم.
الخلاصة الطبية السريعة: تشوهات أصابع القدم الصغرى، مثل إصبع القدم المطرقية والمخلبية، تنتج غالباً عن عدم استقرار المفصل المشطي السلامي وتمزق الصفيحة الأخمصية. يشمل العلاج خيارات تحفظية كالأحذية الطبية، وتدخلات جراحية دقيقة لإصلاح الأربطة وتعديل العظام لضمان استعادة الحركة الطبيعية وتخفيف الألم.
مقدمة عن تشوهات أصابع القدم الصغرى
تعتبر تشوهات أصابع القدم الصغرى من الحالات الطبية الشائعة والمعقدة في نفس الوقت، والتي تؤثر بشكل كبير على جودة حياة المريض وقدرته على المشي براحة. لا تقتصر هذه المشكلة على مجرد تغير في شكل أصابع القدم، بل تمثل خللاً ميكانيكياً حيوياً ناتجاً في الغالب عن عدم استقرار المفصل المشطي السلامي. تاريخياً، لم تكن هذه الحالة تحظى بالاهتمام الكافي، ولكنها أصبحت اليوم من أكثر الحالات التي يتم تشخيصها وعلاجها في عيادات جراحة العظام والقدم والكاحل.
تتراوح شدة هذه التشوهات من التهاب موضعي حاد في الغشاء المفصلي إلى تشوهات مزمنة وصلبة، مثل إصبع القدم المطرقية، وإصبع القدم المخلبية، وتشوه الإصبع المتقاطع الذي ينحرف فيه الإصبع ليغطي الإصبع المجاور له. إن الإدارة الناجحة لهذه الحالات تتطلب فهماً عميقاً لحركة مقدمة القدم، والتوازن الدقيق بين العضلات الداخلية والخارجية، بالإضافة إلى الأربطة التي تضمن استقرار المفصل. يهدف هذا الدليل الشامل إلى تزويد المرضى بمعلومات طبية موثوقة ومفصلة حول أسباب هذه الحالة، وطرق تشخيصها، والخيارات العلاجية المتاحة، بدءاً من العلاجات التحفظية وصولاً إلى أحدث التقنيات الجراحية.
فهم التركيب التشريحي لأصابع القدم
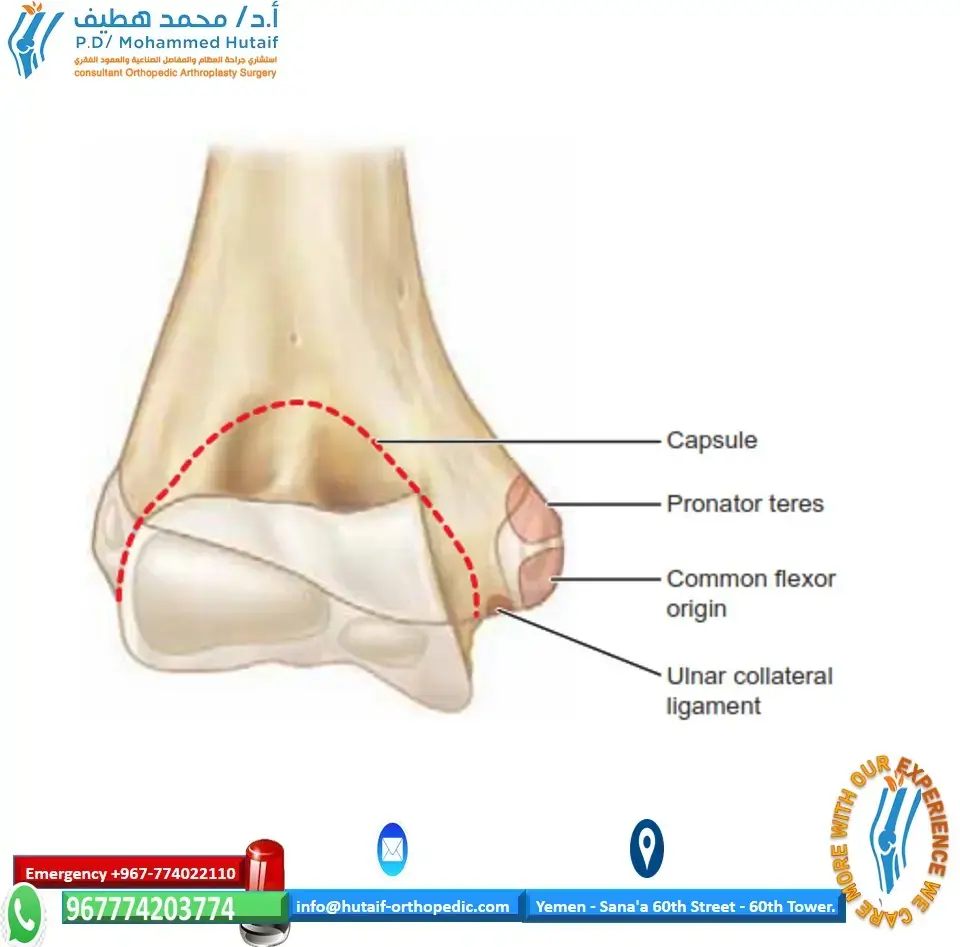
لكي نتمكن من فهم كيفية حدوث التشوهات، يجب أولاً التعرف على التركيب التشريحي المذهل والمعقد لمفصل إصبع القدم. يعتمد الوضع الطبيعي لأصابع القدم على توازن دقيق للغاية بين القوى الحركية للعضلات والأوتار، والقيود الثابتة التي توفرها الأربطة.
العضلات والأوتار المحركة
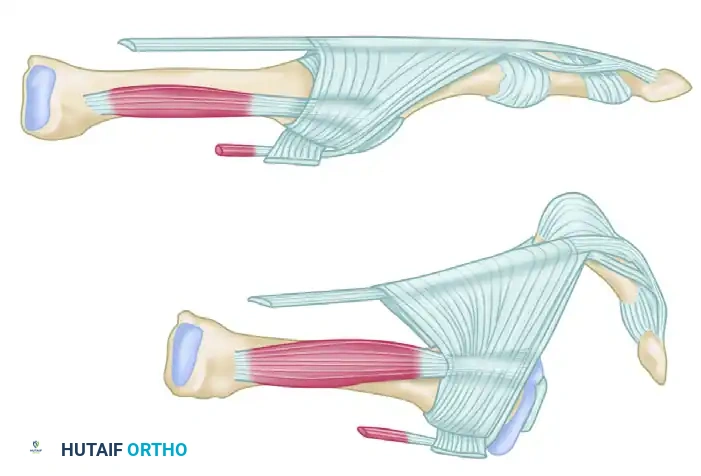
تتحكم العضلات الخارجية والداخلية في الاستقرار الحركي للمفصل المشطي السلامي. أهم هذه العضلات هي العضلة الباسطة الطويلة للأصابع، والتي تعتبر القوة الأساسية المسؤولة عن رفع وشد مفصل إصبع القدم. تقوم هذه العضلة بعملها عبر نسيج ليفي يحيط بالمفصل ويتصل بالصفيحة الأخمصية وكبسولة المفصل.

في الحالة الطبيعية، تعمل هذه الأوتار بتناغم تام. ولكن، إذا تم إجبار المفصل على البقاء في وضعية التمدد المفرط لفترات طويلة بسبب ارتداء الكعب العالي أو تيبس الأنسجة، تفقد هذه الأوتار ميزتها الميكانيكية وتتحول إلى قوة مشوهة تدفع المفصل نحو الخلع التدريجي. العضلات الداخلية أيضاً، والتي من المفترض أن تساعد في ثني الإصبع لأسفل، يتغير مسارها عند حدوث التشوه لتصبح قوة إضافية تزيد من تفاقم المشكلة.
الأربطة والصفيحة الأخمصية
تعتبر الأربطة الجانبية والصفيحة الأخمصية الحراس الأساسيين الذين يمنعون انزلاق المفصل أو انحرافه. الصفيحة الأخمصية هي بنية غضروفية ليفية قوية للغاية توجد أسفل المفصل مباشرة، وتعمل كوسادة تحمي العظام وتمنع الإصبع من الارتفاع لأعلى بشكل غير طبيعي. يؤدي التهيج المزمن والتمدد المتكرر إلى حدوث التهابات داخل المفصل، مما يتسبب بمرور الوقت في ترقق هذه الصفيحة وضعفها، وصولاً إلى تمزقها الكامل، وهو ما يؤدي إلى فقدان الاستقرار في اتجاهات متعددة.
الأسباب وعوامل الخطر
إن أسباب عدم استقرار مفصل إصبع القدم متعددة وتتداخل فيها عوامل تشريحية، وميكانيكية، وحتى أمراض جهازية. يعتبر المفصل المشطي السلامي الثاني هو الموقع الأكثر عرضة للإصابة بهذه المشاكل.
تأثير الأحذية والعادات اليومية
من الناحية الإحصائية، تُلاحظ تشوهات أصابع القدم الصغرى بشكل رئيسي لدى النساء اللاتي تتجاوز أعمارهن الخمسين عاماً. السبب الرئيسي لذلك هو الاستخدام المزمن للأحذية الضيقة وذات الكعب العالي. هذه الأحذية تجبر مفاصل أصابع القدم على البقاء في وضعية التمدد القسري، مما يضع ضغطاً هائلاً ومستمراً على الصفيحة الأخمصية والأربطة الجانبية. بالإضافة إلى ذلك، فإن الرياضيين الذين يتعرضون لتمدد متكرر وعنيف لأصابع القدم، مثل راقصي الباليه والعدائين، معرضون بشكل كبير لإصابات الإجهاد المزمن والتمزقات الدقيقة في الأنسجة الداعمة.
العوامل المرتبطة بتشوه الإصبع المتقاطع
تشير الدراسات الطبية الموسعة إلى وجود ارتباط وثيق بين تشوه الإصبع المتقاطع وثلاثة عوامل رئيسية تظهر غالباً مجتمعة
* التقدم في العمر وتحديداً لدى الإناث فوق سن الخمسين.
* وجود تشوه إبهام القدم الأروح وهو انحراف الإصبع الكبير.
* التغيرات التنكسية وخشونة المفصل في الإصبع الكبير.
من المهم توضيح أن انحراف الإصبع الكبير نادراً ما يسبب تشوه الإصبع الثاني بسبب الضغط الميكانيكي المباشر. بل إن السبب الحقيقي يكمن في التغيرات والضعف الذي يصيب الأربطة وكبسولة المفصل نتيجة تغير طريقة توزيع وزن الجسم على مقدمة القدم أثناء المشي.
طول عظمة المشط وتأثيرها
هناك نقاش طبي طويل الأمد حول دور عظمة المشط الثانية الطويلة جداً في التسبب في عدم استقرار المفصل والتهابه. إن وجود عظمة مشط أطول من الطبيعي يعني أنها ستتحمل ضغطاً أكبر بكثير من العظام المجاورة أثناء المشي، مما يسرع من تلف الصفيحة الأخمصية.
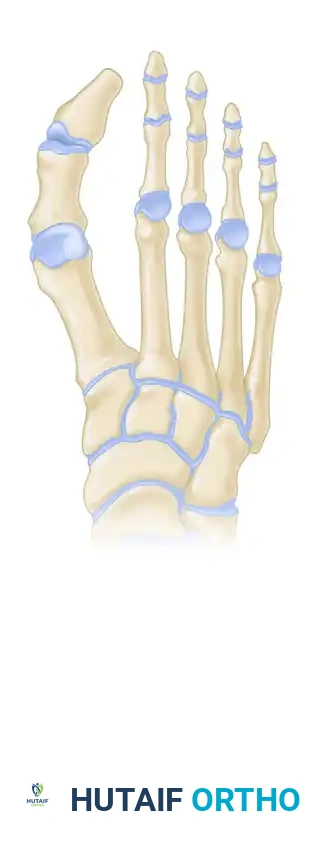
تختلف طرق قياس طول عظمة المشط في الأشعة السينية، حيث تعتمد الطريقة التقليدية على رسم خط مرجعي عبر الأسطح المفصلية.
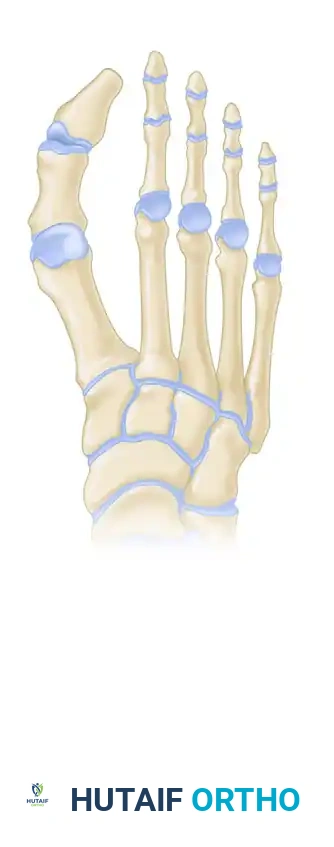
بينما تعتمد طرق أخرى على تحليل هندسي مختلف للعلاقة بين العظمة الأولى والثانية. هذا الاختلاف ليس مجرد تفصيل أكاديمي، بل هو أساسي للجراح لتحديد ما إذا كان المريض يحتاج إلى عملية تقصير لعظمة المشط لتخفيف الضغط عن المفصل.
أسباب طبية وحركية أخرى
إلى جانب الإجهاد الميكانيكي، هناك أسباب أخرى تؤدي إلى عدم استقرار المفصل تشمل
* الأمراض الروماتيزمية مثل التهاب المفاصل الروماتويدي الذي يسبب التهاباً عدوانياً يدمر الأربطة والصفيحة الأخمصية بسرعة.
* الأمراض العصبية العضلية التي تؤدي إلى اختلال عميق في توازن العضلات وخلع ثانوي للمفصل.
* الصدمات الحادة والإصابات المباشرة الناتجة عن القفز أو الارتطام القوي، والتي يمكن أن تسبب تمزقاً حاداً في الصفيحة الأخمصية، وتُعرف أحياناً باسم "إصبع القدم الرياضي".
الأعراض والعلامات التحذيرية
يعتمد تشخيص عدم استقرار المفصل المشطي السلامي بشكل كبير على التاريخ الطبي الدقيق والفحص السريري المباشر. تبدأ الأعراض عادة بشكل تدريجي ومخادع.
الألم وتغير شكل الإصبع
يشتكي المرضى في البداية من ألم موضعي في باطن مقدمة القدم، وغالباً ما يصفون الشعور بأنه يشبه المشي على حصاة صغيرة أو كرة زجاجية. في المراحل الأولى، يكون الألم مرتبطاً بالحركة والمشي فقط. ولكن مع ضعف الصفيحة الأخمصية وبدء انزلاق المفصل، تتفاقم دورة الالتهاب، وقد يبدأ المريض بالشعور بألم شديد ومستمر حتى أثناء أوقات الراحة.
ظهور مسامير اللحم والتورم
قد لا يظهر التشوه الواضح مثل إصبع القدم المطرقية في المراحل المبكرة، ولكن هناك علامات دقيقة يمكن ملاحظتها
* فقدان الشكل الطبيعي للإصبع حيث يؤدي تورم المفصل إلى اختفاء المعالم الطبيعية لوتر العضلة الباسطة مقارنة بالأصابع السليمة المجاورة.
* مسامير اللحم الأخمصية مع ارتفاع الإصبع لأعلى، تندفع عظمة المشط لأسفل، مما يؤدي إلى تكون طبقة جلدية سميكة ومؤلمة جداً أسفل باطن القدم مباشرة تحت رأس عظمة المشط.
طرق التشخيص الطبي
التشخيص الدقيق هو حجر الأساس لوضع خطة علاجية ناجحة، ويتطلب خبرة واسعة من قبل طبيب جراحة العظام المتخصص في القدم والكاحل.
الفحص السريري الدقيق
أثناء الفحص، يقوم الطبيب بالبحث عن التورم والشعور بالألم عند الضغط المباشر على الأربطة الجانبية أو أسفل المفصل مباشرة فوق الصفيحة الأخمصية. الفحص الأهم والأكثر حساسية في هذه الحالة هو اختبار لاكمان لمفصل إصبع القدم. يهدف هذا الاختبار إلى تقييم سلامة الصفيحة الأخمصية والأربطة.
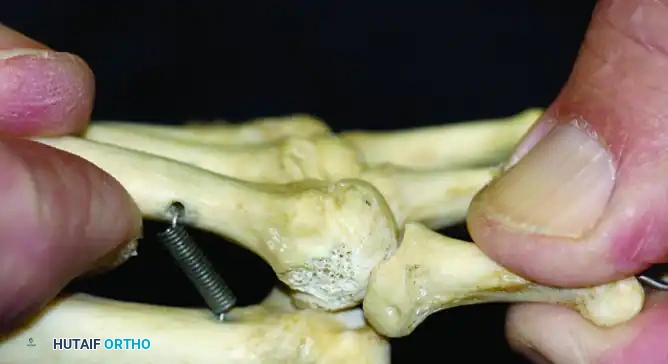
تبدأ خطوات الفحص بقيام الطبيب بتثبيت رأس عظمة المشط بإحكام بيد واحدة، بينما تمسك اليد الأخرى بقاعدة الإصبع.
بعد ذلك يتم تطبيق قوة دفع لأعلى على الإصبع. إذا كان هناك تمزق في الصفيحة الأخمصية، سيلاحظ الطبيب انزلاقاً ملحوظاً للإصبع لأعلى مع غياب الإحساس بالنهاية الصلبة للمفصل، مما يستنسخ الألم الذي يشعر به المريض.
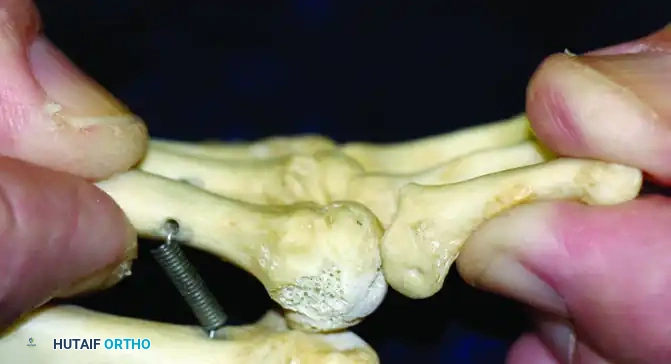
يتم إجراء الفحص من زوايا متعددة للتأكد من درجة عدم الاستقرار في جميع الاتجاهات.
النتيجة الإيجابية الواضحة تؤكد وجود خلع جزئي أو كلي، وتعتبر مؤشراً قوياً على الحاجة إلى تدخل علاجي متقدم.
الفحوصات الإشعاعية المتقدمة
على الرغم من أن التشخيص يعتمد بشكل أساسي على الفحص السريري، إلا أن التصوير الطبي ضروري جداً للتخطيط العلاجي والجراحي
* الأشعة السينية أثناء الوقوف تعتبر إلزامية لتقييم طول عظمة المشط، وتناسق المفصل، ووجود أي خشونة أو تآكل في العظام، بالإضافة إلى تحديد درجة الانحراف.
* التصوير بالرنين المغناطيسي يستخدم لتقييم حالة الأنسجة الرخوة بدقة عالية. يمكن للرنين المغناطيسي التمييز بين الالتهاب البسيط، والتمزق الجزئي، والتمزق الكامل للصفيحة الأخمصية، مما يساعد الطبيب والمريض في اتخاذ قرار بين العلاج التحفظي والجراحي.
الخيارات العلاجية المتاحة
يعتمد اختيار العلاج المناسب على شدة الأعراض، ودرجة التشوه، وتأثير الحالة على النشاط اليومي للمريض.
العلاج التحفظي غير الجراحي
في المراحل المبكرة، أو عندما يكون الألم محتملاً، يتم اللجوء دائماً إلى العلاجات التحفظية كخط دفاع أول. تشمل هذه العلاجات
* تعديل نمط الأحذية الانتقال إلى أحذية ذات مقدمة واسعة ونعل صلب لتقليل حركة المفصل المصاب.
* الأجهزة التقويمية استخدام ضبانات طبية مخصصة تحتوي على وسائد لدعم عظام المشط وتخفيف الضغط عن الصفيحة الأخمصية.
* الأربطة الطبية استخدام تقنيات ربط الإصبع بشريط طبي لاصق لسحبه لأسفل ومنع تمدده المفرط.
* الأدوية استخدام مضادات الالتهاب غير الستيرويدية لتخفيف الألم والتورم.
| نوع العلاج التحفظي | الهدف منه | الفعالية المتوقعة |
|---|---|---|
| الأحذية الطبية الواسعة | منع احتكاك الإصبع وتخفيف الضغط | ممتازة في المراحل المبكرة |
| وسائد مشط القدم | إعادة توزيع وزن الجسم بعيداً عن المفصل المصاب | جيدة جداً لتخفيف ألم باطن القدم |
| الأشرطة الطبية | تثبيت المفصل في الوضعية الصحيحة | مفيدة مؤقتاً أثناء النشاط البدني |
دواعي التدخل الجراحي
عندما تفشل الإجراءات التحفظية في توفير الراحة بعد فترة تتراوح بين ثلاثة إلى ستة أشهر، يصبح التدخل الجراحي هو الخيار الأمثل. تشمل دواعي الجراحة ما يلي
* ألم شديد ومستمر في المفصل يعيق المشي وممارسة الحياة الطبيعية.
* تشوه متزايد مثل الإصبع المتقاطع أو المطرقية الشديدة التي تمنع ارتداء الأحذية العادية.
* خلع واضح وصريح في المفصل المشطي السلامي.
* تمزق شديد أو كامل في الصفيحة الأخمصية تم تأكيده بواسطة الرنين المغناطيسي.
تفاصيل العملية الجراحية خطوة بخطوة
الهدف الأساسي من الجراحة هو استعادة التناسق الطبيعي للمفصل، وإعادة التوازن للعضلات، وإصلاح الأربطة المتمزقة لضمان استقرار دائم. تتم العملية عادة تحت التخدير الموضعي أو النصفي مع مهدئ، لضمان راحة المريض التامة.
تحرير الأنسجة الرخوة
تبدأ الجراحة بعمل شق طولي صغير أعلى المفصل المصاب. يقوم الجراح بتحديد وتر العضلة الباسطة، وإذا كان هناك قصر شديد في الوتر يمنع الإصبع من النزول، يتم إجراء إطالة جراحية دقيقة للوتر. بعد ذلك، يتم فتح كبسولة المفصل وتحرير الأنسجة المنكمشة، خاصة في حالات انحراف الإصبع للداخل، حيث يتم تحرير الأربطة الجانبية المشدودة لإعادة الإصبع إلى مساره المستقيم.
قطع العظم لتخفيف الضغط
إذا كان المفصل لا يزال مضغوطاً أو إذا كانت عظمة المشط طويلة جداً، يتم إجراء عملية قطع عظمي تُعرف باسم تقنية وايل. تعتبر هذه التقنية المعيار الذهبي لتخفيف الضغط عن المفصل. يقوم الجراح بعمل قطع دقيق في رأس عظمة المشط بشكل موازٍ لسطح الأرض، ثم يتم سحب العظمة للخلف بضعة مليمترات. هذا التراجع البسيط يقلل الشد على العضلات والأربطة بشكل سحري. يتم تثبيت العظمة في وضعها الجديد باستخدام برغي صغير جداً من التيتانيوم.
إصلاح الصفيحة الأخمصية
بعد تخفيف الضغط عن المفصل، يوجه الجراح انتباهه إلى أسفل المفصل لإصلاح الصفيحة الأخمصية المتمزقة. يتم تنظيف حواف التمزق وإزالة الأنسجة التالفة. باستخدام أدوات دقيقة وخيوط جراحية متينة جداً لا تذوب، يتم خياطة الصفيحة الأخمصية وإعادة ربطها بقوة في قاعدة عظمة إصبع القدم. يتم تمرير الخيوط عبر ثقوب صغيرة جداً تُصنع في العظم لضمان التئام قوي ومستدام.
التثبيت الداخلي المؤقت
لحماية هذا الإصلاح الدقيق للأربطة أثناء فترة الالتئام، يقوم الجراح بإدخال سلك معدني رفيع جداً يمر عبر إصبع القدم وصولاً إلى عظمة المشط. يحافظ هذا السلك على المفصل في وضعية مستقيمة ومستقرة تماماً ويمنع أي حركة غير مرغوب فيها خلال الأسابيع الأولى من التعافي.
مرحلة التعافي وما بعد الجراحة
تعتبر فترة ما بعد الجراحة حاسمة جداً لنجاح العملية، وتتطلب التزاماً كاملاً من المريض بتعليمات الطبيب.
الأسابيع الأولى بعد الجراحة
- الأسبوع الأول والثاني يتم وضع قدم المريض في ضمادة ضاغطة وحذاء جراحي صلب. يُمنع المريض تماماً من تحميل الوزن على مقدمة القدم، ويُسمح بالمشي على الكعب فقط. رفع القدم عالياً ضروري جداً لتقليل التورم.
- الأسبوع الثاني إلى الرابع يتم إزالة الغرز الجراحية السطحية، بينما يبقى السلك المعدني الداخلي في مكانه. يمكن للمريض البدء بالمشي بوضع القدم كاملة على الأرض ولكن فقط باستخدام الحذاء الجراحي الصلب.
العلاج الطبيعي والعودة للحياة الطبيعية
- الأسبوع الرابع إلى السادس يتم إزالة السلك المعدني في العيادة بإجراء بسيط وغير مؤلم. ينتقل المريض لارتداء حذاء رياضي داعم وواسع. تبدأ في هذه المرحلة جلسات العلاج الطبيعي المكثفة التي تركز على تحريك المفصل لأسفل لمنع تيبسه في وضعية الرفع.
- الأسبوع السادس إلى الثاني عشر يعود المريض تدريجياً إلى أنشطته الطبيعية وارتداء الأحذية العادية. يُنصح بالاستمرار في ربط الإصبع بشريط طبي لأسفل لعدة أشهر إضافية لحماية الصفيحة الأخمصية أثناء نضوج الأنسجة الملتئمة.
المضاعفات المحتملة وكيفية تجنبها
كما هو الحال مع أي تدخل جراحي، هناك احتمالية لحدوث بعض المضاعفات، على الرغم من ندرتها عند إجراء الجراحة بواسطة خبير متمرس. من أبرز هذه المضاعفات
* متلازمة الإصبع العائم وهي الحالة التي لا يلامس فيها الإصبع الأرض أثناء الوقوف. يمكن تجنب ذلك من خلال الإصلاح الدقيق للصفيحة الأخمصية والالتزام بالعلاج الطبيعي.
* انتقال الألم لعظمة المشط المجاورة يحدث إذا تم تقصير العظمة بشكل مبالغ فيه، مما ينقل وزن الجسم للإصبع المجاور.
* التيبس المفصلي يجب أن يدرك المريض أن بعض التيبس في المفصل أمر متوقع وشبه مؤكد بعد الجراحة. الهدف من العملية هو الحصول على مفصل مستقر وخالٍ من الألم، وليس بالضرورة استعادة المرونة الكاملة التي كانت موجودة قبل الإصابة.
الأسئلة الشائعة
هل ارتداء الكعب العالي هو السبب الوحيد لتشوهات أصابع القدم
لا، على الرغم من أن الكعب العالي والأحذية الضيقة هي السبب الأكثر شيوعاً، إلا أن هناك عوامل أخرى مثل الوراثة، وطول عظام المشط، والأمراض الروماتيزمية، والإصابات الرياضية المباشرة التي تساهم في ظهور هذه التشوهات.
هل يمكن علاج هذه الحالة بدون تدخل جراحي
نعم، في المراحل المبكرة جداً يمكن للعلاج التحفظي مثل تغيير الأحذية، واستخدام الضبانات الطبية، والأشرطة اللاصقة أن يخفف الألم ويمنع تدهور الحالة، ولكنه لا يعيد المفصل المخلوع إلى شكله التشريحي الطبيعي.
ما هي مدة العملية الجراحية لإصلاح المفصل
تستغرق العملية الجراحية عادة ما بين 45 دقيقة إلى ساعة ونصف، وذلك يعتمد على شدة التشوه وما إذا كانت هناك حاجة لإجراء تعديلات على أكثر من إصبع أو إصلاح تشوه في الإصبع الكبير في نفس الوقت.
نوع التخدير المستخدم في جراحة أصابع القدم
تُجرى العملية غالباً تحت التخدير الموضعي أو التخدير الناحي (إحصار العصب في الكاحل أو الركبة) مصحوباً بمهدئ وريدي، مما يضمن عدم شعور المريض بأي ألم مع تجنب مضاعفات التخدير العام.
موعد العودة للمشي الطبيعي بعد الجراحة
يمكن للمريض المشي على الكعب فوراً بعد الجراحة باستخدام حذاء طبي خاص. أما العودة للمشي الطبيعي بالأحذية الرياضية فتبدأ عادة بعد إزالة السلك المعدني، أي بعد حوالي 4 إلى 6 أسابيع من العملية.
هل سأشعر بألم عند إزالة السلك المعدني من الإصبع
إزالة السلك المعدني تتم في العيادة وهي عملية سريعة جداً وتكاد تكون غير مؤلمة لمعظم المرضى، ولا تتطلب تخديراً موضعياً، حيث يتم سحب السلك بسلاسة.
أهمية العلاج الطبيعي بعد جراحة أصابع القدم
العلاج الطبيعي يعتبر جزءاً لا يتجزأ من نجاح العملية. فهو يساعد في منع تكون الالتصاقات وتيبس المفصل، ويعيد تدريب العضلات للعمل بشكل صحيح، مما يمنع حدوث مضاعفة "الإصبع العائم".
هل يمكن أن يعود التشوه مرة أخرى بعد الجراحة
نسبة نجاح الجراحة عالية جداً، ولكن هناك احتمال ضئيل لعودة التشوه إذا لم يتم الالتزام بتعليمات ما بعد الجراحة، أو إذا عاد المريض لارتداء الأحذية الضيقة جداً والكعب العالي بشكل يومي.
متى يمكنني العودة لممارسة الرياضة والركض
العودة للأنشطة الرياضية الخفيفة مثل السباحة وركوب الدراجة الثابتة يمكن أن تبدأ بعد شهرين. أما الأنشطة عالية التأثير مثل الركض والقفز فتتطلب عادة الانتظار لمدة 3 إلى 4 أشهر لضمان التئام العظام والأربطة تماماً.
هل بروز مسمار اللحم أسفل القدم سيختفي بعد الجراحة
نعم، مسمار اللحم الأخمصي يتكون بسبب الضغط غير الطبيعي للعظمة المخلوعة على الجلد. بعد إعادة العظمة إلى مكانها الصحيح وتخفيف الضغط، يختفي مسمار اللحم تدريجياً من تلقاء نفسه دون الحاج
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك