الدليل الشامل لخشونة والتهاب مفاصل أوسط القدم: الأسباب والأعراض وطرق العلاج
الخلاصة الطبية
خشونة أوسط القدم هي تآكل تدريجي للغضاريف في المفاصل التي تربط مقدمة القدم بمؤخرتها، مما يسبب ألماً وتورماً وصعوبة في المشي. يبدأ العلاج بالخيارات التحفظية كالأحذية الطبية والحقن الموضعية، بينما يُلجأ للتدخل الجراحي (دمج المفاصل) في الحالات المتقدمة لتخفيف الألم وتصحيح التشوهات.
الخلاصة الطبية السريعة: خشونة أوسط القدم هي تآكل تدريجي للغضاريف في المفاصل التي تربط مقدمة القدم بمؤخرتها، مما يسبب ألماً وتورماً وصعوبة في المشي. يبدأ العلاج بالخيارات التحفظية كالأحذية الطبية والحقن الموضعية، بينما يُلجأ للتدخل الجراحي (دمج المفاصل) في الحالات المتقدمة لتخفيف الألم وتصحيح التشوهات.
مقدمة عن خشونة أوسط القدم
تعتبر القدم من أكثر أجزاء الجسم تعقيداً هندسياً، حيث تتحمل وزن الجسم كاملاً وتوفر المرونة اللازمة للحركة والمشي. في منتصف هذا الهيكل العظيم يقع "أوسط القدم"، وهو مجموعة من العظام والمفاصل التي تعمل كجسر يربط بين مؤخرة القدم ومقدمتها. على الرغم من أن خشونة أوسط القدم (التهاب المفاصل العظمي في منتصف القدم) تعتبر من الحالات الشائعة التي تسبب ألماً مزمناً يعيق الحركة اليومية، إلا أن المحتوى الطبي الموجه للمرضى حول هذه المشكلة لا يزال محدوداً.
إذا كنت تعاني من ألم غامض في منتصف قدمك يزداد مع المشي أو الوقوف لفترات طويلة، فقد تكون مصاباً بخشونة أوسط القدم. في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم طبيعة هذه الحالة، بدءاً من التشريح الدقيق للقدم، مروراً بالأسباب والأعراض، وصولاً إلى أحدث طرق التشخيص الدقيقة، والخيارات العلاجية المتاحة سواء كانت تحفظية أو جراحية، لتعود إلى ممارسة حياتك الطبيعية بخطوات واثقة وبدون ألم.
التشريح الحيوي لأوسط القدم
لفهم كيف تحدث خشونة أوسط القدم، يجب أولاً التعرف على البنية التشريحية الفريدة لهذه المنطقة. يتكون أوسط القدم من مجموعة من العظام الصغيرة التي تشمل العظم الزورقي، العظم النردي، والعظام الإسفينية الثلاثة. تتصل هذه العظام بقواعد عظام مشط القدم الخمسة لتشكل ما يُعرف بمفاصل عظام الرصغ والمشط.
القوس الروماني والاستقرار الهيكلي
تترتب عظام أوسط القدم بطريقة هندسية تشبه "القوس الروماني"، وهو تصميم يمنح القدم قدرة هائلة على تحمل الأوزان وتوزيع الضغط أثناء المشي. هذا القوس العظمي مدعوم بشبكة قوية من الأربطة، لعل أهمها "رباط ليسفرانك". يتكون هذا الرباط من ثلاثة أجزاء ويمتد من العظم الإسفيني الأوسط إلى قاعدة عظمة المشط الثانية، مما يوفر استقراراً كبيراً جداً لهذه المنطقة.

ديناميكية الحركة في أوسط القدم
من الناحية الميكانيكية الحيوية، يعتبر أوسط القدم منطقة صلبة نسبياً وظيفتها الأساسية هي الربط بين مؤخرة القدم (التي تتميز بمرونة عالية لامتصاص الصدمات) ومقدمة القدم (التي تتميز بمرونة لدفع الجسم للأمام). ورغم هذه الصلابة، إلا أن العمود الجانبي للقدم (الذي يضم المفاصل بين العظام الإسفينية والمشطين الرابع والخامس) يمتلك قوس حركة يقدر بحوالي 20 درجة. هذه الدرجة البسيطة من الحركة تعتبر ضرورية جداً للميكانيكا الحيوية السليمة للقدم، ولذلك يحرص جراحو العظام دائماً على الحفاظ على حركة هذه المفاصل الجانبية قدر الإمكان عند التخطيط للعلاج.
الأسباب المؤدية لخشونة أوسط القدم
لا تحدث خشونة أوسط القدم فجأة، بل هي نتاج عوامل متعددة تؤدي بمرور الوقت إلى تآكل الغضاريف الملساء التي تغطي نهايات العظام وتسمح بانزلاقها بسلاسة. عندما تتآكل هذه الغضاريف، تحتك العظام ببعضها البعض مما يسبب الألم والالتهاب.
الإصابات السابقة والكسور
تعتبر الإصابات الرضية من أهم أسباب خشونة أوسط القدم، وخاصة الإصابات التي تُعرف بـ "إصابات ليسفرانك". سواء كانت هذه الإصابة التواءً شديداً في الأربطة، أو خلعاً، أو كسراً في عظام أوسط القدم، فإنها تؤدي إلى تغيير في التراصف الطبيعي للمفاصل. هذا التغيير يزيد من الضغط غير المتكافئ على الغضاريف، مما يعجل بتآكلها وظهور الخشونة حتى بعد مرور سنوات من الإصابة الأولى. غالباً ما يكون المرضى المصابون بالخشونة الناتجة عن الإصابات أصغر سناً مقارنة بغيرهم.
التقدم في العمر وتآكل المفاصل
التهاب المفاصل التنكسي (الفصال العظمي) هو النتيجة الطبيعية للاستخدام المستمر للقدمين على مدى عقود. مع التقدم في العمر، تفقد الغضاريف محتواها المائي وتصبح أقل مرونة وأكثر عرضة للتآكل. الأشخاص الذين تتطلب وظائفهم الوقوف أو المشي لفترات طويلة، أو أولئك الذين يعانون من السمنة المفرطة، هم أكثر عرضة لتطور هذه الحالة بسبب العبء الإضافي الواقع على مفاصل أوسط القدم.
الأمراض العصبية والالتهابية
في بعض الحالات، يمكن أن تكون خشونة أوسط القدم ناتجة عن أمراض التهابية جهازية مثل التهاب المفاصل الروماتويدي. كما أن الاعتلال العصبي المحيطي، الشائع لدى مرضى السكري، يمكن أن يؤدي إلى حالة تُعرف بـ "قدم شاركو"، حيث يفقد المريض الإحساس بالألم في قدمه، مما يؤدي إلى انهيار مفاصل أوسط القدم وتدميرها بالكامل دون أن يشعر المريض بألم في البداية، لينتهي الأمر بتشوه شديد وخشونة متقدمة.
الأعراض المصاحبة لخشونة أوسط القدم
تتطور أعراض خشونة أوسط القدم تدريجياً، وقد تختلف في شدتها من شخص لآخر بناءً على عدد المفاصل المتأثرة ودرجة تآكل الغضاريف.
الألم وصعوبة الحركة
العرض الأساسي والأكثر شيوعاً هو الألم في منتصف القدم. يصف المرضى هذا الألم بأنه وجع عميق ومستمر يزداد سوءاً عند الوقوف، المشي، أو صعود السلالم. قد يكون الألم شديداً في الصباح الباكر عند اتخاذ الخطوات الأولى، ثم يتحسن قليلاً مع الحركة، ليعود ويتفاقم في نهاية اليوم بعد المجهود.
التورم والتغيرات الشكلية
مع استمرار احتكاك العظام ببعضها، يقوم الجسم كرد فعل دفاعي بتكوين نتوءات عظمية (بروزات) حول المفاصل المصابة. يمكن للمريض أن يلاحظ ويشعر بهذه البروزات القاسية على ظهر القدم (الجهة العلوية). كما يصاحب ذلك تورم موضعي في أوسط القدم قد يجعل ارتداء الأحذية المعتادة أمراً مزعجاً أو مؤلماً.
تشوهات القدم المتقدمة
في الحالات المتقدمة، يؤدي انهيار المفاصل المتضررة إلى تغيرات ملحوظة في شكل القدم. قد يلاحظ المريض تسطحاً في قوس القدم (الفلات فوت)، أو انحرافاً في مقدمة القدم نحو الخارج (التبعيد)، بالإضافة إلى دوران القدم للداخل. هذه التشوهات لا تؤثر فقط على المظهر، بل تغير من طريقة توزيع وزن الجسم، مما قد يؤدي إلى آلام ثانوية في الركبة والظهر.
طرق وتقنيات التشخيص الدقيقة
تشخيص خشونة أوسط القدم يمثل تحدياً للأطباء بسبب صغر حجم المفاصل في هذه المنطقة ومحدودية حركتها، مما يجعل التمييز بين مصدر الألم أمراً معقداً. يعتمد طبيب العظام المتخصص على مزيج من الفحص السريري، التصوير الطبي، والاختبارات التشخيصية الدقيقة.
الفحص السريري واختبار مفتاح البيانو
يبدأ الطبيب بأخذ التاريخ الطبي المفصل وسؤال المريض عن طبيعة الألم وتوقيته. ثم يقوم بفحص القدم بحثاً عن التورم، النتوءات العظمية، وأي تشوهات في التراصف العظمي. نظراً لأن الحركات الاستفزازية حول أوسط القدم غالباً ما تسبب ألماً منتشراً يصعب تحديده، يعتمد الأطباء على اختبار سريري دقيق يُعرف بـ "اختبار مفتاح البيانو".
في هذا الاختبار، يقوم الطبيب بالضغط على رأس عظمة المشط باتجاه الأسفل (تجاه باطن القدم) تماماً كما يُضغط على مفتاح البيانو. هذه الحركة تولد ضغطاً مباشراً على المفصل الرصغي المشطي المقابل. إذا شعر المريض بألم حاد عند الضغط على عظمة معينة، فهذا يحدد بدقة المفصل المصاب بالخشونة.
التصوير الإشعاعي المتقدم
الخطوة التالية هي التصوير الإشعاعي. يجب أخذ صور الأشعة السينية (X-rays) بوضعيات مختلفة (أمامية خلفية، جانبية، ومائلة) والأهم من ذلك أن يتم التصوير والمريض في وضعية "تحمل الوزن" (أي وهو واقف على قدميه). هذه الوضعية تظهر بدقة مدى تدمير المفصل، عدم الاستقرار، والتشوهات التي قد لا تظهر إذا كان المريض مستلقياً.
في كثير من الحالات، خاصة المعقدة منها أو تلك الناتجة عن إصابات سابقة، يطلب الطبيب إجراء تصوير مقطعي محوسب (CT scan). يوفر الأشعة المقطعية صوراً ثلاثية الأبعاد تفصيلية جداً للعظام، مما يساعد الجراح في تقييم مدى التلف بدقة بالغة والتخطيط للعملية الجراحية إن لزم الأمر.
الحقن التشخيصية الموجهة
عندما يكون تحديد المفصل المسبب للألم صعباً حتى مع الأشعة، يلجأ الأطباء إلى "الحقن التفريقية". يتم حقن كمية صغيرة من المخدر الموضعي داخل مفصل معين في أوسط القدم تحت توجيه الأشعة المقطعية أو جهاز الكشف الفلوري (Fluoroscopy). إذا اختفى ألم المريض فوراً بعد الحقن، يتأكد الطبيب أن هذا المفصل هو المصدر الرئيسي للألم. يمكن إضافة الكورتيزون (مضاد للالتهاب) إلى هذه الحقنة لتقديم فائدة علاجية طويلة الأمد إلى جانب الفائدة التشخيصية.
خيارات العلاج التحفظي غير الجراحي
دائماً ما يبدأ علاج خشونة أوسط القدم بالخيارات التحفظية (غير الجراحية). يهدف هذا العلاج إلى تخفيف الألم، تقليل الالتهاب، وتوفير الدعم اللازم للقدم لتسهيل الحركة اليومية.
تعديل الأحذية واستخدام النعال الطبية
تعتبر الأحذية المناسبة خط الدفاع الأول. يُنصح المرضى بارتداء أحذية ذات نعل صلب وعميق، ومزودة بـ "نعل هزاز" أو "مقوس" (Rocker soles). النعل الصلب يمنع مفاصل أوسط القدم من الانحناء أثناء المشي، مما يقلل الاحتكاك والألم. أما النعل الهزاز فيساعد القدم على التدحرج بسلاسة من الكعب إلى أصابع القدم أثناء الخطوة، مما يخفف العبء الميكانيكي عن أوسط القدم بشكل كبير.

إلى جانب الحذاء، يمكن استخدام حشوات أو دعامات قوس القدم (Orthoses) المصممة خصيصاً لتوزيع الضغط بالتساوي على باطن القدم ودعم القوس الطولي، مما يقلل من إجهاد المفاصل المصابة.
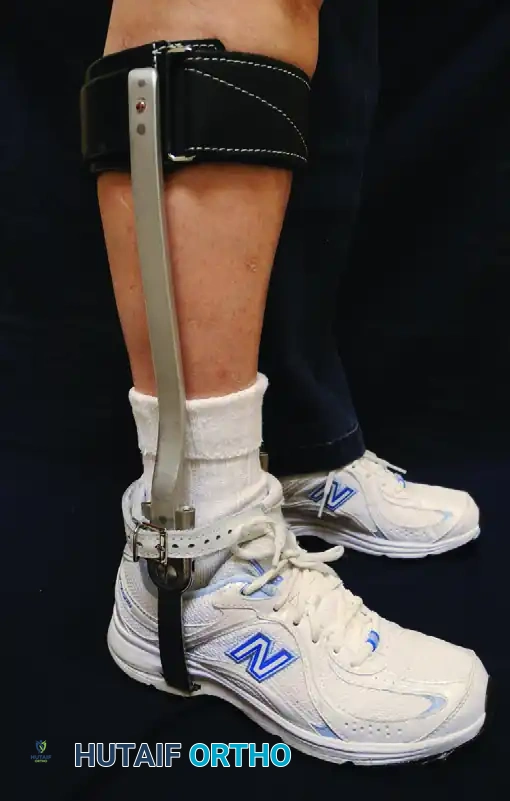
الأجهزة التقويمية والدعامات
في حالات الخشونة الأكثر تقدماً والتي لا تستجيب لتعديلات الأحذية البسيطة، يمكن الاستعانة بالأجهزة التقويمية للكاحل والقدم (Ankle-Foot Orthosis). هذه الدعامات، مثل الدعامة المزدوجة القوائم، توفر دعماً قوياً جداً للقوس الطولي للقدم، وتحد من الحركة غير المرغوب فيها التي تسبب الألم، مما يسمح للمريض بالمشي لمسافات أطول براحة أكبر.
العلاج الدوائي والطبيعي
يتم استخدام الأدوية المضادة للالتهابات غير الستيرويدية (مثل الإيبوبروفين) لتخفيف الألم وتقليل التورم. كما تعتبر حقن الكورتيزون الموضعية داخل المفصل خياراً فعالاً لتوفير راحة قد تمتد لأشهر. يتزامن ذلك مع جلسات العلاج الطبيعي التي تركز على تقوية عضلات الساق والقدم المحيطة، وتحسين مرونة الأوتار (مثل وتر أخيل) لتقليل الضغط الميكانيكي الواقع على أوسط القدم.
العلاج الجراحي لخشونة أوسط القدم
على الرغم من فعالية العلاجات التحفظية، إلا أن خشونة أوسط القدم هي حالة تنكسية قد تتطور بمرور الوقت. إذا استمر الألم الشديد وأصبح يعيق حياة المريض اليومية رغم استنفاد كافة الخيارات غير الجراحية، يصبح التدخل الجراحي هو الحل الأمثل لاستعادة جودة الحياة.
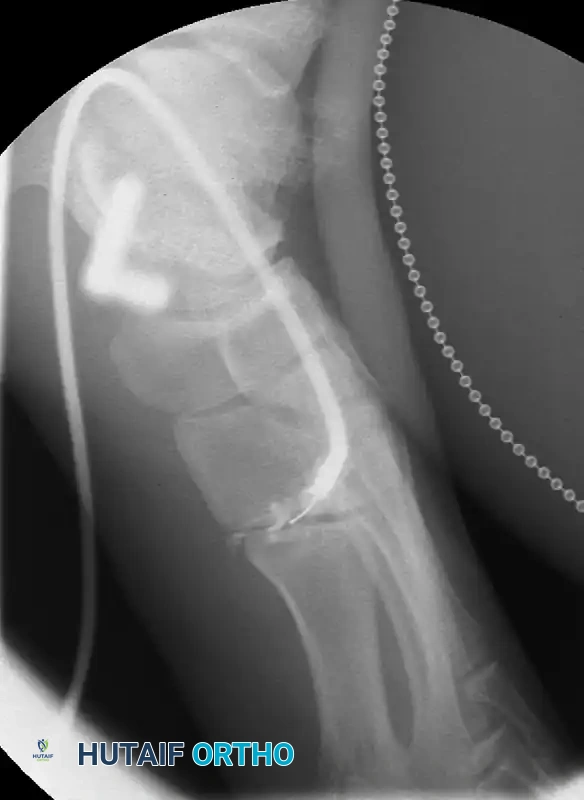
عملية إيثاق أو دمج المفاصل
الجراحة القياسية والأكثر نجاحاً لعلاج خشونة أوسط القدم هي "إيثاق المفاصل" (Arthrodesis) أو دمجها. الفكرة الأساسية لهذه الجراحة هي إزالة الغضاريف التالفة المتبقية بين العظام المريضة، ثم تثبيت هذه العظام معاً باستخدام شرائح ومسامير معدنية. يهدف هذا الإجراء إلى تحفيز العظام لتلتحم وتصبح عظمة واحدة صلبة. عندما يختفي المفصل، تختفي الحركة التي كانت تسبب الاحتكاك والألم.
العديد من مفاصل أوسط القدم (خاصة في الأعمدة الداخلية والوسطى) هي مفاصل شبه ثابتة بطبيعتها، لذا فإن دمجها لا يؤثر بشكل كبير على طريقة مشي المريض، بل يحسنها بفضل زوال الألم.
استراتيجيات الدمج والحفاظ على المفاصل
يعتمد التخطيط الجراحي على نتائج الفحص السريري والحقن التشخيصية لتحديد المفاصل التي يجب دمجها بدقة. غالباً ما تشمل الجراحة مفاصل العمود الإنسي (الداخلي) والأوسط. كقاعدة عامة، إذا كان المفصل بين العظم الزورقي والإسفيني الداخلي مصاباً، يتم دمجه. وإذا تم دمج المفاصل الرصغية المشطية الأولى والثانية، يجب أيضاً دمج المفاصل بين العظام الإسفينية لضمان استقرار كامل.
أما بالنسبة للعمود الجانبي (المفاصل الرصغية المشطية الرابعة والخامسة)، فإن الأولوية دائماً هي "الحفاظ عليها" وعدم دمجها، لأنها تمتلك قوس حركة (حوالي 20 درجة) ضروري لامتصاص الصدمات والتكيف مع الأسطح غير المستوية. دمج هذه المفاصل يؤدي إلى قدم شديدة الصلابة. ومع ذلك، في بعض الحالات المعقدة (مثل القدم السكرية العصبية أو التشوهات الشديدة)، قد يضطر الجراح لدمجها لتوفير الاستقرار. وعلى الرغم من التردد في دمجها، أثبتت الدراسات أن المرضى (حتى أولئك الذين يتمتعون بإحساس طبيعي) يحققون نتائج جيدة وتحسناً كبيراً في وظائف القدم وتخفيف الألم بعد دمجها إذا لزم الأمر. في محاولات حديثة لتجنب دمج العمود الجانبي، تم ابتكار تقنيات لتبديل المفاصل (Arthroplasty) باستخدام الأوتار أو فواصل السيراميك الكروية.

تصحيح التشوهات وطرق التثبيت
من أهم أهداف الجراحة إلى جانب تخفيف الألم هو "تصحيح التشوه". كما ذكرنا، تؤدي الخشونة إلى تسطح القدم وانحرافها. تشير معظم الدراسات إلى أن النتائج الجراحية تكون أفضل بكثير عندما ينجح الجراح في إعادة التراصف الطبيعي للقدم واستعادة البنية العظمية السليمة (القوس الطبيعي).
تتعدد طرق التثبيت المستخدمة في هذه الجراحة، وتشمل استخدام الشرائح المعدنية الأخمصية (من باطن القدم)، المسامير المتقاطعة، والشرائح الظهرية. أما التثبيت الخارجي فلا يُنصح به عادة إلا في حالات وجود تقرحات جلدية تمنع فتح شق جراحي تقليدي.
التعافي وإعادة التأهيل بعد الجراحة
رحلة التعافي من جراحة دمج مفاصل أوسط القدم تتطلب صبراً والتزاماً تاماً بتعليمات الطبيب، حيث تحتاج العظام إلى وقت كافٍ لتلتحم تماماً.
| المرحلة الزمنية | التوقعات والإرشادات الطبية |
|---|---|
| الأسابيع 1 - 2 | راحة تامة مع رفع القدم لتقليل التورم. يمنع منعاً باتاً تحميل أي وزن على القدم المجرى لها الجراحة. يتم ارتداء جبيرة أو حذاء طبي واقٍ. |
| الأسابيع 2 - 6 | إزالة الغرز الجراحية. الاستمرار في منع تحميل الوزن (استخدام العكازات أو الكرسي المتحرك). البدء بتمارين بسيطة جداً لتحريك الأصابع وتنشيط الدورة الدموية. |
| الأسابيع 6 - 12 | إجراء أشعة سينية للتأكد من بدء التئام العظام. السماح بتحميل الوزن تدريجياً باستخدام حذاء المشي الطبي (Boot). بدء جلسات العلاج الطبيعي لاستعادة قوة العضلات. |
| الأشهر 3 - 6 وما بعدها | الانتقال لارتداء الأحذية الرياضية الداعمة. العودة التدريجية للأنشطة اليومية الطبيعية والمشي لفترات أطول. قد يستغرق التئام العظام بالكامل واختفاء التورم نهائياً ما يصل إلى عام كامل. |
الأسئلة الشائعة
إمكانية الشفاء من خشونة أوسط القدم بدون جراحة
لا يمكن الشفاء التام من الخشونة لأن تآكل الغضاريف عملية غير قابلة للانعكاس. ومع ذلك، يمكن السيطرة على الألم تماماً وإيقاف تدهور الحالة لدى نسبة كبيرة من المرضى باستخدام الأحذية الطبية، النعال المخصصة، والحقن، مما يجعلهم يعيشون حياة طبيعية دون الحاجة للجراحة.
طبيعة اختبار مفتاح البيانو للتشخيص
هو فحص سريري يقوم به طبيب العظام في العيادة. يعتمد على الضغط بإصبع الطبيب على رأس عظمة المشط للأسفل (بحركة تشبه الضغط على مفتاح البيانو). هذه الحركة تضع ضغطاً مباشراً على المفصل في أوسط القدم، وإذا أثارت ألماً، فهذا يساعد الطبيب في تحديد المفصل المصاب بالخشونة بدقة.
تأثير المشي حافي القدمين على المريض
المشي حافي القدمين يعتبر من أسوأ العادات لمرضى خشونة أوسط القدم. عدم وجود دعم لقوس القدم ونعل يمتص الصدمات يؤدي إلى زيادة الضغط والاحتكاك في المفاصل المصابة، مما يضاعف الألم ويسرع من تدهور الحالة وتآكل الغضاريف.
الحالات التي تتطلب جراحة دمج المفاصل
نلجأ لجراحة الدمج عندما تفشل جميع العلاجات التحفظية (الأدوية، الأحذية، الحقن) في تخفيف الألم لفترة تزيد عن 6 أشهر، وعندما يصبح الألم شديداً لدرجة تمنع المريض من ممارسة حياته اليومية، أو في حالة حدوث تشوه شديد في شكل القدم (مثل الانهيار الكامل لقوس القدم).
تأثير جراحة الدمج على حركة القدم
بما أن مفاصل أوسط القدم (خاصة الداخلية والوسطى) هي مفاصل شبه ثابتة طبيعياً وتتحرك بمقدار ضئيل جداً، فإن دمجها لا يؤثر بشكل ملحوظ على طريقة المشي. بل على العكس، التخلص من الألم الناتج عن الاحتكاك يجعل المريض يمشي بطريقة أكثر طبيعية وسلاسة مقارنة بما قبل الجراحة.
مواصفات الأحذية المناسبة للمرضى
الحذاء المثالي لمريض خشونة أوسط القدم يجب أن يتميز بثلاثة عناصر: نعل سفلي صلب لا ينثني
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك