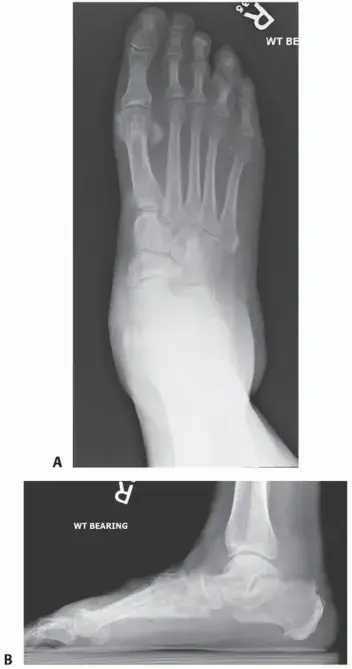
الدليل الشامل حول العظم الزورقي الإضافي في القدم وعملية كيدنر
الخلاصة الطبية
العظم الزورقي الإضافي هو عظمة زائدة تظهر في الجهة الداخلية للقدم منذ الولادة. قد لا تسبب ألماً طوال الحياة، ولكن عند التهابها، تتطلب علاجاً يبدأ بالراحة والأحذية الطبية، وقد يصل إلى التدخل الجراحي عبر عملية كيدنر لإزالة العظمة وتخفيف الألم بشكل نهائي.
الخلاصة الطبية السريعة: العظم الزورقي الإضافي هو عظمة زائدة تظهر في الجهة الداخلية للقدم منذ الولادة. قد لا تسبب ألماً طوال الحياة، ولكن عند التهابها، تتطلب علاجاً يبدأ بالراحة والأحذية الطبية، وقد يصل إلى التدخل الجراحي عبر عملية كيدنر لإزالة العظمة وتخفيف الألم بشكل نهائي.
مقدمة شاملة عن العظم الزورقي الإضافي
يعد العظم الزورقي الإضافي والذي يُعرف أيضاً باسم العظمة الزورقية الزائدة أو العظم الظنبوبي الخارجي، واحداً من الحالات التشريحية الشائعة التي يواجهها أطباء جراحة العظام والقدم والكاحل. يظهر هذا العظم كمركز تعظم ثانوي يفشل في الاندماج مع العظم الزورقي الأساسي خلال مراحل النمو والتطور في مرحلة الطفولة.
تشير الدراسات الوبائية الدقيقة إلى أن ما يقرب من عشرة إلى أربعة عشر بالمائة من الأشخاص ذوي الأقدام الطبيعية يمتلكون هذا العظم الإضافي. ومن حسن الحظ أن الغالبية العظمى من هؤلاء الأشخاص يحافظون على قوس قدم طولي داخلي طبيعي تماماً، ولا يعانون من أي أعراض طوال حياتهم. لذلك، فإن مجرد وجود هذه العظمة لا يعني بالضرورة حتمية الإصابة بتفلطح القدم أو الألم.
ومع ذلك، عندما تبدأ الأعراض بالظهور، والتي تتجلى عادة في صورة ألم في منتصف القدم من الجهة الداخلية، وتورم موضعي، وخلل في وظيفة وتر الظنبوب الخلفي، فإن هذه الأعراض تكون مرتبطة بشكل مباشر بوجود هذه العظمة الزائدة وحدوث تمزق أو التهاب في الوصلة الغضروفية التي تربطها بالعظم الأصلي. يهدف هذا الدليل الطبي الشامل إلى تقديم صورة واضحة ومفصلة للمرضى حول طبيعة هذه الحالة، وكيفية تشخيصها، والخيارات العلاجية المتاحة بدءاً من العلاج التحفظي وصولاً إلى التدخل الجراحي المتقدم.
التشريح وأنواع العظم الزورقي الإضافي
لفهم طبيعة المشكلة، يجب أولاً التعرف على التشريح المعقد للقدم. العظم الزورقي هو أحد عظام منتصف القدم الهامة التي تساهم في تشكيل القوس الطولي للقدم. يتصل بهذا العظم وتر حيوي يُعرف باسم وتر الظنبوب الخلفي، والذي يلعب دوراً أساسياً في دعم قوس القدم وتوجيه الحركة أثناء المشي.
في حالة وجود العظم الزورقي الإضافي، قد يتصل هذا الوتر بشكل غير طبيعي بالعظمة الزائدة بدلاً من العظمة الأصلية، مما يغير من ميكانيكية سحب الوتر ويقلل من قدرته على دعم قوس القدم.
يتم تصنيف العظم الزورقي الإضافي طبياً إلى ثلاثة أنواع رئيسية بناءً على شكله وعلاقته بالعظم الزورقي الأساسي
النوع الأول
يظهر كعظمة سمسمية صغيرة ومستديرة يتراوح حجمها بين اثنين إلى ثلاثة مليمترات، وتكون مغروسة داخل نسيج وتر الظنبوب الخلفي. هذا النوع يكون منفصلاً تماماً عن العظم الزورقي الأساسي، ونادراً جداً ما يسبب أي أعراض سريرية أو آلام للمريض.
النوع الثاني
وهو النوع الأكثر عرضة للتسبب في الأعراض. يظهر كعظمة أكبر حجماً، مثلثة أو على شكل قلب، يصل حجمها إلى اثني عشر مليمتراً. تتصل هذه العظمة بالجهة الداخلية للعظم الزورقي الأساسي عبر طبقة رقيقة من الغضروف الليفي أو الزجاجي تسمى الالتحام الغضروفي. هذا النوع معرض بشدة للإصابة نتيجة قوى الشد أو الاحتكاك، مما يؤدي إلى التهابه والشعور بألم شديد.
النوع الثالث
يُعرف أيضاً باسم العظم الزورقي المقرن. يحدث هذا النوع عندما تندمج العظمة الإضافية تماماً وتلتحم مع جسم العظم الزورقي الأساسي، مما يخلق بروزاً عظمياً واضحاً في الجهة الداخلية للقدم.

الأسباب وعوامل الخطر
يتساءل الكثير من المرضى عن سبب ظهور هذه العظمة لديهم. الحقيقة أن العظم الزورقي الإضافي هو سمة خلقية يولد بها الإنسان. وقد أظهرت الدراسات الطبية أن وراثة هذه العظمة تتبع نمطاً وراثياً سائداً، مما يعني أنه إذا كان أحد الوالدين يمتلك هذه العظمة، فهناك احتمال كبير أن تنتقل إلى الأبناء.
أما بالنسبة لأسباب ظهور الألم والأعراض في قدم تحتوي على العظم الزورقي الإضافي، فتعود في الغالب إلى العوامل التالية
التعرض لإصابات طفيفة
في كثير من الأحيان، تبدأ الأعراض عند البالغين أو المراهقين بعد تعرضهم لالتواء بسيط في الكاحل أو القدم. هذه الإصابة، وإن كانت طفيفة، تولد قوى قص تؤدي إلى تمزق دقيق في الوصلة الغضروفية بين العظمة الزائدة والعظمة الأصلية.
الإجهاد الميكانيكي المستمر
ممارسة الرياضات التي تتطلب الجري المتكرر، أو القفز، أو تغيير الاتجاه بسرعة، تضع ضغطاً مستمراً على وتر الظنبوب الخلفي والوصلة الغضروفية، مما يؤدي إلى التهابها بمرور الوقت.
الأحذية غير المناسبة
ارتداء الأحذية الضيقة أو ذات الحواف الصلبة التي تضغط بشكل مباشر على البروز العظمي في الجهة الداخلية للقدم يؤدي إلى تهيج الجلد والأنسجة المحيطة بالعظمة، مما يسبب ألماً موضعياً وتورماً.
الأعراض والعلامات التحذيرية
تبدأ الأعراض عادة في الظهور خلال مرحلة المراهقة، حيث تزداد متطلبات النشاط البدني وتنمو العظام، ولكنها قد تظهر أيضاً في مرحلة البلوغ. تشمل الأعراض الأكثر شيوعاً ما يلي
بروز عظمي واضح
يلاحظ المريض وجود كتلة عظمية صلبة أو نتوء بارز في منتصف القدم من الجهة الداخلية. هذا البروز قد يكون مرئياً بوضوح ومحسوساً عند اللمس.
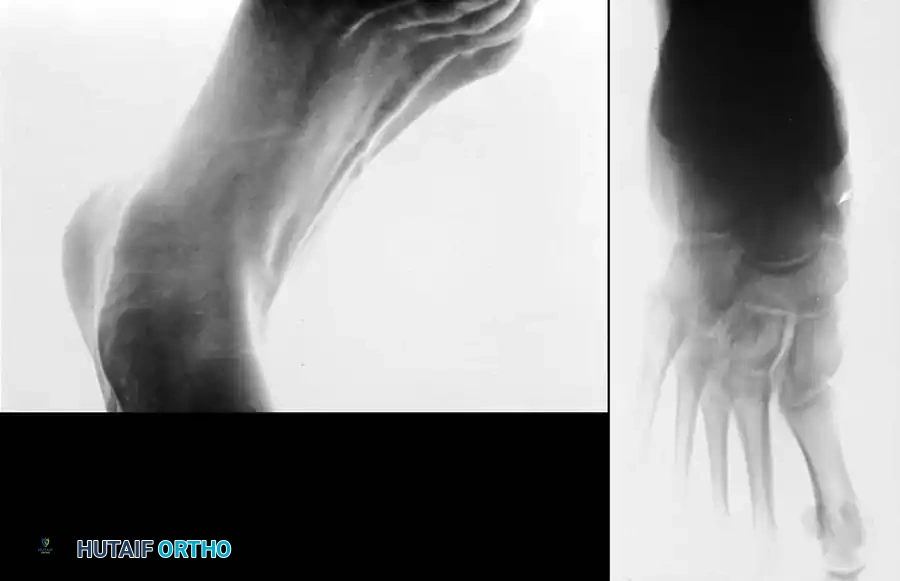
ألم موضعي وتورم
يشعر المريض بألم نابض أو حاد عند الضغط المباشر على البروز العظمي. يزداد هذا الألم بشكل ملحوظ بعد فترات الوقوف الطويلة، أو المشي لمسافات بعيدة، أو ممارسة الأنشطة الرياضية. كما قد يرافق الألم تورم خفيف إلى متوسط في المنطقة المحيطة.
ضعف في قوس القدم
في بعض الحالات، قد يلاحظ المريض تسطحاً تدريجياً في قوس القدم الداخلي، مصحوباً بشعور بالإرهاق والتعب السريع في القدم والساق بعد مجهود بسيط.
التشخيص والتقييم الطبي
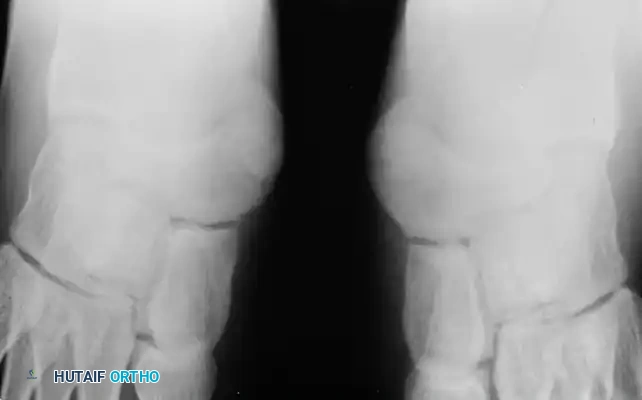
يبدأ التشخيص الدقيق بزيارة طبيب جراحة العظام المتخصص، والذي يقوم بأخذ التاريخ الطبي المفصل للمريض وفهم طبيعة الألم ومحفزاته. يلي ذلك فحص سريري دقيق للقدم، حيث يقوم الطبيب بالضغط على المنطقة البارزة لتقييم مستوى الألم، وفحص قوة وتر الظنبوب الخلفي، وملاحظة شكل قوس القدم أثناء الوقوف والمشي.
إذا كان المريض يعاني من بروز في كلتا القدمين ولكن الألم يتركز في قدم واحدة فقط بعد تعرضه لإصابة، يجب تقييم القدمين بعناية فائقة للبحث عن أي عدم تماثل في شكل قوس القدم.
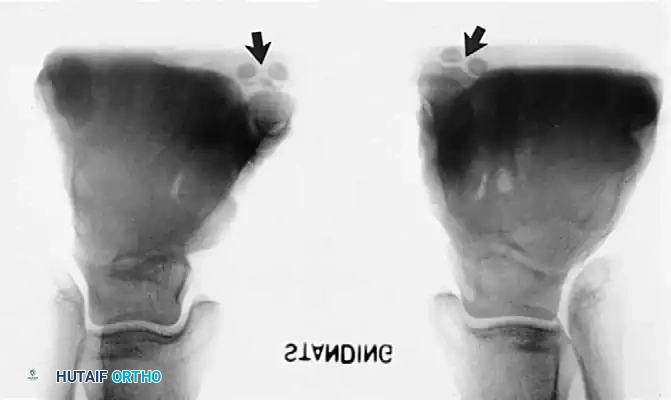
يعد التصوير الإشعاعي خطوة حتمية وأساسية في عملية التشخيص. يطلب الطبيب إجراء صور أشعة سينية للقدم في وضعية الوقوف وتحمل الوزن. تساعد هذه الصور في تأكيد وجود العظم الزورقي الإضافي، وتحديد نوعه وحجمه، وتقييم السلامة الهيكلية للقدم.
يبحث الطبيب في صور الأشعة الجانبية عن أي هبوط أو ارتخاء في مفاصل منتصف القدم، والذي يشير إلى فقدان الدعم الهيكلي للقوس الداخلي.
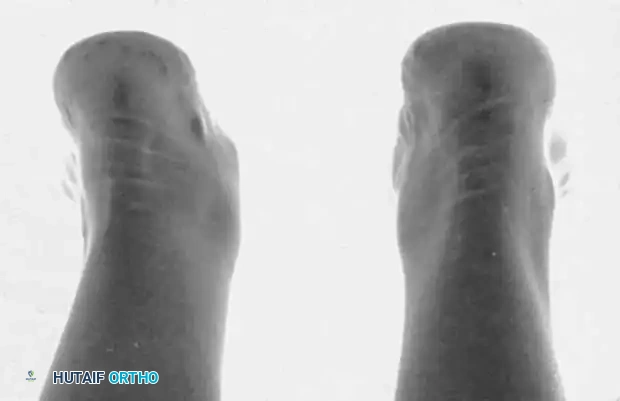
تتم مقارنة القدم المصابة بالقدم السليمة للتأكد من وجود أي تغيرات هيكلية ناتجة عن المشكلة.
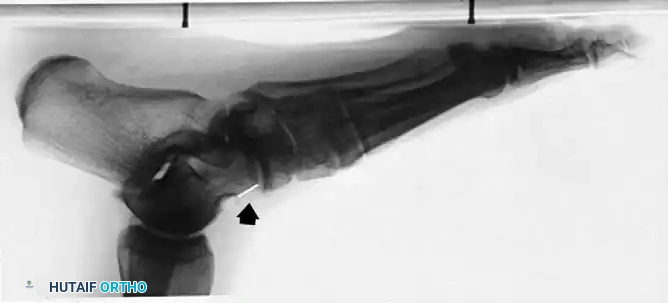
كما قد تظهر الأشعة الأمامية تباعداً في المفاصل، مما يرجح وجود تسطح في القوس الطولي للقدم.
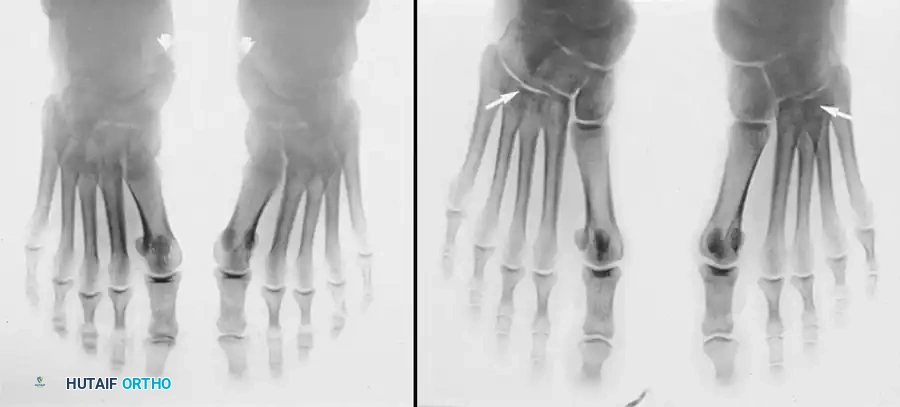
في بعض الحالات المتقدمة، قد يلاحظ الطبيب ميلان القدم الأمامية بالكامل أثناء الوقوف، وهو ما يمهد لظهور مشاكل أخرى مثل انحراف إصبع القدم الأكبر.
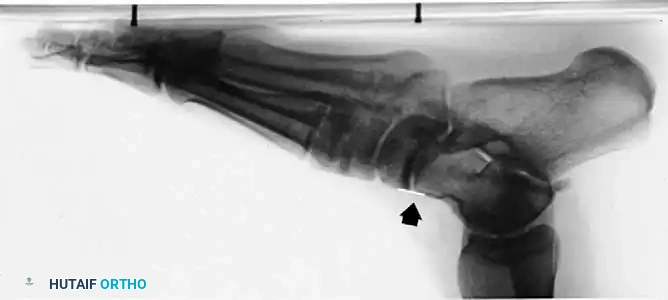
في بعض الحالات المعقدة، قد يطلب الطبيب إجراء تصوير بالرنين المغناطيسي لتقييم حالة وتر الظنبوب الخلفي بدقة، والتأكد من عدم وجود تمزقات شديدة، وتقييم مدى الالتهاب في الوصلة الغضروفية.
خيارات العلاج غير الجراحي
في معظم الحالات، يبدأ الطبيب بخطة علاج تحفظية غير جراحية تهدف إلى تخفيف الألم، وتقليل الالتهاب، وإراحة الأنسجة المتضررة. تتضمن الخيارات العلاجية غير الجراحية ما يلي
التثبيت والراحة
في حالة التعرض لإصابة حادة أدت إلى ظهور الأعراض، يُنصح بشدة بتثبيت القدم باستخدام جبيرة طبية أو حذاء المشي المخصص لفترة تتراوح بين ستة إلى ثمانية أسابيع. يمنع هذا التثبيت الحركة في المنطقة المصابة ويسمح للالتهاب بالزوال وللأنسجة بالشفاء.
تعديل الأحذية واستخدام الدعامات
يجب على المريض تجنب ارتداء الأحذية الضيقة التي تضغط على البروز العظمي. بدلاً من ذلك، يُنصح باستخدام أحذية واسعة ومريحة. كما يمكن استخدام دعامات قوس القدم المخصصة لتخفيف الضغط عن وتر الظنبوب الخلفي وتوفير دعم إضافي للقدم.
العلاج الطبيعي والأدوية
يمكن أن تساعد جلسات العلاج الطبيعي في تقوية عضلات الساق والقدم، وتحسين مرونة الأوتار. كما يمكن استخدام الأدوية المضادة للالتهابات غير الستيرويدية لتخفيف الألم والتورم خلال فترات التهيج الحاد.
العلاج الجراحي وعملية كيدنر
إذا استمر الألم والخلل الوظيفي بالرغم من الالتزام التام بالعلاج التحفظي لفترة كافية، فإن التدخل الجراحي يصبح الخيار الأمثل لاستعادة جودة حياة المريض. تعتبر عملية كيدنر هي الإجراء الجراحي الذهبي والمعتمد عالمياً لعلاج هذه الحالة.
الهدف الأساسي من عملية كيدنر هو إزالة العظمة الزائدة المسببة للألم، وإعادة توجيه وتر الظنبوب الخلفي لتعزيز وظيفته الداعمة للقدم.
خطوات عملية كيدنر بالتفصيل
تُجرى العملية عادة تحت التخدير العام أو النصفي. يقوم الجراح بعمل شق طولي صغير على الجهة الداخلية لمنتصف القدم، مباشرة فوق البروز العظمي. يتم تشريح الأنسجة بعناية فائقة لحماية الأعصاب والأوعية الدموية المحيطة.
بعد الوصول إلى وتر الظنبوب الخلفي، يتم شق غلاف الوتر لكشف العظم الزورقي الإضافي. يقوم الجراح بفصل الوتر بعناية عن العظمة الزائدة، ثم يتم استئصال هذه العظمة بالكامل وإزالتها من القدم.
بعد إزالة العظمة، يتم تحضير سطح العظم الزورقي الأساسي لضمان التصاق الوتر به بشكل جيد. يتم سحب وتر الظنبوب الخلفي وتثبيته بقوة في العظم الأصلي باستخدام خيوط جراحية متينة أو خطاطيف عظمية مخصصة. يضمن هذا التثبيت استعادة الوتر لشدته ووظيفته الطبيعية. أخيراً، يتم إغلاق الجرح بطبقات تجميلية دقيقة.
الإجراءات الجراحية الإضافية لحالات تفلطح القدم الشديد
من الضروري أن يدرك المريض أن مجرد إزالة العظم الزورقي الإضافي لن يصحح التشوه الهيكلي الشديد لقوس القدم إذا كان المريض يعاني من تفلطح قدم قاسي. في الحالات التي يصاحب فيها العظم الزورقي الإضافي هبوط شديد في قوس القدم، قد يتطلب الأمر إجراء جراحات إضافية لتقويم العظام، مثل إطالة العمود الجانبي للقدم عبر قطع عظم الكعب وإدراج طعم عظمي لإعادة بناء القوس الطولي بشكل هندسي سليم.
التعافي وما بعد الجراحة
تعتبر فترة النقاهة والالتزام بتعليمات الطبيب بعد الجراحة من أهم عوامل نجاح العملية ومنع عودة الأعراض. يتطلب التعافي التام صبراً ووقتاً، حيث تمر فترة ما بعد الجراحة بعدة مراحل
جدول زمني لبرنامج التعافي
| الفترة الزمنية | الإجراءات الطبية والتأهيلية |
|---|---|
| الأسابيع الأربعة الأولى | يتم وضع القدم في جبيرة صلبة. يُمنع المريض تماماً من تحميل الوزن على القدم المصابة لضمان التئام الوتر بالعظم. |
| من الأسبوع الرابع إلى الثامن | يتم استبدال الجبيرة الأولية بجبيرة أقصر أو حذاء طبي مخصص. يُسمح للمريض بالبدء في تحميل الوزن بشكل جزئي وتدريجي باستخدام العكازات. |
| من الأسبوع الثامن إلى العاشر | يتم إزالة الجبيرة، ويُسمح للمريض بتحميل الوزن بالكامل مع الاستمرار في ارتداء حذاء داعم أو حذاء المشي الطبي. |
| بعد الأسبوع العاشر | يتم الانتقال إلى ارتداء أحذية رياضية مريحة مزودة بدعامات قوس قدم مخصصة. يبدأ المريض في العودة التدريجية للأنشطة اليومية الطبيعية. |
نصيحة طبية هامة
يجب أن يدرك المريض أن التعافي الكامل واختفاء الألم بشكل نهائي في موقع الجراحة قد يستغرق من ستة إلى اثني عشر شهراً. النتائج السريرية تؤكد أن عملية كيدنر فعالة جداً في القضاء على الألم الناتج عن البروز العظمي، وتسمح للمرضى بالعودة إلى حياتهم الطبيعية دون قيود حركية.
الأسئلة الشائعة حول العظم الزورقي الإضافي
هل العظم الزورقي الإضافي ورم
لا، العظم الزورقي الإضافي ليس ورماً خبيثاً أو حميداً. هو ببساطة قطعة عظمية زائدة تكونت أثناء مرحلة التطور الجنيني والنمو ولم تندمج مع العظمة الأصلية. هي حالة حميدة تماماً ولا تتحول إلى أورام.
هل يمكن أن يختفي العظم الإضافي من تلقاء نفسه
بمجرد اكتمال نمو العظام في مرحلة البلوغ، لا يمكن للعظمة الزائدة أن تختفي أو تذوب من تلقاء نفسها. ومع ذلك، يمكن للأعراض والألم أن تختفي تماماً مع العلاج التحفظي والراحة دون الحاجة لإزالة العظمة.
هل يسبب العظم الزورقي الإضافي تفلطح القدم
العلاقة المباشرة بين وجود العظمة وتفلطح القدم لا تزال محل نقاش طبي. الغالبية العظمى ممن لديهم هذه العظمة يمتلكون قوس قدم طبيعي. ولكن في حال حدوث التهاب أو خلل في وتر الظنبوب الخلفي المرتبط بالعظمة، قد يؤدي ذلك إلى ضعف في دعم القوس وتسطح القدم بمرور الوقت.
متى تصبح الجراحة ضرورة ملحة
نلجأ للتدخل الجراحي فقط عندما يستمر الألم الشديد والالتهاب لفترات طويلة تؤثر على جودة حياة المريض وقدرته على المشي أو ممارسة الرياضة، وذلك بعد فشل جميع محاولات العلاج التحفظي من جبائر وأدوية وعلاج طبيعي لعدة أشهر.
ما هي نسبة نجاح عملية كيدنر
تعتبر نسبة نجاح عملية كيدنر عالية جداً. تشير الدراسات الطبية إلى أن الغالبية العظمى من المرضى (أكثر من تسعين بالمائة) يتخلصون من الألم تماماً بعد الجراحة وفترة التعافي، ويعودون لممارسة أنشطتهم الطبيعية دون أي قيود.
هل سأمشي بشكل طبيعي بعد الجراحة
نعم، بعد انتهاء فترة التعافي المحددة والتئام الأنسجة، ستتمكن من المشي بشكل طبيعي تماماً وبدون ألم. قد يتطلب الأمر جلسات علاج طبيعي لاستعادة قوة العضلات ومرونة المفصل لتسريع العودة للمشي الطبيعي.
هل يمكن العودة لممارسة الرياضة بعد العملية
بالتأكيد. الهدف الأساسي من الجراحة هو إعادة المريض لمستوى نشاطه الطبيعي. بعد مرور الفترة الكافية للشفاء (عادة من ستة إلى تسعة أشهر) وموافقة الطبيب المعالج، يمكن للمريض العودة لممارسة كافة الرياضات بما فيها الجري.
هل تظهر هذه الحالة في قدم واحدة أم في القدمين
في كثير من الحالات، يوجد العظم الزورقي الإضافي في كلتا القدمين. ولكن من الشائع جداً أن تظهر الأعراض والألم في قدم واحدة فقط، غالباً نتيجة تعرض تلك القدم لإصابة معينة أو إجهاد ميكانيكي أكبر.
هل استخدام الفرشات الطبية إلزامي مدى الحياة
الفرشات الطبية ودعامات قوس القدم تعتبر جزءاً هاماً من العلاج التحفظي، وكذلك خلال مرحلة التعافي بعد الجراحة. بعد التعافي التام، قد ينصح الطبيب بالاستمرار في استخدامها في الأحذية الرياضية لتوفير راحة إضافية ومنع إجهاد القدم، لكنها ليست إلزامية في كل الأوقات.
هل العلاج بالليزر أو الموجات التصادمية فعال
تعتبر هذه العلاجات من الخيارات المساعدة في الطب الطبيعي لتخفيف الالتهاب وتنشيط الدورة الدموية في الأنسجة المحيطة، وقد توفر راحة مؤقتة لبعض المرضى، لكنها لا تعالج المشكلة الميكانيكية الأساسية (الوصلة الغضروفية الممزقة أو العظمة البارزة) ولا تعتبر بديلاً عن التثبيت أو الجراحة في الحالات المستعصية.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك