الورم ذو الخلايا العملاقة في الغشاء الزليلي الوتري (PVNS): دليلك الشامل للتشخيص والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
الورم ذو الخلايا العملاقة في الغشاء الزليلي الوتري (PVNS) هو حالة نادرة تتسبب في نمو غير طبيعي للغشاء الزليلي للمفاصل. يشمل علاجه الأساسي الاستئصال الجراحي الكامل للغشاء الزليلي المصاب، وقد تُستخدم علاجات مساعدة كالعلاج الإشعاعي أو الأدوية الموجهة للحد من الانتكاس.
الخلاصة الطبية السريعة: الورم ذو الخلايا العملاقة في الغشاء الزليلي الوتري (PVNS) هو حالة نادرة تتسبب في نمو غير طبيعي للغشاء الزليلي للمفاصل. يشمل علاجه الأساسي الاستئصال الجراحي الكامل للغشاء الزليلي المصاب، وقد تُستخدم علاجات مساعدة كالعلاج الإشعاعي أو الأدوية الموجهة للحد من الانتكاس.
مقدمة: فهم الورم ذي الخلايا العملاقة في الغشاء الزليلي الوتري (PVNS)
يُعرف الورم ذو الخلايا العملاقة في الغشاء الزليلي الوتري (Tenosynovial Giant Cell Tumor - TGCT) حاليًا بهذا الاسم الأكثر دقة من قبل منظمة الصحة العالمية، بعد أن كان يُعرف سابقًا باسم التهاب الغشاء الزليلي المصطبغ العقدي (Pigmented Villonodular Synovitis - PVNS). هذه الحالة هي اضطراب تكاثري نادر وحميد، ولكنه عدواني محليًا، يصيب الغشاء الزليلي الذي يبطن المفاصل والأوتار. يتميز هذا الورم بنمو زائد للغشاء الزليلي على شكل زغابات أو عقيدات، وغالبًا ما يترافق بترسبات الهيموسيديرين (صبغة الدم)، وخلايا ماكروفاغ مليئة بالدهون، وخلايا عملاقة متعددة النوى، وخلايا التهابية.
يُعد فهم هذه الحالة أمرًا بالغ الأهمية، خاصة وأن أعراضها قد تكون خادعة وتؤدي إلى تأخر التشخيص. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، من الرواد في تشخيص وعلاج هذه الحالات المعقدة، ويقدم رعاية متخصصة تعتمد على أحدث المعارف الطبية.
أشكال الورم ذي الخلايا العملاقة في الغشاء الزليلي الوتري
يظهر الورم ذو الخلايا العملاقة في الغشاء الزليلي الوتري في شكلين رئيسيين:
- الورم ذو الخلايا العملاقة الموضعي (Localized TGCT): كان يُعرف سابقًا باسم "ورم الخلايا العملاقة لغمد الوتر". عادة ما يكون هذا الشكل آفة محددة جيدًا تنشأ من أغلفة الأوتار أو الغشاء الزليلي للمفصل، وهو أكثر شيوعًا في المفاصل الصغيرة (مثل الأصابع وأصابع القدم). غالبًا ما يكون أقل عدوانية وأسهل في العلاج.
- الورم ذو الخلايا العملاقة المنتشر (Diffuse TGCT): كان يُعرف سابقًا باسم "التهاب الغشاء الزليلي المصطبغ العقدي (PVNS)". يتميز هذا الشكل بانتشار واسع للورم داخل المفصل أو الكيس الزليلي أو غمد الوتر. يُعد هذا الشكل أكثر عدوانية، وأكثر عرضة للانتكاس، وغالبًا ما يسبب تدميرًا كبيرًا للمفصل إذا لم يتم علاجه بشكل فعال. هذا المقال سيركز بشكل أساسي على هذا الشكل المنتشر نظرًا لتعقيداته.
انتشار الورم ذي الخلايا العملاقة المنتشر (PVNS)
يُقدر معدل الإصابة السنوي بالورم ذي الخلايا العملاقة المنتشر بحوالي 1.8 إلى 5 حالات لكل مليون شخص. يصيب هذا الورم عادة الأفراد في عقود حياتهم الثالثة إلى الخامسة، مع ميل طفيف للإصابة لدى الإناث. على الرغم من أن أي مفصل زليلي يمكن أن يتأثر، إلا أن مفصل الركبة هو الأكثر إصابة، حيث يشكل حوالي 80% من الحالات، يليه مفصل الورك والكاحل والكتف والمرفق. وفي حالات نادرة، قد يحدث الورم خارج المفصل في أغلفة الأوتار والأكياس الزليلية.
التشريح والآثار الميكانيكية الحيوية للمفاصل المتأثرة
يُعد فهم التشريح الجراحي والآثار الميكانيكية الحيوية للورم ذي الخلايا العملاقة في الغشاء الزليلي الوتري أمرًا بالغ الأهمية للتشخيص الدقيق والإدارة الفعالة. يؤثر هذا الورم بشكل أساسي على الغشاء الزليلي، وهو بطانة رقيقة وناعمة مسؤولة عن تليين المفاصل وتوفير العناصر الغذائية للغضروف المفصلي.
التغيرات المرضية في الغشاء الزليلي
السمة المميزة للورم ذي الخلايا العملاقة هي النمو التكاثري للغشاء الزليلي. على المستوى العياني (بالعين المجردة)، يظهر الغشاء الزليلي سميكًا، بلون بني محمر، وقد يُظهر نتوءات زغابية (تشبه الأصابع) أو عقيدية (تشبه الأورام). يمكن أن تتراوح هذه النتوءات من آفات صغيرة ومحددة في الشكل الموضعي إلى انتشار واسع النطاق في الشكل المنتشر، مما يؤدي إلى تغلغل في جميع تجاويف المفصل.
على المستوى النسيجي المرضي، يُظهر الغشاء الزليلي مجموعة مميزة من السمات:
- تكاثر الخلايا الزليلية: خلايا أحادية النواة تشبه الخلايا النسيجية.
- ترسب الهيموسيديرين: وهو حديد تم ابتلاعه بواسطة الخلايا، مما يؤدي إلى التلون البني المميز للنسيج. يُعد هذا دليلًا تشخيصيًا حاسمًا، ويعكس النزيف المجهري المتكرر داخل الآفة.
- خلايا عملاقة متعددة النوى: خلايا عملاقة تشبه الخلايا الآكلة للعظم.
- خلايا ماكروفاغ رغوية: خلايا نسيجية مليئة بالدهون.
- خلايا التهابية: مثل الخلايا الليمفاوية والبلازما.
تؤدي هذه العناصر الخلوية والتكاثر الوعائي المرتبط بها إلى تأثير كتلي، وتجمع السوائل داخل المفصل (انصباب مفصلي)، وفي النهاية، تغيرات مدمرة داخل المفصل.
اعتبارات خاصة بالمفصل
تختلف الأعراض والآثار والتحديات الجراحية بناءً على المفصل المصاب:
مفصل الركبة
- يُعد مفصل الركبة الأكثر شيوعًا للإصابة، ولديه بطانة زليلية واسعة مع حجرات متعددة: الجراب فوق الرضفة، الميزابان الإنسي والوحشي، الشق بين اللقمتين، والحجرة الخلفية.
- يمكن أن يصيب الورم ذو الخلايا العملاقة المنتشر في الركبة جميع هذه المناطق، مما يؤدي إلى تضخم واسع النطاق للغشاء الزليلي. قد تكون الحجرة الخلفية، وخاصة الجيوب الخلفية الإنسية والخلفية الوحشية، صعبة الوصول جراحيًا.
- يمكن للغشاء الزليلي المتكاثر أن يغزو الغضروف المفصلي مباشرة، مما يؤدي إلى فقدان الغضروف، وتآكل العظم تحت الغضروف، والذي يظهر على شكل "تآكل صدفي" مميز أو أكياس على التصوير.
- تنشأ الأعراض الميكانيكية من انحشار النتوءات الزغابية أو الكتل العقيدية داخل المفصل، خاصة في الشق بين اللقمتين أو المفصل الرضفي الفخذي.
مفصل الورك
- يُعد مفصل الورك مفصلاً عميقًا ومقيدًا، مما يجعل التقييم التشخيصي والوصول الجراحي أكثر صعوبة.
- يمكن أن يسبب الورم ذو الخلايا العملاقة في الورك ألمًا تدريجيًا في منطقة الأربية، وغالبًا ما يتم تشخيصه خطأً على أنه انحشار فخذي حقي أو التهاب مفاصل مبكر.
- يمكن أن يؤدي تكاثر الغشاء الزليلي إلى تمدد المحفظة، مما يؤدي في النهاية إلى تآكل ضغطي لرأس الفخذ والحق، والذي يظهر على شكل أكياس كبيرة ومحددة جيدًا تحت الغضروف، وغالبًا ما تكون متعددة التجاويف وتحتوي على الهيموسيديرين.
- قد يكون الوصول إلى الجوانب الخلفية والسفلية لمفصل الورك صعبًا، حتى بالمنظار، وغالبًا ما يتطلب جراحة مفتوحة أو خلعًا جراحيًا للورك لإجراء استئصال كامل للغشاء الزليلي.
مفصل الكاحل والقدم
- غالبًا ما يصيب مفاصل الكاحل (tibiotalar)، أو تحت الكاحل (subtalar)، أو الكاحلي الزورقي (talonavicular)، أو أغلفة الأوتار (مثل وتر العضلة المثنية الطويلة لإبهام القدم).
- يمكن أن يسبب ألمًا وتورمًا وتيبسًا في مؤخرة القدم والكاحل. تُعد التآكلات العظمية شائعة حول عظم الكاحل والساق البعيدة.
- غالبًا ما يتطلب الوصول بوابات تنظيرية متعددة أو تقنيات تنظيرية/مفتوحة مجتمعة، خاصة في حالة إصابة المفصل تحت الكاحل.
مفصلا الكتف والمرفق
- أقل شيوعًا، ولكنهما يمكن أن يسببا ألمًا وتيبسًا وانصبابات متكررة.
- يمكن أن تحاكي إصابة الكتف أمراضًا أخرى مثل تمزق الكفة المدورة أو التهاب المحفظة اللاصق. قد تظهر إصابة المرفق بتقييد في الحركة وتورم متكرر.
العواقب الميكانيكية الحيوية
تنشأ الطبيعة التدميرية للورم ذي الخلايا العملاقة المنتشر من عدة عوامل ميكانيكية حيوية:
- تأثير الكتلة والانحشار: يمكن للغشاء الزليلي المتكاثر أن يعيق حركة المفصل ميكانيكيًا، مما يؤدي إلى التيبس والأعراض الميكانيكية (مثل الانغلاق أو التعليق).
- تآكل الغضروف والعظم تحت الغضروف: يؤدي إطلاق الإنزيمات المحللة للبروتين بواسطة الخلايا الورمية، بالإضافة إلى التآكل الضغطي المباشر، إلى تلف لا رجعة فيه للغضروف المفصلي والعظم تحت الغضروف. يمكن أن يظهر هذا على شكل تآكلات حول المفصل، وأكياس، وتضيق في مساحة المفصل، مما يحاكي التهاب المفاصل المتقدم ولكن غالبًا مع انصبابات غير متناسبة.
- عدم استقرار المفصل: يمكن أن يساهم الانتشار الواسع للغشاء الزليلي وارتخاء الأربطة الثانوي للالتهاب المزمن والانصباب في عدم استقرار المفصل، خاصة في الركبة.
- النزيف المفصلي المتكرر: يمكن أن يؤدي ترسب الهيموسيديرين داخل الغشاء الزليلي ومحفظة المفصل إلى تهيج الأنسجة المحيطة، مما يساهم في الالتهاب المزمن والألم، ويزيد من النشاط المحلل للبروتين.
يُعد التشخيص المبكر والدقيق أمرًا حاسمًا للتخفيف من هذه العمليات المدمرة والحفاظ على وظيفة المفصل.
أسباب وأعراض الورم ذي الخلايا العملاقة في الغشاء الزليلي الوتري
قد يكون الورم ذو الخلايا العملاقة في الغشاء الزليلي الوتري (PVNS) تحديًا في التشخيص بسبب بدايته البطيئة وأعراضه غير المحددة. ومع ذلك، فإن فهم الأسباب المحتملة والأعراض الشائعة يمكن أن يساعد في التعرف المبكر على الحالة.
الأسباب المحتملة للورم ذي الخلايا العملاقة
لا يزال سبب الورم ذي الخلايا العملاقة في الغشاء الزليلي الوتري قيد البحث. بينما كان يُعتقد تاريخيًا أنه حالة التهابية، تدعم الأدلة الحالية عملية ورمية (سرطانية حميدة) وليست تفاعلًا التهابيًا. السمة المميزة، خاصة في الشكل المنتشر، هي الإفراط في التعبير عن عامل تحفيز المستعمرات 1 (CSF1) بسبب انتقال كروموسومي محدد، t(1;2)(p13;q37). يؤدي هذا الانتقال إلى اندماج جين COL6A3 وجين CSF1 ، مما يدفع تكاثر الخلايا البلعمية المعبرة عن مستقبل CSF1 داخل الآفة. وقد فتح هذا الفهم آفاقًا للعلاجات المستهدفة.
ببساطة، هناك تغير جيني صغير يحدث في بعض الخلايا، يجعلها تنتج كميات كبيرة من بروتين معين (CSF1). هذا البروتين يحفز خلايا أخرى (الماكروفاغ) على النمو والتكاثر بشكل مفرط داخل المفصل، مما يؤدي إلى تكوين الورم.
الأعراض الشائعة للورم ذي الخلايا العملاقة
غالبًا ما تظهر أعراض الورم ذي الخلايا العملاقة في الغشاء الزليلي الوتري بشكل تدريجي ومخادع، مما يؤدي إلى تأخر التشخيص. عادة ما يبلغ المرضى عن:
- الألم: غالبًا ما يكون ألمًا خفيفًا، مؤلمًا، ويتفاقم مع النشاط. قد لا يكون الألم شديدًا في البداية، مما يجعله يُشتبه في أنه مجرد إجهاد أو التهاب مفاصل بسيط.
- التورم: وهو سمة مميزة، غالبًا ما يكون مزمنًا، ومتزايدًا، ومقاومًا للعلاجات التحفظية مثل الراحة أو مضادات الالتهاب. قد تكون الانصبابات المفصلية (تجمع السوائل) نزفية، أي تحتوي على دم.
- الأعراض الميكانيكية: مثل الانغلاق (عدم القدرة على تحريك المفصل بشكل كامل)، أو التعليق (الشعور بأن المفصل يلتصق)، أو عدم الاستقرار، وذلك بسبب تضخم الغشاء الزليلي أو وجود عقيدات داخل المفصل تعيق حركته الطبيعية.
- تقييد نطاق الحركة (ROM): بسبب الألم، أو التورم، أو الانحشار الميكانيكي الناتج عن النمو الزائد للأنسجة داخل المفصل.
- الفرقعة (Crepitus): أقل شيوعًا، ولكن يمكن أن تحدث مع تآكل الغضروف المتقدم، حيث يشعر المريض أو يسمع صوت احتكاك أو فرقعة عند تحريك المفصل.
يُعد النزيف المفصلي المتكرر (hemarthrosis) على وجه الخصوص مؤشرًا قويًا على وجود الورم ذي الخلايا العملاقة، خاصة في غياب إصابة سابقة أو اضطراب في تخثر الدم. إن البداية التدريجية والأعراض غير المحددة غالبًا ما تؤدي إلى تشخيص خاطئ على أنه التهاب مفاصل عظمي، أو مشكلة في الغضروف الهلالي، أو التهاب مفاصل التهابي، مما يؤخر العلاج النهائي وقد يسمح بتدمير إضافي للمفصل. لذلك، فإن درجة عالية من الشك والاشتباه أمر بالغ الأهمية للتعرف المبكر على الحالة.
الأستاذ الدكتور محمد هطيف يؤكد على أن أي تورم مفصلي مزمن، خاصة إذا كان مصحوبًا بألم ونزيف متكرر داخل المفصل بدون سبب واضح، يجب أن يثير الشك حول هذا الورم، ويدعو إلى إجراء فحوصات متخصصة.
تشخيص الورم ذي الخلايا العملاقة في الغشاء الزليلي الوتري
يُعد التشخيص الدقيق والمبكر للورم ذي الخلايا العملاقة في الغشاء الزليلي الوتري (PVNS) أمرًا حاسمًا لمنع تدهور المفصل والحفاظ على وظيفته. يعتمد التشخيص على مجموعة من الفحوصات السريرية والتصويرية، وفي بعض الأحيان، خزعة الأنسجة.
الفحص السريري والتاريخ المرضي
يبدأ التشخيص بأخذ تاريخ مرضي مفصل من المريض، مع التركيز على:
- بداية الأعراض: متى بدأت؟ هل كانت تدريجية أم مفاجئة؟
- مدة الأعراض: هل هي مزمنة؟
- طبيعة الألم: هل هو خفيف، حاد، نابض؟ هل يتفاقم مع النشاط؟
- التورم: هل هو مستمر أم متقطع؟ هل يزداد حجمه؟
- الأعراض الميكانيكية: هل هناك انغلاق، تعليق، أو شعور بعدم الاستقرار في المفصل؟
- العلاجات السابقة: وما مدى فعاليتها.
يلي ذلك فحص سريري شامل للمفصل المصاب لتقييم:
- الانصباب المفصلي (السوائل): هل يوجد تورم ناتج عن تجمع السوائل؟
- الألم عند اللمس: هل هناك مناطق مؤلمة؟
- نطاق الحركة: هل هو محدود؟
- استقرار المفصل: هل المفصل مستقر أم يعاني من ارتخاء؟
الفحوصات التصويرية: مفتاح التشخيص
تُعد الفحوصات التصويرية حجر الزاوية في تشخيص الورم ذي الخلايا العملاقة في الغشاء الزليلي الوتري، حيث توفر معلومات قيمة حول مدى انتشار المرض وتأثيره على المفصل.
1. صور الأشعة السينية العادية (Plain Radiographs)
- غالبًا ما تكون طبيعية في المراحل المبكرة من المرض.
- في المراحل المتأخرة، قد تظهر نتائج مثل انصباب المفصل، وتضيق مساحة المفصل (في الحالات المتقدمة)، وتآكلات، وأكياس تحت الغضروف، ونادرًا، تكلسات.
- يُعد "التآكل الصدفي" للعظم تحت الغضروف سمة مميزة، خاصة في مفصل الورك.
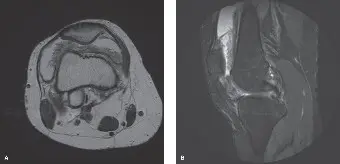
2. التصوير بالرنين المغناطيسي (MRI) – المعيار الذهبي
- يُعد التصوير بالرنين المغناطيسي (MRI) المعيار الذهبي للتشخيص وتقييم مدى انتشار الورم.
-
السمات الرئيسية:
- إشارة منخفضة ومنتشرة على صور T1 و T2: وذلك بسبب ترسب الهيموسيديرين (تأثير شبه مغناطيسي). تُعد هذه النتيجة هي الأكثر تميزًا. تظهر "الومضات" على تسلسلات صدى التدرج (T2*) وهي شديدة التحديد لوجود الهيموسيديرين.
- تضخم/تكاثر الغشاء الزليلي: غالبًا ما يكون منتشرًا وغير منتظم.
- انصباب المفصل: بكميات متفاوتة.
- فقدان الغضروف المفصلي وتآكلات/أكياس تحت الغضروف: مما يشير إلى مرض مدمر.
- تعزيز بعد حقن الصبغة (التباين): تعزيز متوسط إلى ملحوظ للغشاء الزليلي المتكاثر.
- يسمح التصوير بالرنين المغناطيسي بتحديد دقيق لموقع المرض (أمامي، خلفي، داخل المفصل، خارج المفصل)، مما يساعد بشكل كبير في التخطيط الجراحي.
3. التصوير المقطعي المحوسب (CT)
- مفيد لتقييم التآكلات العظمية، وتغلغل القشرة العظمية، والتكلس، خاصة إذا كان يُفكر في إجراء قطع عظمي جراحي أو استبدال مفصل.
- أقل حساسية لأمراض الأنسجة الرخوة من التصوير بالرنين المغناطيسي.
4. الموجات فوق الصوتية (Ultrasound)
- يمكن أن تحدد تضخم الغشاء الزليلي والانصباب، وتوجيه الشفط أو الخزعة، ولكنها تفتقر إلى التفاصيل الشاملة التي يوفرها التصوير بالرنين المغناطيسي.
خزعة الأنسجة لتأكيد التشخيص
بينما غالبًا ما تكون نتائج التصوير بالرنين المغناطيسي واضحة، إلا أن التشخيص النسيجي (الحصول على عينة من الأنسجة وفحصها) غالبًا ما يُطلب، خاصة في الحالات غير النمطية أو قبل التدخل الجراحي الكبير.
- خزعة بالمنظار: تسمح بالرؤية المباشرة وأخذ عينات موجهة.
- خزعة بالإبرة الموجهة بالتصوير: تتم عن طريق الجلد، وهي مفيدة للآفات العميقة.
- خزعة مفتوحة: إذا كانت الطرق الأخرى غير حاسمة أو للكتل التي يسهل الوصول إليها.
يؤكد فحص الأنسجة المرضي التشخيص، حيث يُظهر خلايا ماكروفاغ مليئة بالهيموسيديرين، وخلايا عملاقة، وتكاثر الغشاء الزليلي.
في صنعاء، يعتمد الأستاذ الدكتور محمد هطيف على أحدث تقنيات التصوير، وخاصة الرنين المغناطيسي، لضمان تشخيص دقيق وشامل، ويوجه المرضى إلى أفضل مسار علاجي بناءً على هذه النتائج.
خيارات علاج الورم ذي الخلايا العملاقة في الغشاء الزليلي الوتري
يعتبر علاج الورم ذي الخلايا العملاقة المنتشر في الغشاء الزليلي الوتري (PVNS) جراحيًا بشكل أساسي، نظرًا لطبيعته التدريجية والتدميرية. يقتصر العلاج غير الجراحي عمومًا على تخفيف الأعراض أو كعلاج مساعد للجراحة.
متى يكون العلاج ضروريًا؟
المؤشر الأساسي لعلاج الورم ذي الخلايا العملاقة المنتشر هو وجود أعراض مع تشخيص مؤكد. تشمل الأعراض عادةً:
- ألم مفصلي مستمر أو متفاقم.
- تورم/انصباب مفصلي مزمن أو متكرر.
- أعراض ميكانيكية مثل الانغلاق، التعليق، أو الارتخاء.
-
تقييد تدريجي في نطاق حركة المفصل.
*
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك