التهاب الغشاء الزليلي المصطبغ العقدي (PVNS) في الركبة: دليل شامل للتشخيص والعلاج مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
التهاب الغشاء الزليلي المصطبغ العقدي (PVNS) هو حالة حميدة تؤثر على بطانة المفاصل، خاصة الركبة، مسببة الألم والتورم. يتطلب تشخيصًا دقيقًا بالرنين المغناطيسي والخزعة، وعلاجه الأساسي هو الاستئصال الجراحي الكامل للغشاء الزليلي لتقليل خطر التكرار، مع متابعة دقيقة لضمان التعافي الأمثل.
الخلاصة الطبية السريعة: التهاب الغشاء الزليلي المصطبغ العقدي (PVNS) هو حالة حميدة تؤثر على بطانة المفاصل، خاصة الركبة، مسببة الألم والتورم. يتطلب تشخيصًا دقيقًا بالرنين المغناطيسي والخزعة، وعلاجه الأساسي هو الاستئصال الجراحي الكامل للغشاء الزليلي لتقليل خطر التكرار، مع متابعة دقيقة لضمان التعافي الأمثل.
مقدمة
يُعد مفصل الركبة أحد أهم المفاصل في جسم الإنسان، حيث يتحمل وزن الجسم ويُمكننا من الحركة والقيام بالأنشطة اليومية المتعددة. ولكن، قد يتعرض هذا المفصل لبعض الحالات النادرة التي تؤثر على جودته ووظيفته، ومنها "التهاب الغشاء الزليلي المصطبغ العقدي" والمعروف اختصارًا بـ (PVNS). هذه الحالة، رغم كونها حميدة وليست سرطانية، إلا أنها تتسم بطبيعة عدوانية محليًا، مما يعني أنها تنمو وتنتشر داخل المفصل، مسببة الألم والتورم وتلفًا محتملاً للمفصل إذا لم يتم تشخيصها وعلاجها بشكل صحيح.
يهدف هذا الدليل الشامل إلى تقديم معلومات مفصلة وموثوقة حول التهاب الغشاء الزليلي المصطبغ العقدي (PVNS) في الركبة، بدءًا من فهم طبيعة المفصل المصاب وصولاً إلى أحدث طرق التشخيص والعلاج والتعافي. لقد تم إعداد هذا المحتوى بعناية فائقة، مستندًا إلى أحدث الممارسات الطبية والخبرات السريرية، وبإشراف الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، الذي يُعد من أبرز المتخصصين في تشخيص وعلاج حالات الركبة المعقدة في صنعاء واليمن.
من خلال هذا الدليل، سيتعرف المرضى وذووهم على الأعراض التي يجب الانتباه إليها، أهمية التشخيص المبكر والدقيق باستخدام تقنيات التصوير المتقدمة مثل الرنين المغناطيسي، وخيارات العلاج المتاحة، بما في ذلك التدخلات الجراحية المتطورة وبرامج إعادة التأهيل. يؤكد الأستاذ الدكتور محمد هطيف على أن الفهم الشامل للحالة هو الخطوة الأولى نحو التعافي الفعال، ولهذا، نأمل أن يكون هذا الدليل مرجعًا قيمًا لكل من يبحث عن معلومات دقيقة ورعاية طبية متخصصة لهذه الحالة.
التشريح ووظيفة مفصل الركبة
لفهم التهاب الغشاء الزليلي المصطبغ العقدي (PVNS)، من الضروري أولاً فهم تشريح مفصل الركبة ووظائفه الأساسية، وخاصة دور الغشاء الزليلي.
مكونات مفصل الركبة الأساسية
مفصل الركبة هو مفصل كبير ومعقد يربط عظم الفخذ (الفخذ) بعظم الساق (الظنبوب) وعظم الرضفة (صابونة الركبة). يتكون من عدة أجزاء رئيسية تعمل معًا لتمكين الحركة وتحمل الوزن:
-
العظام:
- عظم الفخذ (الفخذ): الجزء السفلي من عظم الفخذ يتصل بالركبة.
- عظم الساق (الظنبوب): الجزء العلوي من عظم الساق يتصل بالركبة.
- الرضفة (صابونة الركبة): عظم صغير مسطح يقع أمام المفصل، يحمي المفصل ويزيد من قوة عضلات الفخذ.
-
الغضاريف:
- الغضروف المفصلي: طبقة ناعمة ومرنة تغطي نهايات العظام داخل المفصل (عظم الفخذ والظنبوب والرضفة)، مما يسمح لها بالانزلاق بسلاسة فوق بعضها البعض ويقلل الاحتكاك ويمتص الصدمات.
- الغضاريف الهلالية (المنسك): قطعتان من الغضروف على شكل حرف C تقعان بين عظم الفخذ والساق. تعمل كـ "وسائد" لامتصاص الصدمات وتوزيع الوزن وتوفير الاستقرار للمفصل.
- الأربطة: هياكل قوية ومرنة تربط العظام ببعضها البعض وتوفر الاستقرار للمفصل. تشمل الأربطة الصليبية (الأمامي والخلفي) والأربطة الجانبية (الإنسي والوحشي).
- الأوتار: تربط العضلات بالعظام، مثل وتر الرضفة الذي يربط عضلات الفخذ بالرضفة وعظم الساق.
دور الغشاء الزليلي
الغشاء الزليلي هو بطانة رقيقة وناعمة تبطن الجزء الداخلي من كبسولة المفصل (باستثناء الأسطح الغضروفية). وظيفته الرئيسية هي إنتاج السائل الزليلي، وهو سائل لزج يشبه الزيت، يقوم بعدة أدوار حيوية:
- تزييت المفصل: يقلل الاحتكاك بين الأسطح الغضروفية، مما يسمح بحركة سلسة وغير مؤلمة.
- تغذية الغضروف: يوفر العناصر الغذائية الأساسية للغضاريف المفصلية التي لا تحتوي على إمداد دم مباشر.
- امتصاص الصدمات: يساعد في توزيع الضغط داخل المفصل.
في حالة التهاب الغشاء الزليلي المصطبغ العقدي (PVNS)، يحدث نمو غير طبيعي وتكاثر لخلايا الغشاء الزليلي. هذا التكاثر يؤدي إلى سماكة الغشاء وتكوين كتل أو عقيدات، وغالبًا ما يترافق بترسبات صبغية (الحديد أو الهيموسيدرين) داخل الغشاء بسبب النزيف المتكرر داخل المفصل. هذا النمو غير الطبيعي هو ما يسبب الأعراض ويؤدي إلى تلف المفصل بمرور الوقت.
الأسباب وعوامل الخطر
على الرغم من الأبحاث المستمرة، لا يزال السبب الدقيق لالتهاب الغشاء الزليلي المصطبغ العقدي (PVNS) غير مفهوم تمامًا. ومع ذلك، يُصنف على أنه ورم حميد موضعي عدواني، مما يعني أنه ليس سرطانًا ولا ينتشر إلى أجزاء أخرى من الجسم (نقائل)، ولكنه ينمو ويتكاثر بشكل مفرط داخل المفصل، ويدمر الأنسجة المحيطة به.
طبيعة المرض
- نمو غير طبيعي: يُعتقد أن PVNS ينشأ من تكاثر غير طبيعي لخلايا الغشاء الزليلي. هذا التكاثر يؤدي إلى زيادة سمك الغشاء وتشكيل كتل (عقيدات) أو نمو على شكل "شعر" (زغابات) داخل المفصل.
- ترسبات الهيموسيدرين: السمة المميزة لـ PVNS هي وجود صبغة الهيموسيدرين (منتج ثانوي للحديد الناتج عن تحلل خلايا الدم الحمراء) داخل الخلايا الزليلية. هذا الترسب هو نتيجة للنزيف المتكرر داخل المفصل، وهو ما يفسر اللون البني الداكن أو المصطبغ الذي يلاحظ غالبًا في السائل الزليلي أو الغشاء نفسه. يُعتقد أن هذا النزيف هو جزء من طبيعة المرض نفسه.
- الخلايا العملاقة متعددة النوى: تُلاحظ هذه الخلايا عادةً في الفحص النسيجي، وهي مؤشر على الاستجابة الالتهابية والنشاط الخلوي داخل الغشاء المتضخم.
هل هناك عوامل خطر معروفة
بشكل عام، لا توجد عوامل خطر واضحة ومحددة لـ PVNS مثلما هو الحال في أمراض أخرى. على سبيل المثال، لا يرتبط المرض بالوراثة أو الإصابات السابقة أو نمط الحياة بشكل مباشر. ومع ذلك، هناك بعض الملاحظات الإحصائية:
- العمر: يصيب PVNS عادةً البالغين في الفئة العمرية من 20 إلى 50 عامًا، ولكنه يمكن أن يحدث في أي عمر.
- الجنس: لا يوجد فرق كبير في معدل الإصابة بين الذكور والإناث.
- الإصابات: على الرغم من أن بعض المرضى قد يربطون ظهور الأعراض بإصابة سابقة، إلا أنه لا يوجد دليل علمي قاطع يثبت أن الإصابة تسبب PVNS. قد تكون الإصابة مجرد عامل محفز يكشف عن وجود المرض الكامن.
- الوراثة: لا يوجد تاريخ عائلي معروف للمرض، ولا يُعتبر وراثيًا.
في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم التعامل مع كل حالة PVNS بفهم عميق لهذه الطبيعة المعقدة، مع التركيز على التشخيص الدقيق والعلاج الفعال للتحكم في نمو المرض ومنع تكراره قدر الإمكان.
الأعراض والعلامات
تظهر أعراض التهاب الغشاء الزليلي المصطبغ العقدي (PVNS) عادةً بشكل تدريجي وتزداد سوءًا بمرور الوقت. نظرًا لأن هذه الأعراض قد تتشابه مع حالات أخرى أكثر شيوعًا في الركبة (مثل تمزق الغضروف الهلالي أو التهاب المفاصل)، فإن التشخيص المبكر والدقيق يتطلب وعيًا عاليًا بهذه الحالة النادرة.
الأعراض الشائعة لـ PVNS في الركبة
يُقدم المريض عادةً بشكاوى تستمر لعدة أشهر أو حتى سنوات، وتشمل:
-
الألم:
- يبدأ الألم عادةً بشكل خفيف وغير محدد.
- يزداد تدريجيًا ليصبح أكثر ثباتًا وحدّة.
- قد يزداد الألم مع الأنشطة التي تتطلب ثني الركبة أو حمل الوزن، مثل القرفصاء أو صعود الدرج.
- قد يكون الألم منتشرًا في جميع أنحاء الركبة بدلاً من أن يكون في نقطة محددة.
-
التورم (الارتشاح المفصلي):
- يُعد التورم المتكرر أو المستمر في الركبة أحد أبرز العلامات.
- قد يكون التورم غير مؤلم في البداية، ولكنه يصبح أكثر إزعاجًا مع تفاقم الحالة.
- في كثير من الحالات، يكون السائل المتجمع في المفصل "مدممًا" أو "مصطبغًا باللون البني المحمر" بسبب وجود الدم والهيموسيدرين، وهذه علامة قوية على PVNS.
-
الأعراض الميكانيكية:
- الاحتباس أو التكلبش (Catching): شعور بأن الركبة "تتوقف" أو "تتعثر" أثناء الحركة.
- عدم الثبات أو الانهيار (Giving Way): شعور بأن الركبة قد تنهار فجأة، مما يؤدي إلى فقدان السيطرة.
- الفرقعة أو الطقطقة (Crepitus): سماع أو الشعور بفرقعة أو طقطقة داخل المفصل أثناء الحركة.
-
تحدُّد نطاق الحركة:
- صعوبة في ثني الركبة بالكامل أو مدها بالكامل.
- قد تتطور حالة "انثناء الركبة الثابت" (flexion contracture)، حيث لا يستطيع المريض مد الركبة بالكامل.
- يُعزى تحدد الحركة إلى تضخم الغشاء الزليلي ووجود السائل الزائد داخل المفصل.
- تصلب المفصل: خاصة بعد فترات الراحة أو في الصباح.
- الضعف العضلي: قد تلاحظ ضمورًا خفيفًا في عضلات الفخذ (العضلة الرباعية) بسبب قلة الاستخدام والألم.
تاريخ المريض والفحص السريري
عند زيارة الأستاذ الدكتور محمد هطيف في صنعاء، سيتم أخذ تاريخ مرضي مفصل، بما في ذلك:
- مدة الأعراض وتطورها: متى بدأت؟ هل تفاقمت بمرور الوقت؟
- طبيعة الألم والتورم: هل هو مستمر أم متقطع؟ ما الذي يزيده وما الذي يقلله؟
- الأعراض الأخرى: هل يوجد حمى، قشعريرة، تعرق ليلي، أو فقدان وزن غير مبرر؟ (هذه الأعراض عادةً ما تكون غائبة في PVNS، وغيابها يساعد في استبعاد أمراض أخرى).
- التاريخ الطبي السابق: هل هناك أمراض مزمنة أو سابقة؟
أما الفحص السريري للركبة، فيشمل:
- المعاينة: البحث عن أي تورم واضح، احمرار، أو ضمور عضلي.
- الجس: تحسس المفصل لتحديد مناطق الألم، وجود سائل زائد (ارتشاح)، أو سماكة في الغشاء الزليلي. في PVNS، غالبًا ما يكون هناك إحساس "إسفنجي" عند جس المفصل بسبب سماكة الغشاء.
- اختبارات نطاق الحركة: تقييم قدرة المريض على ثني ومد الركبة.
- اختبارات الثبات والأربطة: لتقييم سلامة الأربطة.
- اختبارات الغضاريف الهلالية: لتقييم أي تهيج أو تمزق محتمل في الغضاريف.
إن التقييم الدقيق لهذه الأعراض والفحص السريري الشامل هما الخطوة الأولى والحاسمة نحو توجيه التشخيص الصحيح، وهو ما يحرص عليه الأستاذ الدكتور محمد هطيف في عيادته.
التشخيص الدقيق
يُعد التشخيص الدقيق لالتهاب الغشاء الزليلي المصطبغ العقدي (PVNS) أمرًا بالغ الأهمية نظرًا لطبيعته العدوانية محليًا واحتمالية تكراره. يعتمد التشخيص على مزيج من التاريخ المرضي، الفحص السريري، فحوصات التصوير المتقدمة، وتحليل السائل المفصلي، وأخيرًا، التأكيد النسيجي عبر الخزعة.
الفحوصات التصويرية
الأشعة السينية (Plain Radiographs)
- النتائج الأولية: غالبًا ما تكون الأشعة السينية طبيعية في المراحل المبكرة من PVNS.
-
النتائج المتأخرة:
مع تطور المرض، قد تظهر الأشعة السينية علامات مثل:
- ارتشاح مفصلي متوسط: وجود سائل زائد في المفصل.
- نقص كثافة العظام (Osteopenia): ترقق خفيف ومنتشر في العظام المحيطة بالمفصل.
- تآكلات عظمية خفية: قد تظهر تآكلات صغيرة في أطراف العظام (مثل اللقمة الفخذية الإنسية أو هضبة الظنبوب القريبة)، وهي علامة مهمة تساعد في التمييز بين PVNS وحالات أخرى.
- عدم وجود تغييرات تنكسية واضحة: عادةً ما يكون الفضاء المفصلي محفوظًا في PVNS حتى المراحل المتأخرة، على عكس التهاب المفاصل التنكسي.
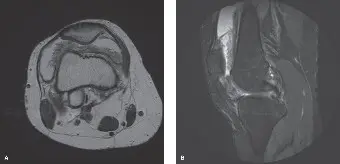
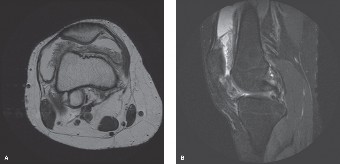
التصوير بالرنين المغناطيسي (MRI)
يُعتبر التصوير بالرنين المغناطيسي (MRI) حجر الزاوية في تشخيص PVNS وهو الأداة التصويرية الأكثر أهمية. يُمكن للرنين المغناطيسي أن يوضح التغيرات المميزة التي لا تُرى في الأشعة السينية.
-
النتائج الرئيسية في PVNS:
- تضخم الغشاء الزليلي المنتشر: يُظهر الرنين المغناطيسي تضخمًا واسع النطاق في الغشاء الزليلي، يشمل جميع أجزاء مفصل الركبة (الجيب فوق الرضفي، الميزابان الإنسي والوحشي، الشق بين اللقمتين).
- ترسبات الهيموسيدرين: هذه هي العلامة المميزة لـ PVNS. تظهر ترسبات الهيموسيدرين على شكل مناطق ذات إشارة منخفضة جدًا في تسلسلات T1 و T2، وتظهر بشكل أكثر وضوحًا مع "تأثير التفتح" (blooming artifact) في تسلسلات T2 أو GRE (gradient-recalled echo). هذا التأثير ناتج عن خصائص الحديد المغناطيسية وهو علامة مرضية مميزة* لـ PVNS.
- تآكلات العظام والغضاريف: يمكن للرنين المغناطيسي الكشف عن ترقق الغضاريف المفصلية وتآكلات العظام تحت الغضاريف، حتى لو كانت خفية في الأشعة السينية.
- الارتشاح المفصلي: وجود سائل مفصلي بكمية متوسطة إلى كبيرة، غالبًا ما يختلط بحطام ذي إشارة منخفضة يتوافق مع النزيف القديم.
- التعزيز بعد الحقن بالصبغة: يُظهر الغشاء الزليلي المتضخم تعزيزًا شديدًا بعد حقن صبغة الغادولينيوم، مما يدل على زيادة التروية الدموية والنشاط الالتهابي.

الشكل 1: صورة رنين مغناطيسي محوري (T2-مرجح مع كبح الدهون) توضح تضخمًا منتشرًا في الغشاء الزليلي مع مناطق إشارة منخفضة مميزة تشير إلى ترسب الهيموسيدرين (يكون تأثير التفتح أكثر وضوحًا في تسلسلات GRE). هذا المظهر يشير بقوة إلى التهاب الغشاء الزليلي المصطبغ العقدي.
في عيادة الأستاذ الدكتور محمد هطيف، يتم استخدام أحدث أجهزة الرنين المغناطيسي وتحليل الصور بدقة متناهية لضمان التشخيص الصحيح لـ PVNS، مما يمهد الطريق لخطة علاجية فعالة.
تحليل السائل الزليلي (Synovial Fluid Analysis)
- اللون والمظهر: غالبًا ما يكون السائل المفصلي المستخلص من الركبة المصابة بـ PVNS لونه بني داكن، مدممًا، ولزجًا.
- الخلايا: عادةً ما يكون عدد كريات الدم البيضاء (WBC) مرتفعًا بشكل معتدل (2,500-10,000 خلية/ميكرولتر)، مع نسبة عالية من الخلايا وحيدة النواة.
- الهيموسيدرين: الفحص المجهري قد يكشف عن وجود "خلايا فشل القلب" (heart failure cells) أو البلاعم المحملة بالهيموسيدرين (macrophages)، وهي خلايا بلعمية تحتوي على حبيبات الهيموسيدرين، مما يؤكد وجود نزيف سابق.
- استبعاد العدوى والنقرس: تكون مسحات جرام والمزارع سلبية (لا يوجد عدوى)، ولا توجد بلورات (مما يستبعد النقرس أو النقرس الكاذب).
الخزعة الجراحية (Biopsy)
على الرغم من أن الرنين المغناطيسي يقدم دلائل قوية، إلا أن التشخيص النهائي لـ PVNS يتطلب تأكيدًا نسيجيًا من خلال خزعة من الغشاء الزليلي. يمكن أخذ الخزعة أثناء الجراحة بالمنظار.
-
النتائج النسيجية:
يكشف الفحص المجهري عن:
- تكاثر زغابي وعقيدي: نمو الغشاء الزليلي على شكل زغابات (تراكيب تشبه الشعر) أو عقيدات (كتل).
- ترسبات الهيموسيدرين الوفيرة: وجود كميات كبيرة من الهيموسيدرين داخل الخلايا وحولها.
- خلايا عملاقة متعددة النوى: وهي خلايا كبيرة تحتوي على عدة نوى.
- خلايا رغوية (Foamy Histiocytes): خلايا بلعمية تحتوي على دهون.
- ارتشاح التهابي مزمن: وجود خلايا التهابية مزمنة.
- نشاط انقسامي منخفض: يشير إلى طبيعة حميدة.
التشخيص التفريقي
يُعد التمييز بين PVNS وحالات أخرى تسبب آلامًا وتورمًا في الركبة تحديًا. يعتمد الأستاذ الدكتور محمد هطيف على خبرته الواسعة لتقييم جميع الاحتمالات. الجدول التالي يوضح الفروقات الرئيسية بين PVNS وبعض الحالات المشابهة:
| الميزة | التهاب الغشاء الزليلي المصطبغ العقدي (PVNS) | تكيس الغضروف الزليلي (SC) | التهاب المفاصل الروماتويدي (RA) | ساركوما الغشاء الزليلي (SS) |
|---|---|---|---|---|
| الباثولوجيا | تكاثر حميد، موضعي عدواني للغشاء الزليلي مع هيموسيدرين وخلايا عملاقة وبلاعم رغوية. | تحول نسيج الغشاء الزليلي إلى غضروف، مكونًا أجسامًا غضروفية حرة. | مرض التهابي مناعي ذاتي جهازي مزمن لبطانة الغشاء الزليلي، مع تكوين نسيج بانوس. | ورم خبيث عالي الدرجة، غالبًا ثنائي الطور (خلايا مغزلية + خلايا طلائية). |
| العمر النموذجي | 20-50 سنة | 30-50 سنة | 30-60 سنة (ولكن يمكن أن يصيب أي عمر) | 15-40 سنة (أكثر ساركوما الأنسجة الرخوة شيوعًا لدى الشباب) |
| العرض السريري | ألم تدريجي، تورم، نزيف مفصلي متكرر، أعراض ميكانيكية، تحدد حركة. غالبًا أحادي المفصل. | ألم، تورم، أعراض ميكانيكية (انغلاق، تكلبش)، أجسام حرة محسوسة. أحادي المفصل. | إصابة مفصلية متعددة ومتماثلة، تصلب صباحي، أعراض جهازية ( |
خشونة الركبة وتمزق الأربطة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.
مواضيع أخرى قد تهمك