الإصبع الزنادي: الدليل الشامل لأسباب الأعراض والعلاج مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية السريعة: الإصبع الزنادي هو حالة شائعة تسبب قفلًا أو طقطقة مؤلمة في الإصبع نتيجة لتضيق غمد الوتر. يشمل علاجه حقن الكورتيزون أو الجراحة لتحرير الوتر، ويهدف إلى استعادة حركة الإصبع الطبيعية وتخفيف الألم.
مقدمة عن الإصبع الزنادي وانتشاره
يُعد الإصبع الزنادي، المعروف طبيًا باسم التهاب غمد الوتر الضيق (Stenosing Tenosynovitis)، حالة شائعة ومؤلمة تؤثر على الأوتار القابضة للأصابع. تتميز هذه الحالة بوجود عدم تطابق في الحجم بين الوتر القابض والغمد المحيط به، تحديدًا عند البكرة A1، مما يعيق انزلاق الوتر بسلاسة. يظهر هذا عادة على شكل إحساس بالقفل، أو التعليق، أو طقطقة مؤلمة أثناء ثني ومد الإصبع. على الرغم من أن أي إصبع يمكن أن يتأثر، إلا أن إصبع البنصر والإبهام هما الأكثر شيوعًا، ويُطلق على الحالة في الإبهام تحديدًا اسم "إبهام الزنادي".
يُعد الإصبع الزنادي من أكثر أسباب آلام اليد واختلال وظائفها شيوعًا في ممارسة جراحة العظام. يختلف انتشاره الدقيق ولكنه يُقدر بحوالي 2-3% في عموم السكان، ويرتفع بشكل ملحوظ إلى 10-20% في الفئات المعرضة للخطر. تُصاب النساء أكثر من الرجال، مع ذروة حدوث تُلاحظ لدى الأفراد الذين تتراوح أعمارهم بين 40 و 60 عامًا. يُبلغ عن إصابة كلا اليدين في ما يصل إلى 30% من الحالات، وقد تتأثر عدة أصابع في وقت واحد لدى حوالي 10-15% من المرضى.
في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، من أبرز الأطباء الذين يمتلكون خبرة واسعة في تشخيص وعلاج حالات الإصبع الزنادي، مقدمًا رعاية طبية متكاملة لمرضاه.

الأسباب وعوامل الخطر للإصبع الزنادي
تتعدد عوامل الخطر المؤدية لتطور التهاب غمد الوتر الضيق. فبينما تكون الحالة غالبًا مجهولة السبب (Idiopathic)، إلا أنها ترتبط بقوة ببعض الحالات الطبية الجهازية، بما في ذلك:
الأمراض الجهازية المرتبطة بالإصبع الزنادي
- داء السكري: عامل خطر معروف جيدًا، حيث يُعاني مرضى السكري من معدل حدوث أعلى بكثير وغالبًا ما تظهر لديهم أعراض أكثر شدة أو مقاومة للعلاج أو متكررة. يُعتقد أن الآلية الكامنة وراء ذلك تتضمن زيادة منتجات الغلايكوسيليشن النهائية التي تؤدي إلى سماكة الوتر والبكرة.
- التهاب المفاصل الروماتويدي: تساهم العمليات الالتهابية في تضخم الغشاء الزليلي للأوتار.
- قصور الغدة الدرقية: يمكن أن يؤدي إلى ترسب مخاطي داخل الأنسجة الرخوة.
- الداء النشواني (Amyloidosis): ترسب بروتينات الأميلويد.
- النقرس (Gout): ترسب بلورات اليورات.
- متلازمة النفق الرسغي: تُعد حالة مرضية مصاحبة معروفة، حيث قد تنشأ كلتا الحالتين من مسببات التهابية أو ميكانيكية متداخلة.
العوامل المهنية والأنشطة اليومية
يمكن للأنشطة المهنية أو الهوايات التي تتضمن القبض القسري المتكرر، أو الاستخدام المطول للأدوات الاهتزازية، أو الضغط المستمر على راحة اليد، أن تُهيئ الأفراد للإصابة بالإصبع الزنادي، على الرغم من أن الرابط السببي المباشر محل نقاش أحيانًا. يُفترض أن الصدمات الدقيقة تبدأ سلسلة من الالتهابات داخل غمد الوتر.
التشخيصات التفريقية
من المهم أن يُميز الطبيب المختص الإصبع الزنادي عن حالات أخرى قد تُسبب أعراضًا مشابهة، مثل:
* تقلص دوبويتران (Dupuytren's contracture).
* تمزق الوتر القابض.
* إصابة الرباط الجانبي.
* التهابات غمد الوتر القابض.
* التغيرات الناتجة عن خشونة المفاصل في مفاصل الأصابع.
يُعد الفحص السريري الشامل ضروريًا للتشخيص الدقيق، وهو ما يوفره الأستاذ الدكتور محمد هطيف بدقة وعناية فائقة لضمان أفضل مسار علاجي.

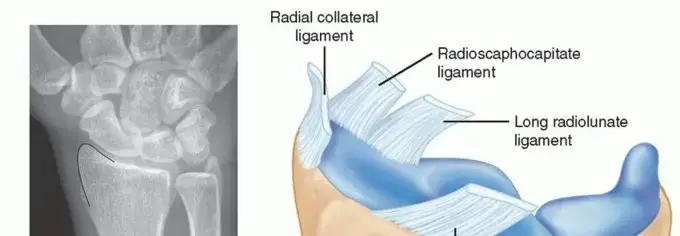
فهم التشريح الميكانيكي للإصبع الزنادي
يُعد الفهم العميق للتشريح المعقد لنظام الأوتار القابضة وهياكلها المحيطة أمرًا بالغ الأهمية للإدارة الجراحية الآمنة والفعالة للإصبع الزنادي.
تُعد الهياكل الأساسية المعنية هي الأوتار القابضة، وأغلفة الأوتار، وأنظمة البكرات الحلقية والصليبية.
الأوتار القابضة
- الأوتار القابضة: الأوتار السطحية (Flexor Digitorum Superficialis - FDS) والعميقة (Flexor Digitorum Profundus - FDP) هي المسؤولة عن ثني الأصابع. يُدخل وتر FDS في السلامية الوسطى ويعمل بشكل أساسي عند مفصل PIP (المفصل بين السلامي القريب والوسطى)، بينما يُدخل وتر FDP في السلامية البعيدة ويثني مفصل DIP (المفصل بين السلامي الوسطى والبعيدة). في راحة اليد والأصابع القريبة، يتشارك كلا الوترين غمدًا زليليًا مشتركًا. بالنسبة للإبهام، يُعد وتر Flexor Pollicis Longus (FPL) هو الوتر القابض الوحيد.
أغلفة الأوتار
- أغلفة الأوتار: هذه الهياكل الزليلية الأنبوبية تُغلف الأوتار القابضة من رؤوس عظام المشط إلى السلاميات البعيدة، مما يوفر بيئة منخفضة الاحتكاك لانزلاق الوتر بسلاسة وتغذية أساسية للأجزاء غير الوعائية من الوتر. يلتصق الغمد بقوة بغشاء العظم (السمحاق) في السلاميات.
نظام البكرات
-
نظام البكرات:
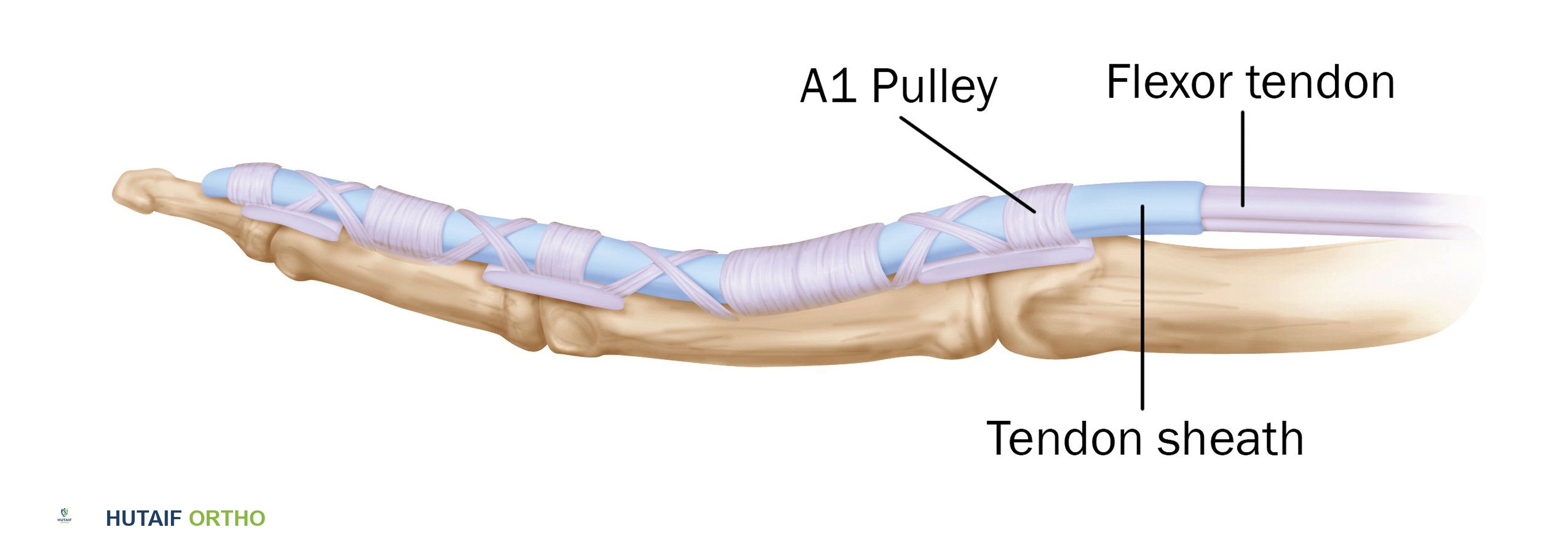
يتكون نظام البكرات القابضة من سلسلة من الأربطة الليفية التي تُبقي الأوتار القابضة قريبة من عظام السلاميات، مما يمنع "تقوس الوتر" ويُحسن الكفاءة الميكانيكية أثناء الثني. توجد خمس بكرات حلقية (A1-A5) وثلاث بكرات صليبية (C1-C3) في الأصابع، وبكرتان حلقيتان (A1, A2) وبكرة مائلة واحدة (Op) في الإبهام.
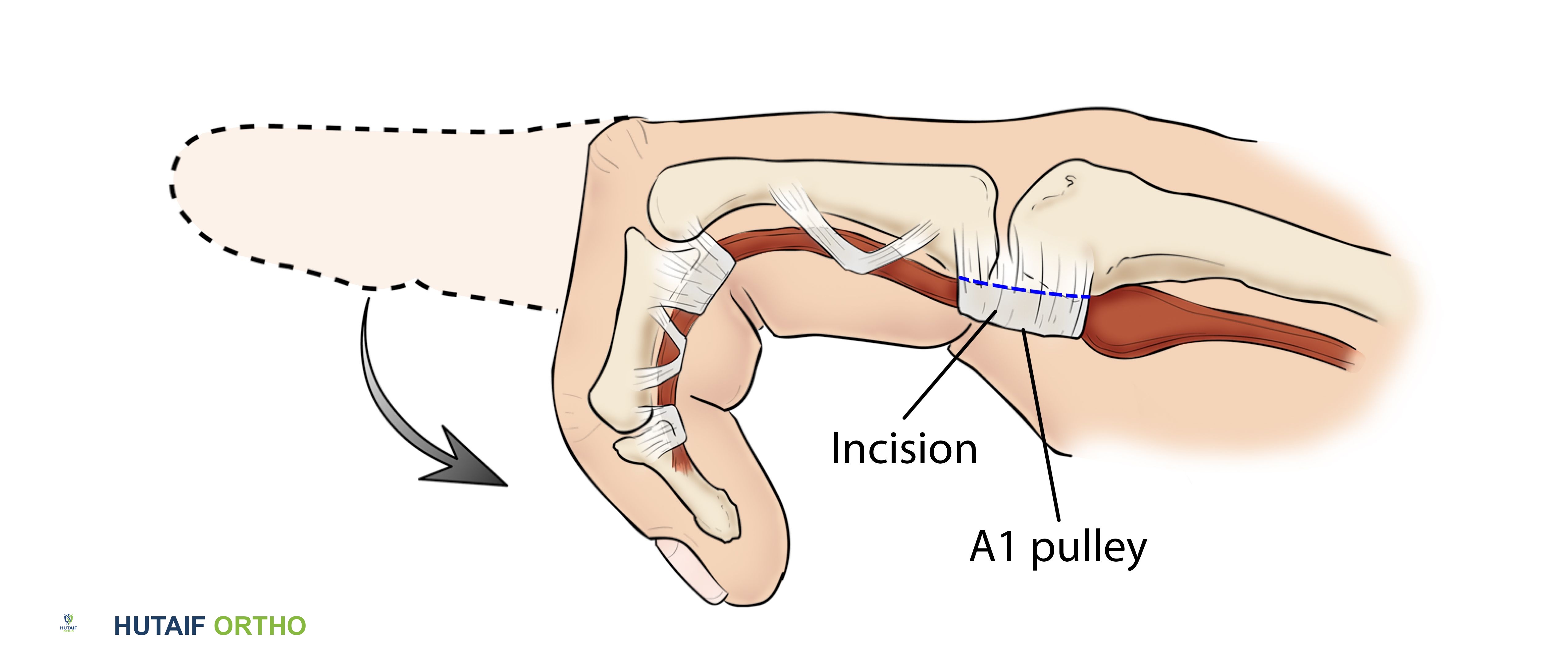
- البكرة A1: هذه هي البكرة الحلقية الأكثر قربًا، وتنشأ من الصفيحة الراحية لمفصل MCP (المفصل المشطي السلامي) وتُدخل في السلامية القريبة. وهي دائمًا ما تكون الموقع الأساسي للمرض في الإصبع الزنادي. إن موقعها الاستراتيجي عند مدخل نفق الأوتار يجعلها عرضة للضغط والاحتكاك مع حركة الأوتار.
- البكرة A2: تنشأ من السلامية القريبة.
- البكرة A3: فوق مفصل PIP.
- البكرة A4: في منتصف السلامية الوسطى.
- البكرة A5: فوق مفصل DIP.
- تُعتبر البكرتان A2 و A4 حاسمتين ميكانيكيًا للحفاظ على الميزة الميكانيكية للأوتار القابضة؛ يجب الحفاظ على سلامتهما إن أمكن. على العكس من ذلك، يمكن تحرير البكرة A1 بأمان دون تأثير ميكانيكي كبير (أي الحد الأدنى من تقوس الوتر).
في الإصبع الزنادي، يؤثر الالتهاب والتضخم بشكل أساسي على البكرة A1، مما يجعلها ضيقة وأقل مرونة. في الوقت نفسه، قد يتطور الوتر القابض، غالبًا FDS أو FPL، إلى سماكة مغزلية أو عقدة (نخر فيبريني، تنكس مخاطي، أو تضخم تفاعلي) justo proximal to the A1 pulley. تعمل هذه العقدة كعائق ميكانيكي، حيث تتعثر أثناء محاولتها المرور عبر البكرة A1 الضيقة أثناء الثني. يحدث إحساس "القفل" عندما تمر العقدة عبر البكرة، وتحدث "الطقطقة" عندما تخرج فجأة. يؤدي الاحتكاك المتكرر إلى تفاقم كل من سماكة البكرة وتكوين عقدة الوتر، مما يخلق حلقة مفرغة.
صورة توضيحية للتشريح الطبيعي للأصابع
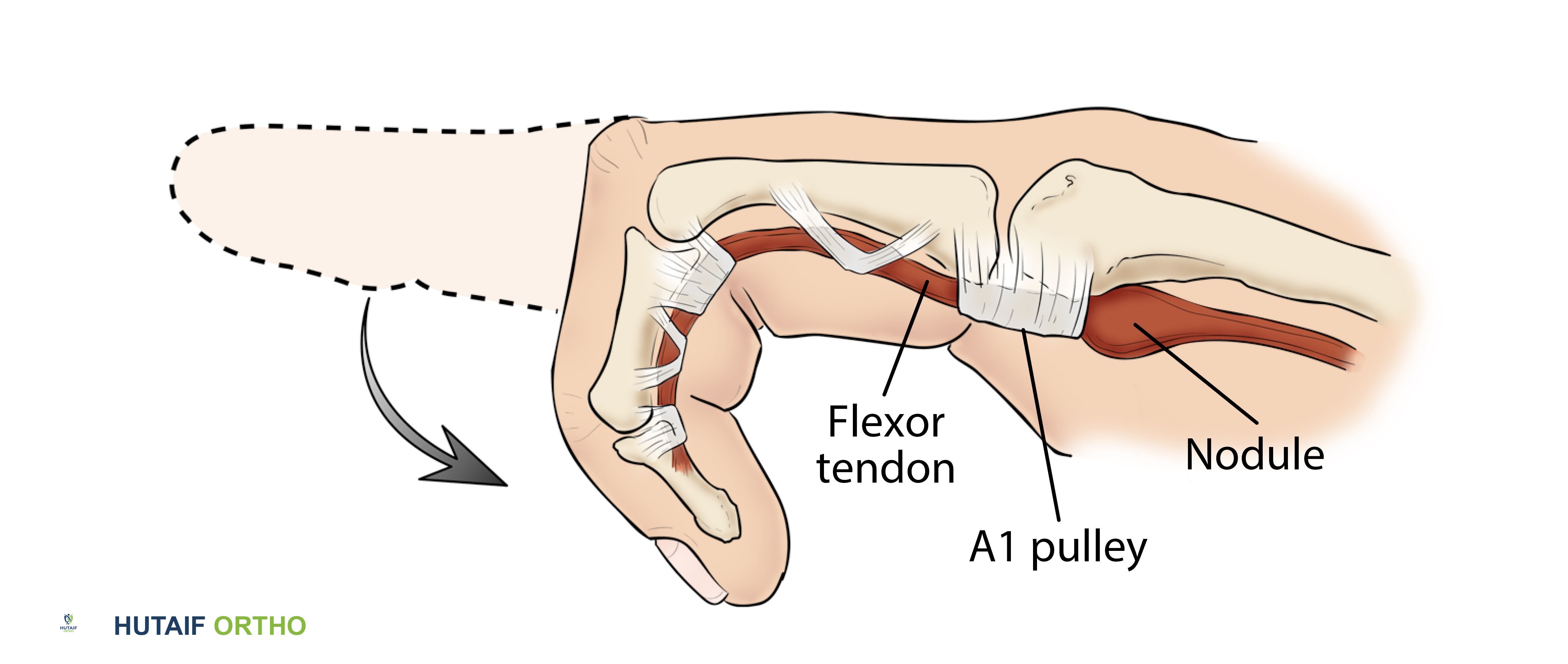
صورة توضيحية لعقدة على الوتر القابض تُسبب الإصبع الزنادي
التشريح العصبي الوعائي
تُعد الحزم العصبية الوعائية الرقمية حاسمة للتخطيط الجراحي. يحتوي كل إصبع عادة على حزمتين عصبيتين وعائيتين، واحدة شعاعية وواحدة زندية، تمتدان على جانبي غمد الوتر القابض.
*
الأصابع (السبابة، الوسطى، البنصر، الخنصر):
تُوجد الأعصاب والشرايين الرقمية عادة بشكل راحي وشعاعي/زندي بالنسبة للبكرة A1. يُعد العصب الرقمي الشعاعي لإصبع البنصر والعصب الرقمي الزندي لإصبع السبابة عرضة بشكل خاص للإصابة بسبب قربهما من مواقع الشق الجراحي الشائعة.
*
الإبهام:
يمتد العصب الرقمي الشعاعي للإبهام بشكل سطحي وشعاعي أكثر من العصب الزندي، وغالبًا ما يتقاطع مع مسار شق طولي عند مفصل المشط السلامي. يُعد التعرف الدقيق والسحب الحذر ضروريين.
يقع التجعد الراحي المستعرض عادة فوق البكرة A1 لإصبعي الوسطى والبنصر، بينما تقع البكرات A1 لإصبعي السبابة والخنصر غالبًا بشكل أكثر بعدًا أو قربًا على التوالي. تقع بكرة A1 للإبهام justo proximal to the MCP joint crease. تُقلل معرفة هذه العلاقات الدقيقة من المخاطر أثناء التشريح الجراحي، وهي تفاصيل يوليها الأستاذ الدكتور محمد هطيف اهتمامًا بالغًا خلال عملياته الجراحية.
أعراض الإصبع الزنادي وكيفية التعرف عليها
تتطور أعراض الإصبع الزنادي عادة بشكل تدريجي، وقد تبدأ خفيفة ثم تزداد سوءًا بمرور الوقت. من المهم التعرف على هذه الأعراض لطلب المساعدة الطبية في الوقت المناسب.
الأعراض الشائعة للإصبع الزنادي
- ألم في قاعدة الإصبع: غالبًا ما يتركز الألم في راحة اليد عند قاعدة الإصبع المصاب، خاصة عند لمس المنطقة أو محاولة تحريك الإصبع.
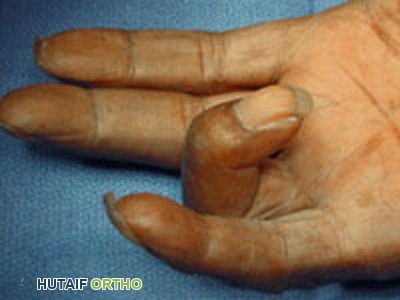
- إحساس بالطقطقة أو القفل: هذا هو العرض الأكثر تميزًا. قد يشعر المريض بإحساس طقطقة أو فرقعة عند ثني أو مد الإصبع. في الحالات الأكثر شدة، قد "يقفل" الإصبع في وضعية الانثناء، ويحتاج المريض إلى استخدام اليد الأخرى لمده.
- صعوبة في تحريك الإصبع: قد يجد المريض صعوبة في تحريك الإصبع بسلاسة، خاصة في الصباح أو بعد فترات من عدم النشاط.
- تيبس الأصابع: قد يشعر الإصبع المصاب بالتيبس، خاصة عند الاستيقاظ.
- وجود كتلة أو عقدة محسوسة: في بعض الحالات، يمكن للمريض أو الطبيب أن يشعر بوجود كتلة صغيرة أو عقدة مؤلمة في راحة اليد عند قاعدة الإصبع المصاب، وهي تمثل تضخم الوتر أو البكرة A1.
- ألم يزداد سوءًا مع النشاط: الأنشطة التي تتطلب القبض المتكرر أو القوي يمكن أن تفاقم الألم وأعراض القفل.
متى يجب زيارة الطبيب؟
يُنصح بزيارة الطبيب، مثل الأستاذ الدكتور محمد هطيف في صنعاء، إذا كنت تعاني من أي من الأعراض التالية:
* ألم مستمر أو متفاقم في إصبعك.
* قفل أو طقطقة متكررة تؤثر على أنشطتك اليومية.
* عدم القدرة على مد إصبعك بالكامل (تقلص انثناء ثابت).
* ظهور أي علامات للالتهاب مثل الاحمرار أو الدفء في المنطقة المصابة.
التشخيص المبكر والعلاج المناسب يمكن أن يمنعا تفاقم الحالة ويُحسّنا من جودة حياة المريض.
تشخيص الإصبع الزنادي
يعتمد تشخيص الإصبع الزنادي بشكل أساسي على الفحص السريري الدقيق الذي يجريه طبيب متخصص في جراحة العظام، مثل الأستاذ الدكتور محمد هطيف. لا تُعد الفحوصات التصويرية ضرورية في معظم الحالات.
خطوات التشخيص
-
التاريخ المرضي (History):
- سيقوم الطبيب بسؤالك عن الأعراض التي تعاني منها، مثل متى بدأت، مدى تكرار الطقطقة أو القفل، شدة الألم، وما إذا كانت تؤثر على أنشطتك اليومية.
- سيستفسر أيضًا عن أي علاجات سابقة تلقيتها (مثل الحقن)، وعن وجود أي حالات طبية أخرى لديك، خاصة داء السكري أو التهاب المفاصل الروماتويدي أو أمراض الغدة الدرقية، حيث إن هذه الحالات تزيد من خطر الإصابة بالإصبع الزنادي.
- قد يسأل الطبيب عن طبيعة عملك أو هواياتك التي تتضمن استخدامًا متكررًا لليد.
-
الفحص السريري (Physical Examination):
- المعاينة (Inspection): سيفحص الطبيب يدك بحثًا عن أي تورم، احمرار، أو تشوهات واضحة.
- الجس (Palpation): سيقوم الطبيب بلمس قاعدة الإصبع المصاب في راحة اليد. غالبًا ما يشعر المريض بالألم عند الجس في هذه المنطقة، وقد يشعر الطبيب بوجود عقدة صغيرة أو تضخم في الوتر عند البكرة A1.
- تقييم نطاق الحركة (Range of Motion - ROM): سيطلب منك الطبيب ثني ومد الإصبع المصاب ببطء. سيلاحظ أي طقطقة، قفل، أو مقاومة للحركة. في بعض الحالات المتقدمة، قد يكون هناك "تقلص انثناء ثابت" حيث لا يمكن مد الإصبع بالكامل حتى بمساعدة اليد الأخرى.
- تقييم الحالة العصبية الوعائية: سيتحقق الطبيب من الإحساس في الإصبع وتدفق الدم لتقييم الصحة العامة لليد واستبعاد أي مشاكل أخرى.
الفحوصات التصويرية (Imaging)
- الأشعة السينية (X-rays): لا تُطلب الأشعة السينية عادة لتشخيص الإصبع الزنادي، حيث إنها لا تُظهر الأنسجة الرخوة مثل الأوتار أو البكرات. ومع ذلك، قد يطلبها الطبيب في حالات معينة لاستبعاد مشاكل أخرى مثل الكسور، أو وجود جسم غريب، أو علامات التهاب المفاصل في المفاصل الرقمية.
- الموجات فوق الصوتية (Ultrasound): يمكن للموجات فوق الصوتية أن تُظهر تضخم البكرة A1 والعقدة على الوتر القابض بشكل ديناميكي (أثناء حركة الإصبع). على الرغم من أنها ليست ضرورية للتشخيص الروتيني، إلا أنها قد تكون مفيدة في الحالات المعقدة أو لتوجيه حقن الكورتيزون، أو في بعض تقنيات التحرير عبر الجلد.
يُعد التشخيص الدقيق الذي يقدمه طبيب ذو خبرة مثل الأستاذ الدكتور محمد هطيف أمرًا حاسمًا لاختيار خطة العلاج الأنسب والأكثر فعالية للمريض.
خيارات علاج الإصبع الزنادي
يتضمن علاج الإصبع الزنادي مجموعة من الأساليب، تتراوح من التدخلات غير الجراحية إلى التحرير الجراحي. تُوجه عملية اتخاذ القرار بناءً على شدة الأعراض، ومدة الإصابة، والاستجابة للعلاجات السابقة، والحالات المرضية المصاحبة للمريض.
العلاج غير الجراحي للإصبع الزنادي
تُعد طرق العلاج غير الجراحي عادة هي الخط الأول للعلاج لمعظم مرضى الإصبع الزنادي، خاصة أولئك الذين يعانون من أعراض خفيفة إلى متوسطة ولا يوجد لديهم تقلص انثناء ثابت.
- الأعراض الخفيفة: القفل أو الألم العرضي الذي لا يعيق الأنشطة اليومية بشكل كبير.
- الحدوث الحديث: الحالات ذات المدة القصيرة (أقل من 3-6 أشهر).
- العلاج الأولي: للمرضى الذين ليس لديهم عوامل خطر جهازية أو لديهم حالات جهازية مسيطر عليها.
-
حقن الستيرويد (الكورتيزون):
تُعد حجر الزاوية في العلاج غير الجراحي. تُشير إلى تخفيف الأعراض عن طريق تقليل الالتهاب والتضخم داخل البكرة A1 وغمد الوتر. تتراوح معدلات النجاح من 60-90% بحقنة واحدة، ولكن يمكن أن يحدث تكرار. يمكن النظر في ما يصل إلى حقنتين أو ثلاث حقن، بفاصل عدة أسابيع.
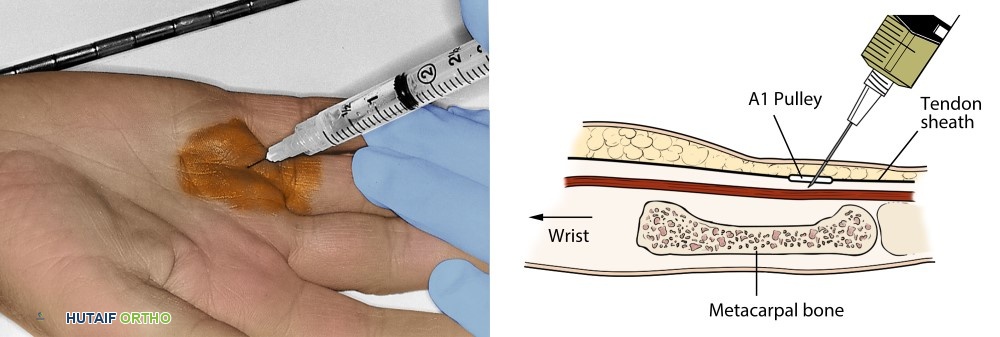
صورة توضيحية لحقن الستيرويد في البكرة A1 - التجبير: فعال بشكل أساسي في الليل لمنع الثني الكامل، والذي يمكن أن يفاقم القفل، خاصة في المراحل المبكرة أو كعلاج مساعد للحقن.
- تعديل النشاط: تجنب القبض المتكرر أو المهام القوية المطولة.
- الأدوية المضادة للالتهاب عن طريق الفم: فعالية محدودة كعلاج وحيد ولكنها قد توفر تخفيفًا للأعراض.
متى يكون التدخل الجراحي ضروريًا؟
يُفكر في التدخل الجراحي عندما تفشل الإجراءات التحفظية، أو في الحالات التي تظهر فيها أعراض أكثر شدة ومقاومة للعلاج.
- فشل العلاج غير الجراحي: استمرار الأعراض الموهنة على الرغم من 2-3 حقن كورتيكوستيرويد وغيرها من الإجراءات التحفظية.
- القفل الشديد: نوبات قفل متكررة، مؤلمة، أو مطولة.
- تقلص انثناء ثابت: عدم القدرة على مد الإصبع بالكامل بشكل سلبي أو نشط بسبب القفل المزمن وتقصير الأنسجة الرخوة الثانوي، وهو أمر ذو صلة خاصة في الأطفال المصابين بإبهام الزنادي الخلقي.
- التكرار: بعد علاج غير جراحي ناجح مبدئيًا، مما يشير إلى انحشار ميكانيكي مستمر.
- الحالات الجهازية: غالبًا ما يستجيب المرضى الذين يعانون من داء السكري أو التهاب المفاصل الروماتويدي بشكل أقل إيجابية للحقن وقد يحتاجون إلى النظر في الجراحة مبكرًا بسبب ارتفاع معدلات التكرار وتضخم غمد الوتر المرتبط بالمرض.
- تفضيل المريض: عندما لا تكون العلاجات التحفظية مرغوبة أو محتملة، ويفهم المريض مخاطر وفوائد الجراحة.
موانع العلاج الجراحي
تُعد موانع الجراحة المطلقة لتحرير الإصبع الزنادي نادرة، ولكن الموانع النسبية تتطلب اختيارًا دقيقًا للمريض وتقييمًا للمخاطر والفوائد.
- العدوى النشطة: أي عدوى نشطة في اليد أو الأنسجة الرخوة المحيطة تُعد مانعًا مطلقًا للجراحة الاختيارية.
- اعتلال التخثر غير المسيطر عليه: تتطلب اضطرابات النزيف الكبيرة أو المرضى الذين يتناولون مضادات التخثر (خاصة مضادات التخثر الفموية الجديدة) إدارة دقيقة والنظر في التوقف المؤقت أو العلاج الجسري، غالبًا بالتشاور مع أخصائي أمراض الدم أو القلب. على الرغم من أنه ليس مانعًا مطلقًا، إلا أن هناك خطرًا متزايدًا لتكون ورم دموي.
- الصحة العامة السيئة: المرضى الذين يعانون من أمراض مصاحبة شديدة تزيد بشكل كبير من مخاطر الجراحة أو التخدير.
- رفض المريض: عدم قدرة أو عدم رغبة المريض في الامتثال للرعاية بعد الجراحة.
- الحالة الخفيفة جدًا أو غير المصحوبة بأعراض: التدخل الجراحي غير مبرر إذا كانت الأعراض بسيطة أو غائبة.
مقارنة بين العلاج غير الجراحي والجراحي
| الميزة | العلاج غير الجراحي | العلاج الجراحي |
|---|---|---|
| شدة الأعراض | ألم/قفل خفيف إلى متوسط، قفل متقطع | ألم/قفل شديد، قفل مستمر، تقلص ثابت |
| المدة | ظهور حاد أو شبه حاد | أعراض مزمنة (عادة >6 أشهر) |
| الاستجابة للعلاجات السابقة | خط أول، ناجح مع الحقن/الرعاية التحفظية | فشل 2-3 حقن كورتيكوستيرويد |
| التشوه الثابت | عدم وجود تقلص انثناء ثابت | وجود تقلص انثناء ثابت |
| الحالات المصاحبة | سكري/ر |
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك