قطع الأوتار القابضة في الإصبع (FDS/FDP) بالمنطقة الثانية: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
قطع الأوتار القابضة في الإصبع هو إصابة خطيرة تتطلب تدخلاً جراحياً عاجلاً لاستعادة وظيفة ثني الإصبع. يتم التشخيص بالفحص السريري الدقيق وتُجرى الجراحة لإصلاح الأوتار المتضررة، يليها برنامج تأهيل مكثف ومُحكم لضمان أفضل النتائج الوظيفية والعودة للحياة الطبيعية.
الخلاصة الطبية السريعة: قطع الأوتار القابضة في الإصبع هو إصابة خطيرة تتطلب تدخلاً جراحياً عاجلاً لاستعادة وظيفة ثني الإصبع. يتم التشخيص بالفحص السريري الدقيق وتُجرى الجراحة لإصلاح الأوتار المتضررة، يليها برنامج تأهيل مكثف ومُحكم لضمان أفضل النتائج الوظيفية والعودة للحياة الطبيعية.
مقدمة عن إصابات الأوتار القابضة في اليد
تُعد اليد البشرية تحفة معمارية من التعقيد والدقة، فهي الأداة الرئيسية للتفاعل مع العالم من حولنا، وتلعب دوراً لا غنى عنه في كل تفاصيل حياتنا اليومية، من المهام الدقيقة كالكتابة واستخدام الأدوات، إلى الأنشطة التي تتطلب قوة كالرفع والقبض. قلب هذه الوظائف الحيوية يكمن في الأوتار القابضة (Flexor Tendons)، وهي حبال قوية ومرنة تربط العضلات في الساعد بعظام الأصابع، مما يسمح لنا بثني الأصابع والإبهام بقوة وسلاسة.
عندما تتعرض هذه الأوتار الدقيقة للإصابة، مثل القطع أو التمزق، فإن القدرة على ثني الإصبع تتأثر بشكل مباشر، مما يؤدي إلى فقدان كبير في الوظيفة والحركة، ويؤثر سلباً على جودة الحياة. من بين جميع إصابات اليد، يُعتبر قطع الأوتار القابضة من الإصابات التي تتطلب اهتماماً طبياً فورياً وخبرة جراحية عالية، خاصةً عندما تحدث في مناطق معينة من اليد، مثل "المنطقة الثانية" التي تُعرف بتعقيدها الشديد.
في هذا الدليل الشامل، سنتعمق في فهم إصابة قطع الأوتار القابضة في الإصبع، مع التركيز بشكل خاص على المنطقة الثانية (Zone II)، والتي تُعرف أيضاً بـ "أرض اللا أحد" (No Man's Land) نظراً لصعوبة إصلاح الأوتار فيها واحتمالية التصاقها ببعضها البعض أو بالغلاف المحيط بها. سنتناول كل جانب من جوانب هذه الإصابة، بدءاً من التشريح الأساسي لليد، مروراً بالأسباب والأعراض، وكيفية التشخيص الدقيق، وصولاً إلى الخيارات العلاجية الجراحية المتقدمة، وبرامج التأهيل الشاملة التي تلي الجراحة.
يهدف هذا الدليل إلى تزويد المرضى وأسرهم بالمعلومات الوافية والموثوقة، لمساعدتهم على فهم حالتهم واتخاذ قرارات مستنيرة بشأن رعايتهم الصحية. ويُعد هذا المحتوى مرجعاً أكاديمياً ومهماً، وقد تم إعداده ومراجعته طبياً من قبل الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، والذي يُعتبر أحد أبرز الخبراء في جراحة اليد والأطراف العلوية في صنعاء واليمن. إن خبرته الواسعة ومهاراته الجراحية الدقيقة تضمن للمرضى الحصول على أعلى مستويات الرعاية المتخصصة والنتائج العلاجية المثلى.
التشريح الأساسي لليد والأصابع
لفهم إصابة قطع الأوتار القابضة، من الضروري أن نلقي نظرة سريعة على التركيب التشريحي المعقد لليد والأصابع، وكيف تعمل الأوتار القابضة بالتحديد.
الأوتار القابضة (Flexor Tendons)
في كل إصبع (باستثناء الإبهام الذي يحتوي على وتر واحد)، يوجد وتران قابضان رئيسيان مسؤولان عن ثني الأصابع:
- الوتر القابض السطحي للأصابع (Flexor Digitorum Superficialis - FDS): هذا الوتر يثني المفصل الأوسط للإصبع (المفصل بين السلامية القريبة والوسطى أو PIP joint). يتميز هذا الوتر بأنه ينقسم إلى شقين حول الوتر الأعمق قبل أن يرتكز.
- الوتر القابض العميق للأصابع (Flexor Digitorum Profundus - FDP): هذا الوتر يمتد بشكل أعمق ويصل إلى أبعد مفصل في الإصبع (المفصل بين السلامية الوسطى والبعيدة أو DIP joint)، وهو المسؤول عن ثني هذا المفصل البعيد.
تعمل هذه الأوتار بتنسيق دقيق، مما يسمح بمجموعة واسعة من حركات الثني في الأصابع، من القبضة القوية إلى الحركات الدقيقة المعقدة.
الغلاف الليفي العظمي والبكرات (Fibro-osseous Sheath & Pulleys)
لضمان حركة سلسة وفعالة للأوتار، تمر هذه الأوتار داخل "نفق" أو "غلاف" ليفي عظمي يمتد على طول الأصابع. هذا الغلاف يحتوي على هياكل مهمة تُعرف بـ "البكرات" (Pulleys). البكرات عبارة عن أربطة دائرية قوية تثبت الأوتار بالقرب من العظام، وتمنعها من "التقوس" أو الابتعاد عن الإصبع عند الثني (ظاهرة تُعرف بـ "Bowstringing"). هناك عدة بكرات (A1, A2, A3, A4, A5)، وتُعتبر البكرتان A2 و A4 الأكثر أهمية، حيث أن تلفهما يؤثر بشكل كبير على كفاءة حركة الوتر.
أعصاب وأوعية الأصابع (Digital Nerves & Vessels)
بالإضافة إلى الأوتار، تمر الأعصاب والأوعية الدموية الدقيقة على جانبي كل إصبع. الأعصاب الرقمية مسؤولة عن الإحساس في الأصابع، بينما توفر الأوعية الدموية التغذية اللازمة. غالباً ما تترافق إصابات الأوتار القابضة مع إصابات في هذه الأعصاب والأوعية الدموية نظراً لقربها التشريحي.
مناطق إصابات الأوتار القابضة (Verdan's Zones)
قام الجراح فيردان (Verdan) بتقسيم اليد إلى خمس مناطق (Zones) لتصنيف إصابات الأوتار القابضة، حيث تختلف كل منطقة في تعقيدها التشريحي وتحدياتها الجراحية ومآلات الشفاء.
- المنطقة الأولى (Zone I): تقع في الجزء البعيد من الإصبع، بعد نقطة ارتكاز الوتر السطحي (FDS). الإصابات هنا تؤثر على الوتر العميق (FDP) فقط.
- المنطقة الثانية (Zone II): هذه هي المنطقة التي نركز عليها في هذا الدليل. تمتد من نقطة ارتكاز الوتر السطحي (FDS) حتى مستوى الثنية الراحية البعيدة (Distal Palmar Crease). تُعرف هذه المنطقة باسم "أرض اللا أحد" لأنها تحتوي على كلا الوترين (FDS و FDP) داخل الغلاف الليفي العظمي الضيق، مما يجعل إصلاحها صعباً للغاية بسبب خطر الالتصاقات وتضرر البكرات.
- المنطقة الثالثة (Zone III): تقع في راحة اليد، من الثنية الراحية البعيدة إلى منشأ العضلات الخراطينية (Lumbricals). الأوتار هنا تكون خارج الغلاف الليفي.
- المنطقة الرابعة (Zone IV): تمتد عبر النفق الرسغي (Carpal Tunnel)، وتشمل جميع الأوتار القابضة بالإضافة إلى العصب الأوسط (Median Nerve).
- المنطقة الخامسة (Zone V): تقع في الساعد، قبل النفق الرسغي.
إن فهم هذه المناطق يساعد الجراح في تحديد مدى تعقيد الإصابة والتخطيط للعلاج الأمثل، ويُبرز سبب اعتبار إصابات المنطقة الثانية من التحديات الجراحية الكبرى.
ما هو قطع الأوتار القابضة في الإصبع (FDS/FDP) تحديداً في المنطقة الثانية Zone II؟
قطع الأوتار القابضة في الإصبع هو إصابة خطيرة تحدث عندما تتعرض الأوتار المسؤولة عن ثني الأصابع للقطع الكامل أو الجزئي. وعندما نتحدث عن قطع الوترين القابضين السطحي (FDS) والعميق (FDP) في المنطقة الثانية (Zone II) ، فإننا نشير إلى سيناريو طبي معقد يتطلب اهتماماً خاصاً وخبرة جراحية فائقة.
التعريف الدقيق للإصابة
قطع الأوتار القابضة في الإصبع (FDS/FDP) بالمنطقة الثانية يعني أن كلا الوترين القابضين المسؤولين عن ثني مفصلي الإصبع الأوسط والبعيد قد تعرضا للقطع داخل الغلاف الليفي العظمي الضيق للإصبع. هذه المنطقة، كما ذكرنا سابقاً، تمتد من نقطة ارتكاز الوتر السطحي (FDS) وحتى مستوى الثنية الراحية البعيدة في راحة اليد.
لماذا تُعتبر المنطقة الثانية "أرض اللا أحد"؟
تُعرف المنطقة الثانية بهذا الاسم بسبب التحديات التشريحية والجراحية الفريدة التي تقدمها:
- وجود وترين في حيز ضيق: يمر كلا الوترين (FDS و FDP) جنباً إلى جنب داخل غلاف ليفي عظمي ضيق جداً. هذا القرب يزيد من خطر التصاق الأوتار ببعضها البعض أو بالغلاف المحيط بها بعد الجراحة، مما يحد من حركتها ويسبب التيبس.
- أهمية البكرات: تحتوي هذه المنطقة على بكرات حيوية (خاصة A2 و A4) ضرورية للحفاظ على كفاءة حركة الأوتار. أي ضرر لهذه البكرات أثناء الإصابة أو الجراحة يمكن أن يؤدي إلى "تقوس الوتر" (Bowstringing) وفقدان القوة الوظيفية.
- إصابات مصاحبة: نظراً لكثافة الهياكل في هذه المنطقة، غالباً ما تترافق إصابات الأوتار بقطع في الأعصاب الرقمية المسؤولة عن الإحساس، أو الأوعية الدموية الدقيقة التي تغذي الإصبع، مما يزيد من تعقيد الإصابة ويتطلب إصلاحات دقيقة إضافية.
مثال واقعي: دراسة حالة سريرية
لنفهم هذه الإصابة بشكل أفضل، دعونا نستعرض حالة سريرية نموذجية:
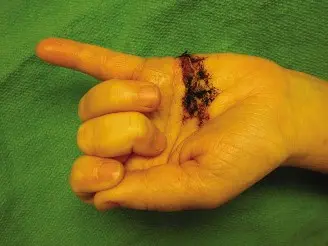
"شاب يبلغ من العمر 32 عاماً، يستخدم يده اليمنى بشكل سائد، حضر إلى قسم الطوارئ بعد حوالي ساعتين من تعرضه لجرح عميق في الجانب الراحي لإصبعه الأوسط الأيسر. حدثت الإصابة نتيجة حادث سكين مطبخ أثناء تحضير الطعام. أبلغ المريض عن ألم شديد فوري، ونزيف غزير، وعدم القدرة على ثني الإصبع المصاب، وتحديداً لاحظ فقدان الحركة في مفصلي الإصبع الأوسط والبعيد. قام بضغط مباشر على الجرح في المنزل قبل وصوله."
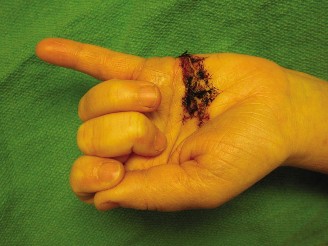
تُظهر هذه الحالة النمط الكلاسيكي لإصابة قطع الأوتار القابضة في المنطقة الثانية:
*
الآلية:
جرح حاد بسكين.
*
الموقع:
الجانب الراحي للإصبع الأوسط، وهو موقع شائع للمنطقة الثانية.
*
الأعراض الفورية:
ألم، نزيف، والأهم من ذلك، عدم القدرة على ثني الإصبع في المفصلين الأوسط والبعيد، مما يشير بقوة إلى قطع كلا الوترين (FDS و FDP).
إن فهم هذه التفاصيل يساعد المرضى على التعرف على الأعراض مبكراً والتوجه لطلب المساعدة الطبية المتخصصة على الفور، والتي تُعد حاسمة لتحقيق أفضل النتائج العلاجية.
الأسباب وعوامل الخطر لقطع الأوتار القابضة
تحدث إصابات قطع الأوتار القابضة في اليد نتيجة لعدة أسباب، غالبًا ما تكون مرتبطة بإصابات حادة ومباشرة. فهم هذه الأسباب يمكن أن يساعد في الوقاية منها، أو على الأقل في التعرف عليها بسرعة عند حدوثها.
الأسباب الرئيسية
-
الجروح القطعية الحادة: هذا هو السبب الأكثر شيوعاً، ويشمل:
- حوادث المطبخ: كما في الحالة المذكورة أعلاه، يمكن أن تتسبب السكاكين الحادة أثناء تحضير الطعام في جروح عميقة تؤدي إلى قطع الأوتار.
- الزجاج المكسور: التعامل مع الزجاج المكسور أو السقوط عليه يمكن أن يسبب جروحًا عميقة في راحة اليد أو الأصابع.
- الأدوات الحادة: استخدام شفرات الحلاقة، المشارط، الأدوات اليدوية الحادة، أو الآلات الصناعية يمكن أن يؤدي إلى إصابات مماثلة.
- المعدات الصناعية: في بيئات العمل التي تتضمن آلات حادة أو متحركة، تزداد مخاطر إصابات القطع.
-
إصابات السحق أو التمزق (Crush or Avulsion Injuries): على الرغم من أن الجروح القطعية هي الأكثر شيوعاً لقطع الأوتار الكامل، إلا أن إصابات السحق الشديدة أو التمزق (حيث يتم سحب الوتر بقوة من مكانه) يمكن أن تؤدي أيضاً إلى تمزق الأوتار. ومع ذلك، فإن هذه الإصابات غالباً ما تكون أكثر تعقيداً وقد تترافق بكسور أو إصابات واسعة في الأنسجة الرخوة.
-
إصابات الرياضة: في بعض الرياضات التي تتطلب استخدام اليدين بقوة أو تتضمن احتكاكاً عالياً، قد تحدث إصابات تمزق للأوتار، على الرغم من أن قطع الأوتار الكامل نتيجة لجروح حادة هو الأقل شيوعاً في هذا السياق.
عوامل الخطر
هناك بعض العوامل التي قد تزيد من خطر التعرض لإصابات قطع الأوتار القابضة:
- المهن التي تتطلب استخدام الأدوات الحادة: الطهاة، النجارون، عمال المصانع، وعمال البناء هم أكثر عرضة لهذه الإصابات.
- البيئات المنزلية غير الآمنة: عدم تخزين الأدوات الحادة بشكل صحيح، أو عدم الحذر عند استخدامها في المنزل.
- قلة الخبرة أو التدريب: استخدام الأدوات الحادة دون تدريب كافٍ أو خبرة يمكن أن يزيد من خطر الحوادث.
- الإرهاق أو قلة التركيز: يمكن أن يؤدي الإرهاق أو عدم الانتباه إلى حوادث غير مقصودة.
- بعض الحالات الطبية: في حالات نادرة جداً، قد تضعف بعض الحالات الطبية أو الأدوية الأوتار وتجعلها أكثر عرضة للتمزق حتى مع إصابات طفيفة.
أهمية التوعية والوقاية
تُعد التوعية بمخاطر استخدام الأدوات الحادة واتخاذ تدابير السلامة اللازمة أمراً حيوياً للوقاية من هذه الإصابات. ومع ذلك، في حال حدوثها، فإن السرعة في طلب المساعدة الطبية المتخصصة هي المفتاح للحصول على أفضل النتائج.
يؤكد الأستاذ الدكتور محمد هطيف على أن الوقت عامل حاسم في علاج قطع الأوتار القابضة. فكلما تم إصلاح الوتر بشكل أسرع بعد الإصابة، زادت فرص الشفاء الكامل وتقليل المضاعفات مثل تراجع الوتر وتكون الالتصاقات. لذا، لا تتردد أبداً في زيارة أقرب قسم طوارئ أو استشارة جراح يد متخصص فوراً عند الاشتباه في إصابة وتر.
الأعراض والعلامات الدالة على قطع الأوتار القابضة
تُعد الأعراض والعلامات الظاهرة بعد إصابة قطع الأوتار القابضة واضحة ومميزة، مما يساعد الأطباء على التشخيص السريع. من المهم جداً للمريض أن يكون واعياً بهذه العلامات ليتمكن من طلب المساعدة الطبية العاجلة.
الأعراض الفورية التي يبلغ عنها المريض
- الألم الشديد: عادة ما يكون الألم فورياً وحاداً في موقع الجرح.
- النزيف الغزير: نظراً لوجود الأوعية الدموية في اليد، فإن الجروح العميقة التي تصل إلى الأوتار غالباً ما تكون مصحوبة بنزيف ملحوظ.
- عدم القدرة على ثني الإصبع: هذه هي العلامة الأكثر وضوحاً. يلاحظ المريض عدم قدرته على تحريك الإصبع المصاب أو ثنيه، خاصةً عند محاولة القبض أو إغلاق اليد. في حالة قطع الوترين (FDS و FDP) في المنطقة الثانية، سيلاحظ المريض عدم القدرة على ثني المفصل الأوسط (PIP) والمفصل البعيد (DIP) للإصبع.
- فقدان الإحساس أو تنمله: نظراً لقرب الأعصاب الرقمية من الأوتار، قد يشعر المريض بخدر، تنميل، أو فقدان جزئي أو كلي للإحساس في الجزء البعيد من الإصبع، مما يشير إلى إصابة عصبية مصاحبة.
العلامات التي يلاحظها الطبيب أثناء الفحص السريري
عند فحص المريض، سيبحث الأستاذ الدكتور محمد هطيف وفريقه عن العلامات التالية:
- الجرح الظاهر: وجود جرح قطعي واضح على الجانب الراحي للإصبع، وعادة ما يكون نظيفاً وحاد الحواف، مما يشير إلى إصابة مباشرة. في حالة الحالة السريرية المذكورة، كان الجرح مستعرضاً ويبلغ حوالي 2.5 سم على إصبع اليد اليسرى الوسطى.
- وضعية الإصبع غير الطبيعية: قد يظهر الإصبع المصاب في وضعية "ممتدة" نسبياً مقارنة بالأصابع الأخرى، حيث يفقد "التدفق" الطبيعي للأصابع في وضعية الراحة.
- الألم عند الجس: سيشعر المريض بألم عند الضغط بلطف حول موقع الجرح.
-
فحص مدى الحركة (Range of Motion - ROM):
هذا هو الفحص الأكثر أهمية لتحديد مدى إصابة الأوتار:
-
الحركة النشطة (Active ROM):
سيُطلب من المريض محاولة ثني الإصبع.
- فحص الوتر السطحي (FDS): سيُطلب من المريض ثني الإصبع المصاب عند المفصل الأوسط (PIP) مع إبقاء الأصابع الأخرى ممدودة. إذا كان الوتر السطحي مقطوعاً، فلن يتمكن المريض من ثني هذا المفصل ضد المقاومة.
- فحص الوتر العميق (FDP): سيُطلب من المريض ثني الإصبع المصاب عند المفصل البعيد (DIP) مع إبقاء المفصل الأوسط (PIP) ممدوداً. إذا كان الوتر العميق مقطوعاً، فلن يتمكن المريض من ثني هذا المفصل.
- في حالة قطع كلا الوترين في المنطقة الثانية، لن يتمكن المريض من ثني أي من المفصلين الأوسط أو البعيد بشكل نشط.
- الحركة السلبية (Passive ROM): سيقوم الطبيب بتحريك الإصبع بلطف. إذا كانت المفاصل سليمة، فسيتمكن الطبيب من ثنيها بشكل كامل دون مقاومة، مما يؤكد أن المشكلة تكمن في الأوتار وليس في المفاصل نفسها.
-
الحركة النشطة (Active ROM):
سيُطلب من المريض محاولة ثني الإصبع.
- التقييم العصبي: سيتم فحص الإحساس في الإصبع باستخدام لمسة خفيفة أو اختبار التمييز بين نقطتين. أي ضعف في الإحساس يشير إلى إصابة عصبية مصاحبة، كما في حالة المريض الذي عانى من ضعف الإحساس على الجانب الكعبري (الجانب الأقرب للإبهام) من الإصبع.
- التقييم الوعائي: يتم فحص تدفق الدم إلى الإصبع للتأكد من عدم وجود ضرر كبير للشرايين الرقمية.
بناءً على هذه الأعراض والعلامات، يمكن للأستاذ الدكتور محمد هطيف وفريقه تحديد التشخيص الدقيق لقطع الأوتار القابضة، وغالباً ما يكون التشخيص واضحاً جداً في حالات القطع الكامل.
كيف يتم تشخيص قطع الأوتار القابضة؟
يُعد التشخيص الدقيق والسريع لقطع الأوتار القابضة أمراً بالغ الأهمية لتحديد خطة العلاج المناسبة وتحقيق أفضل النتائج. يعتمد التشخيص بشكل أساسي على الفحص السريري المفصل، مدعوماً ببعض الفحوصات التصويرية لاستبعاد الإصابات الأخرى.
الفحص السريري الدقيق
كما هو موضح في قسم الأعراض، يُعد الفحص السريري هو حجر الزاوية في تشخيص قطع الأوتار القابضة. يقوم الأستاذ الدكتور محمد هطيف بإجراء فحص شامل يتضمن:
- معاينة الجرح: تقييم حجم الجرح، عمقه، موقعه، وما إذا كان نظيفاً أم ملوثاً.
- فحص مدى الحركة النشطة والسلبية: باستخدام الاختبارات المحددة للوتر السطحي (FDS) والعميق (FDP) كما ذكرنا، لتحديد الوتر أو الأوتار المصابة.
- تقييم الإحساس: فحص الأعصاب الرقمية المتوقع إصابتها.
- تقييم الدورة الدموية: التأكد من سلامة الشرايين الرقمية.
في معظم حالات القطع الكامل للأوتار القابضة، يكون التشخيص واضحاً جداً بناءً على هذه الاختبارات السريرية وحدها.
الفحوصات التصويرية
على الرغم من أن الفحص السريري كافٍ للتشخيص في كثير من الأحيان، إلا أن الفحوصات التصويرية تلعب دوراً مكملاً:
-
الأشعة السينية (Plain Radiographs):
- الهدف: تُستخدم الأشعة السينية بشكل أساسي لاستبعاد أي كسور في العظام، خلع في المفاصل، أو وجود أجسام غريبة معدنية أو زجاجية مرئية داخل الجرح.
- النتائج في حالة قطع الأوتار: عادة ما تكون الأشعة السينية طبيعية من حيث بنية العظام، ولا تُظهر الأوتار نفسها (لأنها أنسجة رخوة). لكنها ضرورية للتأكد من عدم وجود إصابات عظمية مصاحبة قد تغير من نهج العلاج. في حالة المريض المذكور، لم تُظهر الأشعة السينية أي كسور أو خلع أو أجسام غريبة.
-
الموجات فوق الصوتية (Ultrasound):
- الهدف: في بعض الحالات الغامضة، مثل الاشتباه في قطع جزئي للوتر، أو عندما يكون هناك شك حول مدى تراجع أطراف الوتر، يمكن أن توفر الموجات فوق الصوتية عالية الدقة معلومات قيمة حول استمرارية الوتر وموقعه.
- في حالات القطع الكامل الواضحة: عادة لا تكون الموجات فوق الصوتية ضرورية في حالات القطع الكامل الواضحة سريرياً، وقد تؤخر التدخل الجراحي الحاسم.
-
الرنين المغناطيسي (MRI):
- الهدف: يوفر الرنين المغناطيسي صوراً ممتازة للأنسجة الرخوة، بما في ذلك الأوتار والأعصاب والأوعية الدموية.
- في حالات قطع الأوتار الحادة: نادراً ما يُستخدم الرنين المغناطيسي في حالات قطع الأوتار الحادة والواضحة سريرياً، لأنه لا يضيف معلومات جوهرية تغير من خطة الجراحة الفورية، كما أنه يستغرق وقتاً طويلاً ومكلفاً. يُحتفظ به عادةً للحالات المزمنة، أو الإصابات المعقدة التي تتضمن أورام دموية كبيرة، أو عندما يكون هناك شك كبير حول مدى الإصابة الهياكل المتعددة.
الفحوصات المخبرية
قبل أي إجراء جراحي، تُجرى فحوصات الدم الروتينية لتقييم الصحة العامة للمريض والتأكد من أهليته للجراحة، وتشمل:
- صورة الدم الكاملة (CBC).
- وظائف الكلى والكبد.
- تحاليل التجلط (PT/INR, PTT).
- فصيلة الدم (Group & Save) تحسباً لأي نزيف غير متوقع.
في معظم الحالات، تكون هذه النتائج ضمن المعدلات الطبيعية، مما يؤكد أن المريض لائق لإجراء الجراحة.
التشخيص التفريقي (لتبسيط الفهم للمريض)
على الرغم من أن التشخيص عادة ما يكون واضحاً، إلا أن الطبيب يفكر في عدة احتمالات أخرى قد تسبب أعراضاً مشابهة، مثل:
- قطع جزئي للوتر: قد يكون هناك بعض الحركة المتبقية، لكنها ضعيفة.
- إصابة عصبية معزولة: فقدان الإحساس مع حركة وتر طبيعية.
- إصابة كبسولة المفصل أو خلع: ألم وتيبس مع حركة وتر طبيعية (غالباً).
- إصابة "إصبع جيرسي" (Jersey Finger): تمزق الوتر العميق (FDP) من ارتكازه، غالباً بدون جرح مفتوح.
في حالة المريض الذي لا يستطيع ثني مفصلي الإصبع الأوسط والبعيد بشكل كامل، مع وجود جرح قطعي عميق، فإن التشخيص الأرجح هو قطع كامل لكلا الوترين القابضين (FDS و FDP) في المنطقة الثانية، وغالباً ما يكون مصحوباً بإصابة في العصب الرقمي.
يُشير الأستاذ الدكتور محمد هطيف إلى أن الخبرة السريرية هي المفتاح في هذه الحالات، حيث يمكن للجراح المتخصص أن يميز بدقة بين هذه الاحتمالات ويضع خطة علاجية فورية.
خيارات العلاج الجراحي لقطع الأوتار القابضة
بمجرد تشخيص قطع الأوتار القابضة، خاصة في المنطقة الثانية، يصبح التدخل الجراحي العاجل هو الخيار الوحيد لاستعادة وظيفة الإصبع. لا يوجد علاج غير جراحي لقطع الأوتار الكامل.
قرار الجراحة وتوقيتها
- الضرورة الجراحية: تُعد إصابات قطع الأوتار القابضة الكاملة حالات طارئة تتطلب إصلاحاً جراحياً. عدم إصلاح الوتر يؤدي إلى فقدان دائم لوظيفة ثني الإصبع، تيبس، وتقلصات.
- التوقيت الأمثل: يفضل إجراء الجراحة في أقرب وقت ممكن، ويفضل أن يكون ذلك خلال 24-72 ساعة من الإصابة. التأخير يزيد من صعوبة العثور على أطراف الوتر المتراجعة بسبب الت
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك