دليل شامل لمرض دوبويتران انكماش اليد: الأسباب، الأعراض، العلاج والتعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
مرض دوبويتران هو حالة تصيب اليد، مسببة انكماشًا تدريجيًا للأصابع نحو راحة الكف بسبب تليف الأنسجة. يهدف العلاج، الذي يشمل الجراحة أو الحقن، إلى استعادة وظيفة اليد وتحسين جودة حياة المريض، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء أحدث طرق التشخيص والعلاج.
الخلاصة الطبية السريعة: مرض دوبويتران هو حالة تصيب اليد، مسببة انكماشًا تدريجيًا للأصابع نحو راحة الكف بسبب تليف الأنسجة. يهدف العلاج، الذي يشمل الجراحة أو الحقن، إلى استعادة وظيفة اليد وتحسين جودة حياة المريض، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء أحدث طرق التشخيص والعلاج.
مقدمة عن مرض دوبويتران
مرض دوبويتران، المعروف أيضًا بانكماش دوبويتران، هو اضطراب تليفي مزمن ومتقدم يصيب اللفافة الراحية (الأنسجة الضامة تحت جلد راحة اليد) وامتداداتها إلى الأصابع. يؤدي هذا الاضطراب إلى تكوين عقيدات (عقد صغيرة) في راحة اليد، تتطور لاحقًا إلى حبال سميكة وقاسية تسحب الأصابع تدريجيًا نحو راحة الكف، مما يسبب انحناءً ثابتًا (انكماشًا) في المفاصل، وخاصة مفصلي السلامي السنعي (MCP) والمفصل البين سلامي الداني (PIP).
لطالما وُصف مرض دوبويتران بأنه "مرض الفايكنج" نظرًا لارتفاع معدل انتشاره بين الأفراد من أصول شمال أوروبا، ولكنه يصيب أشخاصًا من جميع الخلفيات العرقية. تتعدد أسباب هذا المرض، مع وجود استعداد وراثي قوي ينتقل غالبًا بنمط وراثي سائد جسمي مع تغلغل متغير، مما يعني أن الجين قد يكون موجودًا ولكن ليس بالضرورة أن تظهر الأعراض.
من الناحية الوبائية، يصيب مرض دوبويتران الذكور بشكل أساسي، وتزداد نسبة الإصابة به بشكل ملحوظ مع التقدم في العمر، وعادة ما تظهر أعراضه بعد العقد الرابع من العمر. يختلف الانتشار العالمي للمرض بشكل كبير؛ فبينما يقل عن 1% في بعض المجموعات السكانية، فإنه قد يتجاوز 20% لدى الأفراد الذين تزيد أعمارهم عن 60 عامًا في الدول الاسكندنافية. تشمل عوامل الخطر المرتبطة بالمرض الصرع (خاصة مع استخدام الفينوباربيتال)، ومرض السكري، والتدخين، والإفراط في استهلاك الكحول، وعدوى فيروس نقص المناعة البشرية (HIV). وعلى الرغم من الربط الشائع بينه وبين الأعمال اليدوية المتكررة، إلا أن العلاقة السببية الواضحة مع الصدمات المهنية لا تزال موضع نقاش في الأدبيات الطبية، وتشير معظم الدراسات إلى ارتباط ضعيف أو عدم وجود ارتباط مباشر.
تتضمن الفيزيولوجيا المرضية تحول الخلايا الليفية (fibroblasts) إلى خلايا ليفية عضلية (myofibroblasts) داخل اللفافة الراحية. تنتج هذه الخلايا الليفية العضلية كميات مفرطة من الكولاجين من النوع الثالث، مما يؤدي إلى تكوين العقيدات والحبال المميزة للمرض. بمرور الوقت، تنكمش هذه الحبال، مسببة تشوهات انثناء ثابتة تعيق وظيفة اليد بشكل كبير. يتقدم المرض عادة عبر عدة مراحل: المرحلة التكاثرية (التي تتميز بالعقيدات الخلوية)، والمرحلة الانكماشية (زيادة الخلايا الليفية العضلية والكولاجين)، والمرحلة المتبقية (حبال كثيفة وغير خلوية من الكولاجين). هذا التقدم المتوقع والتشوه التشريحي يشكلان الأساس للتدخل الجراحي.
التشريح الجراحي لمرض دوبويتران
يُعد الفهم الدقيق للتشريح المعقد للصفاق الراحي (palmar aponeurosis) وامتداداته الرقمية أمرًا بالغ الأهمية للإدارة الجراحية الآمنة والفعالة لمرض دوبويتران. يؤثر المرض بشكل أساسي على الألياف الطولية والعرضية للصفاق الراحي، بالإضافة إلى امتداداته داخل الأصابع.
في الحالة الطبيعية، الصفاق الراحي هو بنية ليفية مثلثة في منتصف راحة اليد، تنقسم بعيدًا إلى أشرطة وترية تمتد إلى كل إصبع. تُدخل هذه الأشرطة في الأدمة والغمد الليفي القابض عند مستوى المفصل السلامي السنعي. تربط الألياف العرضية، المعروفة باسم الأربطة السابحة (natatory ligaments)، الأشرطة الوترية عند المسافات بين الأصابع. تُعد أربطة كليلاند (Cleland's ligaments) وجرايسون (Grayson's ligaments) أليافًا مهمة مائلة الاتجاه داخل الأصابع، تمر ظهرانيًا وباطنيًا للحزم الوعائية العصبية على التوالي، وتُدخل في الجلد وغمد القابضة.
في مرض دوبويتران، تتشكل حبال مرضية من انكماش وتثخن هذه الهياكل الليفية الطبيعية. تُعد تسمية هذه الحبال أمرًا بالغ الأهمية لتحديد موقعها، وتأثيرها على مفاصل معينة، وعلاقتها بالهياكل الوعائية العصبية الحيوية:
- الحبال الوترية الأولية (Pretendinous cords): تتشكل من الأشرطة الوترية الأولية، وتنشأ في راحة اليد وتُدخل في قاعدة السلامية الدانية. تسبب هذه الحبال بشكل أساسي انكماش انثناء المفصل السلامي السنعي (MCP) . تقع هذه الحبال سطحيًا للأوتار القابضة والحزم الوعائية العصبية في راحة اليد.
-
الحبال الحلزونية (Spiral cords):
تُعد السبب الأكثر شيوعًا
لانكماش انثناء المفصل البين سلامي الداني (PIP)
وتمثل التشوه التشريحي الأكثر تحديًا. يتشكل الحبل الحلزوني من انكماش شريط وتري أولي، والشريط الحلزوني، والغمد الرقمي الجانبي، ورباط جرايسون. عندما ينكمش، يسحب الحزمة الوعائية العصبية نحو الجانب الراحي ومركزيًا/إنسيًا (بالنسبة للإصبع المصاب)، مما يجعلها عرضة جدًا للإصابة أثناء التشريح الجراحي. تختلف العلاقة حسب الإصبع:
- السبابة والوسطى: عادة ما تُزاح الحزمة الوعائية العصبية شعاعيًا وسطحيًا.
- البنصر والخنصر: عادة ما تُزاح الحزمة الوعائية العصبية زنديًا وسطحيًا.
- الحبال السابحة (Natatory cords): تتشكل من الأربطة السابحة في المسافات بين الأصابع. تقيد هذه الحبال تبعيد الأصابع وتسبب انكماش المسافة بين الأصابع (web space contracture) ، وغالبًا ما تسحب الأصابع معًا.
- الحبال المركزية (Central cords): تنشأ هذه الحبال مباشرة من الصفاق الراحي وتمتد بعيدًا على طول الجانب المركزي من الإصبع، وتُدخل في السلامية الوسطى. تسبب مباشرة انكماش المفصل البين سلامي الداني (PIP) وتقع سطحيًا للأوتار القابضة ولكن عميقًا للحزم الوعائية العصبية عند مستوى المفصل البين سلامي الداني.
- الحبال خلف الأوعية الدموية (Retrovascular cords): هذه الحبال أقل شيوعًا وتنشأ من اللفافة الراحية، وتمر ظهرانيًا للحزم الوعائية العصبية لتُدخل في السلامية القاصية. تسبب انكماش المفصل البين سلامي القاصي (DIP) .
- الحبال المفصلية (Commissural cords): توجد في المسافة بين إبهام اليد، وتسبب انكماش تقريب الإبهام.
من الناحية الميكانيكية الحيوية، تمارس الحبال المنكمشة قوة انثناء ثابتة على المفاصل المصابة. يسمح المفصل السلامي السنعي، كونه مفصلًا لقميًا ثنائي المحور، بتصحيح أكثر اكتمالًا من المفصل البين سلامي الداني، وهو مفصل مفصلي أحادي المحور. يمكن أن تخضع الصفيحة الليفية والأربطة الجانبية للمفصل البين سلامي الداني لتقصير وتصلب تكيفي في الانكماشات المزمنة، مما يجعل تحقيق والحفاظ على التمديد الكامل أكثر صعوبة، حتى بعد التحرير الكامل للحبل. يساهم التفاعل المعقد بين انكماش الجلد، والتغيرات في محفظة المفصل، والباثولوجيا الليفية في تحدي تحقيق تصحيح دائم.
أسباب وعوامل خطر مرض دوبويتران
مرض دوبويتران هو حالة معقدة لا يزال سببها الدقيق غير مفهوم تمامًا، ولكن يُعتقد أنها نتيجة لتفاعل بين الاستعداد الوراثي وعوامل بيئية معينة. يوضح الأستاذ الدكتور محمد هطيف في صنعاء أن فهم هذه العوامل يساعد في تحديد الأفراد الأكثر عرضة للإصابة بالمرض وتقديم المشورة المناسبة لهم.
الاستعداد الوراثي
يُعد العامل الوراثي هو الأبرز في مرض دوبويتران. يُورث المرض غالبًا بنمط وراثي سائد جسمي، مما يعني أن نسخة واحدة فقط من الجين المتحور من أحد الوالدين تكفي للإصابة بالمرض. ومع ذلك، فإن "التغلغل المتغير" يعني أن الأشخاص الذين يرثون الجين قد لا يصابون بالمرض على الإطلاق، أو قد يصابون به بدرجات متفاوتة من الشدة.
*
الأصول العرقية:
يُلاحظ انتشار أعلى للمرض بين الأفراد من أصول شمال أوروبا (مثل الدول الاسكندنافية وبريطانيا)، مما يدعم فكرة وجود مكون وراثي قوي.
عوامل الخطر المرتبطة
بالإضافة إلى الوراثة، توجد عدة عوامل خطر أخرى تزيد من احتمالية الإصابة بمرض دوبويتران أو تفاقمه:
-
الجنس والعمر:
- الذكور: يصيب المرض الذكور أكثر بكثير من الإناث.
- التقدم في العمر: تزداد نسبة الإصابة بشكل ملحوظ مع التقدم في العمر، وعادة ما تظهر الأعراض بعد سن الأربعين.
- مرض السكري: يُعد مرضى السكري أكثر عرضة للإصابة بمرض دوبويتران، وقد يكون لديهم شكل أكثر شدة من المرض وأكثر صعوبة في العلاج. يُعتقد أن التغيرات الوعائية الدقيقة المرتبطة بالسكري تساهم في تطور المرض.
- التدخين: يرتبط التدخين بزيادة خطر الإصابة بالمرض وتفاقمه. يُعتقد أن النيكوتين والمواد الكيميائية الأخرى في التبغ تؤثر سلبًا على الأوعية الدموية الدقيقة وتساهم في التليف.
- استهلاك الكحول المفرط: يُعد الإفراط في شرب الكحول عامل خطر آخر، وقد يؤثر على الأنسجة الضامة في اليد.
- الصرع واستخدام الفينوباربيتال: لوحظ وجود ارتباط بين مرض دوبويتران والصرع، خاصة لدى المرضى الذين يتلقون علاجًا طويل الأمد بدواء الفينوباربيتال.
- عدوى فيروس نقص المناعة البشرية (HIV): تشير بعض الدراسات إلى ارتفاع معدل انتشار دوبويتران بين مرضى فيروس نقص المناعة البشرية.
- الصدمات المهنية والعمل اليدوي: على الرغم من الاعتقاد الشائع بأن العمل اليدوي الشاق أو الصدمات المتكررة لليد قد تسبب دوبويتران، إلا أن الأبحاث العلمية لم تثبت علاقة سببية قوية ومباشرة. معظم الدراسات تشير إلى أن الارتباط ضعيف أو غير موجود، وأن المرض يتطور بغض النظر عن نوع النشاط اليدوي.
يؤكد الأستاذ الدكتور محمد هطيف أن وجود عامل خطر واحد لا يعني بالضرورة الإصابة بالمرض، وأن العديد من الأشخاص الذين لديهم عوامل خطر لا يطورون دوبويتران أبدًا. ومع ذلك، فإن الوعي بهذه العوامل يساعد في التشخيص المبكر وإدارة الحالة.
أعراض وعلامات مرض دوبويتران
تتطور أعراض وعلامات مرض دوبويتران عادة بشكل تدريجي على مدى سنوات، وقد تبدأ خفيفة وغير ملحوظة قبل أن تتفاقم مسببة إعاقة وظيفية كبيرة. يوضح الأستاذ الدكتور محمد هطيف كيفية التعرف على هذه العلامات لضمان التشخيص المبكر والتدخل المناسب.
العلامات المبكرة
- العقيدات الراحية (Palmar Nodules): تبدأ الأعراض عادة بظهور واحدة أو أكثر من العقيدات الصغيرة، الصلبة، وغير المؤلمة تحت جلد راحة اليد. غالبًا ما تكون هذه العقيدات موجودة عند قاعدة الأصابع (خاصة البنصر والخنصر). قد يشعر المريض ببعض الانزعاج أو الألم الخفيف في هذه المنطقة في البداية، ولكنه عادة ما يختفي مع تقدم المرض.
- انكماش الجلد (Skin Puckering/Dimpling): مع نمو العقيدات، قد يلاحظ المريض انكماشًا أو تنقيرًا في الجلد فوق العقيدات، مما يعطي الجلد مظهرًا مجعدًا أو متجعدًا.
العلامات المتقدمة
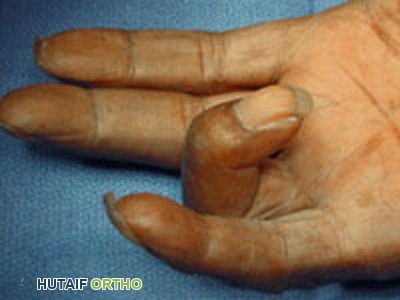
مع تقدم المرض، تتطور العقيدات إلى حبال ليفية صلبة تمتد من راحة اليد إلى الأصابع. هذه الحبال هي المسؤولة عن الانكماش التدريجي:
- الحبال الملموسة (Palpable Cords): يمكن تحسس الحبال الصلبة التي تمتد من راحة اليد إلى الأصابع. هذه الحبال هي التي تسحب الأصابع نحو راحة الكف.
-
انكماش الأصابع (Finger Contracture):
هذا هو العرض الأكثر تميزًا وإعاقة. تنحني الأصابع المصابة (غالبًا البنصر والخنصر أولًا، ثم الوسطى والسبابة) بشكل دائم نحو راحة الكف.
- انكماش المفصل السلامي السنعي (MCP joint contracture): يحدث انحناء عند قاعدة الإصبع.
- انكماش المفصل البين سلامي الداني (PIP joint contracture): يحدث انحناء عند المفصل الأوسط للإصبع. هذا النوع من الانكماش أكثر صعوبة في التصحيح الجراحي.
- انكماش المفصل البين سلامي القاصي (DIP joint contracture): أقل شيوعًا، ويحدث انحناء عند المفصل الأخير للإصبع.
- انكماش المسافة بين الأصابع (Web Space Contracture): قد تتأثر المسافات بين الأصابع، مما يحد من قدرة المريض على تبعيد الأصابع عن بعضها البعض. يمكن أن يؤثر انكماش المسافة بين الإبهام والسبابة على حركة الإبهام ووظيفته.
التأثير الوظيفي
تتسبب هذه الانكماشات في إعاقة وظيفية كبيرة تؤثر على الأنشطة اليومية:
- صعوبة في بسط اليد: يصبح من المستحيل بسط الأصابع المصابة بشكل كامل على سطح مستوٍ (اختبار الطاولة الإيجابي).
-
صعوبة في المهام اليومية:
- ارتداء القفازات.
- غسل الوجه أو تمشيط الشعر.
- إدخال اليد في الجيوب.
- الإمساك بالأشياء الكبيرة.
- أداء المهام التي تتطلب مهارة يدوية دقيقة.
- الألم: على الرغم من أن مرض دوبويتران عادة ما يكون غير مؤلم، إلا أن بعض المرضى قد يعانون من ألم موضعي حول العقيدات أو الحبال المشدودة، خاصة في المراحل المبكرة أو عند الضغط عليها.
المظاهر خارج اليد (Extra-digital Manifestations)
قد لا يقتصر مرض دوبويتران على اليدين فقط، وقد تظهر مظاهر أخرى في أجزاء مختلفة من الجسم، مما يشير إلى طبيعته الجهازية:
- عقيدات غارود (Garrod's Pads): عقيدات ليفية صلبة تظهر على المفاصل الظهرية للأصابع (السطح الخلفي للمفاصل).
- الورم الليفي الأخمصي (Plantar Fibromatosis أو مرض ليدرهوز - Ledderhose Disease): عقيدات ليفية تظهر في باطن القدم، وقد تسبب ألمًا عند المشي.
- مرض بايروني (Peyronie's Disease): تليف يصيب القضيب، مما يسبب انحناءً مؤلمًا أثناء الانتصاب.
يجب على أي شخص يلاحظ ظهور عقيدات في راحة اليد أو بداية انحناء في الأصابع أن يستشير طبيبًا متخصصًا في جراحة اليد، مثل الأستاذ الدكتور محمد هطيف في صنعاء، لتقييم الحالة ووضع خطة علاج مناسبة قبل تفاقم الانكماش.
تشخيص مرض دوبويتران
يعتمد تشخيص مرض دوبويتران بشكل أساسي على الفحص السريري الدقيق والتاريخ المرضي المفصل، الذي يجريه طبيب متخصص في جراحة اليد مثل الأستاذ الدكتور محمد هطيف. لا يتطلب التشخيص عادة فحوصات مخبرية معقدة أو تصويرًا إشعاعيًا روتينيًا.
التقييم قبل الجراحة
يُعد التقييم الشامل قبل الجراحة أمرًا بالغ الأهمية لتحسين النتائج وتقليل المضاعفات في جراحة دوبويتران. يتضمن ذلك تقييمًا شاملاً للمريض، وتحديد دقيق لموقع الجراحة، والتخدير المناسب، والوضع الصحيح للمريض.
-
التاريخ المرضي المفصل:
- تطور المرض: متى بدأت الأعراض؟ ما هي مدة المرض ومعدل تقدمه؟ كم عدد الأصابع/اليدين المتأثرة؟ هل تلقى المريض علاجات سابقة (مثل الحقن، أو بضع اللفافة بالإبرة، أو جراحات سابقة لدوبويتران)؟
- التأثير الوظيفي: ما هي الصعوبات المحددة التي يواجهها المريض في الأنشطة اليومية (مثل غسل الوجه، ارتداء القفازات، الإمساك بالأشياء)، أو في عمله، أو هواياته؟
- الأمراض المصاحبة: التركيز على حالات مثل مرض السكري (ضعف التئام الجروح، اعتلال الأعصاب)، الصرع، أمراض الأوعية الدموية الطرفية، حالة التدخين (تضيق الأوعية، ضعف التئام)، وأي مشاكل قلبية أو رئوية قد تؤثر على التخدير أو التعافي.
- التاريخ الاجتماعي: اليد المهيمنة، المهنة، وجود نظام دعم لإعادة التأهيل بعد الجراحة.
-
الفحص البدني الدقيق:
- المعاينة: تحديد جميع العقيدات والحبال الظاهرة. تقييم جودة الجلد، وجود انكماشات جلدية، أو إقفار رقمي. البحث عن مظاهر خارج اليد (مثل عقيدات غارود على مفاصل الأصابع، أو الورم الليفي الأخمصي في القدم، أو مرض بايروني).
- الجس: تحديد جميع الحبال الملموسة. تقييم عمقها وعلاقتها بالهياكل الأساسية.
-
تقييم مدى الحركة:
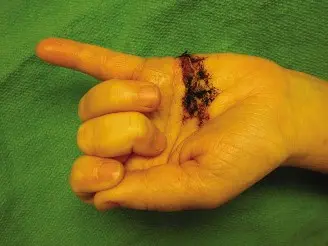
قياس انكماشات انثناء مفاصل السلامي السنعي (MCP)، والمفصل البين سلامي الداني (PIP)، والمفصل البين سلامي القاصي (DIP) بشكل منهجي باستخدام مقياس الزوايا (goniometer). توثيق مدى الحركة السلبية والنشطة. يجب إجراء وتوثيق "اختبار الطاولة".
- اختبار الطاولة (Tabletop Test): يُطلب من المريض وضع راحة يده بشكل مسطح على سطح طاولة. إذا لم يتمكن من بسط راحة اليد والأصابع المصابة تمامًا على الطاولة، فهذا يعتبر اختبارًا إيجابيًا ويشير إلى وجود انكماش كافٍ للتأثير على وظائف اليد الشائعة.
- الحالة العصبية الوعائية: تقييم الإحساس الرقمي (التمييز بين نقطتين) وإعادة ملء الشعيرات الدموية لتحديد خط الأساس وتحديد أي تدهور موجود مسبقًا.
- توتر الجلد: تقدير مقدار نقص الجلد الذي سينتج عن تحرير الانكماش، وهذا يوجه قرار إجراء ترقيع جلدي إذا لزم الأمر.
-
الفحوصات المساعدة:
- عادة ما تكون فحوصات الدم الروتينية قبل الجراحة مطلوبة وفقًا لإرشادات التخدير.
- التصوير (مثل الأشعة السينية، الرنين المغناطيسي) ليس مطلوبًا بشكل عام لحالات دوبويتران النموذجية،
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك