ترقيع الجلد لإصابات اليد والأوتار المكشوفة: دليل شامل من الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
ترقيع الجلد لليد هو إجراء جراحي حيوي لعلاج فقدان الجلد وإصابات الأوتار المكشوفة، يستعيد الوظيفة والحماية. يتضمن الإجراء نقل جلد سليم من منطقة مانحة لتغطية الجرح، ويتم التخطيط له بعناية لضمان أفضل النتائج الوظيفية والجمالية.
الخلاصة الطبية السريعة: ترقيع الجلد لليد هو إجراء جراحي حيوي لعلاج فقدان الجلد وإصابات الأوتار المكشوفة، يستعيد الوظيفة والحماية. يتضمن الإجراء نقل جلد سليم من منطقة مانحة لتغطية الجرح، ويتم التخطيط له بعناية لضمان أفضل النتائج الوظيفية والجمالية.
مقدمة عن ترقيع الجلد لإصابات اليد والأوتار المكشوفة
تُعد اليد من أكثر أجزاء الجسم تعقيدًا وحيوية، فهي الأداة الأساسية التي نعتمد عليها في أدق المهام اليومية، من الكتابة واللمس إلى الإمساك بالأشياء بقوة. ولذلك، فإن أي إصابة تؤثر على وظائف اليد، خاصة تلك التي تتضمن فقدان الجلد أو تعرض الأوتار، تمثل تحديًا كبيرًا في جراحة العظام الترميمية. إن استعادة حركة اليد، ومتانتها، وقدرتها على الإحساس، بالإضافة إلى إغلاق الجروح، هي الأهداف الرئيسية لأي تدخل علاجي.
يُعتبر ترقيع الجلد حلاً جراحيًا أساسيًا، وغالبًا ما يكون لا غنى عنه، لتحقيق تغطية الأنسجة اللينة. ومع ذلك، فإن اختيار السماكة المناسبة للرقعة الجلدية ليس قرارًا بسيطًا؛ فهو يؤثر بشكل مباشر على مدى نجاح الرقعة في الالتئام، والانكماش بعد الجراحة، والمتانة على المدى الطويل، واستعادة الإحساس، والنتائج الجمالية النهائية.
تُعد إصابات اليد شائعة جدًا، وتشكل نسبة كبيرة من الحالات التي تصل إلى أقسام الطوارئ والعيادات المتخصصة في جراحة اليد. غالبًا ما تؤدي الصدمات، بما في ذلك الجروح العميقة، وإصابات القلع، وإصابات السحق، والحروق، إلى فقدان كامل لسمك الجلد لا يمكن علاجه ببساطة عن طريق الخياطة المباشرة. ويُعد تعرض الأوتار، على وجه الخصوص، أمرًا بالغ الخطورة. فالأوتار، كونها هياكل ذات إمداد دموي محدود نسبيًا، تكون عرضة بشكل كبير للجفاف والعدوى وتكوين الالتصاقات والنخر إذا تُركت مكشوفة، مما يؤدي إلى ضعف وظيفي عميق. إن التنوع التشريحي الدقيق داخل اليد – من الجلد الرقيق والمرن في ظهر اليد إلى الجلد السميك والمتصلب في راحة اليد – يزيد من تعقيد التخطيط لإعادة البناء. هذا التفاعل المعقد بين التشريح، والميكانيكا الحيوية، والضرورة الوظيفية يرفع من أهمية اتباع نهج مدروس بعناية لإعادة بناء الأنسجة الرخوة.
في هذا الدليل الشامل، الذي يقدمه لكم الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري الأول في صنعاء ، سنتناول بالتفصيل مبادئ اختيار وتطبيق الرقع الجلدية للأوتار المكشوفة وجروح اليد. سنستكشف التشريح الجراحي والميكانيكا الحيوية ذات الصلة، ونحدد المؤشرات وموانع الاستخدام المعاصرة، ونشرح التخطيط قبل الجراحة والتقنيات الجراحية لمختلف سماكات الرقع، ونحلل المضاعفات المحتملة وإدارتها، ونقدم لمحة عامة عن بروتوكولات إعادة التأهيل. إن السؤال المركزي الذي يوجه هذه المناقشة هو: "ما هي أفضل سماكة للرقعة الجلدية للأوتار المكشوفة وجروح اليد؟" – وهو سؤال إجابته معقدة ومتعددة العوامل، وتتطلب خبرة جراحية رفيعة المستوى لتقديم الحل الأمثل لكل حالة.
فهم تشريح اليد المعقد وأهميته في ترقيع الجلد
إن الفهم الشامل للتشريح المتخصص والخصائص الميكانيكية الحيوية الفريدة لأنسجة اليد الرخوة هو أساس نجاح ترقيع الجلد. فالمتطلبات الهيكلية والوظيفية لليد تفرض متطلبات محددة على غطائها الجلدي.
جلد اليد أنواع وخصائص
يتميز جلد اليد بتخصصه الإقليمي:
- جلد ظهر اليد: يتميز برقته النسبية (عادة 0.5-1.0 ملم)، ومرونته، وحركته. وهو متصل بشكل فضفاض بالنسيج تحت الجلد، مما يسهل الثني الكامل للأصابع والمعصم. هذه المرونة، جنبًا إلى جنب مع إمداد دموي غني من الضفيرة اللفائفية الظهرية، غالبًا ما توفر سريرًا متلقيًا جيدًا للرقع الجلدية. ومع ذلك، فإن طبيعته الرقيقة تجعله أيضًا عرضة بشكل كبير للإصابة والجفاف. توجد بصيلات الشعر، وهو ما يمكن أن يكون اعتبارًا للجمالية.
- جلد راحة اليد (السطح الأخمصي): على النقيض تمامًا، فإن جلد راحة اليد أكثر سمكًا بشكل ملحوظ (1.5-3.0 ملم)، ومتصلب للغاية، ومصمم لقبضة مثالية وتمييز حسي دقيق. وهو مثبت بقوة باللفافة الراحية والعظم بواسطة العديد من الحواجز الليفية العمودية، مما يخلق سطحًا ثابتًا وغير متحرك ومتينًا للغاية يقاوم قوى القص. هذا الارتباط القوي، على الرغم من أنه مفيد وظيفيًا، يعني أن فقدان جلد راحة اليد الواسع غالبًا ما يؤدي إلى انكماش كبير إذا لم يتم التعامل معه بدقة. تحتوي الطبقة الجلدية العميقة على كثافة عالية من المستقبلات الميكانيكية المتخصصة الضرورية للمس الدقيق والإدراك الحسي. جلد راحة اليد خالٍ من بصيلات الشعر والغدد الدهنية ولكنه غني بالغدد العرقية المفرزة. يمكن أن يؤثر سمك وطبيعة جلد راحة اليد الثابتة، جنبًا إلى جنب مع التجاعيد العميقة، على كل من اندماج الرقعة وتحقيق مرونة وظيفية.
أوتار اليد المكشوفة ودورها الحيوي
يُعد التشريح المحدد للأوتار المكشوفة عاملًا حاسمًا في حيوية الرقعة:
- الأوتار الباسطة: تقع هذه الأوتار على ظهر اليد والأصابع، وعادة ما تكون مغلفة بطبقة دقيقة من النسيج الضام الوعائي تُعرف باسم الباراتينون (Paratenon) . الباراتينون ضروري لأنه يسهل انزلاق الوتر ويوفر إمدادًا دمويًا حيويًا. إذا بقي الباراتينون سليمًا وحيويًا بعد الإصابة والتنضير، فإنه يمثل سريرًا وعائيًا ممتازًا قادرًا على دعم الرقعة الجلدية. تُظهر الأوتار الباسطة عمومًا حركة انزلاق أقل مقارنة بالأوتار القابضة، مما يجعلها أكثر تحملًا للالتصاقات الطفيفة بعد الترقيع، بشرط بدء الحركة المبكرة.
- الأوتار القابضة: تقع هذه الأوتار في الجانب الراحي، وتمر داخل أغلفة زليلية، لا سيما داخل مناطق الأصابع (مثل "أرض لا رجل فيها"، المنطقة 2). داخل هذه الأغلفة، تستمد الأوتار القابضة تغذيتها الأساسية من السائل الزليلي ومن الأوعية الدموية الصغيرة (vincula). الأهم من ذلك، تفتقر الأوتار القابضة داخل أغلفة الزليل الخاصة بها إلى باراتينون حقيقي بشكل كبير . لذلك، فإن الوتر القابض المكشوف والعاري، المجرد من غطائه الزليلي، هو في الأساس غير وعائي. لا يمكن للهيكل غير الوعائي أن يدعم الرقعة الجلدية مباشرة، مما يجعل ترقيع الجلد مباشرة على الأوتار القابضة العارية ممنوعًا تمامًا. تتطلب مثل هذه السيناريوهات إدخال طبقة نسيج وعائية (مثل سديلة موضعية، سديلة عضلية، أو رقعة باراتينون من موقع آخر) قبل تطبيق الرقعة الجلدية.
- البريتينون/الإبيتينون: تصف هذه المصطلحات طبقات النسيج الضام التي تحيط بالأوتار مباشرة. الإبيتينون (Epitenon) هو الغلاف الدقيق الخارجي للنسيج الضام الذي يغطي ألياف الوتر مباشرة. الباراتينون (Paratenon) ، وهو نسيج ضام رخو، يحيط بالإبيتينون في العديد من المواقع (مثل ظهر اليد)، مما يتيح الانزلاق ويساهم بشكل كبير في إمداد الوتر بالدم. المفتاح لنجاح الرقعة هو وجود مركب بريتينون/إبيتينون حيوي ووعائي. إذا كانت الألياف الوترية البيضاء اللامعة فقط مكشوفة (أي، فقدان الباراتينون/الإبيتينون)، فإن السرير غير وعائي وغير مناسب للترقيع المباشر.
هياكل أخرى مهمة العظام والمفاصل والأعصاب
- كبسولات المفاصل والأربطة: تتمتع هذه الهياكل بإمداد دموي محدود نسبيًا. بينما يمكنها أحيانًا دعم رقعة في ظل ظروف مثالية، فإن ضعف تدفق الدم الداخلي يجعلها أقل موثوقية كأسرّة متلقية من العضلات أو الأنسجة تحت الجلد الصحية. الأسطح المفصلية المكشوفة، خاصة بدون أنسجة حيوية محيطة، تكون عرضة للجفاف والتيبس.
- الأعصاب والأوعية الدموية: هذه الحزم العصبية الوعائية الحيوية حساسة للغاية للجفاف والضغط المباشر. يتطلب تعرضها تغطية فورية وقوية بأنسجة جيدة التوعية، وغالبًا ما يستلزم ذلك سديلة بدلاً من رقعة، لضمان بقائها ووظيفتها على المدى الطويل.
- العظم: العظم القشري العاري، المجرد من سمحاقه، هو هيكل غير وعائي ولا يمكنه توفير التغذية اللازمة لالتئام الرقعة الجلدية. إذا كان السمحاق سليمًا وحيويًا، فيمكن أن يكون بمثابة سرير متلقٍ مناسب.
كيف يعمل ترقيع الجلد أساسيات الاندماج والشفاء
يتضمن الاندماج البيولوجي للرقعة الجلدية، والذي يُشار إليه عادة باسم "التئام الرقعة"، سلسلة معقدة من الأحداث الفسيولوجية:
- امتصاص السوائل (0-48 ساعة): تبقى الرقعة المطبقة حديثًا حية عن طريق امتصاص السوائل النسيجية بشكل سلبي، بما في ذلك البلازما والمغذيات، من سرير الجرح الأساسي. تظهر الرقعة شاحبة ومنتفخة قليلاً.
- تكوين الأوعية (2-5 أيام): تبدأ الشعيرات الدموية الموجودة مسبقًا داخل الرقعة في إنشاء روابط بدائية مع الشعيرات الدموية الجديدة التي تتشكل من السرير المتلقي. يمثل هذا بداية الاندماج الدوري.
- إعادة التوعي (5-7 أيام وما بعدها): تغزو الشعيرات الدموية المضيفة الرقعة بنشاط، مما يؤسس دورة دموية دقيقة أكثر قوة وتنظيمًا. تظهر الرقعة عادة وردية ودافئة. يبدأ أيضًا التصريف اللمفاوي، وبعد ذلك بكثير، تجديد الأعصاب، على الرغم من أن استعادة الإحساس غالبًا ما تكون غير كاملة.
تأثير سماكة الرقعة الجلدية على النتائج النهائية
إن الاختيار بين سماكات الرقع الجلدية المختلفة له تداعيات ميكانيكية حيوية حاسمة:
- معدل الاندماج والالتئام: تتميز الرقع الجلدية المجزأة (STSGs) بطبيعتها بمعدل التئام أعلى مقارنة بالرقع الجلدية السميكة الكاملة (FTSGs). يرجع ذلك إلى طبيعتها الرقيقة، التي تتطلب كمية أقل من الأكسجين والمغذيات للبقاء على قيد الحياة وتسهل إعادة التوعي بشكل أسرع. هذه الخاصية تجعل الرقع المجزأة مفيدة للأسرة المتلقية ذات الإمداد الدموي الهامشي أو الأقل مثالية.
-
الانكماش الأولي والثانوي:
- الانكماش الأولي: هو الارتداد المرن الفوري للرقعة الذي يحدث عند حصادها، ويرجع أساسًا إلى الألياف المرنة داخل المكون الجلدي. تُظهر الرقع الكاملة، التي تحتوي على الأدمة بأكملها، انكماشًا أوليًا أكبر من الرقع المجزأة. يجب توقع ذلك أثناء حصاد الرقعة عن طريق قص الرقعة أكبر قليلاً من العيب.
- الانكماش الثانوي: هو انكماش الرقعة والجرح الأساسي بعد الالتئام، مدفوعًا بنشاط الخلايا الليفية العضلية. تبدأ هذه العملية عادة بعد أسابيع إلى أشهر من الترقيع. تُعد الرقع المجزأة الرقيقة عرضة بشكل كبير للانكماش الثانوي الكبير (يصل إلى 70-90%)، مما قد يؤدي إلى تقلصات وظيفية شديدة، خاصة في مناطق حركة المفاصل العالية في اليد. تُظهر الرقع الكاملة، نظرًا لمكونها الجلدي السميك، انكماشًا ثانويًا أقل بكثير (عادة 10-30%)، مما يجعلها متفوقة وظيفيًا للمفاصل والمناطق التي تتطلب المرونة.
- المتانة ومقاومة التآكل: تُعد الرقع الكاملة، بحكم طبقتها الجلدية الكاملة، أكثر قوة ومتانة ومقاومة للاحتكاك المزمن وقوى القص والصدمات من الرقع المجزأة. تُعد هذه المرونة المعززة بالغة الأهمية للأسطح الوظيفية لليد. يمكن أن تكون الرقع المجزأة هشة وعرضة للبثور والتلف.
- استعادة الإحساس: توفر الرقع الكاملة عمومًا استعادة حسية أفضل مقارنة بالرقع المجزأة. يُعزى ذلك إلى تضمين كثافة أكبر من النهايات العصبية داخل الأدمة السميكة وربما مسارات تجديد أفضل. بينما نادرًا ما يتم استعادة الإحساس الطبيعي بالكامل، توفر الرقع الكاملة إحساسًا وقائيًا أفضل وشعورًا طبيعيًا أكثر.
- الجمالية والمظهر: تحقق الرقع الكاملة عادة تطابقًا أفضل في اللون والملمس والمظهر الجمالي العام، وتندمج بشكل طبيعي أكثر مع الجلد المحيط وتتجنب المظهر "الحجري" أو المتناثر الذي غالبًا ما يُرى مع الرقع المجزأة الممشطة. تميل الرقع المجزأة إلى الظهور شاحبة أو أكثر لمعانًا.
في جوهر الأمر، يعد اختيار سماكة الرقعة الجلدية للأوتار المكشوفة وجروح اليد حكمًا جراحيًا مدروسًا بعناية، يوازن بين أولوية الاندماج الموثوق للرقعة وضرورة تقليل الانكماش الثانوي، وزيادة المتانة، وتحسين الإحساس، وتحقيق نتيجة جمالية مقبولة. يتحدد هذا القرار في الغالب من خلال وعائية السرير المتلقي والمتطلبات الوظيفية المحددة لمنطقة اليد، وهذا ما يبرع فيه الأستاذ الدكتور محمد هطيف بخبرته الواسعة.
أسباب إصابات اليد والأوتار التي تستدعي ترقيع الجلد
تُعد إصابات اليد من الحالات الشائعة التي يمكن أن تؤثر بشكل كبير على جودة حياة الفرد. عندما تؤدي هذه الإصابات إلى فقدان كبير للجلد أو تعرض الهياكل الحيوية مثل الأوتار، يصبح ترقيع الجلد ضرورة حتمية.
الإصابات الرضية الشائعة
تتنوع أسباب إصابات اليد التي تتطلب ترقيع الجلد، وتشمل في معظمها الحوادث والصدمات:
- الجروح والتمزقات العميقة: يمكن أن تسبب الأدوات الحادة أو الآلات الصناعية جروحًا عميقة تمزق الجلد والأنسجة تحت الجلد، وتصل إلى الأوتار أو العظام. إذا كان فقدان الجلد كبيرًا، لا يمكن إغلاق الجرح بالخياطة المباشرة دون شد مفرط.
- إصابات السحق والقلع (Degloving Injuries): تحدث هذه الإصابات عندما يتم سحق اليد أو تمزق الجلد بالكامل عن الأنسجة الأساسية، كما يحدث في حوادث الآلات الثقيلة أو الحوادث المرورية. تؤدي هذه الإصابات إلى فقدان واسع للجلد وتلف الأنسجة الرخوة، مما يترك الأوتار والعظام مكشوفة.
- الحروق: يمكن أن تسبب الحروق من الدرجة الثالثة والرابعة تلفًا كاملاً لجميع طبقات الجلد، وقد تصل إلى الأوتار والعظام. تتطلب هذه الحروق إزالة الأنسجة التالفة (التنضير) ومن ثم تغطية سريعة بالرقع الجلدية لمنع العدوى والحفاظ على الوظيفة.
- إصابات القطع أو البتر الجزئي: قد تؤدي بعض الحوادث إلى قطع جزء من اليد أو الأصابع، مما يترك جروحًا مفتوحة مع تعرض الأوتار أو العظام.
- العدوى الشديدة أو الأورام التي تتطلب استئصالاً واسعاً: في بعض الحالات، قد تؤدي العدوى المزمنة أو الأورام الخبيثة إلى الحاجة إلى إزالة كميات كبيرة من الأنسجة، مما يترك عيوبًا تتطلب ترقيعًا جلديًا.
متى يكون ترقيع الجلد ضرورياً
يصبح ترقيع الجلد ضروريًا عندما:
- يكون هناك فقدان كامل لسمك الجلد لا يمكن إغلاقه بالخياطة المباشرة.
- تكون الأوتار، أو العظام، أو المفاصل، أو الأوعية الدموية، أو الأعصاب مكشوفة ومعرضة للخطر.
- يكون الهدف هو توفير غطاء بيولوجي واقٍ لمنع الجفاف والعدوى للهياكل الحيوية.
- يكون من الضروري تحقيق سطح مناسب لإعادة التأهيل واستعادة الوظيفة المثلى لليد.
إن تقييم هذه الحالات بدقة وتحديد أفضل مسار علاجي يتطلب خبرة جراحية عميقة، وهي الخبرة التي يوفرها الأستاذ الدكتور محمد هطيف لمرضاه في صنعاء.
الأعراض والعلامات التي تستدعي التدخل الجراحي
عندما تصاب اليد بجروح عميقة أو فقدان للجلد، قد تظهر عدة أعراض وعلامات تستدعي تقييمًا طبيًا عاجلاً، وقد تشير إلى الحاجة لترقيع الجلد. من المهم للمرضى أن يكونوا على دراية بهذه العلامات لطلب المساعدة الطبية في الوقت المناسب.
علامات تعرض الأوتار والعظام والأعصاب
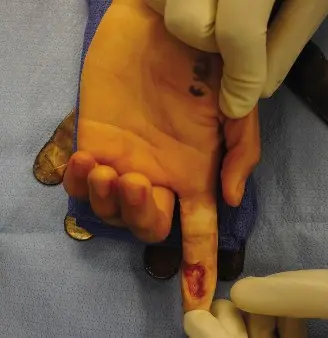
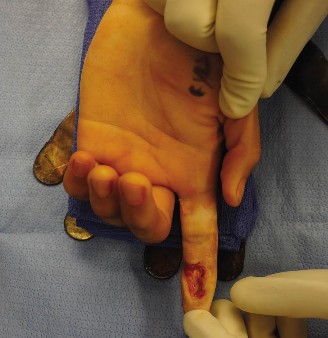
- الأوتار المكشوفة: إذا رأيت هياكل بيضاء لامعة تشبه الخيوط في قاع الجرح، فهذه على الأرجح أوتار. الأوتار المكشوفة تكون عرضة للجفاف والعدوى والنخر، مما يؤدي إلى فقدان دائم للحركة إذا لم يتم تغطيتها بسرعة.
- العظام المكشوفة: إذا كان العظم ظاهرًا في قاع الجرح، فهذه علامة على إصابة خطيرة. العظم العاري (بدون سمحاق) لا يمكن أن يلتئم عليه الجلد مباشرة ويتطلب تغطية خاصة.
- المفاصل المكشوفة: تعرض كبسولات المفاصل أو الأربطة يجعل المفصل عرضة للعدوى والتيبس، ويؤثر بشدة على حركة اليد.
- الأعصاب أو الأوعية الدموية المكشوفة: هذه الهياكل الحيوية حساسة للغاية. قد يلاحظ المريض خدرًا أو ضعفًا في اليد أو الأصابع (علامة على إصابة عصبية)، أو نزيفًا شديدًا (علامة على إصابة وعائية). تعرضها يتطلب تغطية فورية ووعائية للحفاظ على وظيفتها.
فقدان الجلد الوظيفي
- جروح واسعة لا يمكن إغلاقها: إذا كان الجرح كبيرًا جدًا بحيث لا يمكن خياطة حوافه معًا دون شد شديد، فهذا يشير إلى فقدان كبير للجلد.
- جفاف الأنسجة: تبدو الأنسجة المكشوفة جافة أو متغيرة اللون، مما يدل على عدم وجود غطاء وقائي.
- التقرحات المزمنة: في بعض الحالات، قد تؤدي الجروح التي لا تلتئم بشكل طبيعي إلى تقرحات مزمنة تتطلب ترقيعًا جلديًا.
الألم وتأثيره على الحركة
- ألم شديد ومستمر: الألم المصاحب للإصابات العميقة وفقدان الجلد غالبًا ما يكون شديدًا ويتطلب إدارة فعالة.
- صعوبة في تحريك اليد أو الأصابع: إذا كانت الأوتار أو المفاصل متأثرة، فقد يجد المريض صعوبة بالغة في ثني أو بسط الأصابع أو المعصم، أو قد يفقد القدرة على الإمساك بالأشياء.
- تيبس المفاصل: مع مرور الوقت، يمكن أن تتطور المفاصل المكشوفة أو المتأثرة إلى تيبس دائم إذا لم يتم علاجها بشكل صحيح.
عند ظهور أي من هذه الأعراض، خاصة تعرض الأوتار أو العظام، يجب على المريض التوجه فورًا إلى استشاري جراحة العظام المتخصص في اليد. الأستاذ الدكتور محمد هطيف في صنعاء لديه الخبرة اللازمة لتقييم هذه الحالات المعقدة وتقديم العلاج الأمثل للحفاظ على وظائف اليد واستعادتها.
تشخيص الحالة وتحديد أفضل خيارات العلاج
يتطلب تشخيص إصابات اليد التي تستدعي ترقيع الجلد نهجًا دقيقًا وشاملاً، حيث يعتمد نجاح العلاج بشكل كبير على التقييم الصحيح للحالة واختيار التقنية الجراحية الأنسب.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك