الدليل الشامل لمتلازمة الحيز في الساعد وتقفع فولكمان: الأعراض والعلاج
الخلاصة الطبية
متلازمة الحيز في الساعد هي حالة طبية طارئة تحدث نتيجة زيادة الضغط داخل العضلات، مما يمنع تدفق الدم ويؤدي إلى تلف الأنسجة. إذا لم تُعالج فوراً بعملية شق اللفافة لتخفيف الضغط، فقد تتطور إلى مضاعفات دائمة تُعرف باسم تقفع فولكمان الإقفاري. التدخل الجراحي المبكر هو الحل الأمثل لإنقاذ الطرف.
الخلاصة الطبية السريعة: متلازمة الحيز في الساعد هي حالة طبية طارئة تحدث نتيجة زيادة الضغط داخل العضلات، مما يمنع تدفق الدم ويؤدي إلى تلف الأنسجة. إذا لم تُعالج فوراً بعملية شق اللفافة لتخفيف الضغط، فقد تتطور إلى مضاعفات دائمة تُعرف باسم تقفع فولكمان الإقفاري. التدخل الجراحي المبكر هو الحل الأمثل لإنقاذ الطرف.
مقدمة شاملة عن متلازمة الحيز في الساعد
تُعد متلازمة الحيز في الساعد من أخطر الحالات الطبية الطارئة في مجال جراحة العظام، والتي تتطلب تدخلاً طبياً فورياً وعاجلاً. تحدث هذه الحالة عندما يرتفع الضغط داخل مساحة مغلقة في الجسم تُعرف باسم "الحيز العضلي"، مما يؤدي إلى إعاقة تدفق الدم والأكسجين إلى العضلات والأعصاب المحيطة.
بالنسبة للمريض، قد تبدأ هذه الحالة بألم شديد ومفاجئ بعد تعرضه لإصابة أو كسر في الذراع. إذا لم يتم تشخيص الحالة وعلاجها في الوقت المناسب، فإن نقص التروية الدموية (الإقفار) سيؤدي إلى موت الأنسجة العضلية والعصبية بشكل لا رجعة فيه. هذا التلف الدائم يقود في النهاية إلى حالة معقدة ومسببة للإعاقة تُعرف طبياً باسم "تقفع فولكمان الإقفاري".
في هذا الدليل الطبي الشامل، والمصمم خصيصاً للمرضى وعائلاتهم، سنأخذك في رحلة مفصلة لفهم طبيعة هذه الحالة، بدءاً من التشريح المبسط للذراع، مروراً بالأسباب والأعراض التحذيرية، وصولاً إلى أحدث أساليب التشخيص والعلاج الجراحي وإعادة التأهيل. هدفنا هو تزويدك بالمعرفة الطبية الموثوقة لتكون قادراً على اتخاذ القرارات الصحيحة في الأوقات الحرجة.
ما هي متلازمة الحيز وتقفع فولكمان
لفهم هذه الحالة بشكل صحيح، يجب أن نفرق بين مرحلتين أساسيتين مترابطتين:
المرحلة الأولى هي متلازمة الحيز الحادة، وهي اللحظة التي يبدأ فيها الضغط بالارتفاع داخل الساعد. تخيل أن عضلات الساعد محاطة بغلاف غير قابل للتمدد. عندما يحدث نزيف داخلي أو تورم شديد، لا يجد هذا التورم مساحة للتمدد، فيرتد الضغط إلى الداخل، مما يعصر الأوعية الدموية ويمنع الدم من الوصول إلى الخلايا.
المرحلة الثانية هي تقفع فولكمان الإقفاري، وهي النتيجة الكارثية التي تحدث إذا لم يتم علاج المرحلة الأولى. عندما تموت العضلات بسبب نقص الدم، يقوم الجسم باستبدال هذه العضلات الميتة بأنسجة ليفية ندبية. هذه الأنسجة الندبية تنكمش وتتقلص بمرور الوقت، مما يؤدي إلى تشوه دائم في شكل اليد والمعصم، حيث تنثني الأصابع وتتصلب في وضعية تشبه المخلب، وتفقد اليد وظيفتها الأساسية.
التشريح المبسط للساعد والعضلات
يُعد فهم تشريح الساعد أمراً بالغ الأهمية لإدراك كيفية حدوث متلازمة الحيز وكيفية علاجها. يتكون الساعد من مجموعة من العضلات، والأوعية الدموية، والأعصاب، التي تُنظم في مجموعات أو "أحياز" محددة.
كل حيز من هذه الأحياز مغلف بطبقة من الأنسجة الضامة القوية جداً وغير المرنة تُسمى "اللفافة". وظيفة اللفافة في الحالة الطبيعية هي الحفاظ على العضلات في مكانها وتسهيل حركتها. ولكن في حالات الإصابة، تصبح هذه اللفافة بمثابة سجن يمنع التورم من الخروج.
ينقسم الساعد بشكل رئيسي إلى أحياز أمامية (راحية) مسؤولة عن ثني المعصم والأصابع، وأحياز خلفية (ظهرية) مسؤولة عن بسط المعصم والأصابع. العضلات العميقة في الحيز الأمامي، وخاصة العضلة المثنية العميقة للأصابع والعضلة المثنية الطويلة للإبهام، هي الأكثر عرضة للتلف بسبب موقعها المركزي وضعف ترويتها الدموية عند ارتفاع الضغط.

الأسباب وعوامل الخطر المؤدية للإصابة
لا تحدث متلازمة الحيز في الساعد من فراغ، بل هي دائماً نتيجة لحدث أدى إلى زيادة التورم أو النزيف داخل اللفافة. من أهم الأسباب وعوامل الخطر التي يجب الانتباه إليها:
- الكسور العظمية الشديدة: تُعد الكسور، وخاصة كسور عظمة الكعبرة في الرسغ وكسور ما فوق اللقمتين في عظمة العضد (شائعة جداً عند الأطفال)، من المسببات الرئيسية.
- إصابات السحق: التعرض لحوادث تؤدي إلى سحق الذراع تحت وزن ثقيل، مما يسبب تهتكاً شديداً في الأنسجة الرخوة ونزيفاً داخلياً.
- الجبائر والضمادات الضيقة: وضع جبيرة جبسية أو ضمادة ضاغطة بشكل محكم جداً حول ذراع متورمة يمكن أن يمنع التمدد الخارجي، مما يدفع الضغط للارتداد نحو الداخل.
- الإصابات المخترقة: مثل الطلقات النارية أو الطعنات التي تسبب نزيفاً شريانياً داخل الحيز العضلي.
- اضطرابات تخثر الدم: المرضى الذين يعانون من مشاكل في سيولة الدم أو يتناولون أدوية مسيلة للدم هم أكثر عرضة للنزيف الداخلي بعد الإصابات الطفيفة.
الأعراض والعلامات التحذيرية المبكرة
التشخيص المبكر هو الفاصل بين الشفاء التام وفقدان وظيفة الطرف. كقاعدة ذهبية في طب العظام: التأخير في التشخيص هو العامل الأهم الذي يؤدي إلى نتائج وظيفية سيئة. لذلك، يجب على المريض ومقدمي الرعاية الانتباه بشدة للأعراض التالية:
الألم غير المتناسب مع الإصابة
هذا هو العرض الأول والأكثر أهمية. يشعر المريض بألم مبرح ونابض وعميق لا يستجيب لمسكنات الألم القوية. يكون هذا الألم أسوأ بكثير مما يُتوقع من حجم الإصابة الأصلية.
الألم عند التمدد السلبي
إذا قام الطبيب أو المريض بمحاولة فرد (بسط) الأصابع المريضة بلطف، سيشعر المريض بألم حاد وصارخ يمتد على طول الساعد. هذه العلامة السريرية تُعد مؤشراً خطيراً جداً على نقص تروية العضلات.
الإحساس بالخدر والوخز
يبدأ المريض بالشعور بتنميل، أو وخز، أو فقدان للإحساس في أطراف الأصابع. هذا يدل على أن الأعصاب (مثل العصب الناصف والعصب الزندي) بدأت تتأثر بانقطاع الدم والضغط المرتفع.
شحوب وبرودة الطرف
قد يلاحظ المريض أن لون اليد أصبح باهتاً أو مائلاً للزرقة، وأن حرارة الجلد أصبحت أبرد من الطبيعي مقارنة باليد السليمة.
غياب النبض
هذه علامة متأخرة جداً. غياب النبض في الشريان الكعبري (عند المعصم) يعني أن الضغط قد ارتفع لدرجة أغلقت الشرايين الرئيسية تماماً. لا يجب أبداً انتظار غياب النبض لتشخيص الحالة.
التشخيص الطبي والتقييم السريري
يعتمد الأطباء في تشخيص متلازمة الحيز بشكل أساسي على الفحص السريري الدقيق واليقظة الطبية. في حال وجود شك، يتم اللجوء إلى قياس الضغط داخل الحيز العضلي باستخدام أجهزة متخصصة.
يتم إدخال إبرة متصلة بجهاز قياس الضغط مباشرة في العضلة المصابة. يتم تقييم الخطر بناءً على ما يُعرف بـ "الضغط التفاضلي"، وهو الفرق بين ضغط الدم الانبساطي للمريض والضغط داخل الحيز العضلي.
إذا كان الفارق بينهما أقل من 30 ملم زئبقي، فهذا يُعد مؤشراً قاطعاً ومطلقاً على ضرورة إجراء تدخل جراحي طارئ. في المرضى الذين يعانون من انخفاض ضغط الدم (بسبب النزيف أو الصدمة)، يكون الحد المسموح به للضغط داخل الحيز أقل بكثير، مما يتطلب مراقبة مستمرة ودقيقة.
العلاج الجراحي لمتلازمة الحيز الحادة
العلاج الوحيد والفعال لمتلازمة الحيز الحادة هو التدخل الجراحي الطارئ بعملية تُسمى "شق اللفافة" (Fasciotomy). القاعدة الجراحية الذهبية تنص على: "عند الشك، يجب تحرير الحيز". إذا تم إجراء الجراحة وتبين لاحقاً أنها لم تكن ضرورية تماماً، فإن المريض يخرج بندبة جراحية فقط. أما إذا تم الامتناع عن الجراحة وكانت ضرورية، فإن المريض سيفقد عضلاته وأعصابه للأبد.
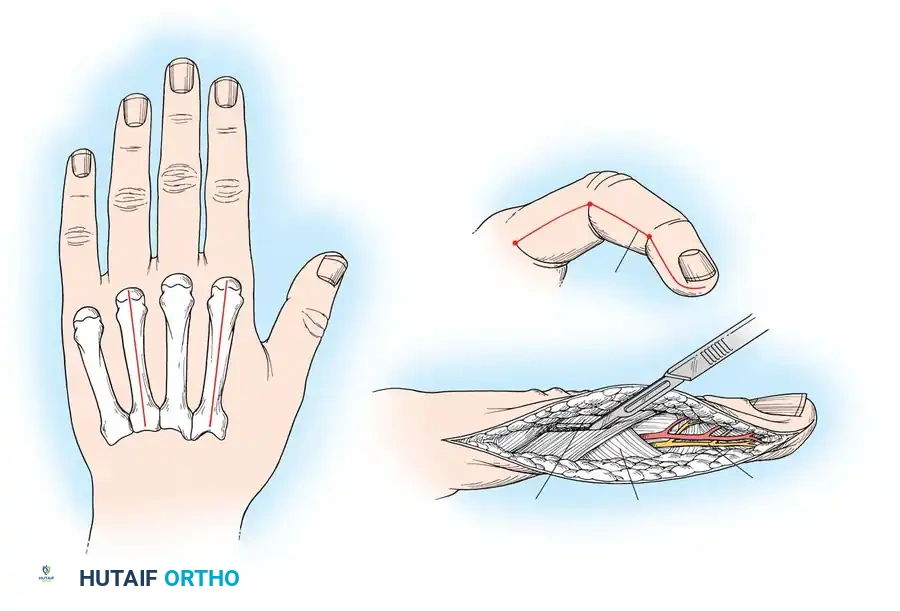
خطوات عملية شق اللفافة في الساعد
تهدف هذه العملية إلى فتح الأغلفة المحيطة بالعضلات للسماح لها بالتمدد، وتخفيف الضغط، واستعادة تدفق الدم.
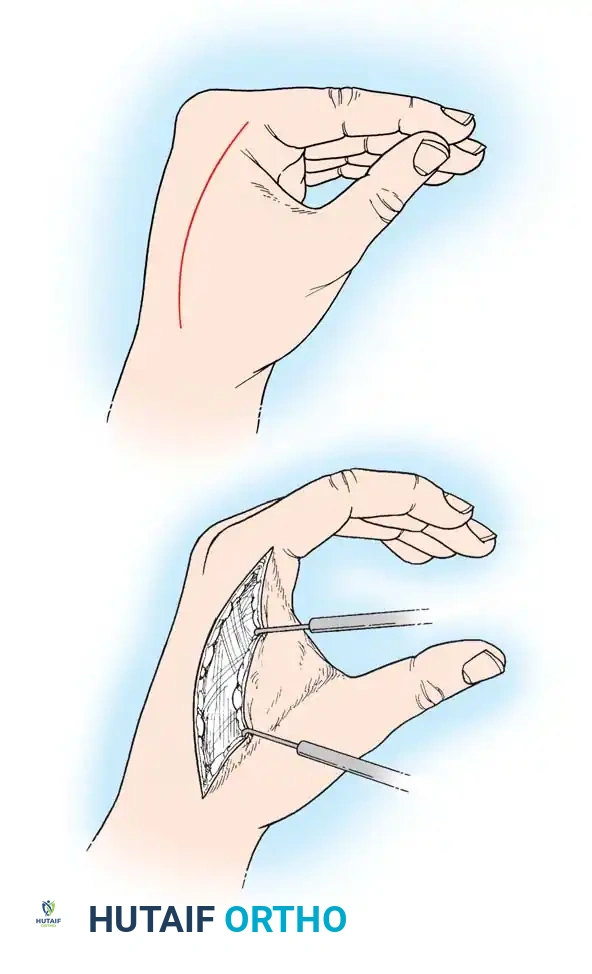
يتم إجراء شق جراحي طويل على الجهة الأمامية (الراحية) للساعد. يبدأ الشق من فوق الكوع ويمتد بشكل متعرج وصولاً إلى راحة اليد. يتم تجنب قطع ثنيات الجلد بشكل مستقيم لمنع تكون ندبات مقيدة للحركة مستقبلاً.
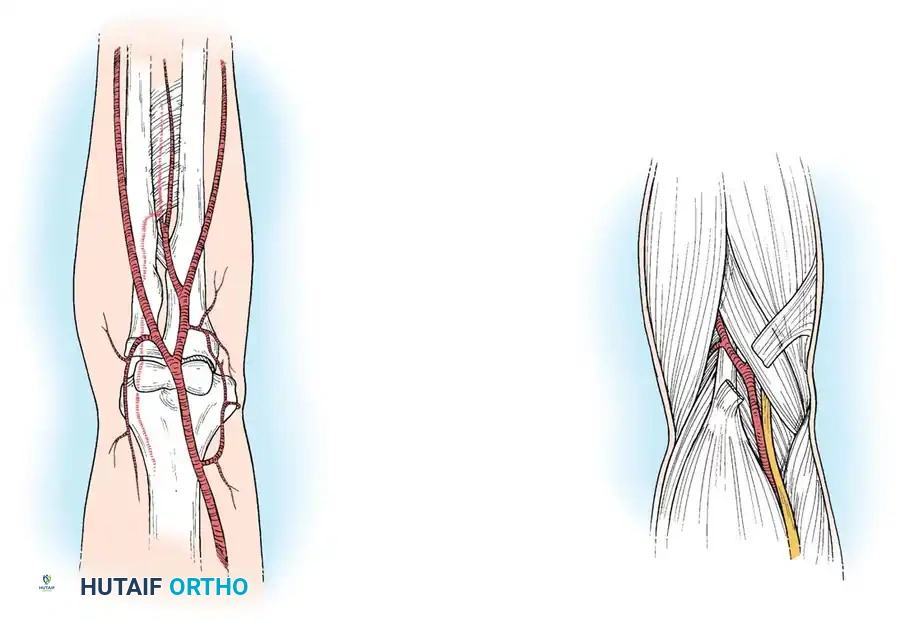
خلال هذه العملية، يقوم الجراح بتحرير النفق الرسغي بالكامل، ويستكشف الأوعية الدموية (مثل الشريان العضدي) للتأكد من عدم وجود جلطات أو تمزقات. إذا كان هناك تلف في الشريان، يتم إصلاحه فوراً.
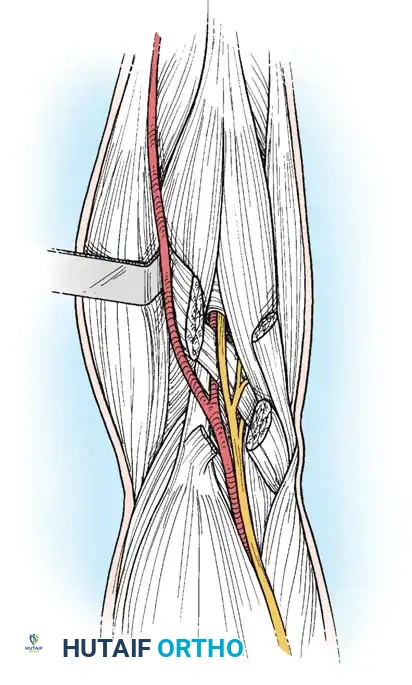
كما يتم فحص العصب الناصف بدقة للتأكد من عدم تعرضه للضغط أو القطع، ويتم تحرير جميع العضلات السطحية والعميقة. إذا كانت هناك كسور غير مستقرة، يتم تثبيتها بأسياخ معدنية أو شرائح لحماية الأنسجة الرخوة من المزيد من التلف.
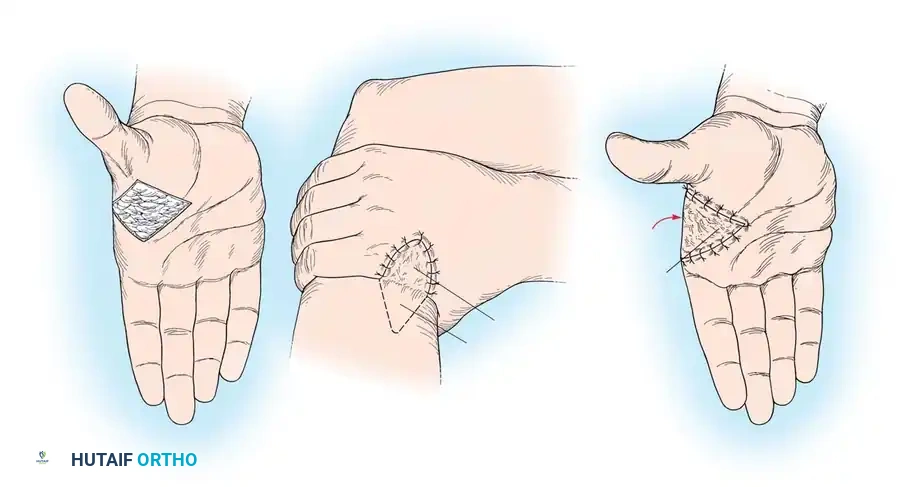
إغلاق الجرح والعناية ما بعد الجراحة
من أهم قواعد هذه الجراحة أنه لا يتم خياطة الجرح وإغلاقه فوراً بعد العملية. يتم ترك الجرح مفتوحاً للسماح للتورم بالانحسار. يتم رفع الذراع وتغطيتها بضمادات معقمة ورطبة.
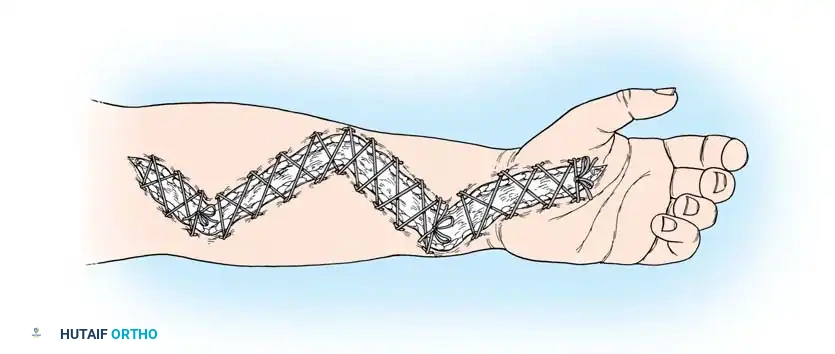
بعد عدة أيام، عندما يقل التورم، يتم إغلاق الجرح تدريجياً. إحدى التقنيات الحديثة والفعالة هي استخدام "تقنية رباط الحذاء" باستخدام حلقات مطاطية مرنة تُمرر عبر حواف الجلد ويتم شدها تدريجياً كل يومين خلال تغيير الضمادات بجانب سرير المريض، مما يسمح بإغلاق الجرح بالكامل خلال أسبوعين تقريباً دون الحاجة لترقيع جلدي في كثير من الحالات.
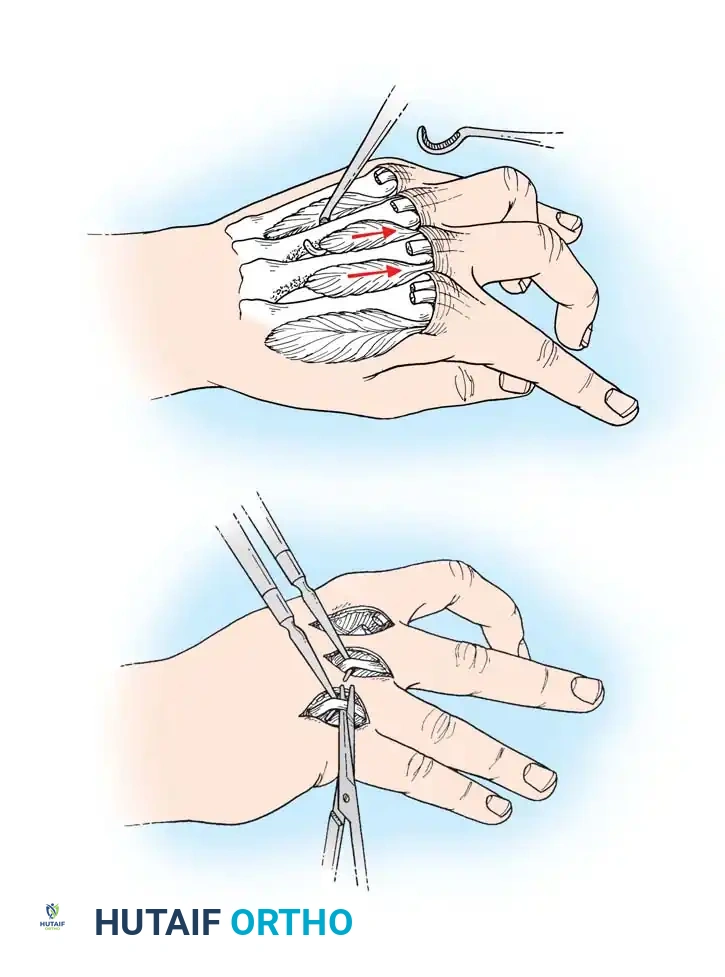
تحرير العضلات الدقيقة في اليد
في حالات التورم الشديد الذي يمتد إلى اليد والأصابع، مع تأخر في عودة امتلاء الشعيرات الدموية، يصبح من الضروري إجراء شقوق جراحية إضافية لتحرير الأحياز العضلية الدقيقة داخل اليد نفسها لمنع حدوث تقلصات وتشوهات في الأصابع.
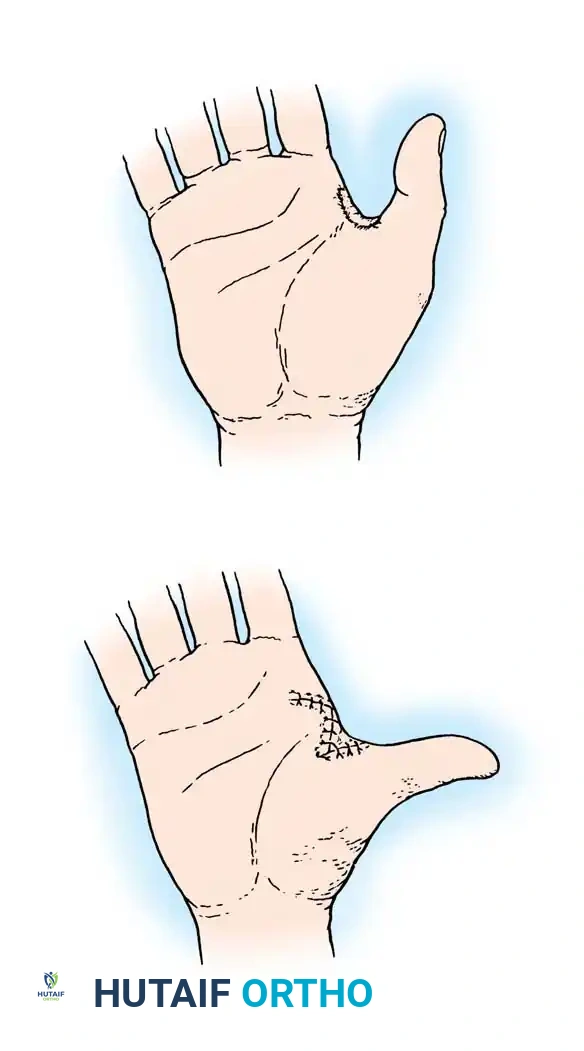
الشقوق الجراحية الظهرية والراحية
يتم عمل شقين طوليين متوازيين على ظهر اليد للوصول إلى العضلات بين عظام المشط. يتم فتح اللفافة المحيطة بهذه العضلات للسماح لها بالبروز وتخفيف الضغط عنها.
إذا كانت العضلات في قاعدة الإبهام (الرَوَافِع) أو قاعدة الخنصر متوترة جداً، يتم عمل شقوق إضافية في راحة اليد لتحريرها.
تحرير أصابع اليد
إذا ظلت الأصابع متورمة بشدة وضعيفة التروية، يضطر الجراح لإجراء شقوق جانبية على طول الأصابع لتحريرها. من المهم جداً عدم إزالة أي أنسجة عضلية خلال هذه المرحلة الحادة، لأن العضلات المفتقرة للدم تكون حساسة جداً، ويجب إعطاؤها الفرصة للتعافي بعد استعادة التروية الدموية.
التعامل مع تقفع فولكمان وتصنيفاته
إذا لم يتم التعرف على متلازمة الحيز، أو لم يتم علاجها، أو كان التحرير الجراحي غير كافٍ، فإن العضلات تموت وتتحول إلى ألياف ندبية قاسية، مما يولد حالة "تقفع فولكمان الإقفاري".
يأخذ التلف العضلي عادة شكلاً بيضاوياً، حيث يكون الضرر الأكبر في مركز العضلات العميقة في منتصف الساعد.
المظهر السريري لتقفع فولكمان
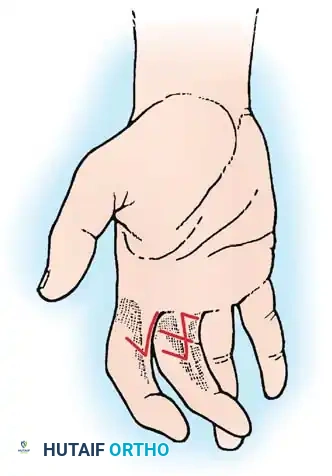
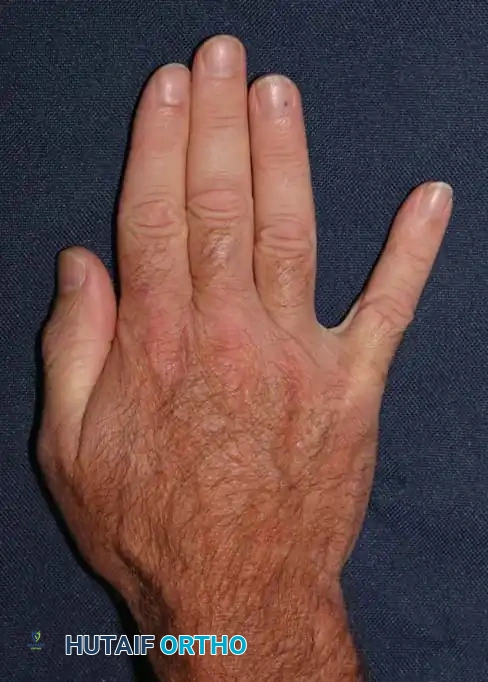
المريض المصاب بتقفع فولكمان المتقدم يظهر بوضعية كلاسيكية مميزة للذراع واليد تشمل:
* انثناء في مفصل الكوع.
* كب الساعد (التفاف الساعد للداخل).
* انثناء شديد في المعصم.
* التصاق الإبهام براحة اليد.
* تمدد مفاصل الأصابع عند القاعدة، وانثنائها الشديد في المنتصف والأطراف (اليد المخلبية).
تصنيفات تقفع فولكمان والخيارات العلاجية
يتم تصنيف تقفع فولكمان إلى ثلاث درجات رئيسية، وبناءً عليها يتم تحديد خطة العلاج الجراحي الترميمي:
| درجة التقفع | الوصف السريري للأعراض | الخيارات العلاجية والجراحية |
|---|---|---|
| التقفع الخفيف | تلف جزئي في العضلات العميقة. يؤثر الانثناء عادة على إصبعين أو ثلاثة فقط. لا يوجد فقدان كبير للإحساس. | في البداية: العلاج الطبيعي والجبائر الديناميكية. لاحقاً: جراحة لتحرير وتطويل الأوتار المصابة. |
| التقفع المتوسط | يشمل عضلات ثني الأصابع الطويلة والإبهام والمعصم. يوجد ضعف واضح في الإحساس بسبب اختناق الأعصاب. | جراحة انزلاق العضلات مع تحرير دقيق للأعصاب. نقل الأوتار السليمة لتعويض وظيفة الأوتار التالفة. |
| التقفع الشديد | تلف كامل يشمل العضلات الأمامية والخلفية للساعد. فقدان تام للإحساس وتشوه شديد للجلد والأعصاب. | إزالة جذرية لجميع العضلات الميتة. تحرير كامل للأعصاب. نقل عضلات حرة (مثل عضلة الفخذ) مع توصيلها عصبياً ودموياً مجهرياً. |
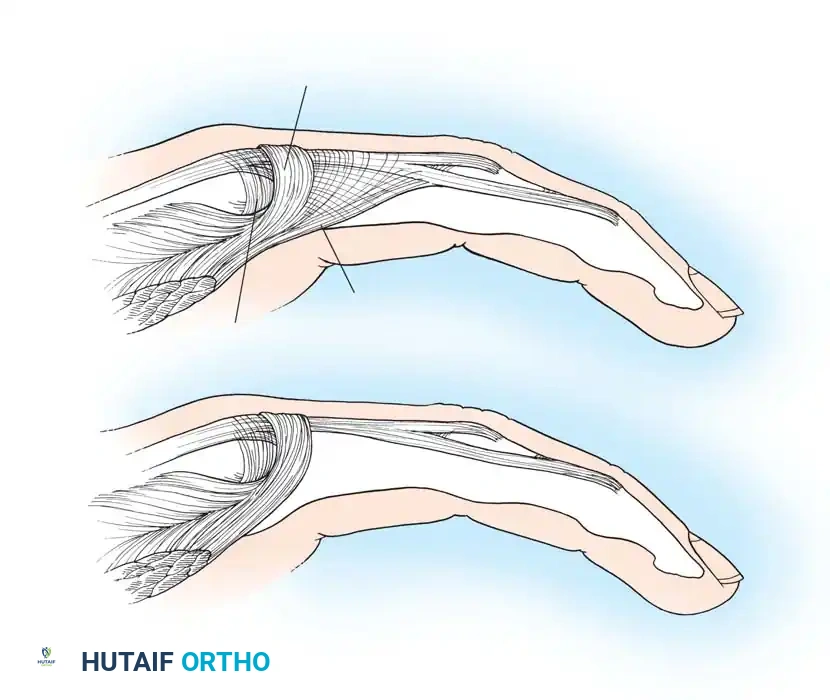
جراحة انزلاق العضلات
تُعد هذه الجراحة من الإجراءات الكلاسيكية لعلاج تقفع فولكمان. تعتمد الفكرة على فصل منشأ العضلات المثنية من عظمة الكوع، والسماح للكتلة العضلية بالانزلاق إلى الأسفل نحو اليد. هذا الانزلاق يقلل من الشد على الأوتار ويسمح بفرد الأصابع والمعصم.
ومع ذلك، تؤكد الدراسات الطبية الحديثة أن هذه الجراحة وحدها نادراً ما تكون كافية، لأن العضلات المتضررة تكون ليفية وغير قادرة على الانقباض. لذلك، يجب دمجها دائماً مع إزالة الأنسجة الميتة، وتحرير الأعصاب، ونقل الأوتار السليمة لاستعادة الحركة الوظيفية لليد.
التعافي وإعادة التأهيل بعد الجراحة
رحلة التعافي من متلازمة الحيز وتقفع فولكمان هي رحلة تتطلب الصبر والالتزام التام بتعليمات الفريق الطبي.
في حالات متلازمة الحيز الحادة التي تم علاجها مبكراً بشق اللفافة، يكون الهدف الأساسي هو العناية بالجرح المفتوح ومنع العدوى حتى يتم إغلاقه. بمجرد التئام الجرح، يبدأ المريض برنامجاً مكثفاً للعلاج الطبيعي لاستعادة المدى الحركي للمفاصل وتقوية العضلات التي ضعفت بسبب الإصابة.
أما في حالات الجراحات الترميمية لتقفع فولكمان (مثل نقل الأوتار أو العضلات)، فإن فترة التعافي تكون أطول وتتطلب استخدام جبائر مخصصة لحماية الأوتار المنقولة حديثاً. العلاج الطبيعي هنا يلعب دوراً محورياً في إعادة تدريب الدماغ على استخدام العضلات الجديدة في وظائفها المبتكرة، وقد تستغرق هذه العملية عدة أشهر للوصول إلى أقصى تحسن وظيفي ممكن.
الأسئلة الشائعة حول متلازمة الحيز وتقفع فولكمان
ما هو الوقت الذهبي لعلاج متلازمة الحيز في الساعد
الوقت الذهبي للتدخل الجراحي هو خلال الساعات الست الأولى من بدء الأعراض. كلما تأخر التدخل الجراحي بعد هذه الفترة، زادت نسبة موت الخلايا العضلية والعصبية. التأخير لأكثر من 8 إلى 12 ساعة يؤدي غالباً إلى تلف دائم لا يمكن عكسه.
كيفية التمييز بين ألم الكسر العادي وألم متلازمة الحيز
ألم الكسر العادي يستجيب عادة لتثبيت العظم بالجبيرة وتناول المسكنات. أما ألم متلازمة الحيز فهو ألم مستمر، نابض، وشديد جداً لا يتناسب مع حجم الإصابة، ويزداد بشكل لا يُطاق عند محاولة الطبيب فرد أصابع المريض بلطف.
هل يمكن تشخيص الحالة بدون استخدام أجهزة قياس الضغط
نعم، الفحص السريري الدقيق من قبل جراح عظام متمرس، وملاحظة الأعراض التحذيرية (خاصة الألم الشديد عند التمدد السلبي)، تكفي لاتخاذ قرار التدخل الجراحي. أجهزة قياس الضغط تُستخدم لتأكيد التشخيص في الحالات غير الواضحة أو للمرضى فاقدي الوعي.
إمكانية الشفاء التام بعد عملية شق اللفافة
إذا تم إجراء عملية شق اللفافة في الوقت المناسب وقبل حدوث تلف دائم في العضلات والأعصاب، فإن فرص الشفاء التام واستعادة وظيفة الذراع واليد بشكل طبيعي تكون ممتازة جداً. التحدي الوحيد المتبقي يكون عادة الندبة الجراحية.
أسباب ترك الجرح مفتوحا بعد العملية الجراحية
يُترك الجرح مفتوحاً لأن الهدف الأساسي من العملية هو إعطاء العضلات المتورمة مساحة للتمدد وتخفيف الضغط. إذا تم خياطة الجلد فوراً، سيعود الضغط للارتفاع مجدداً. يُغلق الجرح لاحقاً عندما يزول التورم تماماً.
طبيعة تقفع فولكمان وهل هو مرض وراثي
تقفع فولكمان ليس مرضاً وراثياً على الإطلاق. هو مضاعفة ميكانيكية وفسيولوجية تحدث نتيجة ترك متلازمة الحيز الحادة دون علاج جراحي، مما يؤدي إلى موت العضلات وتحولها إلى تليفات قاسية تشوه شكل اليد.
دور العلاج الطبيعي في علاج تقفع فولكمان
يلعب العلاج الطبيعي دوراً حيوياً في جميع مراحل العلاج. في الحالات المبكرة جداً، يمنع تصلب المفاصل. وبعد العمليات الجراحية الترميمية ونقل الأوتار، يُعد العلاج الطبيعي الأساس لإعادة تأهيل اليد وتعليم المريض كيفية استخدام العضلات المنقولة.
الحالات التي تتطلب نقل عضلات من مناطق أخرى في الجسم
في حالات تقفع فولكمان الشديدة جداً، حيث تكون جميع عضلات الساعد قد ماتت وتحولت إلى ألياف، لا يتبقى أي عضلات محلية يمكن الاعتماد عليها. في هذه الحالة، يقوم الجراح بنقل عضلة حرة (مثل عضلة من الفخذ) وزرعها في الساعد مع توصيل أوعيتها الدموية وأعصابها تحت الميكروسكوب.
تأثير الجبائر الجبسية الضيقة على تطور الحالة
الجبائر الجبسية المغلقة بالكامل والتي توضع بإحكام شديد حول ذراع مصابة يمكن أن تمنع التورم الطبيعي من التمدد للخارج. هذا يدفع الضغط للارتفاع داخل الذراع، مما قد يسبب متلازمة الحيز. لذلك يحرص الأطباء دائماً على شق الجبس أو استخدام جبائر نصفية في الأيام الأولى للإصابة.
كيفية العناية بالطرف المصاب في المنزل قبل الوصول للمستشفى
إذا شعرت بأعراض متلازمة الحيز بعد إصابة أو وضع جبيرة، يجب التوجه فوراً إلى قسم الطوارئ. في الطريق، حافظ على الذراع في مستوى القلب (لا ترفعها عالياً جداً ولا تتدلى للأسفل)، ولا تضع الثلج أو الحرارة عليها، ولا تتناول مسكنات قوية قد تخفي الأعراض عن الطبيب المعالج.