الدليل الشامل للتشوهات الخلقية الطولية في الأطراف العلوية وعملية كروكنبيرغ
الخلاصة الطبية
التشوهات الخلقية الطولية في الأطراف العلوية هي عيوب ولادية تؤدي إلى غياب أو قصر عظام معينة مثل الكعبرة أو الزند. يشمل العلاج تقويم العظام التدريجي، الجراحات التقويمية، وعملية كروكنبيرغ المبتكرة التي تحول الساعد المبتور إلى طرف وظيفي قادر على الإمساك بالأشياء، مما يمنح المريض استقلالية تامة.
الخلاصة الطبية السريعة: التشوهات الخلقية الطولية في الأطراف العلوية هي عيوب ولادية تؤدي إلى غياب أو قصر عظام معينة مثل الكعبرة أو الزند. يشمل العلاج تقويم العظام التدريجي، الجراحات التقويمية، وعملية كروكنبيرغ المبتكرة التي تحول الساعد المبتور إلى طرف وظيفي قادر على الإمساك بالأشياء، مما يمنح المريض استقلالية تامة.
مقدمة
إن استقبال طفل جديد في العائلة هو لحظة مليئة بالفرح والأمل، ولكن في بعض الأحيان قد يواجه الآباء تحديات غير متوقعة عند تشخيص طفلهم بوجود اختلافات في نمو الأطراف. التشوهات الخلقية في الأطراف العلوية هي حالات طبية تتطلب فهما عميقا ورعاية متخصصة. من بين هذه الحالات، تبرز التشوهات الخلقية الطولية كواحدة من التحديات المعقدة التي تواجه جراحي العظام المتخصصين في ترميم الأطراف.
نحن ندرك تماما حجم القلق والتساؤلات التي قد تساوركم كمرضى أو كآباء وأمهات. لذلك، تم إعداد هذا الدليل الطبي الشامل والمفصل ليكون بمثابة مرجع موثوق ومبسط، يضع بين أيديكم أحدث ما توصل إليه العلم في مجال جراحة العظام التقويمية. سنتناول في هذا الدليل كل ما يخص النقص الطولي في الأطراف، بدءا من فهم طبيعة هذه التشوهات، مرورا بأسبابها وأنواعها مثل تفقم الأطراف وحنف اليد الكعبري، وصولا إلى أحدث التقنيات الجراحية المبتكرة مثل عملية كروكنبيرغ وتعديلاتها الحديثة التي تهدف إلى منح المريض حياة مستقلة ووظيفية بالكامل.
التشريح
لفهم طبيعة التشوهات الخلقية الطولية، يجب علينا أولا أن نلقي نظرة مبسطة على كيفية تطور الأطراف العلوية في الجنين وبنيتها التشريحية الطبيعية.
بنية الطرف العلوي الطبيعي
يتكون الطرف العلوي الطبيعي للإنسان من تسلسل هندسي دقيق من العظام والمفاصل والأنسجة الرخوة. يبدأ هذا التسلسل من حزام الكتف، ثم عظمة العضد في الذراع، تليها عظمتا الساعد وهما الكعبرة والزند، وصولا إلى عظام الرسغ والمشط والسلاميات التي تشكل اليد والأصابع. يترافق مع هذا الهيكل العظمي شبكة معقدة من العضلات والأعصاب والأوعية الدموية التي تعمل بتناغم تام لتوفير الحركة والإحساس.
تصنيف التشوهات الطولية
تصنف تشوهات الأطراف الخلقية بشكل عام إلى عدة فئات، منها فشل التكوين، فشل التمايز، الازدواجية، فرط النمو، ونقص النمو. تندرج التشوهات الطولية تحت فئة فشل التكوين.
النقص الطولي يعني غياب أو عدم اكتمال نمو عظام معينة على طول محور الطرف العلوي، مع بقاء أجزاء أخرى سليمة. على عكس النقص العرضي الذي يشبه البتر حيث يغيب كل ما هو أسفل نقطة معينة، فإن النقص الطولي يترك أجزاء من الطرف موجودة ولكنها غير مكتملة أو مشوهة.
تشكل هذه التشوهات الطولية حوالي تسعة بالمائة من إجمالي التشوهات الخلقية في الأطراف العلوية المسجلة طبيا، مما يجعلها أكثر شيوعا بقليل من النقص العرضي. ومن أهم الأمثلة عليها تفقم الأطراف، خلل التنسج الكعبري، وخلل التنسج الزندي. في التشخيص الطبي الدقيق، يتم تسمية العظام المفقودة أو المشوهة بشكل صريح، وأي عظمة لا تذكر في التشخيص تعتبر موجودة وسليمة تشريحيا.
الأسباب
إن فهم الأسباب الكامنة وراء حدوث التشوهات الخلقية الطولية يساعد في توجيه خطة العلاج وتقديم المشورة الوراثية المناسبة للعائلات. تتنوع هذه الأسباب بين عوامل جينية وبيئية.
العوامل الوراثية والجينية
في العديد من الحالات، تلعب الجينات دورا محوريا في تطور هذه التشوهات. قد تحدث طفرات جينية عشوائية أثناء تكون الجنين تؤثر على نمو براعم الأطراف. في بعض الأحيان، تكون هذه التشوهات جزءا من متلازمات وراثية أوسع، مثل متلازمة روبرت، حيث يترافق النقص الطولي في الأطراف مع تشوهات أخرى مثل الشفة الأرنبية وشق سقف الحلق. لذلك، يحرص الأطباء دائما على إجراء فحص شامل للطفل لاستبعاد أو تأكيد وجود أي متلازمات وراثية مرتبطة.
العوامل البيئية والدوائية
التاريخ الطبي يحمل درسا قاسيا حول تأثير العوامل البيئية والدوائية على نمو الجنين. في أواخر الخمسينيات وأوائل الستينيات من القرن الماضي، تم وصف دواء يسمى الثاليدومايد للنساء الحوامل كمهدئ ومضاد للغثيان. تبين لاحقا أن هذا الدواء هو عامل مشوه قوي جدا للأجنة.
يعمل الثاليدومايد على تثبيط تكوين الأوعية الدموية خلال الفترات الحرجة من نمو براعم الأطراف في الجنين. أظهرت الدراسات أن نسبة كبيرة من الأطفال الذين ولدو لأمهات تناولن هذا العقار بين اليوم الثامن والثلاثين واليوم الرابع والخمسين بعد الحمل، أصيبوا بتفقم الأطراف الشديد. هذا الحدث التاريخي غير مجرى الطب وأدى إلى تشديد الرقابة الصارمة على الأدوية المسموح بها أثناء فترة الحمل.
الأعراض
تختلف الأعراض والعلامات السريرية للتشوهات الخلقية الطولية بشكل كبير بناء على نوع التشوه وشدته. سنركز هنا على اثنين من أبرز هذه التشوهات.
أعراض تفقم الأطراف
تفقم الأطراف هو التعبير الأكثر حدة وشدة للنقص الطولي. يتميز هذا التشوه بغياب الجزء الأوسط من الطرف، حيث تبدو اليد متصلة مباشرة أو قريبا جدا من الجذع أو الكتف. اليد نفسها غالبا ما تكون غير طبيعية وتحتوي على عدد أقل من الأصابع المعتادة.
تم تصنيف تفقم الأطراف تشريحيا إلى ثلاثة أنواع رئيسية لتسهيل التقييم الطبي
* النوع الكامل حيث تغيب جميع عظام الطرف العلوي وتتصل اليد مباشرة بالجذع
* النوع الداني حيث تغيب عظمة العضد أو تكون صغيرة جدا مع وجود ساعد ويد متصلين بالجذع
* النوع القاصي حيث تتصل اليد مباشرة بعظمة العضد مع غياب تام لعظام الساعد
غالبا ما يترافق تفقم الأطراف مع تشوهات جهازية أخرى تتطلب تقييما دقيقا، مثل انحناء العمود الفقري، ومشاكل في القلب، واضطرابات جلدية وكروموسومية.
أعراض حنف اليد الكعبري
خلل التنسج الكعبري أو حنف اليد الكعبري هو طيف واسع من التشوهات يتراوح بين صغر حجم الإبهام إلى الغياب التام لعظمة الكعبرة في الساعد.
العرض الكلاسيكي لهذه الحالة يتمثل في ساعد قصير بشكل ملحوظ، وانحراف شديد للرسغ واليد نحو جهة الكعبرة، مع خلع جزئي لعظام الرسغ بالنسبة لنهاية عظمة الزند. هذا الانحراف والتشوه لا يؤثر فقط على المظهر الجمالي للطرف، بل يعيق بشكل كبير وظيفة اليد وقدرتها على الإمساك بالأشياء والقيام بالمهام اليومية البسيطة.
التشخيص
التشخيص المبكر والدقيق هو حجر الزاوية في وضع خطة علاجية ناجحة وفعالة للطفل المصاب بالتشوهات الخلقية الطولية.
الفحص السريري الشامل
يبدأ التشخيص بمجرد ولادة الطفل، حيث يقوم طبيب الأطفال وجراح العظام المتخصص بإجراء فحص سريري دقيق وشامل. يتم تقييم طول الأطراف، شكلها، مدى حركة المفاصل، ووجود أي تشوهات مرئية. لا يقتصر الفحص على الأطراف فقط، بل يشمل فحصا كاملا للقلب، العمود الفقري، الكلى، والجهاز الهضمي، نظرا لارتباط هذه التشوهات بمتلازمات تؤثر على أعضاء أخرى في الجسم.
التصوير الطبي المتقدم
لتحديد مدى النقص العظمي بدقة ورسم خريطة تشريحية للطرف المشوه، يتم اللجوء إلى تقنيات التصوير الطبي. تعتبر الأشعة السينية التقليدية الخطوة الأولى والأساسية لتحديد العظام المفقودة أو المشوهة. في الحالات الأكثر تعقيدا، أو عند التخطيط لتدخل جراحي دقيق، قد يطلب الطبيب إجراء تصوير بالرنين المغناطيسي أو تصوير مقطعي محوسب لتقييم الأنسجة الرخوة، العضلات، والأوعية الدموية، مما يساعد في اختيار التقنية الجراحية الأنسب.
العلاج
تتطلب إدارة وعلاج التشوهات الخلقية الطولية نهجا متعدد التخصصات يشمل جراحي العظام، أطباء الأطفال، أخصائيي العلاج الطبيعي والوظيفي، وخبراء الأطراف الصناعية. الهدف الأسمى للعلاج هو تحسين الوظيفة الحركية للطرف، تعزيز استقلالية المريض، وتحسين المظهر العام قدر الإمكان.
العلاج التحفظي والتقويم المبدئي
في حالات حنف اليد الكعبري، يبدأ العلاج في وقت مبكر جدا بعد الولادة. الخطوة الأولى غالبا ما تكون العلاج التحفظي الذي يتضمن تمارين الإطالة اللطيفة والمتكررة للأنسجة الرخوة المنكمشة، يتبعها استخدام الجبائر التسلسلية. تهدف هذه الجبائر إلى تصحيح انحراف اليد تدريجيا وتمديد الأوتار والعضلات، مما يمهد الطريق للتدخل الجراحي اللاحق ويقلل من تعقيداته.
الجراحة التقويمية لحنف اليد الكعبري
عندما لا يكون العلاج التحفظي كافيا، أو في الحالات الشديدة، يصبح التدخل الجراحي ضروريا. تهدف الجراحة أساسا إلى تمركز عظام الرسغ فوق نهاية عظمة الزند لتحسين استقامة الساعد واليد.
في الحالات التي تعاني من انكماش شديد في الأنسجة الرخوة، فإن إجراء الجراحة دفعة واحدة قد يشكل خطرا على الأوعية الدموية والأعصاب بسبب الشد المفاجئ. لتجنب هذه المخاطر، يستخدم الجراحون تقنيات حديثة تعتمد على الإطالة التدريجية للأنسجة.
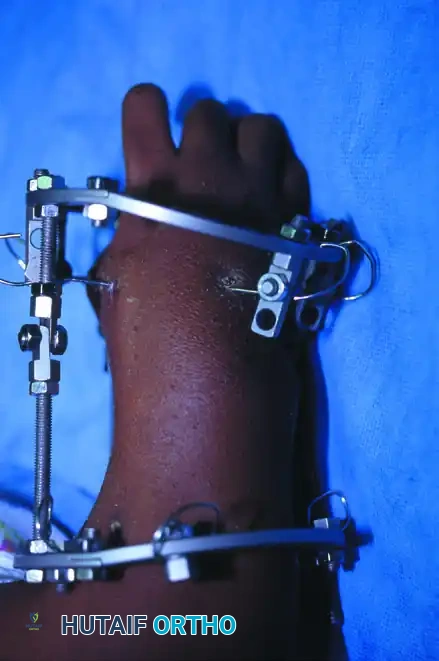
يتم استخدام أجهزة التثبيت الخارجي الدائرية والتي تعتمد على مبادئ إليزاروف. يتم تثبيت هذا الجهاز بدبابيس دقيقة في العظام، ويتم تعديله تدريجيا يوميا لتمديد الأنسجة الرخوة ببطء وأمان قبل إجراء الجراحة النهائية لتمركز اليد.

توضح الصورة أعلاه طفلة تبلغ من العمر تسع سنوات تعاني من تشوه شديد في اليد الكعبرية، حيث تم تركيب جهاز تثبيت خارجي دائري لبدء عملية التمديد التدريجي للأنسجة الرخوة المنكمشة.
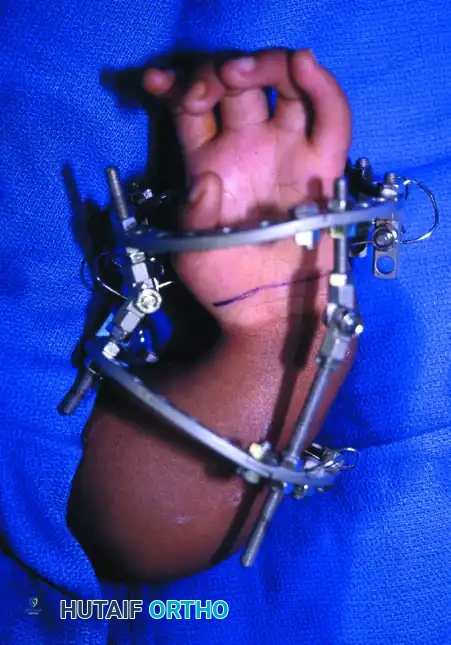
تظهر هذه الصورة التقدم الملحوظ الذي تم تحقيقه من خلال التمديد المستمر باستخدام جهاز التثبيت الخارجي، مما يوفر حماية كاملة للأعصاب والأوعية الدموية ويجهز الرسغ للخطوة الجراحية التالية بنجاح.
عملية كروكنبيرغ لإعادة البناء
بينما تتطلب حالات مثل حنف اليد الكعبري عمليات تمركز أو إطالة، فإن هناك حالات أخرى تمثل تحديا جراحيا مختلفا تماما، مثل النقص العرضي الشديد أو البتر الثنائي للساعدين. في هذه الحالات المعقدة، تبرز عملية كروكنبيرغ كحل عبقري لإنقاذ وظيفة الطرف.
تم وصف هذه العملية لأول مرة في عام ألف وتسعمائة وسبعة عشر، وتهدف إلى تحويل الساعد المبتور أو المفقود إلى طرف وظيفي قادر على الإمساك بالأشياء مثل الملقط. يتم ذلك عن طريق الفصل الجراحي بين عظمة الكعبرة وعظمة الزند. تعتمد هذه التقنية على استخدام العضلات المتبقية في الساعد لفتح وإغلاق هذا الملقط الحيوي الجديد.
تعتبر هذه العملية خيارا مثاليا في حالات محددة
* المرضى الذين يعانون من إعاقة بصرية، حيث يعتمدون بشكل كلي على حاسة اللمس للتفاعل مع البيئة المحيطة، وهو ما لا توفره الأطراف الصناعية التقليدية.
* المرضى في الدول النامية أو المناطق التي يصعب فيها الحصول على أطراف صناعية متقدمة أو صيانتها بشكل دوري.
* الأطفال الذين يعانون من نقص عرضي خلقي شديد في كلا الطرفين العلويين.
من المهم ملاحظة أن هذه العملية لا ينصح بها عادة للمرضى الذين فقدوا طرفا واحدا فقط، حيث أن المظهر الجمالي للساعد المنفصل قد لا يكون مقبولا نفسيا للمريض الذي يمتلك يدا أخرى طبيعية. كما تتطلب العملية وجود طول أدنى للساعد لضمان ميكانيكية عمل الملقط بفعالية.
تعديل ناثان وترونغ الجراحي
واجهت التقنية الأصلية لعملية كروكنبيرغ تحديات كبيرة تتعلق بالأنسجة الرخوة. فالفصل بين العظمتين كان يخلق جرحا كبيرا يتطلب ترقيعا جلديا واسعا. هذه الرقع الجلدية غالبا ما كانت تفتقر إلى الإحساس، وتكون عرضة للتشقق والتقرح، ولا توفر المتانة اللازمة لطرف يستخدم في الإمساك والضغط.
هنا جاء التعديل الجراحي المبتكر الذي قدمه ناثان وترونغ ليحدث ثورة في هذه العملية. يعتمد هذا التعديل على تصميم هندسي دقيق للشرائح الجلدية الموضعية. من خلال عمل شقوق جراحية على شكل حرف إس باللغة الإنجليزية، وإزالة العضلات الزائدة التي لا تساهم في الحركة الأساسية للملقط، يمكن للجراح إغلاق الجلد مباشرة فوق العظام المنفصلة دون الحاجة إلى أي ترقيع جلدي خارجي.
هذا التعديل العبقري يضمن أن الأسطح الداخلية للملقط الجديد مغطاة بجلد طبيعي، متين، والأهم من ذلك أنه يحتفظ بكامل الإحساس باللمس والحرارة والضغط، وهو ما يعيد للمريض قدرة هائلة على التفاعل مع محيطه باستقلالية.
| وجه المقارنة | عملية كروكنبيرغ التقليدية | تعديل ناثان وترونغ المبتكر |
|---|---|---|
| إغلاق الجرح | يحتاج إلى ترقيع جلدي واسع | إغلاق أولي مباشر للجلد |
| الإحساس باللمس | ضعيف أو معدوم في مناطق الترقيع | ممتاز وطبيعي بفضل الحفاظ على الأعصاب |
| متانة الجلد | عرضة للتقرحات والتشققات | متين وقادر على تحمل الضغط اليومي |
| المظهر النهائي | ندبات واسعة بسبب الترقيع | ندبات أقل وتغطية جلدية متناسقة |
التعافي
نجاح التدخلات الجراحية المعقدة، وخاصة عملية كروكنبيرغ المعدلة، لا يعتمد فقط على مهارة الجراح داخل غرفة العمليات، بل يعتمد بنفس القدر على العناية الفائقة في مرحلة ما بعد الجراحة والالتزام الصارم ببرنامج التأهيل.
العناية الفورية بعد الجراحة
تبدأ مرحلة التعافي الفوري بمجرد خروج المريض من غرفة العمليات. خلال الأسبوعين الأولين، يتم التركيز على حماية الأنسجة المرممة وضمان التئام الجروح بشكل مثالي.
يتم وضع ضمادات ضاغطة غير مقيدة للطرف، ومن الضروري جدا الحفاظ على مسافة فاصلة لا تقل عن ستة سنتيمترات بين نهايتي الكعبرة والزند المنفصلتين باستخدام مواد طبية معقمة. الفشل في الحفاظ على هذا التباعد قد يؤدي إلى انكماش الأنسجة وفقدان القدرة على فتح الملقط الجديد بشكل كاف.
كما يطلب من المريض إبقاء الطرف مرفوعا بشكل مستمر خلال الثماني والأربعين ساعة الأولى لتقليل التورم وضمان تدفق الدم بشكل سليم للشرائح الجلدية. تتم إزالة أنابيب التصريف الجراحي عادة بعد يوم أو يومين، بينما تزال الغرز الجلدية بعد أسبوعين كاملين إذا كان الالتئام يسير بشكل طبيعي.
العلاج الطبيعي والتأهيل الوظيفي
بعد مرور أسبوعين إلى ثلاثة أسابيع والتأكد من استقرار الأنسجة الرخوة، تبدأ الرحلة الحقيقية لاستعادة الوظيفة من خلال العلاج الطبيعي والوظيفي المكثف.
ينقسم التأهيل إلى عدة محاور رئيسية
* إعادة التدريب الحركي يتعلم المريض كيفية استخدام العضلات المتبقية في الساعد لفتح وإغلاق الملقط الجديد. يتطلب هذا تدريبا ذهنيا وعضليا لتوظيف عضلات معينة لتقريب العظمتين للإمساك بالأشياء، وعضلات أخرى لإبعادهما للإفلات.
* إعادة التأهيل الحسي بفضل التعديلات الجراحية الحديثة التي حافظت على الأعصاب الحسية، يمتلك المريض إحساسا فوريا باللمس. يركز العلاج الوظيفي على تدريب المريض على التعرف على الأشياء من خلال ملمسها، حجمها، وحرارتها دون الحاجة إلى النظر إليها.
* تقوية العضلات بعد حوالي ستة أسابيع، يتم إدخال تمارين المقاومة المتدرجة لزيادة قوة الإمساك، مما يمكن المريض من أداء أنشطة الحياة اليومية مثل تناول الطعام، ارتداء الملابس، والعناية الشخصية باستقلالية تامة وثقة عالية.
الأسئلة الشائعة
ما هي التشوهات الخلقية الطولية في الأطراف
هي عيوب ولادية تحدث أثناء نمو الجنين، وتتمثل في غياب أو عدم اكتمال نمو عظام معينة على طول محور الطرف العلوي، مثل عظمة الكعبرة أو الزند، مما يؤدي إلى قصر الطرف أو انحرافه بشكل ملحوظ.
هل يمكن اكتشاف هذه التشوهات أثناء الحمل
نعم، في كثير من الحالات يمكن لاختصاصي الأشعة المتمرس اكتشاف هذه التشوهات أثناء إجراء فحص الموجات فوق الصوتية الروتيني للجنين في الثلث الثاني من الحمل، مما يتيح للآباء فرصة الاستعداد النفسي والطبي.
ما هو الفرق بين تفقم الأطراف وحنف اليد الكعبري
تفقم الأطراف هو غياب الجزء الأوسط من الذراع والساعد، حيث تتصل اليد مباشرة بالقرب من الكتف. أما حنف اليد الكعبري فهو غياب أو قصر عظمة الكعبرة في الساعد، مما يؤدي إلى انحراف اليد بشدة نحو الداخل.
هل يعتبر التدخل الجراحي ضروريا في جميع الحالات
ليس دائما في البداية. يتم البدء عادة بالعلاج التحفظي مثل الجبائر وتمارين الإطالة. ومع ذلك، في الحالات الشديدة التي تعيق وظيفة اليد، يصبح التدخل الجراحي ضروريا لتحسين استقامة الطرف وقدرته الحركية.
ما هو الهدف من استخدام جهاز التثبيت الخارجي الدائري
يستخدم هذا الجهاز لتمديد الأنسجة الرخوة المنكمشة والأوتار ببطء وتدريجيا قبل إجراء الجراحة النهائية. هذا الإجراء يحمي الأعصاب والأوعية الدموية من التلف الذي قد يحدث نتيجة الشد المفاجئ أثناء الجراحة.
ما هي عملية كروكنبيرغ ولمن يتم إجراؤها
هي عملية جراحية يتم فيها فصل عظمة الكعبرة عن عظمة الزند في الساعد المبتور لتحويله إلى طرف وظيفي يشبه الملقط. تجرى عادة للمرضى الذين يعانون من بتر ثنائي في الساعدين أو نقص خلقي شديد، خاصة إذا كانوا يعانون من إعاقة بصرية.
لماذا لا ينصح بعملية كروكنبيرغ لمن فقد يدا واحدة
السبب الرئيسي هو المظهر الجمالي. الساعد المفصول قد يبدو غير مألوف، وغالبا ما يرفض المرضى الذين يمتلكون يدا واحدة سليمة هذا المظهر، ويفضلون استخدام الأطراف الصناعية التجميلية لليد المفقودة.
ما الذي يميز تعديل ناثان وترونغ عن العملية التقليدية
التعديل الحديث يعتمد على تصميم شرائح جلدية موضعية لتغطية العظام المفصولة دون الحاجة لترقيع جلدي من مناطق أخرى. هذا يحافظ على الإحساس الطبيعي باللمس ويمنع تقرح الجلد، مما يجعل الطرف أكثر متانة ووظيفية.
كم تستغرق فترة التعافي بعد الجراحة التقويمية
تختلف فترة التعافي حسب نوع الجراحة. بشكل عام، يتطلب التئام الجروح الأولية حوالي أسبوعين. بعد ذلك، تبدأ جلسات العلاج الطبيعي التي قد تستمر لعدة أشهر لضمان استعادة أقصى قدر ممكن من القوة والوظيفة الحركية.
هل سيعيش طفلي حياة طبيعية ومستقلة بعد العلاج
نعم، بفضل التقدم الطبي الكبير في جراحات العظام التقويمية والعلاج الوظيفي المكثف، يتمكن الغالبية العظمى من الأطفال المصابين بهذه التشوهات من التكيف بشكل مذهل، وتعلم أداء المهام اليومية، وعيش حياة مستقلة ومنتجة وواثقة.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك


