الدليل الشامل لعلاج تشوهات الإبهام الروماتويدية وخشونة المفاصل
الخلاصة الطبية
تشوهات الإبهام هي تغيرات هيكلية تعيق حركة اليد، وتنتج غالباً عن التهاب المفاصل الروماتويدي أو خشونة المفاصل. يشمل العلاج خيارات تحفظية في البداية، ويتدرج للتدخل الجراحي مثل استئصال الغشاء الزليلي أو دمج المفاصل لاستعادة وظيفة اليد وتخفيف الألم بشكل نهائي.
الخلاصة الطبية السريعة: تشوهات الإبهام هي تغيرات هيكلية تعيق حركة اليد، وتنتج غالباً عن التهاب المفاصل الروماتويدي أو خشونة المفاصل. يشمل العلاج خيارات تحفظية في البداية، ويتدرج للتدخل الجراحي مثل استئصال الغشاء الزليلي أو دمج المفاصل لاستعادة وظيفة اليد وتخفيف الألم بشكل نهائي.
مقدمة عن تشوهات الإبهام
يمثل الإبهام الركيزة الأساسية لوظيفة اليد بأكملها، حيث يتحمل مسؤولية ما يقرب من أربعين إلى خمسين بالمائة من إجمالي قدرة اليد على أداء المهام اليومية. يلعب الإبهام الدور الحاسم في عمليات القرص، والقبض، والتعامل الدقيق مع الأشياء الصغيرة. عندما يتعرض الإبهام للتشوه، سواء كان ذلك بسبب الالتهاب الزليلي الناتج عن التهاب المفاصل الروماتويدي أو بسبب التآكل المفصلي التنكسي الناتج عن خشونة المفاصل، فإن الميكانيكا الحيوية لليد تتأثر بشكل جذري، مما ينعكس سلباً على جودة حياة المريض وقدرته على الاستقلالية.
تعتبر تشوهات الإبهام الناتجة عن الروماتويد معقدة للغاية، حيث يمكن أن تشمل المفصل الرسغي السنعي، والمفصل السنعي السلامي، والمفصل بين السلاميات، إما بشكل فردي أو في سلسلة متتالية من الانهيار المفصلي. يتطلب الإدارة الجراحية الناجحة لهذه الحالات فهماً عميقاً للميكانيكا المرضية الكامنة، وتقييماً دقيقاً لمدى قابلية المفاصل للتصحيح، ونهجاً مخصصاً يوازن بين الحفاظ على نطاق الحركة وتوفير الاستقرار الهيكلي اللازم.
أهمية الإبهام وتشريح اليد
لفهم طبيعة التشوهات وكيفية علاجها، من الضروري التعرف على التشريح المعقد للإبهام. يتكون الإبهام من ثلاثة مفاصل رئيسية تعمل بتناغم تام لتوفير المرونة والقوة:
المفصل الرسغي السنعي وهو المفصل القاعدي الذي يربط الإبهام بعظام الرسغ في المعصم. هذا المفصل ذو شكل سرجي فريد يمنح الإبهام نطاق حركته الواسع وقدرته على الدوران ومقابلة باقي الأصابع.
المفصل السنعي السلامي وهو المفصل الأوسط للإبهام، ويوفر الاستقرار الأساسي أثناء عمليات القبض والقرص.
المفصل بين السلاميات وهو المفصل القريب من ظفر الإبهام، ويسمح بثني الطرف الدقيق للإبهام.
تعتمد هذه المفاصل على شبكة معقدة من الأربطة، والأوتار، والعضلات. أي خلل في هذا التوازن الدقيق، سواء بسبب تآكل الغضاريف أو التهاب الأغشية المحيطة، يؤدي إلى سلسلة من التغيرات الميكانيكية التي تنتهي بظهور التشوهات المرئية والمؤلمة.
أسباب تشوهات الإبهام
تتعدد الأسباب التي تؤدي إلى تشوه الإبهام، ولكن يمكن تقسيمها طبياً إلى مسارين رئيسيين يختلفان في طبيعة المرض وتأثيره على الأنسجة:
التهاب المفاصل الروماتويدي وهو مرض مناعي ذاتي يهاجم الغشاء الزليلي المبطن للمفاصل. يؤدي هذا الهجوم إلى التهاب مزمن وتضخم في الغشاء الزليلي، مما ينتج عنه نسيج مدمر يسمى السبلة. تقوم هذه السبلة بتدمير الغضاريف، وتمديد الأربطة، وإضعاف الأوتار، مما يؤدي في النهاية إلى عدم استقرار المفصل وانهياره.
الفصال العظمي أو خشونة المفاصل وعلى عكس الروماتويد، يعتبر الفصال العظمي مرضاً ناتجاً عن الاستهلاك الميكانيكي وتآكل الغضاريف المفصلية بمرور الوقت. يترافق هذا التآكل مع تغيرات في حركية المفصل، مما يؤدي إلى نمو نتوءات عظمية واحتكاك مؤلم بين العظام، ويصيب غالباً المفصل القاعدي للإبهام.
تصنيف تشوهات الإبهام الروماتويدية
يظل نظام التصنيف الذي اقترحه العالم ناليبوف هو المعيار الذهبي عالمياً لفهم الأنماط المتوقعة لانهيار الإبهام الروماتويدي. يقسم هذا النظام تشوهات الإبهام إلى أربعة أنواع متميزة، مما يوفر إطاراً حيوياً لتطوير خطة علاجية شاملة ومخصصة لكل مريض.
النوع الأول تشوه العروة
يعتبر هذا النوع هو الأكثر شيوعاً بين مرضى الروماتويد. يتميز بثني ثابت في المفصل السنعي السلامي الأوسط مع فرط تمدد في المفصل بين السلاميات الطرفي.
تبدأ المشكلة بالتهاب زليلي عدواني في المفصل الأوسط. يتضخم النسيج الملتهب ليضغط على الكبسولة الظهرية والغطاء الوَتَري، مما يؤدي إلى ضعف وتمزق في وتر العضلة الباسطة القصيرة للإبهام. في الوقت نفسه، ينزلق وتر العضلة الباسطة الطويلة عن مساره الطبيعي ليصبح قوة ساحبة للأسفل، مما يجبر المفصل الأوسط على الانثناء المستمر.

هذا الخلل الميكانيكي يجعل العضلات الداخلية لليد تركز قوة الشد على المفصل الطرفي، مما يدفعه لفرط التمدد. في المراحل المبكرة، يمكن تصحيح هذا التشوه يدوياً، ولكن مع مرور الوقت وانكماش الأنسجة، يصبح التشوه ثابتاً وصلباً.
يعتمد العلاج على مرحلة المرض. في المراحل المبكرة حيث تكون المفاصل مرنة، يتم استئصال الغشاء الزليلي وإعادة بناء الأوتار. أما في حالات التيبس وتدمير المفصل، فإن عملية دمج المفصل الأوسط توفر ركيزة قوية ومستقرة لليد.
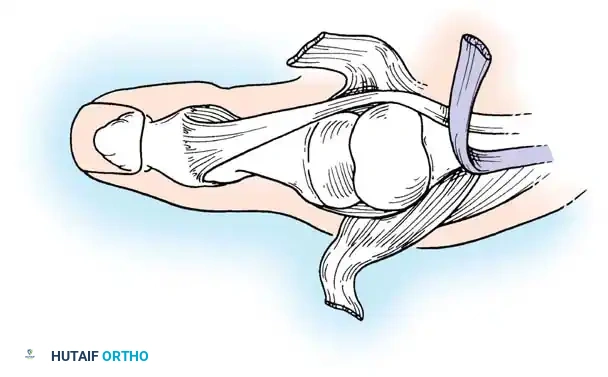
النوع الثاني من التشوهات
يعد هذا النوع نادراً، ويمثل مزيجاً بين تشوه العروة المذكور سابقاً مع وجود مرض متزامن في المفصل الرسغي السنعي القاعدي.
يظهر المريض بانثناء في المفصل الأوسط، وفرط تمدد في المفصل الطرفي، مع خلع جزئي أو كلي في المفصل القاعدي للإبهام. يتطلب العلاج هنا التعامل مع الإبهام بالكامل كشعاع واحد، حيث يتم دمج بعض المفاصل واستبدال أو تقويم مفاصل أخرى لاستعادة المحور الطولي الطبيعي للإبهام.
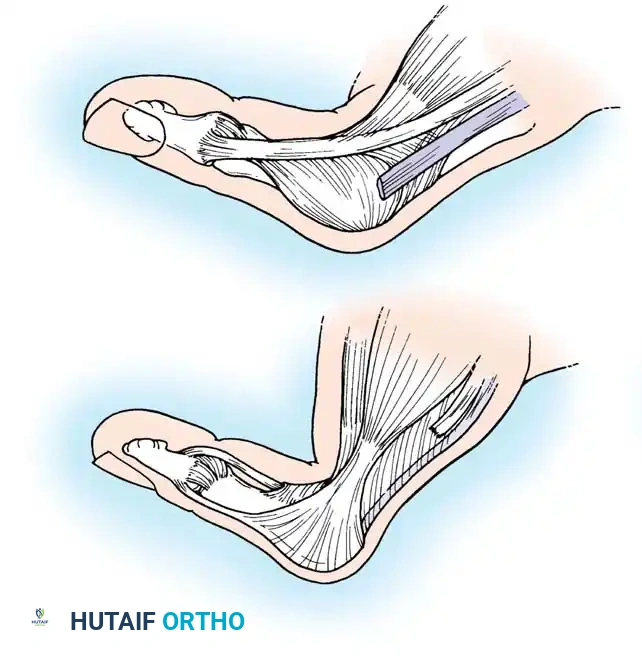
النوع الثالث تشوه عنق البجعة
يعد هذا التشوه ثاني أكثر الأنماط شيوعاً، ويمثل العكس الميكانيكي لتشوه العروة.
الدافع الأساسي لهذا التشوه هو المرض في المفصل الرسغي السنعي القاعدي. يؤدي الالتهاب المزمن إلى ضعف الكبسولة وخلع قاعدة العظمة السنعية الأولى. مع خلع هذا المفصل، يسقط الإبهام في حالة انكماش وتقارب نحو راحة اليد.
لكي يتمكن المريض من إبعاد الإبهام عن راحة اليد للحفاظ على قدرته على الإمساك بالأشياء، فإنه يقوم بفرط تمديد المفصل الأوسط بقوة. بمرور الوقت، يؤدي هذا التمدد المستمر إلى إضعاف الأربطة السفلية للمفصل، مما يسبب فرط تمدد شديد، بينما يسقط المفصل الطرفي في حالة انثناء بسبب الشد على وتر العضلة المثنية الطويلة.
في الحالات الخفيفة والمرنة، يتم إجراء تقويم للمفصل القاعدي. أما في الحالات المتقدمة حيث يصبح فرط التمدد ثابتاً، يتم دمج المفصل الأوسط في زاوية انثناء خفيفة، مما يساعد على تقصير الإبهام وتخفيف الشد دون الحاجة لتدخلات جراحية معقدة في الأنسجة العضلية.
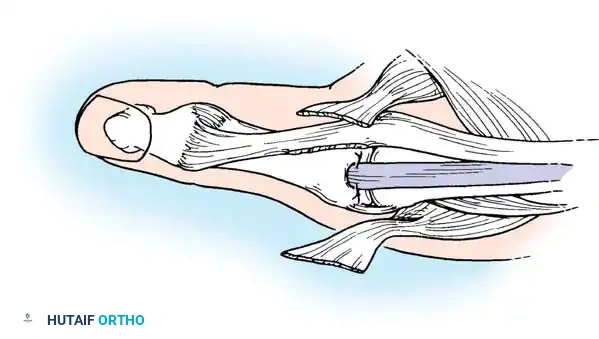
النوع الرابع تشوه حارس الصيد
يتميز هذا النوع بعدم استقرار عميق في المفصل السنعي السلامي الأوسط، مما يحاكي بشكل كبير إصابات الرباط الجانبي الزندي المزمنة.
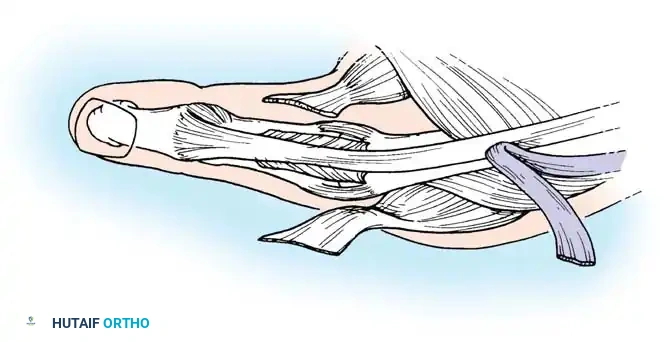
يؤدي الالتهاب الروماتويدي المزمن إلى تمدد كبسولة المفصل، مما يضعف الرباط الجانبي الزندي بشكل انتقائي. ينتج عن ذلك انحراف شعاعي شديد للسلامية القريبة وتقارب تعويضي للعظمة السنعية الأولى. في الحالات الخفيفة، يتم استئصال الغشاء الزليلي وإعادة بناء الرباط، بينما يعتبر دمج المفصل هو المعيار الذهبي في الحالات المتقدمة لتوفير دعامة مستقرة للقرص مع السبابة.
خشونة مفاصل الإبهام والفصال العظمي
على عكس التهاب المفاصل الروماتويدي الذي يعتبر مرضاً زليلياً في المقام الأول، فإن الفصال العظمي أو خشونة المفاصل مدفوع بتنكس الغضاريف المفصلية وتغير حركية المفصل. المفاصل الأكثر تضرراً في الإبهام بسبب الخشونة هي، بترتيب التكرار، المفصل الرسغي السنعي القاعدي، يليه المفصل الأوسط، ثم المفصل الطرفي.
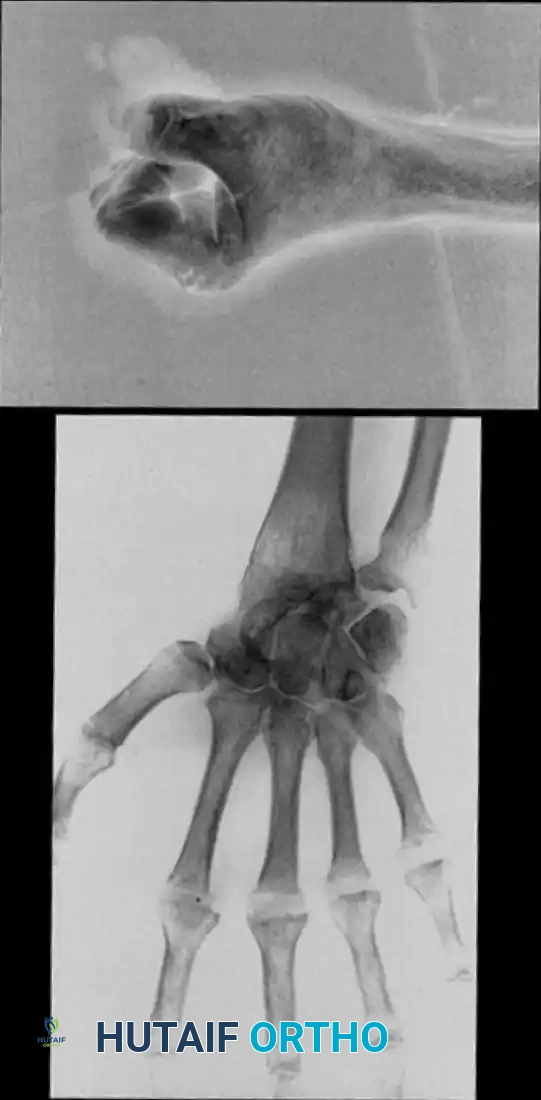
يعتبر المفصل القاعدي للإبهام مفصلاً سَرْجِياً عالي الحركة. أظهرت الدراسات الطبية نمطاً ثابتاً من تآكل الغضاريف في هذا المفصل، مما يدعم مفهوم أن عدم الاستقرار الانتقالي، وتحديداً ضعف الرباط المائل الأمامي، هو العامل الأساسي المسبب لخشونة المفصل القاعدي للإبهام.
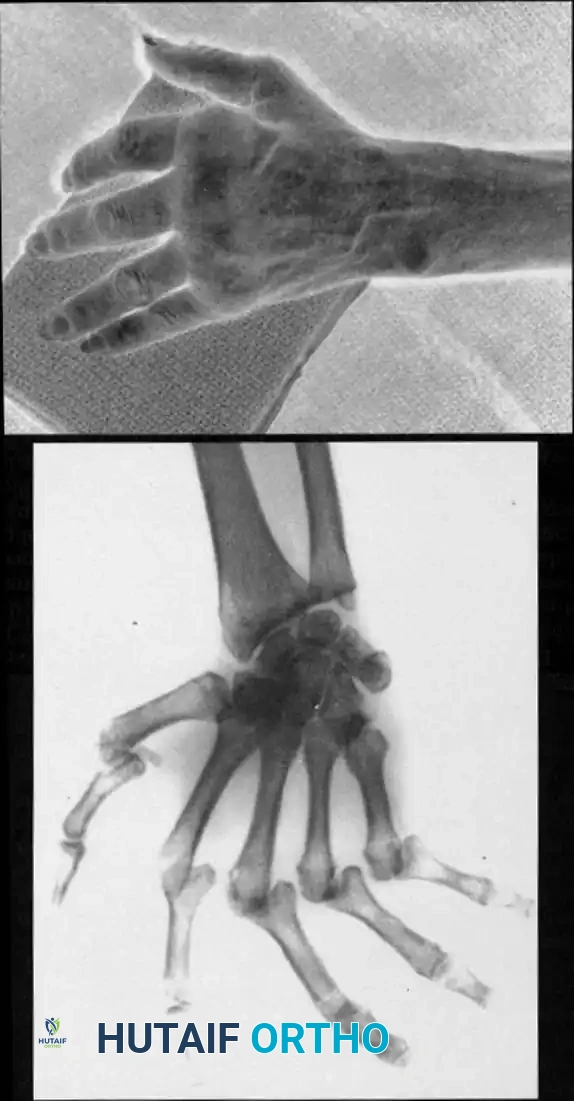
في المفصل الأوسط، غالباً ما تكون الإعاقة الناتجة عن الخشونة ناجمة عن عدم استقرار الأربطة، وخاصة الرباط الجانبي الزندي، مما يؤدي إلى عرض سريري يشبه تشوه حارس الصيد التنكسي.
أعراض تشوهات الإبهام
تتطور أعراض تشوهات الإبهام تدريجياً وتختلف حدتها بناءً على المسبب الأساسي ومرحلة المرض. من أهم الأعراض التي يلاحظها المريض:
الألم المستمر وهو العرض الأكثر شيوعاً، حيث يشعر المريض بألم عميق في قاعدة الإبهام أو في المفاصل الأخرى، يزداد مع المجهود واستخدام اليد في مهام مثل فتح الأبواب أو الإمساك بالأشياء.
التورم والالتهاب يلاحظ المريض تورماً واضحاً حول المفاصل المصابة، وقد تكون دافئة عند اللمس في حالات النشاط الروماتويدي.
التشوه البصري مع تقدم الحالة، تبدأ المفاصل في اتخاذ زوايا غير طبيعية، مثل الانثناء الشديد أو فرط التمدد، مما يغير من شكل الإبهام واليد بشكل عام.
ضعف قوة القبضة يجد المريض صعوبة متزايدة في أداء المهام الدقيقة، مثل تزرير الملابس أو الإمساك بالقلم، بالإضافة إلى ضعف عام في قوة اليد.
تيبس المفاصل خاصة في الصباح الباكر أو بعد فترات من عدم النشاط، حيث يفقد الإبهام مرونته ونطاق حركته الطبيعي.
تشخيص تشوهات الإبهام
يبدأ التشخيص الدقيق بتقييم سريري شامل يجريه جراح العظام المتخصص. يقوم الطبيب بفحص اليد لتقييم نطاق الحركة، وتحديد مواقع الألم، واختبار قوة الأربطة ومدى استقرار المفاصل. يتم أيضاً تقييم ما إذا كانت التشوهات مرنة وقابلة للتصحيح اليدوي أم أنها أصبحت صلبة وثابتة.
التصوير الشعاعي يعتبر حجر الزاوية في التشخيص. يحرص الطبيب دائماً على الحصول على صور أشعة سينية بوضعيات خاصة لتقييم درجة خلع المفصل بدقة ووجود تآكل في الغضاريف أو العظام قبل وضع الخطة الجراحية النهائية.
علاج تشوهات الإبهام جراحيا
عندما تفشل العلاجات التحفظية مثل الأدوية المضادة للالتهابات، والحقن الموضعية، والجبائر في السيطرة على الألم أو منع تدهور الوظيفة، يصبح التدخل الجراحي هو الخيار الأمثل. تتنوع التقنيات الجراحية بناءً على نوع التشوه، ودرجة تلف المفصل، واحتياجات المريض.
استئصال الغشاء الزليلي
يعتبر استئصال الغشاء الزليلي إجراءً جراحياً يهدف إلى الحفاظ على المفصل. يُستطب في حالات المرض الروماتويدي المبكر حيث يوجد التهاب زليلي مؤلم لم يستجب للعلاج الطبي لمدة ستة أشهر، بشرط عدم وجود تدمير شعاعي كبير للمفصل أو عدم استقرار ثابت.
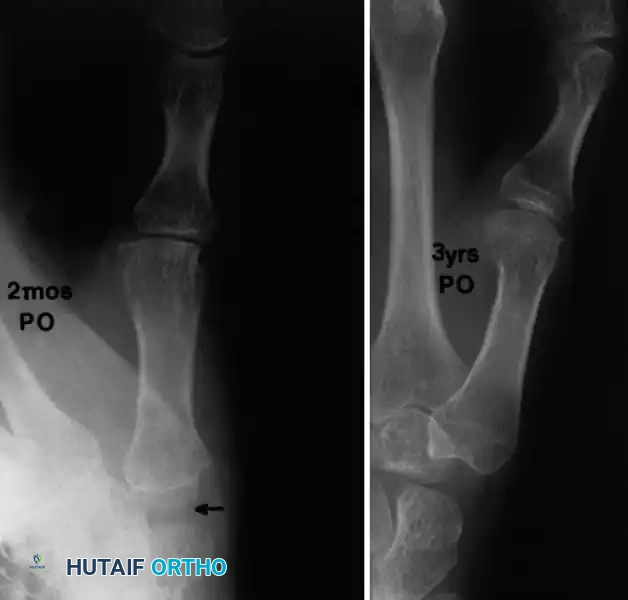
في المفصل الطرفي يتم استخدام شق جراحي ظهري مستقيم أو منحني للوصول إلى المفصل. يتم استئصال الأنسجة الزليلية المتضخمة بدقة باستخدام أدوات جراحية دقيقة من جميع تجاويف المفصل. يتم تثبيت المفصل مؤقتاً بسلك معدني دقيق لحماية الأربطة أثناء فترة الشفاء الأولى.
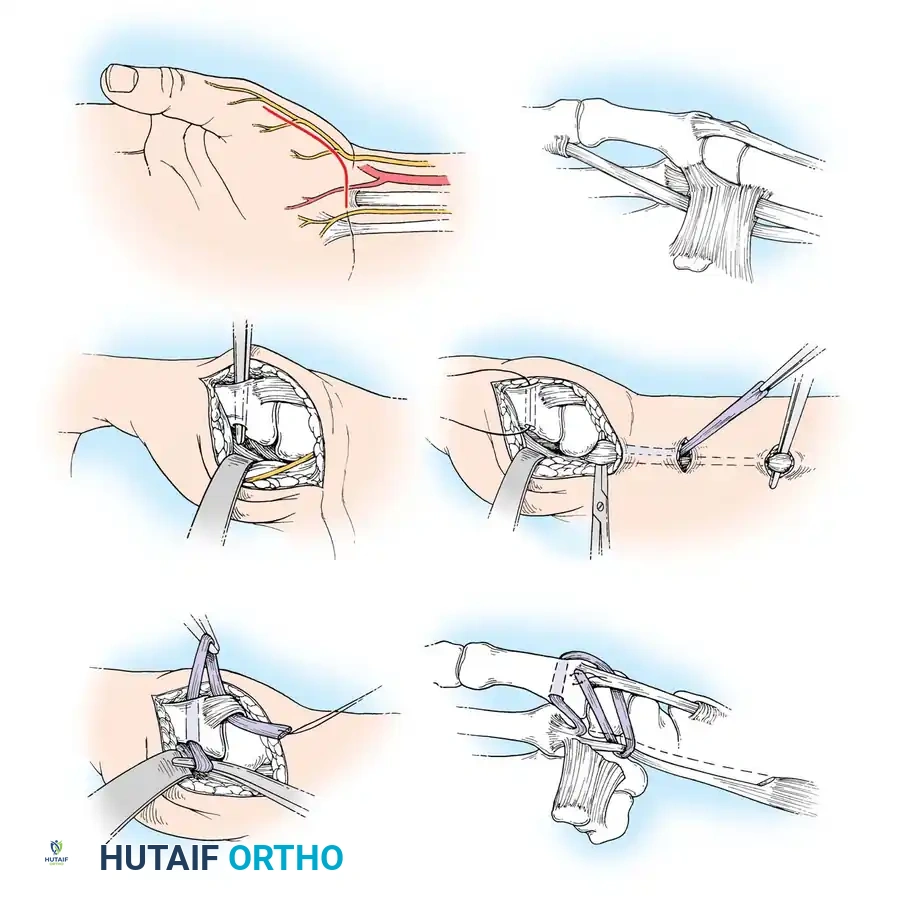
في المفصل الأوسط يتم إجراء شق ظهري وتحديد الأوتار الباسطة التي غالباً ما تكون مزاحة عن مسارها. يتم تنظيف المفصل بالكامل من الأنسجة الملتهبة، مع الحرص الشديد على عدم الإضرار بسلامة الأربطة الجانبية.
في المفصل القاعدي يتطلب هذا الإجراء حذراً شديداً لحماية الفروع العصبية الحسية القريبة. يتم فتح كبسولة المفصل وإزالة الغشاء الزليلي المتكاثر. إذا لوحظ وجود ارتخاء شديد في الأربطة أثناء الجراحة، فقد يضطر الجراح للانتقال مباشرة إلى إجراء إعادة بناء الأربطة لضمان استقرار المفصل.
إعادة بناء الأنسجة الرخوة
تُستخدم جراحات إعادة بناء الأنسجة الرخوة للتشوهات التي يمكن تصحيحها سلبياً وحيث لا يزال الغضروف المفصلي سليماً من الناحية الشعاعية.
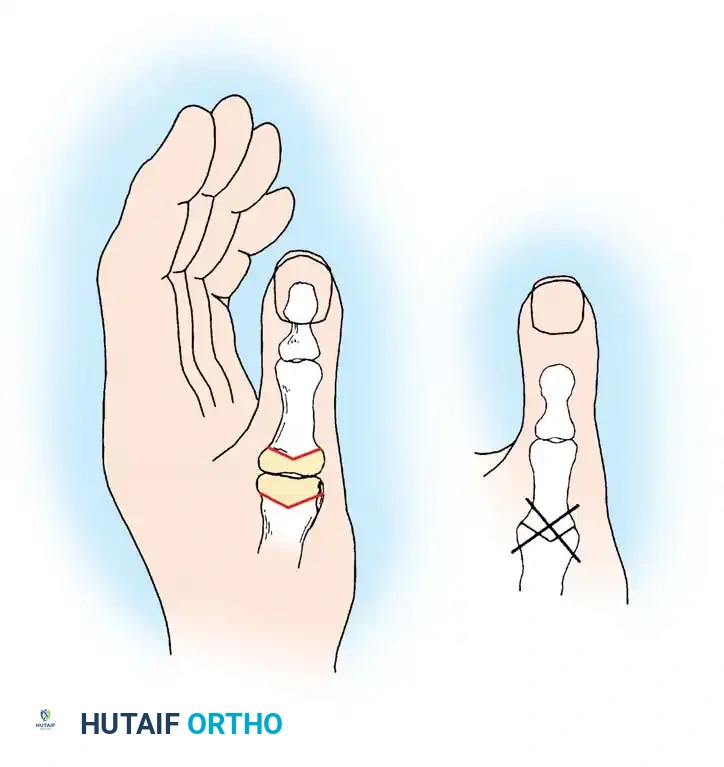
في حالات الانكماش في المفصل الطرفي، يتم تحرير الأوتار الملتصقة وقطع الألياف الظهرية للكبسولة لتحرير الانكماش، ثم يثبت المفصل في زاوية انثناء خفيفة لضمان التئام الأنسجة في الوضع الصحيح.
تعتبر عملية استئصال الغشاء الزليلي مع إعادة بناء الأوتار الباسطة هي العملية الأساسية لعلاج تشوه العروة المبكر. يتم تحرير وتر العضلة الباسطة الطويلة من التصاقاته وإعادة توجيهه واستخدامه لبناء كبسولة المفصل الظهرية وتوفير قوة تمديد قوية للسلامية القريبة.
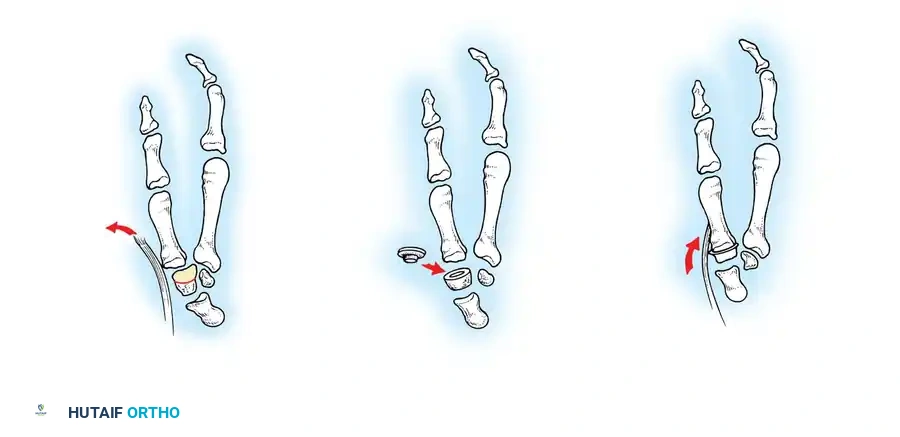
يتم أيضاً نقل وتر العضلة الباسطة القصيرة ودمجه مع الوتر الطويل المعاد توجيهه لضمان توازن القوى العضلية ومنع الانزلاق المستقبلي. يتم تثبيت المفصل بسلك معدني لعدة أسابيع للسماح للأوتار بالشفاء في مواقعها الجديدة.
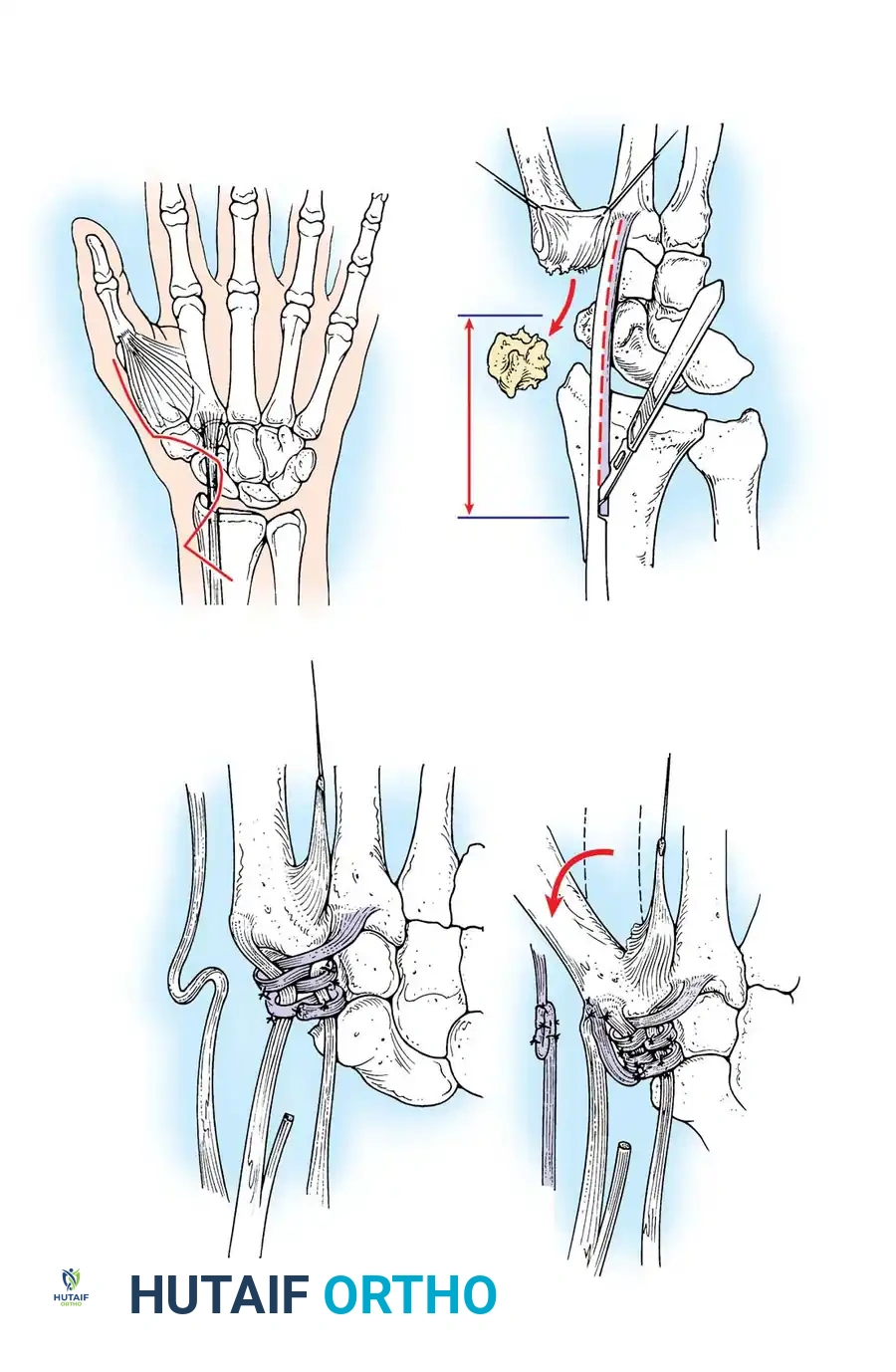
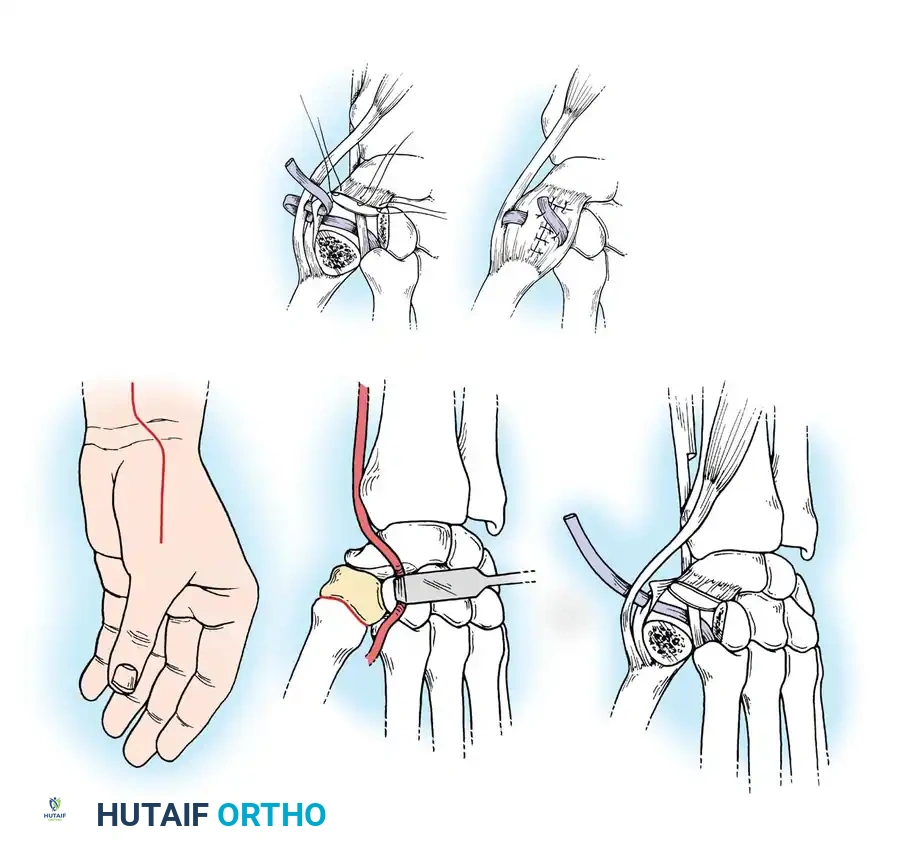
إعادة بناء المفصل السنعي السلامي
في الحالات الأكثر تقدماً من التهاب المفاصل الروماتويدي، يتم اللجوء إلى تقنيات إعادة البناء الشاملة للمفصل الأوسط.
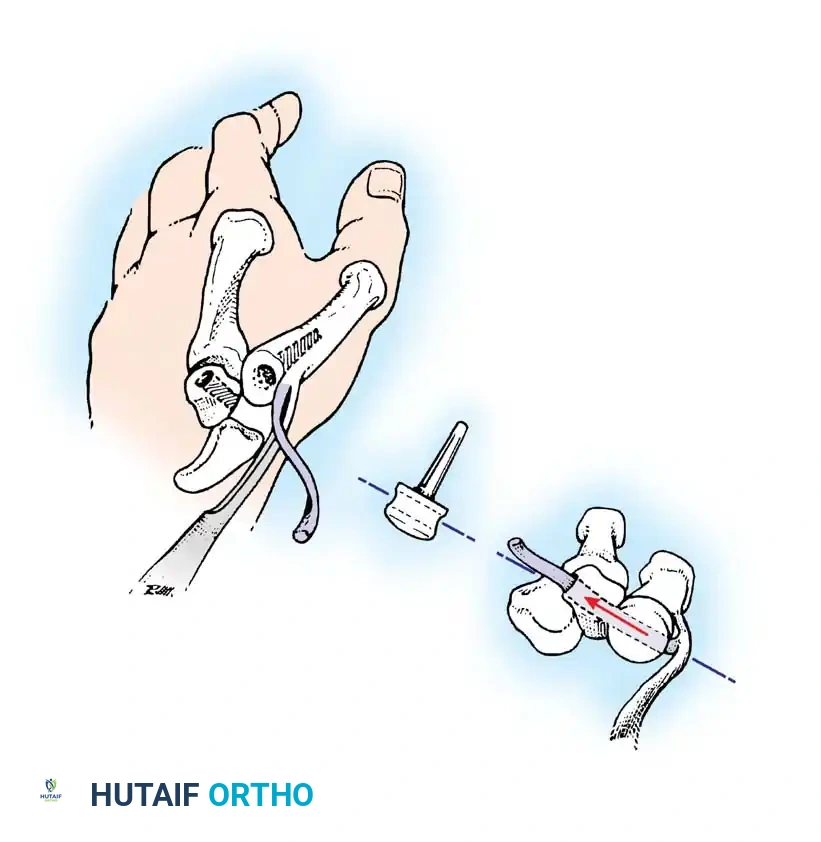
يتم إجراء شق طولي فوق ظهر المفصل، مع حماية الفروع الحسية للعصب الكعبري بعناية فائقة. يتم عزل الأوتار الباسطة وتحريرها، وإجراء استئصال جذري للغشاء الزليلي. إذا كانت أسطح المفصل مدمرة تماماً، يتم الانتقال إلى خيارات دمج المفصل أو استبداله لضمان استعادة الوظيفة وتخفيف الألم.
صور شعاعية وتوضيحية إضافية
تتطلب الجراحة التخطيط الدقيق بالاعتماد على الصور الشعاعية والرسومات الهندسية الحيوية لفهم مقدار التصحيح المطلوب.
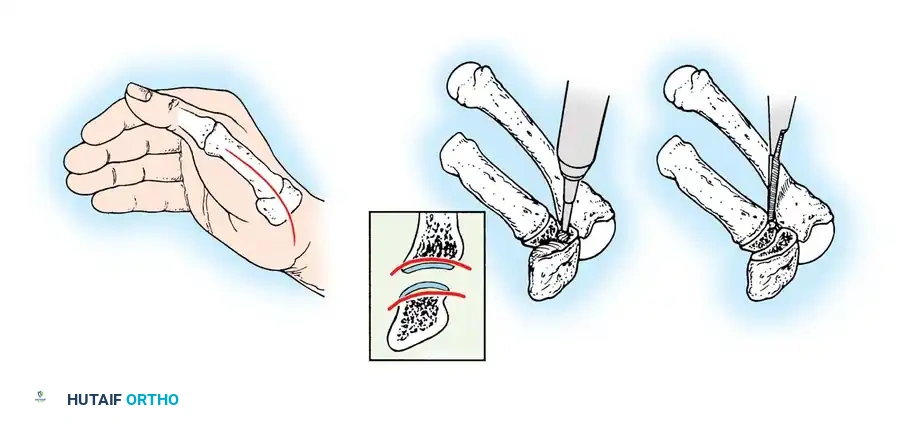
تساعد هذه المخططات الجراح في تحديد زوايا الدمج المثالية ونقاط تثبيت الأوتار.
يتم تقييم كل حالة بشكل فردي لضمان اختيار التقنية الجراحية التي توفر أفضل توازن بين الحركة والاستقرار.
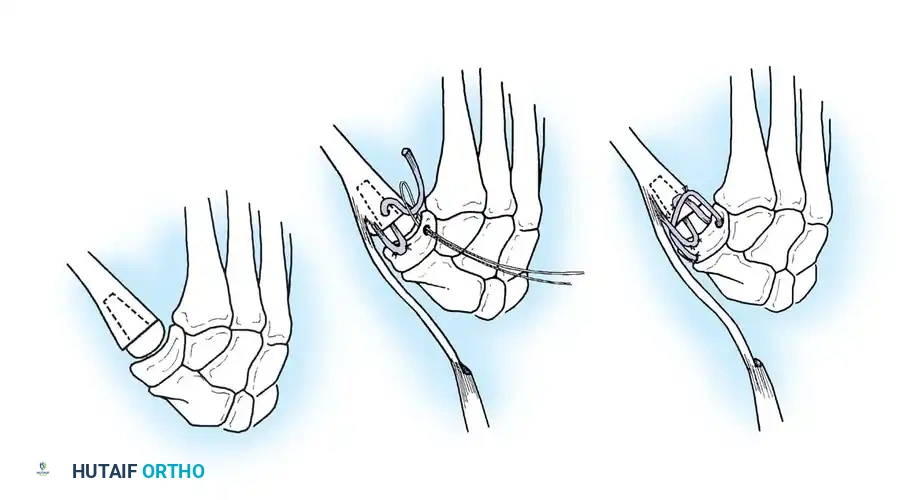
استخدام الأسلاك المعدنية والمسامير الدقيقة يعتبر جزءاً أساسياً من عمليات دمج المفاصل.
تتم متابعة التئام العظام والأنسجة من خلال صور الأشعة الدورية في مرحلة ما بعد الجراحة.
التعافي بعد جراحة الإبهام
تعتبر فترة التعافي مرحلة حاسمة لضمان نجاح العملية الجراحية وتحقيق أفضل النتائج الممكنة. يختلف الجدول الزمني للتعافي بناءً على نوع الإجراء الجراحي الذي تم تنفيذه، ولكن هناك خطوط عريضة يشترك فيها معظم المرضى.
في الأيام الأولى بعد الجراحة، يتم وضع اليد في جبيرة أو دعامة مخصصة لحماية الأنسجة التي تم إصلاحها أو المفاصل التي تم دمجها. يتم التركيز على السيطرة على الألم وتقليل التورم من خلال رفع اليد واستخدام الأدوية الموصوفة.
بعد مرور أسبوعين إلى أربعة أسابيع، يتم إزالة الغرز الجراحية والأسلاك المعدنية المؤقتة. يبدأ المريض برنامجاً تدريجياً للعلاج الطبيعي تحت إشراف متخصص. يهدف العلاج الطبيعي إلى استعادة نطاق الحركة في المفاصل غير المدمجة، وتقوية العضلات المحيطة، وتدريب المريض على استخدام يده بشكل صحيح لتجنب الإجهاد.
قد يستغرق التعافي الكامل واستعادة القوة القصوى للقبضة عدة أشهر. يجب على المريض الالتزام بتعليمات الجراح والمعالج الطبيعي، واستخدام الجبائر الليلية إذا لزم الأمر، وتجنب الأنشطة الشاقة حتى يُسمح له بذلك.
الأسئلة الشائعة حول تشوهات الإبهام
ما هو الفرق بين تشوه الإبهام الروماتويدي وخشونة المفاصل
الروماتويد هو مرض مناعي يسبب التهاباً في الغشاء المبطن للمفصل ويؤدي إلى تآكل سريع وتشوهات معقدة في عدة مفاصل. أما خشونة المفاصل فهي تآكل ميكانيكي لغضروف المفصل يحدث مع التقدم في العمر أو الاستخدام المفرط، ويصيب غالباً المفصل القاعدي للإبهام.
هل يمكن علاج تشوه الإبهام بدون جراحة
في المراحل المبكرة، يمكن إدارة الأعراض باستخدام الجبائر، والأدوية المضادة للالتهابات، وحقن الكورتيزون، وتعديل نمط الحياة. ومع ذلك، هذه العلاجات لا تصحح التشوه الهيكلي، وإذا استمر الألم وتدهورت الوظيفة، تصبح الجراحة ضرورية.
متى يجب اتخاذ قرار التدخل الجراحي
يُنصح بالجراحة عندما يصبح الألم غير محتمل ويتعارض مع النوم والأنشطة اليومية، أو عندما يلاحظ المريض ضعفاً شديداً في قوة القبضة، أو عندما يصبح التشوه ثابتاً ويعيق استخدام اليد بشكل طبيعي رغم العلاجات التحفظية.
ما هي نسبة نجاح عمليات تصحيح الإبهام
نسبة نجاح هذه العمليات مرتفعة جداً، خاصة فيما يتعلق بتخفيف الألم واستعادة وظيفة القرص والقبض. تعتمد النتائج النهائية على حالة المفاصل قبل الجراحة، واختيار التقنية المناسبة، والتزام المريض بالعلاج الطبيعي بعد العملية.
هل عملية دمج المفصل تفقد الإبهام حركته تماما
عملية الدمج تلغي الحركة في المفصل المستهدف فقط لتخفيف الألم وتوفير الاستقرار. يتم دمج المفصل في زاوية وظيفية مدروسة تسمح للمريض بأداء مهامه اليومية بكفاءة عالية، وتظل المفاصل الأخرى في الإبهام والأصابع تتحرك بشكل طبيعي.
كم يستغرق التعافي للعودة إلى العمل
يعتمد ذلك على طبيعة العمل ونوع الجراحة. الأعمال المكتبية الخفيفة قد تتطلب بضعة أسابيع للعودة إليها، بينما الأعمال اليدوية الشاقة قد تتطلب فترة تتراوح بين ثلاثة إلى ستة أشهر لضمان التئام العظام والأنسجة بشكل كامل.
هل يمكن أن يعود التشوه بعد الجراحة
في حالات استئصال الغشاء الزليلي أو إعادة بناء الأنسجة الرخوة، هناك احتمال ضئيل لعودة التشوه إذا استمر نشاط المرض الروماتويدي. أما في عمليات دمج المفاصل، فإن النتيجة تكون نهائية ودائمة بمجرد التئام العظام بنجاح.
ما هي المخاطر المحتملة لجراحة الإبهام
مثل أي تدخل جراحي، تشمل المخاطر المحتملة العدوى، وتيبس المفاصل المجاورة، وتأخر التئام الجروح أو العظام، وإصابة الأعصاب الحسية الدقيقة التي قد تسبب تنميلاً مؤقتاً في منطقة الشق الجراحي.
هل العلاج الطبيعي ضروري بعد العملية
نعم، العلاج الطبيعي يعتبر جزءاً لا يتجزأ من خطة العلاج. يساعد في تقليل التورم، ومنع تيبس الأوتار، واستعادة القوة العضلية، وتدريب المريض على الميكانيكا الحيوية الجديدة ليده لضمان أفضل نتيجة وظيفية.
كيف يمكنني الاستعداد لجراحة الإبهام
يجب مناقشة كافة الأدوية التي تتناولها مع طبيبك، خاصة أدوية الروماتويد ومسيلات الدم. يُنصح بتجهيز المنزل لتسهيل أداء المهام اليومية بيد واحدة خلال الأسابيع الأولى بعد الجراحة، والترتيب لوجود مرافق لمساعدتك في فترة التعافي الأولية.