الدليل الشامل لعلاج انحلال البشرة الفقاعي وتشوهات اليد جراحيا
الخلاصة الطبية
انحلال البشرة الفقاعي هو اضطراب وراثي نادر يسبب هشاشة شديدة في الجلد والأغشية المخاطية. يؤدي في اليدين إلى التصاق الأصابع وتكون تشوه اليد القفازية. يهدف العلاج الجراحي إلى تحرير الأصابع الملتصقة واستعادة وظيفة القبضة لتحسين جودة حياة المريض.
الخلاصة الطبية السريعة: انحلال البشرة الفقاعي هو اضطراب وراثي نادر يسبب هشاشة شديدة في الجلد والأغشية المخاطية. يؤدي في اليدين إلى التصاق الأصابع وتكون تشوه اليد القفازية. يهدف العلاج الجراحي إلى تحرير الأصابع الملتصقة واستعادة وظيفة القبضة لتحسين جودة حياة المريض.
مقدمة عن مرض انحلال البشرة الفقاعي
يعد مرض انحلال البشرة الفقاعي من الحالات الطبية النادرة والمعقدة التي تواجه المرضى وعائلاتهم. يُعرف هذا المرض في الأوساط الطبية بأنه مجموعة من الاضطرابات الوراثية التي تتسم بهشاشة شديدة في الجلد والأغشية المخاطية، لدرجة أن البعض يطلق على المصابين به اسم أطفال الفراشة نظرا لكون جلودهم رقيقة وقابلة للتمزق كأجنحة الفراشة.
النوع الأكثر حدة من هذا المرض هو انحلال البشرة الفقاعي الحثلي المتنحي، وهو اضطراب وراثي عميق يحدث في حوالي حالة واحدة من بين كل ثلاثمائة ألف ولادة. ينشأ هذا النوع نتيجة طفرات جينية محددة تؤدي إلى خلل في إنتاج بروتينات حيوية مسؤولة عن ربط طبقات الجلد ببعضها البعض.
بالنسبة لجراحي العظام واليد، يمثل هذا المرض تحديا جراحيا كبيرا. فالمرض لا يقتصر على التأثير السطحي للجلد، بل يمتد ليشمل الأدمة بأكملها، وغالبا ما يصيب الأغشية المخاطية. منذ الولادة أو بعد ذلك بوقت قصير، تؤدي أي صدمة ميكانيكية بسيطة أو احتكاك خفيف إلى تكوين بثور وفقاعات واسعة النطاق على الأطراف. المسار النهائي والمدمر لهذا المرض في الطرف العلوي يتميز بالعدوى المزمنة لهذه البثور، والتندب المستمر، وتكوين غلاف جلدي يشبه الشرنقة يحيط بجميع أصابع اليد، مما يؤدي إلى ما يعرف بالارتفاق الكاذب أو تشوه اليد القفازية، مصحوبا بتقلصات انثنائية شديدة في المفاصل.
نحن ندرك تماما حجم المعاناة التي يمر بها المرضى، ولذلك تم إعداد هذا الدليل الطبي الشامل ليكون مرجعا موثوقا يوضح طبيعة المرض، وتأثيراته على اليدين، وأحدث الخيارات الجراحية المتاحة لتخفيف الأعراض وتحسين جودة الحياة.
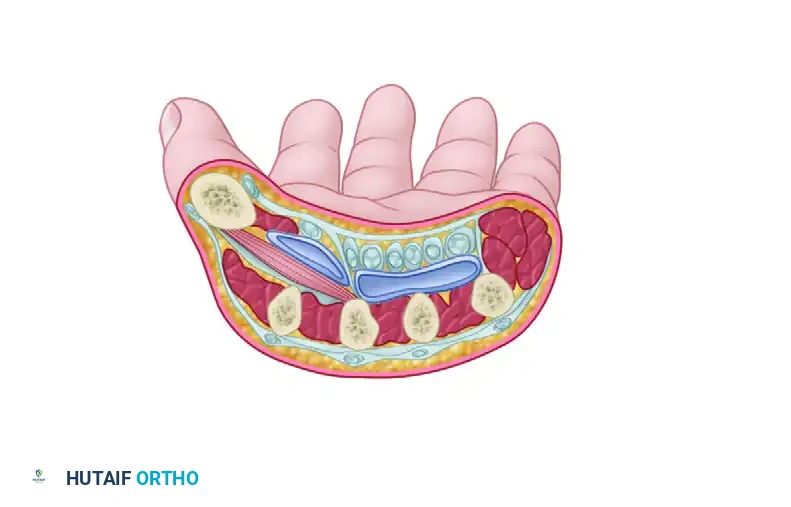
تأثير المرض على تشريح اليد والأنسجة
لا تقتصر المظاهر العظمية لمرض انحلال البشرة الفقاعي على التصاق الأنسجة الرخوة فحسب، بل تمتد لتؤثر بشكل عميق على الهياكل العظمية والوترية في اليد. إن الفهم الدقيق لهذه التغيرات التشريحية هو حجر الأساس لتحديد خطة العلاج المناسبة.
تشوه اليد القفازية والارتفاق الكاذب
مع التئام البثور المتكررة وتكون الندبات المستمرة، يبدأ الجلد بالانكماش والالتفاف حول الأصابع. بمرور الوقت، تندمج الأصابع معا داخل غلاف جلدي واحد، مما يفقد المريض القدرة على استخدام أصابعه بشكل منفصل. يُسمى هذا بالارتفاق الكاذب لأن الالتصاق يحدث في طبقات الجلد السطحية والندبات، بينما تظل الهياكل التشريحية الأساسية للأصابع والأوتار منفصلة في الداخل.
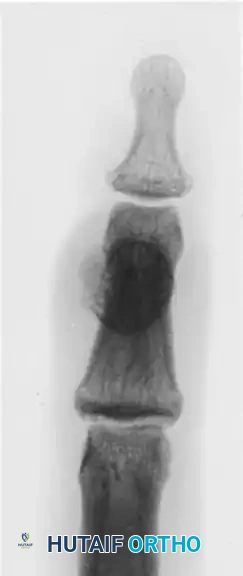
النتوءات العظمية والعرن البرجي
بسبب الهشاشة الشديدة للأنسجة، فإن أي صدمة طفيفة يمكن أن تسبب نزيفا تحت السمحاق وهو الغشاء المغلف للعظم. بمرور الوقت، يتعظم هذا النزيف ويتحول إلى كتلة صلبة وملموسة تتطور على ظهر سلاميات الأصابع.
هذا التعظم غير المتجانس، والذي يشار إليه غالبا باسم العرن البرجي، يعمل كعائق ميكانيكي صلب. فهو يحد بشكل كبير من حركة جهاز الأوتار الباسطة، مما يمنع بشكل مباشر قدرة المريض على فرد مفاصل الأصابع. يصبح الوتر الباسط مقيدا بالعظم الجديد الأساسي، مما يدمر التوازن الدقيق لحركة الإصبع ويساهم في حدوث تقلصات ثابتة لا يمكن علاجها إلا بالتدخل الجراحي.

ترسبات الكالسيوم والتكلس المحدود
بالإضافة إلى التعظم تحت السمحاق، قد يصاب المرضى الذين يعانون من اضطرابات التقرح المزمنة بحالة تعرف باسم التكلس المحدود. وهي عبارة عن رواسب موضعية لأملاح الكالسيوم داخل الأنسجة الجلدية وتحت الجلد. في اليد، تحدث هذه الترسبات بشكل متكرر حول أطراف الأصابع والإبهام. تؤدي هذه الترسبات إلى تفاقم الشعور بالألم، وتحد من حركة المفاصل، وتعمل كبؤرة للتقرحات المتكررة والعدوى المزمنة التي تزيد من تدهور حالة اليد.
الأسباب وعوامل الخطر
السبب الجذري لمرض انحلال البشرة الفقاعي الحثلي المتنحي هو طفرات وراثية تنتقل من الآباء إلى الأبناء. تحديدا، تحدث هذه الطفرات في جين يسمى كول سيفن إيه وان وهو الجين المسؤول عن توجيه الجسم لإنتاج الكولاجين من النوع السابع.
الكولاجين من النوع السابع هو المكون الأساسي لألياف التثبيت التي تعمل كروابط دقيقة تربط الطبقة الخارجية من الجلد وهي البشرة بالطبقة الداخلية وهي الأدمة. في غياب هذا النوع من الكولاجين، أو في حال كان معيبا، تفقد طبقات الجلد قدرتها على التماسك. وبالتالي، فإن أي احتكاك بسيط، أو ضغط خفيف، أو حتى الحركة اليومية العادية، تؤدي إلى انفصال طبقات الجلد عن بعضها البعض، مما يسمح بتراكم السوائل وتكون البثور والفقاعات المؤلمة.
تتضمن عوامل الخطر الأساسية وجود تاريخ عائلي للمرض. وبما أن المرض ذو صفة متنحية، فقد يكون كلا الوالدين حاملين للجين المعيب دون أن تظهر عليهما أي أعراض، ولكن هناك احتمال بنسبة خمسة وعشرين بالمائة في كل حمل أن يصاب الطفل بالمرض.
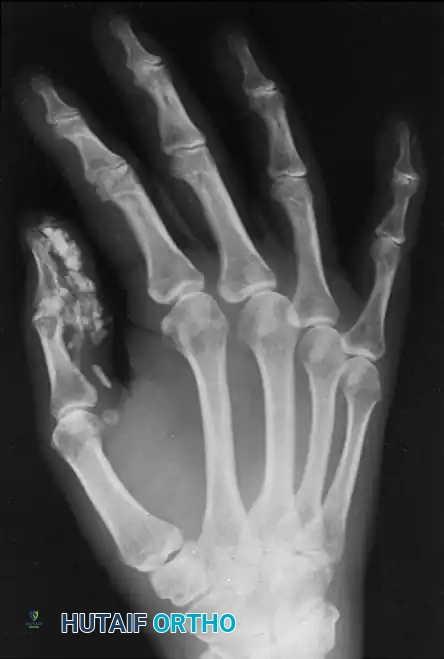
الأعراض والمضاعفات الظاهرة على اليدين
تتطور أعراض انحلال البشرة الفقاعي في اليدين بشكل تدريجي ومؤلم، وتؤثر بشكل كبير على استقلالية المريض وقدرته على أداء المهام اليومية. من أبرز هذه الأعراض:
- تكون البثور المتكررة: ظهور فقاعات ممتلئة بالسوائل على الأصابع وراحة اليد نتيجة الاحتكاك البسيط.
- التندب والانكماش الجلدي: التئام الجروح يترك ندبات قاسية تسحب الجلد وتؤدي إلى انكماشه.
- تشوه اليد القفازية: التحام الأصابع تدريجيا داخل غلاف جلدي واحد، مما يفقد اليد شكلها ووظيفتها الطبيعية.
- تقلصات المفاصل: عدم القدرة على فرد الأصابع بسبب الشد المستمر للندبات وتكون النتوءات العظمية.
- فقدان الأظافر: غالبا ما تتساقط الأظافر نتيجة البثور المتكررة في أسرة الأظافر ولا تنمو مجددا بشكل طبيعي.
- الألم المزمن: ألم مستمر ناتج عن الجروح المفتوحة، وترسبات الكالسيوم، والتهابات المفاصل.
- العدوى المتكررة: الجلد المفتوح يشكل بيئة خصبة للبكتيريا، مما يؤدي إلى التهابات موضعية قد تتطور إلى التهابات جهازية خطيرة.
طرق التشخيص والتقييم الطبي
يتطلب تشخيص التغيرات التشريحية في يد مريض انحلال البشرة الفقاعي تقييما دقيقا من قبل فريق طبي متخصص. يبدأ التشخيص بالفحص السريري الدقيق لتقييم مدى الالتصاق، وحالة الجلد، ووظيفة المفاصل المتبقية.
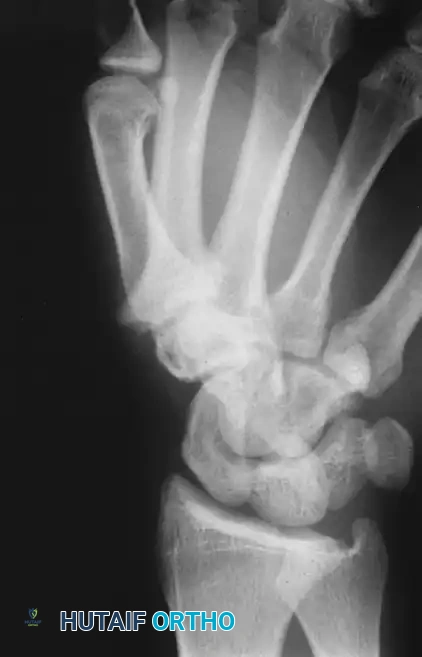
الفحص السريري والتصوير بالأشعة السينية
يمكن أن يكون التقييم الإشعاعي المبكر ليد المريض مخادعا. عادة ما تظهر الصور الشعاعية التي يتم التقاطها خلال الأسابيع القليلة الأولى بعد إصابة حادة أو نوبة تقرح نتائج سلبية فيما يتعلق بالتغيرات العظمية.
ومع ذلك، فإن التصوير التسلسلي في وقت لاحق يكشف عن تكون عظم جديد تحت السمحاق يقع على ظهر السلامية، مما يؤكد تعظم النزيف السابق. قد يُظهر التصوير المتقدم أيضا نقصا حادا في كثافة العظام بسبب عدم الاستخدام ونقص التغذية، بالإضافة إلى خلع جزئي في المفاصل، ووجود ترسبات كلسية أو بروزات في المفاصل الرسغية السنعية.
الخيارات العلاجية والتدخل الجراحي
تاريخيا، لم يكن العلاج التحفظي للمظاهر العظمية والتقلصات الشديدة لمرض انحلال البشرة الفقاعي مفيدا. لذلك، يعتبر التدخل الجراحي هو الخيار الأمثل لاستعادة وظيفة اليد، ولكن يجب توقيت هذا التدخل بدقة متناهية وتخطيطه بعناية فائقة.
التوقيت المناسب للتدخل الجراحي
يجب تأجيل أي عملية جراحية يشار إليها لعلاج النتوء العظمي البرجي أو التعظم تحت السمحاق حتى يصبح العظم الجديد ناضجا تماما. تستغرق عملية النضج هذه عادة من أربعة إلى ستة أشهر بعد الإصابة الأولية أو حدث النزيف. إن إجراء عملية جراحية مبكرة على عظم غير ناضج يحمل خطرا كبيرا لعودة النتوء بشكل متفجر وأكثر عدوانية. بمجرد أن ينضج العظم، تقل احتمالية تكرار الحالة بشكل كبير.
أما بالنسبة لتحرير الأنسجة الرخوة، فيُشار إلى التحرير الجراحي للأصابع المغلفة عندما يفقد المريض القدرة الوظيفية على الإمساك بالأشياء أو إطعام نفسه. ومع ذلك، يجب على الجراحين تقديم مشورة شفافة للمرضى وعائلاتهم بأن التحرير الجراحي لهذه الأصابع غالبا ما يكون مؤقتا، لأن تكرار الالتصاق وتقلصات ثني الأصابع أمر سريع وحتمي. العمليات الجراحية في هذا المرض هي في الأساس إجراءات متكررة مصممة لتوفير وظيفة محدودة لليد لفترة زمنية محدودة.
الهدف من الجراحة ليس استعادة التشريح الطبيعي، بل الاستعادة المؤقتة للقدرة على الإمساك الوظيفي. التصحيح المفرط والعدواني لتقلصات المفاصل يمكن أن يؤدي إلى تلف الأعصاب والأوعية الدموية أو فقدان الجلد بشكل كارثي.
التحضير الدقيق قبل الجراحة
يتطلب إجراء عملية جراحية لمريض انحلال البشرة الفقاعي نهجا متخصصا للغاية ومتعدد التخصصات لضمان سلامة المريض:
- التخدير: يعتبر التنبيب الرغامي خطيرا للغاية بسبب هشاشة الأغشية المخاطية، حيث يمكن أن تتشكل البثور في البلعوم الفموي والقصبة الهوائية، مما يؤدي إلى انسداد مجرى الهواء الذي يهدد الحياة. يفضل بشدة استخدام التخدير الموضعي أو الناحي مثل إحصار العصب الإبطي أو فوق الترقوة.
- حماية الجلد: يمنع منعا باتا استخدام أي أشرطة لاصقة طبية على أي جزء من جسم المريض. يجب تبطين أصفاد ضغط الدم وعصابات وقف النزيف بشكل كثيف بالقطن الناعم لمنع قوى القص والاحتكاك.
- مكافحة العدوى: الاستعمار المزمن بالبكتيريا مثل المكورات العنقودية الذهبية والزائفة الزنجارية أمر شائع جدا. من الضروري أخذ مزارع بكتيرية من الجروح المفتوحة قبل الجراحة وإعطاء المضادات الحيوية الوريدية الوقائية المستهدفة.
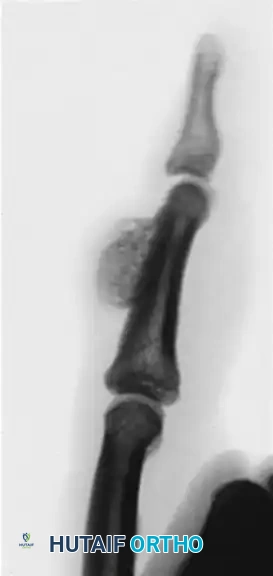
خطوات عملية تحرير الأصابع الملتصقة
التدخل الجراحي الأساسي لحالة اليد القفازية هو عملية تحرير جذرية وإزالة الغلاف الجلدي للارتفاق الكاذب. تتم العملية وفق الخطوات الدقيقة التالية:
- تحديد الوضعية والتجهيز: يوضع المريض على ظهره مع تمديد الذراع على طاولة اليد. يتم وضع عاصبة هوائية لوقف النزيف فوق طبقات متعددة من الحشوات القطنية الناعمة. يتم تحضير الجلد بالسكب اللطيف أو التربيت بمواد التعقيم؛ ويمنع الفرك القوي منعا باتا.
- الشق الجراحي والتحرير: يتم عمل شق طولي على طول الجوانب الظهرية والراحية المندمجة للارتفاق الكاذب. يتم شق البشرة التي تشبه الشرنقة بعناية. نظرا لأن هذا ارتفاق كاذب، يمكن غالبا للتشريح غير الحاد باستخدام مقص غير حاد فصل الأصابع على طول مستويات الندبة الخالية من الأوعية الدموية. يجب أن يظل التشريح سطحيا لتجنب الحزم الوعائية العصبية، والتي عادة ما تكون نازحة نحو راحة اليد بسبب التقلصات الشديدة.
- تحرير التقلصات: بمجرد فصل الأصابع، يجب معالجة تقلصات الانثناء الشديدة في المفاصل. غالبا ما يكون تحرير الجلد الراحي غير كاف. قد يتطلب الأمر تحريرا تدريجيا للصفيحة الراحية، وإذا لزم الأمر، استئصال الأربطة الجانبية الإضافية. يجب الحذر من محاولة إجبار المفاصل على التمدد الكامل إذا كانت هناك مقاومة، لأن ذلك سيؤدي إلى تمدد وربما تمزق الأوعية الدموية والأعصاب.
- التثبيت الهيكلي: نظرا لأن الأنسجة الرخوة تميل باستمرار إلى الانكماش، يجب تثبيت الأصابع في أقصى امتداد آمن. يتم إدخال أسلاك كيرشنر المعدنية الدقيقة طوليا عبر السلامية البعيدة، وعبر المفاصل، وإلى عظم المشط للحفاظ على الامتداد.
- تغطية الأنسجة الرخوة: تم استخدام الطعوم الجلدية الحرة والسدائل جراحيا في الماضي، ولكنها تقدم ميزة محدودة، حيث تصبح المواقع المانحة للطعوم غالبا مواقع جديدة للبثور والندبات. تفضل العديد من المراكز الحديثة السماح للمسافات بين الأصابع والعيوب الراحية التي تم إنشاؤها جراحيا بالشفاء من تلقاء نفسها، باستخدام الضمادات البيولوجية المتقدمة أو الطعوم الذاتية للبشرة المستزرعة.
جراحة إزالة النتوءات العظمية
عندما يعيق التعظم الناضج تحت السمحاق حركة الوتر الباسط، يُشار إلى الاستئصال الجراحي. يتم عمل شق طولي ظهري أو منحني بلطف فوق السلامية المصابة، مع توخي الحذر الشديد مع الجلد الهش.
غالبا ما يكون الوتر الباسط ملتصقا بالنتوء العظمي. يتم إجراء عملية تحرير دقيقة للوتر لرفعه عن الكتلة العظمية. يتم استئصال النتوء العظمي الناضج بشكل متساو مع القشرة الأصلية للسلامية باستخدام أداة قطع العظام الحادة أو مثقاب عالي السرعة تحت ري مستمر بالمحلول الملحي. لمنع إعادة التصاق الوتر الباسط بالسرير العظمي الخام، يمكن وضع سديلة صغيرة من الأنسجة الدهنية الموضعية أو غشاء حاجز اصطناعي. يتم إغلاق الجلد بغرز دقيقة غير قابلة للامتصاص باستخدام تقنية خالية من الشد.
مرحلة التعافي وإعادة التأهيل
يمكن القول إن إدارة ما بعد الجراحة ليد مريض انحلال البشرة الفقاعي أكثر أهمية من الجراحة نفسها. قد لا تحتاج الأنواع الأقل حدة من المرض إلى علاج جراحي مكثف، ولكن التجبير بعد أي عملية تحرير أمر مطلوب عالميا.
العناية الفورية بعد الجراحة
- الضمادات: تتم تغطية الجروح بطبقات تلامس غير لاصقة تعتمد على السيليكون لتجنب التصاق الضمادة بالجلد الهش. يمكن أيضا استخدام الشاش المشبع بالفازلين. يتم لف اليد بضمادات ناعمة وضخمة لامتصاص الإفرازات والحماية من قوى الاحتكاك.
- التثبيت: يتم تثبيت اليد في ضمادة ضخمة مع جبيرة راحة لراحة اليد. تبقى الأسلاك المعدنية في مكانها لمدة ثلاثة إلى أربعة أسابيع للسماح للأنسجة الرخوة بالشفاء في وضع ممتد.
العلاج الطبيعي واستخدام الجبائر
- التجبير المستمر: بمجرد إزالة الأسلاك المعدنية، يجب أن ينتقل المريض إلى استخدام جبائر بلاستيكية حرارية مبطنة جيدا ومصنوعة خصيصا له. التجبير الليلي إلزامي وإلى أجل غير مسمى. سيؤدي الفشل في الحفاظ على نظام تجبير ليلي صارم إلى تكرار سريع للارتفاق الكاذب وتقلصات الانثناء.
- الحفاظ على المسافات بين الأصابع: يتم استخدام فواصل سيليكون للمسافات بين الأصابع أو قفازات متخصصة خلال النهار لتأخير هجرة هذه المسافات وتلاصقها مجددا.
- العناية بالجروح: يتطلب الأمر عناية مستمرة ودقيقة بالجروح لإدارة التقرحات المزمنة ومنع الالتهابات البكتيرية الثانوية.
| مرحلة التعافي | الإجراءات الطبية المطلوبة | الأهداف المرجوة |
|---|---|---|
| الأسابيع الأولى (1-4) | إبقاء الأسلاك المعدنية، تغيير الضمادات غير اللاصقة بعناية، مكافحة العدوى | التئام الجروح الأولية، الحفاظ على استقامة الأصابع المكتسبة جراحيا |
| المرحلة المتوسطة (1-3 أشهر) | إزالة الأسلاك، تفصيل الجبائر الليلية، بدء العلاج الطبيعي اللطيف | منع الانكماش السريع، تحسين مرونة المفاصل قدر الإمكان |
| العناية طويلة الأمد | ارتداء الجبائر الليلية مدى الحياة، استخدام فواصل السيليكون نهارا، العناية اليومية بالجلد | تأخير تكرار الالتصاق لأطول فترة ممكنة، الحفاظ على القدرة على الإمساك |
المخاطر والمضاعفات المحتملة
يجب على جراح العظام والمريض وعائلته التعامل مع مرض انحلال البشرة الفقاعي بفهم واضح لتشخيص المرض القاسي ومعدلات المضاعفات العالية.
- تكرار الالتصاق: تكرار الارتفاق الكاذب هو القاعدة وليس الاستثناء. الجراحة هي إجراء تلطيفي لكسب الوقت والوظيفة. ستكون هناك حاجة إلى إجراءات متكررة لتحرير الجلد طوال حياة المريض.
- العدوى: الجروح المفتوحة المزمنة تجعل هؤلاء المرضى عرضة بشكل كبير لالتهاب العظم والنقي والإنتان الجهازي.
- التحول الخبيث: الجروح المزمنة غير القابلة للشفاء لدى مرضى انحلال البشرة الفقاعي لديها معدل مرتفع بشكل ملحوظ للتحول الخبيث إلى سرطان الخلايا الحرشفية العدواني والذي يعرف بقرحة مارجولين. يجب أخذ خزعة من أي آفة مشبوهة أو مفرطة الحبيبات أو سريعة التغير على الفور. غالبا ما يكون البتر مطلوبا للسيطرة الحاسمة على الأورام في هذه الحالات.
- معدلات الوفيات: كما أشرنا، فإن العبء الجهازي لمرض انحلال البشرة الفقاعي الحثلي المتنحي الشديد يحمل معدل وفيات يصل إلى خمسة وعشرين بالمائة خلال مرحلة الطفولة أو المراهقة بسبب الوهن العميق وسوء التغذية والإنتان.
في الختام، تتطلب إدارة جراحة العظام لمرض انحلال البشرة الفقاعي توازنا دقيقا بين التحرير الجراحي القوي للحفاظ على وظيفة اليد والتقنيات الدقيقة التي تحافظ على الأنسجة لمنع المضاعفات الكارثية. لا يقاس النجاح بالتصحيح التشريحي الدائم، بل بزيادة الاستقلال الوظيفي للمريض وتحسين جودة حياته بمرور الوقت.
الأسئلة الشائعة
ما هو مرض انحلال البشرة الفقاعي
هو اضطراب وراثي نادر يتسبب في هشاشة شديدة في الجلد، حيث ينفصل الجلد وتتكون بثور مؤلمة عند التعرض لأي احتكاك أو صدمة خفيفة نتيجة نقص بروتين الكولاجين المسؤول عن ربط طبقات الجلد.
هل يمكن الشفاء التام من هذا المرض
حتى الآن، لا يوجد علاج شافٍ تماما لمرض انحلال البشرة الفقاعي. تركز العلاجات الحالية، بما فيها الجراحة، على إدارة الأعراض، تخفيف الألم، منع المضاعفات، وتحسين جودة حياة المريض.
متى يجب اللجوء لجراحة اليد
يُنصح بالتدخل الجراحي عندما يفقد المريض القدرة الوظيفية على استخدام يده، مثل عدم القدرة على الإمساك بالأشياء، تناول الطعام، أو أداء المهام اليومية الأساسية بسبب التصاق الأصابع الشديد.
هل تعود الأصابع للالتصاق بعد الجراحة
نعم، للأسف تكرار الالتصاق هو أمر متوقع وحتمي في هذا المرض. الجراحة تهدف إلى توفير فترة من الاستقلالية الوظيفية، وغالبا ما يحتاج المريض إلى تكرار الجراحة كل عدة سنوات.
ما هي أهمية الجبائر الليلية
الجبائر الليلية تعتبر خط الدفاع الأول والأهم بعد الجراحة. فهي تحافظ على الأصابع في وضع ممتد وتمنع الأنسجة من الانكماش أثناء النوم، مما يؤخر بشكل كبير من عودة التصاق الأصابع.
كيف يتم تخدير مريض انحلال البشرة الفقاعي
يُفضل دائما استخدام التخدير الموضعي أو الناحي لتجنب إدخال أنابيب التنفس في الحلق، حيث أن الأغشية المخاطية هشة جدا ويمكن أن تتمزق وتسبب انسدادا خطيرا في مجرى التنفس.
ما هو تشوه اليد القفازية
هو حالة تنتج عن التئام الجروح المتكرر في اليد، حيث ينم
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك