الدليل الشامل لجراحة دمج مفصل الرسغ
الخلاصة الطبية
جراحة دمج مفصل الرسغ، أو إيثاق المفصل، هي إجراء جراحي يهدف إلى تخفيف الألم الشديد وتثبيت المفصل التالف نتيجة التهاب المفاصل المتقدم أو الإصابات الشديدة. تعتمد العملية على دمج عظام الرسغ باستخدام شرائح ومسامير طبية لتوفير قبضة يد قوية ومستقرة خالية من الألم.
الخلاصة الطبية السريعة: جراحة دمج مفصل الرسغ، أو إيثاق المفصل، هي إجراء جراحي يهدف إلى تخفيف الألم الشديد وتثبيت المفصل التالف نتيجة التهاب المفاصل المتقدم أو الإصابات الشديدة. تعتمد العملية على دمج عظام الرسغ باستخدام شرائح ومسامير طبية لتوفير قبضة يد قوية ومستقرة خالية من الألم.
مقدمة شاملة عن جراحة دمج مفصل الرسغ
تعتبر اليد والرسغ من أهم الأعضاء التي نعتمد عليها في أداء مهامنا اليومية، وعندما يتعرض مفصل الرسغ للتلف الشديد، يصبح كل نشاط بسيط بمثابة تحدٍ مؤلم. هنا تبرز جراحة دمج مفصل الرسغ (والتي تُعرف طبياً باسم إيثاق المفصل) كحل نهائي وفعال للغاية لإنقاذ اليد واستعادة وظيفتها الأساسية.
على الرغم من ظهور تقنيات حديثة تحافظ على حركة المفصل، يظل الدمج الكلي لمفصل الرسغ هو المعيار الذهبي والخيار الأكثر موثوقية للحالات المتقدمة من التهاب المفاصل الشامل، والانهيار الهيكلي الشديد لعظام الرسغ، والتشوهات العصبية العضلية المعقدة. الهدف الأساسي من هذه الجراحة ليس استعادة حركة الرسغ، بل توفير مفصل مستقر، خالٍ تماماً من الألم، مع زيادة قوة قبضة اليد إلى أقصى حد ممكن، مما يسمح للمريض بالعودة إلى ممارسة حياته الطبيعية والمهنية بكفاءة.
في هذا الدليل الطبي الشامل، سنأخذك في رحلة مفصلة لفهم كل ما يتعلق بهذه الجراحة، بدءاً من الأسباب التي تستدعي إجرائها، مروراً بالتقنيات الجراحية الحديثة، وصولاً إلى برامج التعافي وإعادة التأهيل، ليكون هذا المقال هو المرجع الأوثق لك ولأسرتك.
تشريح مفصل الرسغ وأهميته الوظيفية
لفهم طبيعة الجراحة، يجب أولاً التعرف على البنية المعقدة لمفصل الرسغ. يتكون الرسغ من شبكة معقدة من العظام والأربطة، حيث يربط بين عظام الساعد (الكعبرة والزند) وثماني عظام صغيرة تُعرف بعظام الرسغ، والتي تتصل بدورها بعظام المشط في اليد.
تغطي الغضاريف الناعمة أسطح هذه العظام لتسمح بحركة انسيابية وسلسة. ولكن، عندما تتآكل هذه الغضاريف نتيجة مرض أو إصابة، تبدأ العظام بالاحتكاك ببعضها البعض، مما يسبب ألماً مبرحاً وتورماً وفقداناً للقدرة على تحريك اليد أو الإمساك بالأشياء. في جراحة الدمج، يقوم الجراح بإزالة هذه الغضاريف التالفة وتثبيت العظام معاً حتى تلتحم وتصبح عظمة واحدة صلبة، مما ينهي الاحتكاك والألم إلى الأبد.
الأسباب والدواعي الطبية لإجراء الجراحة
لا يتم اتخاذ قرار اللجوء إلى جراحة دمج مفصل الرسغ إلا بعد استنفاد كافة الخيارات العلاجية التحفظية (مثل الأدوية، الجبائر، والحقن الموضعية) وعدم جدوى الجراحات التي تحافظ على حركة المفصل. تشمل الدواعي الطبية الرئيسية ما يلي
التهاب المفاصل الرضحي
يعد هذا السبب من أكثر الأسباب شيوعاً، وينشأ عادةً نتيجة كسور سابقة لم تلتئم بشكل صحيح، خاصة كسور العظمة الزورقية في الرسغ. يؤدي هذا الالتئام الخاطئ أو عدم الالتئام إلى انهيار تدريجي في ميكانيكا الرسغ، مما ينتهي بتآكل غضروفي حاد والتهاب مفصلي مؤلم.
الإصابات الشديدة في عظمة الكعبرة
الكسور المفتتة والمعقدة في النهاية السفلية لعظمة الكعبرة، والتي تتسبب في تدمير لا يمكن إصلاحه لسطح المفصل، تتطلب في كثير من الأحيان دمج المفصل لاستعادة استقرار اليد.
الأمراض الروماتيزمية والالتهابية
في الحالات المتقدمة من التهاب المفاصل الروماتويدي، يتعرض المفصل لتدمير شامل يشمل كافة عظام الرسغ، مع حدوث انزلاق وتشوه في اتجاه عظمة الزند. في هذه المراحل المتأخرة، يصبح الدمج الكلي للرسغ أمراً حتمياً لمنع المزيد من التشوه ولتخفيف الألم.
الاضطرابات العصبية العضلية
تُستخدم جراحة الدمج لتثبيت الرسغ في وضع وظيفي في حالات الشلل أو التشنجات العضلية الشديدة، مثل
* الشلل الإقفاري (تقلص فولكمان).
* الشلل الدماغي التشنجي، حيث يساعد تثبيت الرسغ في تحسين النظافة الشخصية ووضعية اليد.
* شلل الأطفال الذي يؤدي إلى ارتخاء كامل في مفصل الرسغ.
مضاعفات العدوى والالتهابات
في حالات نادرة، يمكن أن تؤدي التهابات المفاصل القيحية أو مرض السل إلى تدمير كامل للمفصل. يتم إجراء الدمج كإجراء ترميمي بعد القضاء التام على العدوى النشطة.
الأعراض التي تستدعي التدخل الجراحي
المرضى المرشحون لهذه الجراحة يعانون عادة من مجموعة من الأعراض المنهكة التي تؤثر بشكل كبير على جودة حياتهم، ومن أبرزها
* ألم مزمن وشديد لا يستجيب لمسكنات الألم القوية أو حقن الكورتيزون، ويزداد سوءاً مع أي محاولة لتحريك اليد أو الإمساك بالأشياء.
* ضعف شديد في قبضة اليد يجعل المريض غير قادر على أداء المهام البسيطة مثل فتح الأبواب أو حمل الأشياء الخفيفة.
* تشوه واضح في شكل الرسغ واليد، خاصة لدى مرضى الروماتويد.
* تصلب المفصل وفقدان شبه كامل للقدرة على تحريكه بشكل طبيعي.
التشخيص والتحضير قبل الجراحة
يبدأ التشخيص بتقييم سريري شامل يجريه جراح العظام المتخصص. يتضمن التقييم فحص قوة القبضة، ومجال الحركة المتبقي، وتحديد مستوى الألم.
يعتمد الجراح بشكل أساسي على التصوير بالأشعة السينية لتقييم مدى تآكل الغضاريف، وانهيار عظام الرسغ، والتشوهات المصاحبة. في بعض الحالات المعقدة، قد يُطلب إجراء تصوير بالرنين المغناطيسي أو الأشعة المقطعية للحصول على تفاصيل أدق حول حالة العظام والأنسجة الرخوة.
أثناء التحضير للجراحة، سيقوم الطبيب بتحديد "الزاوية الوظيفية" المثالية التي سيتم دمج الرسغ عليها، وهي خطوة حاسمة لنجاح العملية.
المبادئ الميكانيكية للرسغ بعد الدمج
يعتمد النجاح الوظيفي لجراحة دمج الرسغ كلياً على الوضعية والزاوية التي يتم فيها تثبيت المفصل. يجب أن يتم تثبيت الرسغ في وضع يمنع الإرهاق العضلي ويحسن من العلاقة بين طول وشد الأوتار القابضة للأصابع، مما يسمح بأقصى قوة ممكنة للقبضة.
- المحاذاة السهمية الوضع الأمثل عادة هو تثبيت الرسغ في درجة امتداد (تمدد للخلف) تتراوح بين 10 إلى 20 درجة.
- المحاذاة الإكليلية يجب أن يكون المحور الطولي لعظمة المشط الثالثة (الإصبع الأوسط) متوافقاً تماماً مع المحور الطولي لعظمة الكعبرة في الساعد.
يتم تحديد هذه الزاوية المثالية قبل وأثناء الجراحة من خلال ملاحظة الوضعية الطبيعية التي يتخذها رسغ المريض عندما يقوم بضم قبضة يده بقوة.
من الجدير بالذكر أن دمج الرسغ في وضعية امتداد مفرط (أكثر من 30 درجة) قد يؤدي إلى تهيج أوتار الباسطة وإرهاقها، بينما الدمج في وضعية الانثناء يضعف قوة القبضة بشكل كبير.
الخيارات الجراحية وتقنيات دمج الرسغ
تاريخياً، كانت معدلات فشل التحام العظام في جراحات دمج الرسغ مرتفعة، حيث كانت تتراوح بين 8% إلى 29% عند الاعتماد على الجبس أو التثبيت غير الصلب. ولكن مع التطور الطبي وظهور تقنيات التثبيت الداخلي الصلب (باستخدام الشرائح والمسامير الحديثة)، ارتفعت معدلات نجاح التحام العظام لتصل إلى ما بين 93% و 100%.
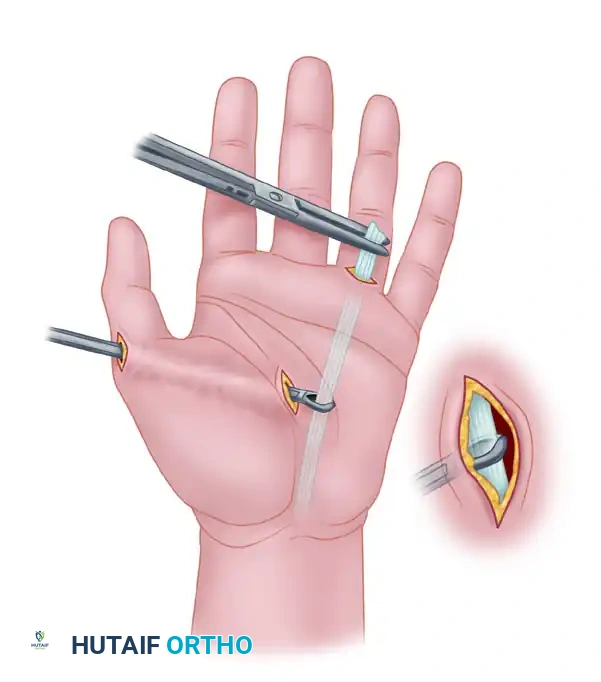
التقنية القياسية باستخدام الشريحة الظهرية
تعتبر هذه التقنية هي الأكثر استخداماً في الوقت الحاضر. يتم استخدام شريحة طبية مصممة خصيصاً ومثنية مسبقاً لتتناسب مع الزاوية الوظيفية الطبيعية للرسغ (10 إلى 20 درجة من الامتداد).
خطوات الجراحة الأساسية
1. يقوم الجراح بعمل شق طولي على الجزء الخلفي (الظهري) من الرسغ.
2. يتم إبعاد الأوتار والأنسجة الرخوة بعناية للوصول إلى العظام.
3. يقوم الجراح بتنظيف أسطح العظام وإزالة الغضاريف التالفة بالكامل للوصول إلى العظم الإسفنجي السليم الذي ينزف، وهي خطوة ضرورية لتحفيز الالتئام.
4. يتم وضع طعم عظمي (يؤخذ غالباً من عظمة الكعبرة أو من حوض المريض) في الفراغات بين العظام لتعزيز عملية الدمج.
5. تُثبت الشريحة المعدنية بقوة باستخدام مسامير في عظمة الكعبرة، وعظمة الرأس (في الرسغ)، وعظمة المشط الثالثة، مما يضمن استقراراً تاماً.
النهج الجانبي البديل
في بعض الحالات، قد يفضل الجراح الوصول إلى المفصل من الجانب (جهة عظمة الكعبرة). يتميز هذا النهج بأنه لا يمس الأوتار الباسطة للأصابع، مما يقلل من خطر التهابها بعد الجراحة، كما أنه يحافظ على المظهر الجمالي للجزء الخلفي من الرسغ لعدم وجود شريحة معدنية بارزة تحته.
الدمج الجزئي للرسغ
في حالات مختارة بعناية شديدة، حيث يكون التلف مقتصراً على جزء معين من الرسغ، قد يلجأ الجراح إلى دمج جزئي (مثل دمج عظام الكعبرة والزورقية والهلالية فقط) للحفاظ على جزء بسيط من حركة الرسغ. ومع ذلك، لا يُنصح بهذا الإجراء إذا كان المرض يشمل كافة عظام الرسغ.
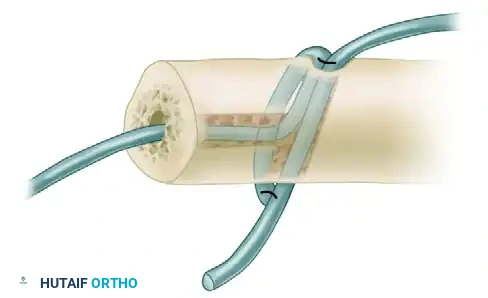
تثبيت عظمة الزند أثناء الجراحة
في بعض الحالات المتقدمة (خاصة لدى مرضى الروماتويد)، يكون المفصل بين عظمة الكعبرة وعظمة الزند تالفاً تماماً، مما يستدعي استئصال الجزء السفلي من عظمة الزند. في هذه الحالة، يصبح من الضروري جداً تثبيت الجزء المتبقي من عظمة الزند لمنع تحركها بشكل مؤلم.
يتم تحقيق هذا الاستقرار من خلال تقنية دقيقة تُعرف باسم "تثبيت الأوتار"، حيث يتم استخدام أجزاء من أوتار العضلات المجاورة لربط وتثبيت عظمة الزند.

كما يظهر في الصورة أعلاه، يقوم الجراح بعمل أنفاق دقيقة في عظمة الزند، ويمرر عبرها جزءاً من وتر العضلة القابضة الزندية لضمان التثبيت الأولي.
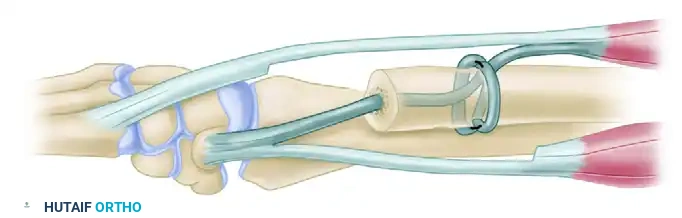
بعد ذلك، يتم تمرير جزء من وتر العضلة الباسطة الزندية وربط الوترين معاً بقوة بينما يكون الساعد في وضعية الاستلقاء (راحة اليد لأعلى). هذا الإجراء يخلق استقراراً ديناميكياً قوياً يمنع عظمة الزند من الانزلاق أو التسبب في الألم مستقبلاً.
اعتبارات خاصة عند دمج مفصل الرسغ للأطفال
إجراء هذه الجراحة للأطفال يمثل تحدياً طبياً خاصاً ويتطلب التزاماً صارماً بالمبادئ الفسيولوجية لنمو العظام.
- الحفاظ على مراكز النمو لا تنغلق مراكز النمو (المشاش) في عظمة الكعبرة السفلية إلا في سن 17 عاماً تقريباً. أي ضرر يلحق بهذا المركز أثناء الجراحة سيؤدي إلى توقف نمو العظمة وحدوث تشوهات مستقبلية.
- التعامل مع التلف المسبق إذا كان مركز النمو قد تضرر بالفعل بسبب عدوى أو إصابة سابقة، فقد يضطر الجراح إلى استئصال الجزء المتبقي منه عمداً لمنع النمو غير المتكافئ.
- التوقيت المناسب للجراحة دمج الرسغ لدى الأطفال الصغار صعب جداً بسبب وجود كميات كبيرة من الغضاريف غير المتعظمة. لذلك، يُنصح طبياً بتأجيل الجراحة حتى يبلغ الطفل سن 10 إلى 12 عاماً على الأقل، لضمان وجود كتلة عظمية كافية تدعم التثبيت المعدني وتسمح بنجاح الدمج.
مراحل التعافي وإعادة التأهيل بعد الجراحة
الرعاية الدقيقة بعد العملية الجراحية لا تقل أهمية عن الجراحة نفسها لضمان التحام العظام بشكل مثالي واستعادة وظيفة اليد.
- المرحلة الفورية بعد الجراحة بعد إغلاق الجروح، يتم وضع ذراع المريض في جبيرة صلبة أو جبس يمتد من فوق الكوع وحتى اليد. يتم تثبيت الكوع بزاوية 90 درجة، ويكون الساعد في وضعية الاستلقاء الكامل (خاصة إذا تم إجراء تثبيت لعظمة الزند).
- الزيارة الأولى للعيادة (بعد 10 إلى 14 يوماً) يتم إزالة الغرز الجراحية أو الدبابيس المعدنية. يفحص الطبيب الجرح للتأكد من عدم وجود أي علامات للعدوى، ثم يتم تغيير الجبس أو الجبيرة.
- فترة التثبيت يستمر تثبيت الرسغ بشكل صارم لمدة لا تقل عن 6 أسابيع. في نهاية هذه الفترة، يتم إجراء صور أشعة سينية لتقييم بداية التحام العظام.
- العلاج الطبيعي وإعادة التأهيل بمجرد تأكيد وجود علامات أولية للالتحام العظمي، يبدأ المريض برنامجاً تأهيلياً تحت إشراف أخصائي العلاج الطبيعي. يركز البرنامج على تمارين استعادة المدى الحركي للأصابع، والكوع، والكتف، يليها تمارين تقوية تدريجية.
- العودة للنشاط الطبيعي يُسمح بالعودة إلى الأنشطة الشاقة، مثل العمل اليدوي الثقيل أو حمل الأوزان، فقط بعد التأكد من الالتحام العظمي الكامل عبر الأشعة السينية، وهو ما قد يستغرق من 12 إلى 16 أسبوعاً بناءً على طبيعة جسم المريض وتقنية الجراحة المستخدمة.
جدول زمني مبسط لمراحل التعافي
| الفترة الزمنية | الإجراء الطبي والنشاط المسموح |
|---|---|
| الأسبوع 1 - 2 | راحة تامة، رفع اليد لتقليل التورم، ارتداء الجبس الكامل. |
| الأسبوع 2 | إزالة الغرز الجراحية، تغيير الجبس، البدء في تحريك الأصابع برفق. |
| الأسبوع 6 | إجراء أشعة سينية، إزالة الجبس (في بعض الحالات)، بدء العلاج الطبيعي الخفيف. |
| الأسبوع 8 - 12 | زيادة كثافة تمارين العلاج الطبيعي، تحسن ملحوظ في قوة القبضة. |
| الأسبوع 12 - 16 | التحام عظمي كامل، السماح بالعودة للأنشطة الشاقة ورفع الأشياء الثقيلة. |
الأسئلة الشائعة حول جراحة دمج مفصل الرسغ
هل سأتمكن من تحريك رسغي بعد عملية الدمج؟
لا. الهدف الأساسي من الجراحة هو إيقاف حركة الرسغ تماماً للقضاء على الألم. ستلتحم عظام الرسغ لتصبح كتلة عظمية واحدة صلبة، ولكنك ستتمكن من تحريك أصابعك، وكوعك، وكتفك بشكل طبيعي جداً.
هل ستتحسن قوة قبضة يدي بعد الجراحة؟
نعم، بشكل ملحوظ. الألم الشديد قبل الجراحة يمنعك من استخدام قوة يدك. بعد زوال الألم وتثبيت الرسغ في الزاوية الوظيفية الصحيحة، ستستعيد قوة قبضتك وتتمكن من الإمساك بالأشياء بقوة وثبات.
ما هي نسبة نجاح جراحة دمج مفصل الرسغ؟
مع استخدام التقنيات الحديثة والشرائح المعدنية المتطورة، تتراوح نسبة نجاح التحام العظام بين 93% إلى 100%، وتعتبر من أكثر الجراحات العظمية موثوقية.
ما هي المضاعفات المحتملة لهذه الجراحة؟
مثل أي تدخل جراحي، هناك مخاطر نادرة تشمل العدوى، النزيف، تهيج الأوتار بسبب الشريحة المعدنية، أو عدم التحام العظام (وهو أمر نادر الحدوث مع التقنيات الحديثة، ولكنه أكثر شيوعاً لدى المدخنين).
هل يجب إزالة الشريحة المعدنية والمسامير لاحقاً؟
في معظم الحالات، تبقى الشريحة المعدنية في مكانها مدى الحياة ولا تسبب أي مشاكل. لا يتم إزالتها إلا إذا تسببت في تهيج مزمن للأوتار الباسطة أسفل الجلد.
متى يمكنني العودة لقيادة السيارة بعد العملية؟
يعتمد ذلك على سرعة تعافيك واليد المصابة. بشكل عام، لا يُنصح بالقيادة أثناء ارتداء الجبس (أول 6 أسابيع). يجب استشارة طبيبك، وعادة ما يُسمح بالقيادة بعد 8 إلى 10 أسابيع عندما تستعيد قوة قبضتك.
هل هناك بدائل لجراحة الدمج الكلي للرسغ؟
نعم، في المراحل المبكرة من المرض، قد تُطرح خيارات مثل استئصال الصف الداني من عظام الرسغ أو الدمج الجزئي. لكن في الحالات المتقدمة والانهيار الشامل للمفصل، يظل الدمج الكلي هو الخيار الوحيد الفعال.
هل الجراحة مناسبة لمرضى الروماتويد المتقدم؟
بالتأكيد. جراحة دمج الرسغ تعتبر إجراءً منقذاً لمرضى التهاب المفاصل الروماتويدي المتقدم، حيث تمنع استمرار تشوه اليد وتعيد للمريض القدرة على استخدام يده بدون ألم.
كم يستمر الألم بعد إجراء الجراحة؟
الألم الجراحي في الأيام الأولى متوقع ويتم التحكم فيه بالأدوية المسكنة. ومع مرور الأسابيع وبدء التحام العظام، سيختفي ألم التهاب المفاصل القديم تماماً.
هل تعتبر جراحة دمج الرسغ إعاقة حركية؟
طبياً ووظيفياً، لا تعتبر إعاقة تعيق الحياة اليومية. على العكس، المرضى الذين أجروا الجراحة يعودون لممارسة أعمالهم اليدوية، والرياضة، والأنشطة اليومية بكفاءة أعلى بكثير مما كانوا عليه قبل الجراحة بسبب زوال الألم.
خاتمة
تمثل جراحة دمج مفصل الرسغ (إيثاق المفصل) نقطة تحول جذرية في حياة المرضى الذين يعانون من آلام الرسغ المزمنة والمقعدة. من خلال تحويل مفصل مؤلم وغير مستقر أو مشلول إلى وحدة وظيفية قوية وخالية من الألم، تمنح هذه الجراحة فرصة حقيقية لاستعادة جودة الحياة.
الالتزام الصارم بالمبادئ الميكانيكية الحيوية أثناء الجراحة، مثل التثبيت في زاوية الامتداد المثالية، واستخدام تقنيات التثبيت الداخلي الصلب الحديثة، يضمن للمريض معدلات نجاح تقارب 100%. كما أن التعامل الدقيق مع الأنسجة المحيطة وبرامج إعادة التأهيل المخصصة تلعب دوراً محورياً في تحقيق أفضل النتائج السريرية على المدى الطويل.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك