الدليل الشامل لجراحة إصلاح انشطار اليد الخلقي وتحرير انكماش الإبهام
الخلاصة الطبية
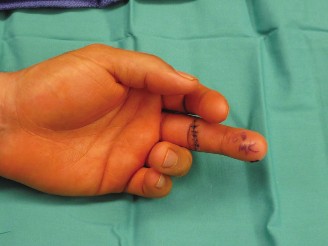
انشطار اليد الخلقي هو تشوه يظهر كفجوة وسطى باليد مع غياب بعض الأصابع، وغالباً ما يصاحبه انكماش شديد في الإبهام يعيق الحركة. يهدف العلاج الجراحي إلى إغلاق الفجوة، نقل عظام السبابة، وتوسيع المسافة بين الإبهام والسبابة لاستعادة الشكل الجمالي والوظيفة الحركية لليد بأمان.
الخلاصة الطبية السريعة: انشطار اليد الخلقي هو تشوه يظهر كفجوة وسطى باليد مع غياب بعض الأصابع، وغالباً ما يصاحبه انكماش شديد في الإبهام يعيق الحركة. يهدف العلاج الجراحي إلى إغلاق الفجوة، نقل عظام السبابة، وتوسيع المسافة بين الإبهام والسبابة لاستعادة الشكل الجمالي والوظيفة الحركية لليد بأمان.
مقدمة عن انشطار اليد الخلقي
يعد انشطار اليد الخلقي من الحالات الطبية المعقدة التي تواجه بعض الأطفال منذ الولادة، وهو يُعرف طبياً باسم انعدام الأصابع أو اليد المشقوقة. تتميز هذه الحالة بغياب الأصابع الوسطى وعظامها الداعمة، مما يؤدي إلى ظهور فجوة عميقة على شكل حرف V في منتصف اليد. لا يقتصر تأثير هذه الحالة على المظهر الجمالي لليد فحسب، بل يمتد ليشمل وظيفتها الحركية بشكل كبير.
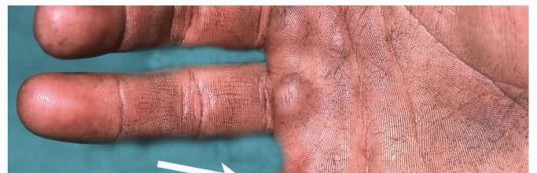
من أبرز التحديات الوظيفية والمقيدة للحركة التي ترافق هذا التشوه هو انكماش تقريب الإبهام. نظراً لغياب العظام الوسطى التي تدعم هيكل اليد، ينهار القوس الطبيعي لليد بمرور الوقت. هذا الانهيار الهيكلي يؤدي إلى قصر وتصلب في العضلات المحيطة بالإبهام، مما يسحب الإبهام بقوة نحو إصبع السبابة، ويلغي المسافة الطبيعية بينهما التي تُعرف باسم الوترة الأولى. هذا التصلب يجعل من الصعب جداً على المريض القيام بالمهام اليومية البسيطة مثل الإمساك بالأشياء أو التقاطها.
فهم التشريح وتأثير التشوه على اليد
لفهم طبيعة انشطار اليد الخلقي، يجب النظر إلى التشريح الدقيق لليد البشرية. تعتمد قوة اليد وقدرتها على الإمساك بالأشياء على ما يُعرف بالقوس السنعي العرضي، وهو هيكل مقوس تشكله عظام كف اليد ليتيح لليد الانطواء والالتفاف حول الأشياء.
عندما يولد الطفل مع غياب العظام السنعية الوسطى، يفقد هذا القوس دعامته الأساسية. ومع نمو الطفل واستخدامه ليده، تتعرض العضلة المقربة للإبهام والعضلات بين العظام لانكماش شديد. هذا الانكماش يعمل كحبل يربط الإبهام بإصبع السبابة، مما يمنع الإبهام من الابتعاد عن باقي الأصابع أو الدوران لمقابلتها، وهي الحركة الأساسية التي تميز يد الإنسان وتسمح بالتقاط الأشياء الدقيقة.
الأسباب وعوامل الخطر
على الرغم من أن انشطار اليد الخلقي يعتبر حالة نادرة، إلا أن الأبحاث الطبية تشير إلى عدة عوامل قد تساهم في حدوثه خلال مراحل التطور الجنيني المبكرة، وتحديداً بين الأسبوعين الرابع والثامن من الحمل، وهي الفترة التي تتشكل فيها أطراف الجنين.
تتضمن العوامل المرتبطة بهذه الحالة طفرات جينية موروثة، حيث يمكن أن تنتقل الحالة من الآباء إلى الأبناء بنمط وراثة سائد. في حالات أخرى، قد تحدث الطفرة الجينية بشكل عفوي دون وجود تاريخ عائلي للمرض. كما قد يرتبط انشطار اليد بمتلازمات وراثية أوسع تؤثر على أجزاء أخرى من الجسم، مثل الشفة الأرنبية أو تشوهات القدمين.
الأعراض والعلامات السريرية
تكون أعراض انشطار اليد الخلقي واضحة منذ الولادة، وتتفاوت في شدتها من طفل لآخر. تشمل العلامات السريرية الرئيسية ما يلي:
- وجود شق عميق في منتصف اليد يقسمها إلى جزأين.
- غياب إصبع أو أكثر من الأصابع الوسطى.
- التصاق الإبهام بإصبع السبابة وعدم القدرة على إبعاده أو تحريكه بحرية.
- في بعض الحالات، قد يكون هناك التصاق بين الأصابع المتبقية.
- ضعف ملحوظ في قوة القبضة وعدم القدرة على استخدام اليد بشكل طبيعي في التقاط الأشياء.
التشخيص والتقييم الطبي
يتطلب التخطيط لعلاج انشطار اليد تقييماً طبياً دقيقاً وشاملاً من قبل جراح عظام متخصص في جراحة اليد. يهدف هذا التقييم إلى فهم التشريح الفريد ليد المريض وتحديد الخطة الجراحية الأنسب.
التقييم السريري الدقيق
يقوم الطبيب بفحص اليد لتقييم مدى الحركة السلبية والإيجابية للإبهام، وتحديد درجة انكماش العضلات. كما يتم فحص الأوعية الدموية والأعصاب، حيث أن التشوهات الخلقية غالباً ما تترافق مع مسارات غير طبيعية للشرايين والأوردة في اليد، وهو أمر بالغ الأهمية لتجنب المضاعفات أثناء الجراحة.
التخطيط الإشعاعي
تعتبر صور الأشعة السينية ضرورية جداً. يطلب الطبيب صوراً من زوايا متعددة لتقييم العظام المتبقية، خاصة قاعدة العظمة السنعية الثالثة. هذه العظمة تحديداً تعتبر الأساس الذي سيتم بناء الهيكل الجديد لليد عليه عند نقل إصبع السبابة لإغلاق الفجوة.
أهداف التدخل الجراحي
لا تقتصر جراحة إصلاح انشطار اليد على تحسين المظهر الخارجي فحسب، بل تهدف بشكل أساسي إلى منح الطفل يداً قادرة على أداء وظائفها بكفاءة. تنقسم أهداف الجراحة إلى مسارين رئيسيين:
- الاستعادة الوظيفية: تعميق المسافة بين الإبهام والسبابة، وتحرير العضلات المنكمشة للسماح للإبهام بالحركة الحرة والدوران، مما يعيد لليد قدرتها على الإمساك والتقاط الأشياء الدقيقة.
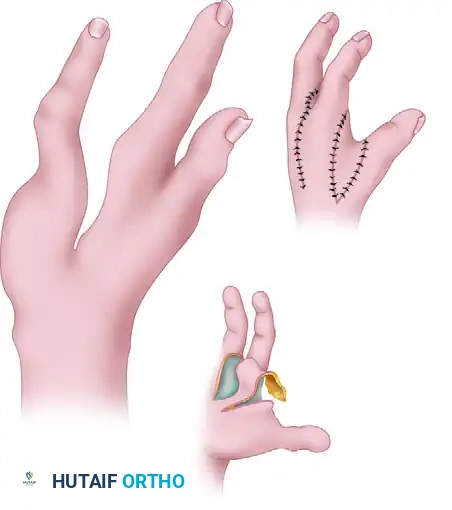
- إعادة البناء التجميلي: إغلاق الشق المركزي في اليد، ونقل إصبع السبابة إلى موقع الإصبع الأوسط المفقود، مما يساهم في استعادة القوس الطبيعي لليد وتحسين مظهرها بشكل كبير.
الخيارات الجراحية وتقنيات العلاج
تعتبر جراحة إصلاح انشطار اليد من العمليات الدقيقة التي تتطلب مهارة عالية. تعتمد الجراحة على نقل إصبع السبابة باتجاه الداخل لإغلاق الشق، مع تحرير مكثف للأنسجة الرخوة حول الإبهام. هناك تقنيتان رئيسيتان معتمدتان عالمياً لتحقيق هذا الهدف، يتم اختيار إحداهما بناءً على حالة المريض ومرونة الجلد.
تقنية سنو وليتلر الكلاسيكية
تعتبر هذه التقنية عملاً فنياً في إعادة ترتيب الأنسجة الموضعية. تعتمد على تصميم سديلة جلدية عريضة من راحة اليد لإعادة بناء المسافة بين الإبهام والسبابة، مع نقل عظمة السبابة في نفس الوقت لإغلاق الشق.
تصميم الشقوق الجراحية والسديلة
تبدأ العملية بتخطيط هندسي دقيق للشقوق الجلدية لضمان تغطية المسافة الجديدة بين الأصابع دون إحداث شد على الجلد. يتم عمل شقوق على ظهر اليد تحدد حواف الشق المركزي.

بعد ذلك، تمتد الشقوق نحو راحة اليد لتكوين سديلة جلدية قوية ومروية جيداً بالدم، والتي ستشكل لاحقاً شبكة الإبهام الجديدة.
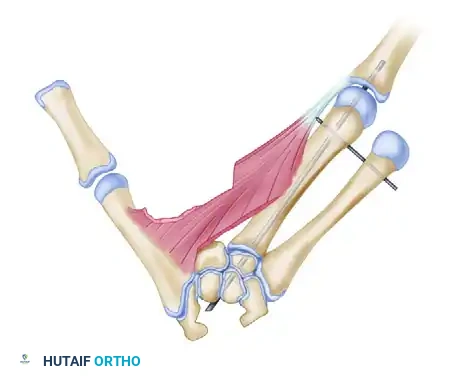
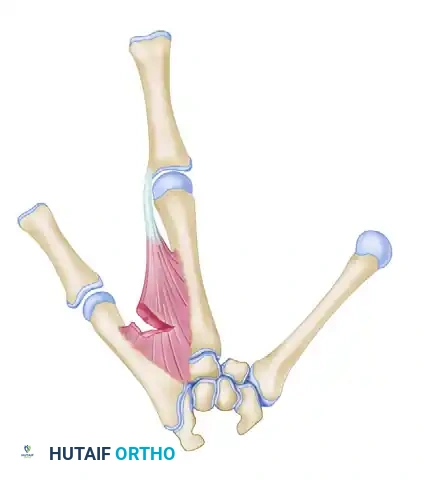
تحرير انكماش الإبهام
تتطلب هذه المرحلة تشريحاً عميقاً ودقيقاً. يقوم الجراح بتحرير الأربطة والعضلات المتصلبة التي تسحب الإبهام، مع الحفاظ التام على الأوعية الدموية والأعصاب الحساسة. يتم فصل العضلات المنكمشة عن العظام للسماح للإبهام بالابتعاد بحرية عن باقي اليد.
نقل عظمة السبابة
بعد تحرير الأنسجة، تبدأ مرحلة إعادة البناء الهيكلي. يتم قطع قاعدة عظمة السبابة ونقل الإصبع بالكامل ليصطف مع قاعدة العظمة الوسطى المفقودة.
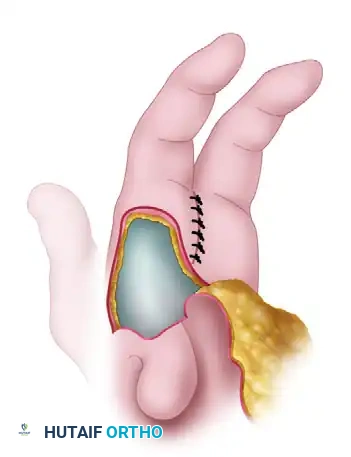
يتم تثبيت العظمة في مكانها الجديد باستخدام أسلاك معدنية دقيقة (أسلاك كيرشنر). من الأهمية بمكان أن يقوم الجراح بتدوير الإصبع بزاوية دقيقة تصل إلى 45 درجة لضمان عدم تداخل الأصابع عند إغلاق اليد.
إغلاق الجرح
في النهاية، يتم خياطة الجلد لإغلاق الشق المركزي، وتُنقل السديلة الجلدية المأخوذة من راحة اليد لتغطية المسافة الجديدة الواسعة بين الإبهام والسبابة. يجب أن يتم الإغلاق دون أي شد على الجلد لضمان التئام الجروح بشكل سليم.
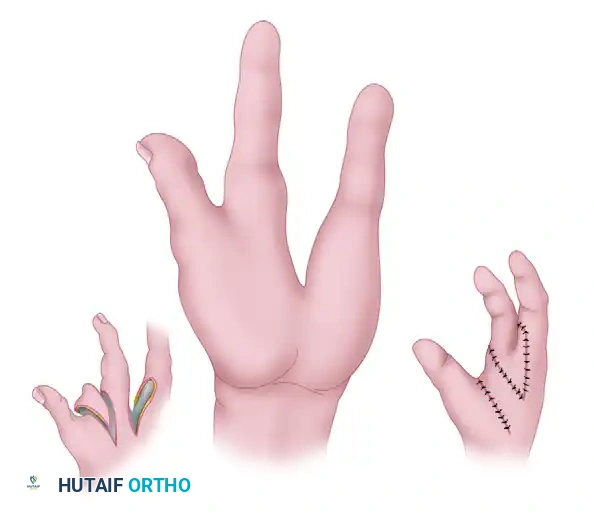
تقنية ميورا وكومادا البديلة
تقدم هذه التقنية نهجاً مختلفاً، وتكون مفيدة بشكل خاص عندما يكون جلد ظهر اليد أكثر مرونة. تعتمد هذه الطريقة على تصميم هندسي مختلف للشقوق الجلدية.
الشقوق وكشف الأنسجة
تبدأ الجراحة بتحديد دقيق للشقوق على ظهر اليد لرسم حدود الشق المركزي والمسافة المخطط لها بين الأصابع.

يتم عمل شقوق إضافية لكشف العظام والأنسجة العميقة من الجهتين الظهرية والراحية لليد.

ترفع السدائل الجلدية بعناية فائقة للحفاظ على شبكة الأوعية الدموية الدقيقة التي تغذيها.

نقل العظام وتحرير الأنسجة
المبدأ الأساسي هنا هو نقل السبابة لإغلاق الفجوة.
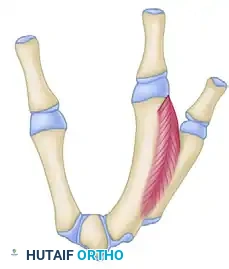
للسماح بهذا النقل وتحرير الإبهام، يجب قطع الأغشية المحيطة بالعضلات المنكمشة وإطالتها أو فصلها بالكامل عن العظام.
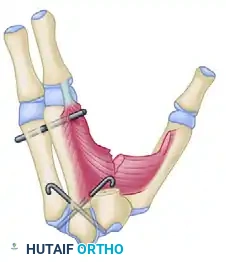
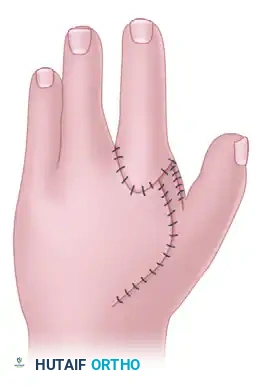
بعد إتمام نقل العظم وتثبيته، يتم وضع الإبهام في وضعية التبعيد الكامل لضمان عدم عودة الانكماش.
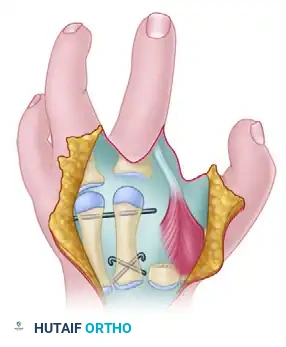
الإغلاق النهائي
يسمح تصميم ميورا وكومادا غالباً بإغلاق الجروح بشكل مباشر بطريقة تعمق المسافة بين الإبهام والسبابة وتغلق الفجوة المركزية في آن واحد، مما يعطي اليد مظهراً طبيعياً.
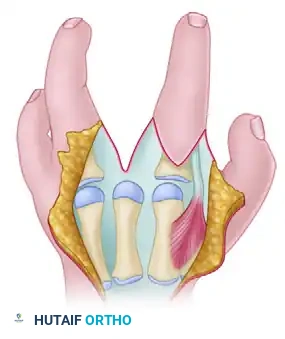
مراحل التعافي وإعادة التأهيل
يعتمد نجاح جراحة إصلاح انشطار اليد بشكل كبير على الالتزام الصارم بتعليمات ما بعد الجراحة وبرنامج إعادة التأهيل. يمكن تقسيم رحلة التعافي إلى ثلاث مراحل أساسية:
| مرحلة التعافي | الفترة الزمنية | الإجراءات الطبية والتأهيلية |
|---|---|---|
| المرحلة الأولى: التثبيت | من الولادة الجراحية حتى 6 أسابيع | وضع اليد في جبيرة طبية مبطنة جيداً. يتم تثبيت الإبهام في وضعية التبعيد الأقصى لمنع عودة الانكماش. يتم إزالة الغرز السطحية عادة بعد أسبوعين. |
| المرحلة الثانية: إزالة الأسلاك | الأسبوع السادس | إجراء أشعة سينية للتأكد من التئام العظام. إزالة الأسلاك المعدنية في العيادة دون الحاجة لتخدير كامل. الانتقال لاستخدام دعامة بلاستيكية مخصصة. |
| المرحلة الثالثة: التأهيل الوظيفي | من الأسبوع السادس وحتى 14 أسبوعاً أو أكثر | البدء في جلسات العلاج الطبيعي والوظيفي. التركيز على تمارين تحريك السبابة والإبهام لمنع تيبس المفاصل والالتصاقات الوترية. العودة التدريجية للأنشطة الطبيعية. |
المضاعفات المحتملة وكيفية تجنبها
كما هو الحال في أي تدخل جراحي معقد، هناك بعض المخاطر والمضاعفات التي يضعها الجراحون في الحسبان ويتخذون كافة التدابير الوقائية لتجنبها:
- مشاكل التئام الجلد: يعتبر نقص التروية الدموية للسديلة الجلدية من أهم التحديات. يتجنب الجراح ذلك بتصميم شقوق دقيقة وعدم إغلاق الجروح تحت قوة شد عالية. إذا لزم الأمر، يتم استخدام رقع جلدية إضافية.
- تداخل الأصابع: قد يحدث تداخل بين السبابة والإصبع المجاور عند ثني اليد إذا لم يتم تدوير العظمة بشكل صحيح أثناء نقلها. الدقة في ضبط زاوية العظم تمنع هذه المشكلة.
- عودة انكماش الإبهام: قد يعود الإبهام للانكماش إذا لم يتم تحرير العضلات بشكل كافٍ أو إذا لم يلتزم المريض بارتداء الجبيرة الليلية المخصصة لإبقاء الإبهام متباعداً خلال الأشهر الأولى بعد الجراحة.
- تأخر التئام العظام: وهي حالة نادرة، يتم متابعتها عبر الأشعة السينية الدورية وضمان التثبيت الجيد للعظام أثناء الجراحة.
الأسئلة الشائعة
العمر الأنسب لإجراء الجراحة
يفضل معظم جراحي العظام إجراء هذه الجراحة في سن مبكرة، عادة بين عمر سنة إلى سنتين. إجراء الجراحة في هذا العمر يسمح للطفل باستخدام يده بشكل طبيعي خلال مراحل تطور المهارات الحركية الدقيقة، ويستفيد من قدرة الجسم العالية على التئام العظام والأنسجة.
إمكانية علاج انشطار اليد بدون تدخل جراحي
لا يمكن تصحيح التشوه الهيكلي وغياب العظام أو انكماش العضلات الشديد في حالة انشطار اليد الخلقي باستخدام العلاج الطبيعي أو الجبائر وحدها. التدخل الجراحي هو الحل الطبي الوحيد لإعادة بناء هيكل اليد واستعادة وظيفتها.
المدة الزمنية التي تستغرقها العملية الجراحية
تعتبر هذه الجراحة دقيقة ومعقدة، وتستغرق عادة ما بين ساعتين إلى أربع ساعات، وذلك يعتمد على شدة التشوه وما إذا كانت هناك حاجة لأخذ رقع جلدية من مناطق أخرى في الجسم لتغطية الجروح.
مدى استعادة وظيفة اليد الطبيعية بعد الجراحة
الهدف الأساسي من الجراحة هو تمكين الطفل من الإمساك بالأشياء واستخدام الإبهام بفعالية. الغالبية العظمى من الأطفال يحققون تحسناً هائلاً في وظيفة اليد ويتمكنون من أداء المهام اليومية باستقلالية تامة، رغم أن اليد قد لا تتطابق تماماً في قوتها مع اليد السليمة.
الندبات الجراحية وتأثيرها الجمالي
يقوم الجراح بتخطيط الشقوق الجراحية بعناية بحيث تتماشى مع الثنيات الطبيعية لليد قدر الإمكان. بمرور الوقت ومع العناية المناسبة بالجروح، تتلاشى الندبات بشكل كبير، ويكون المظهر النهائي لليد أفضل بكثير من شكل الشق المركزي قبل الجراحة.
نسب نجاح عملية إصلاح انشطار اليد
تعتبر نسب نجاح هذه العمليات مرتفعة جداً في المراكز المتخصصة بجراحات اليد للأطفال. النجاح يقاس بقدرة الطفل على استخدام يده في الحياة اليومية، وهو ما يتحقق في الغالبية العظمى من الحالات إذا تم الالتزام ببرنامج التأهيل.
الوقت المتوقع لعودة الطفل لاستخدام يده
يبدأ الطفل في استخدام يده بشكل تدريجي بعد إزالة الجبيرة والأسلاك المعدنية، أي بعد حوالي 6 أسابيع من الجراحة. ومع استمرار العلاج الطبيعي، تتحسن قوة اليد ومرونتها بشكل ملحوظ خلال الأشهر الثلاثة إلى الستة التالية.
احتمالية عودة انكماش الإبهام بعد الجراحة
هناك احتمال بسيط لعودة الانكماش مع نمو الطفل. لتجنب ذلك، يوصي الأطباء بالاستمرار في ارتداء جبيرة ليلية تحافظ على تباعد الإبهام لعدة أشهر بعد الجراحة، بالإضافة إلى المتابعة الدورية مع الطبيب.
أهمية العلاج الطبيعي والتأهيل بعد العملية
العلاج الطبيعي ليس خياراً ثانوياً بل هو جزء لا يتجزأ من العلاج. يساعد التأهيل في منع تيبس المفاصل، وتقوية العضلات الضعيفة، وتدريب الدماغ واليد على استخدام الوضعية الجديدة للأصابع بفعالية.
العوامل الوراثية واحتمالية انتقال الحالة للأبناء
في العديد من الحالات، يكون انشطار اليد ناتجاً عن طفرة جينية يمكن أن تكون وراثية. يُنصح الآباء الذين لديهم طفل مصاب بهذه الحالة بإجراء استشارة وراثية لتحديد الجين المسبب ومعرفة احتمالية انتقال الحالة في حالات الحمل المستقبلية.
محتويات الفصل
- مقدمة عن انشطار اليد الخلقي
- فهم التشريح وتأثير التشوه على اليد
- الأسباب وعوامل الخطر
- الأعراض والعلامات السريرية
- التشخيص والتقييم الطبي
- أهداف التدخل الجراحي
- الخيارات الجراحية وتقنيات العلاج
- مراحل التعافي وإعادة التأهيل
- المضاعفات المحتملة وكيفية تجنبها
- الأسئلة الشائعة
- العمر الأنسب لإجراء الجراحة
- إمكانية علاج انشطار اليد بدون تدخل جراحي
- المدة الزمنية التي تستغرقها العملية الجراحية
- مدى استعادة وظيفة اليد الطبيعية بعد الجراحة
- الندبات الجراحية وتأثيرها الجمالي
- نسب نجاح عملية إصلاح انشطار اليد
- الوقت المتوقع لعودة الطفل لاستخدام يده
- احتمالية عودة انكماش الإبهام بعد الجراحة
- أهمية العلاج الطبيعي والتأهيل بعد العملية
- العوامل الوراثية واحتمالية انتقال الحالة للأبناء
العودة للدليل الرئيسي