الدليل الشامل في علاج كسور وخلع اليد
الخلاصة الطبية
كسور وخلع اليد هي إصابات دقيقة تتطلب تقييماً متخصصاً لضمان استعادة الوظيفة الحركية الكاملة. يعتمد العلاج على نوع الكسر واستقراره، ويتراوح بين التثبيت بالجبيرة لفترة قصيرة أو التدخل الجراحي، مع التركيز المطلق على بدء العلاج الطبيعي المبكر لمنع تيبس المفاصل الدائمة.
الخلاصة الطبية السريعة: كسور وخلع اليد هي إصابات دقيقة تتطلب تقييماً متخصصاً لضمان استعادة الوظيفة الحركية الكاملة. يعتمد العلاج على نوع الكسر واستقراره، ويتراوح بين التثبيت بالجبيرة لفترة قصيرة أو التدخل الجراحي، مع التركيز المطلق على بدء العلاج الطبيعي المبكر لمنع تيبس المفاصل الدائمة.
مقدمة حول كسور وخلع اليد
تعتبر اليد من أكثر أعضاء الجسم تعقيداً وأهمية، فهي الأداة الرئيسية التي نتفاعل بها مع العالم المحيط بنا. على الرغم من أن المبادئ العامة لعلاج كسور العظام تتشابه في مختلف أنحاء الجسم، إلا أن اليد تمثل بنية تشريحية شديدة التخصص والحساسية. إن التوازن الدقيق بين العضلات الداخلية والخارجية، بالإضافة إلى المسارات الضيقة التي تنزلق فيها الأوتار القابضة والباسطة، يجعل من أي خلل بسيط في هيكل اليد سبباً محتملاً لإعاقة وظيفية كبيرة.
في مجال جراحة العظام، وخاصة عند التعامل مع إصابات اليد، هناك قاعدة ذهبية يجب أن يدركها المريض والطبيب معاً: الكمال في شكل العظم على صور الأشعة السينية لا يعني بالضرورة استعادة الوظيفة الطبيعية لليد. في كثير من الأحيان، قد يؤدي السعي المبالغ فيه لجعل العظم يبدو مثالياً في الأشعة من خلال الجراحات الكبيرة إلى ندبات شديدة في الأنسجة الرخوة، والتصاقات في الأوتار، وتيبس دائم في المفاصل. لذلك، الهدف الأسمى في علاج كسور اليد هو استعادة اليد كوحدة وظيفية متكاملة، حتى لو تطلب ذلك قبول وضع غير مثالي تماماً للعظم، طالما أنه يقع ضمن الحدود الميكانيكية المقبولة.
أهمية الحفاظ على وظيفة اليد
إن اليد ليست مجرد مجموعة من العظام والمفاصل، بل هي منظومة حركية وحسية متكاملة. الوظيفة الأساسية لليد تتمثل في القدرة على الإمساك بالأشياء (القبضة)، والقيام بالحركات الدقيقة (مثل الكتابة أو التقاط الأشياء الصغيرة).
من أهم الأخطاء الشائعة في علاج هذه الإصابات هو التثبيت لفترات طويلة. يمنع طبياً تثبيت اليد في الجبس أو الجبيرة لأكثر من ثلاثة أسابيع في معظم الحالات. التثبيت المطول يؤدي إلى انكماش الأربطة الجانبية، خاصة في مفاصل الأصابع (المفاصل السنعية السلامية والمفاصل بين السلاميات)، مما ينتج عنه تيبس شديد ومؤلم يعيق حركة اليد لفترات طويلة جداً. نظراً لأن الالتئام السريري للكسر (اختفاء الألم واستقرار العظم) يسبق ظهور الالتئام الكامل في صور الأشعة بأسابيع عديدة، يجب البدء في برامج الحركة المبكرة بمجرد التأكد من الاستقرار السريري للكسر.
تشريح اليد وتأثير الإصابات
لفهم كيفية علاج كسور اليد، يجب أولاً فهم تشريحها الفريد. تتكون اليد من عدة مجموعات عظمية:
* عظام الرسغ: وهي ثماني عظام صغيرة تربط اليد بالساعد.
* عظام المشط: وهي خمس عظام تشكل راحة اليد (السنعيات).
* السُّلاميات: وهي عظام الأصابع (ثلاث في كل إصبع، واثنتان في الإبهام).
تحيط بهذه العظام شبكة معقدة من الأربطة التي توفر الاستقرار، والأوتار التي تنقل القوة من عضلات الساعد لتحريك الأصابع. أي كسر أو خلع في هذه العظام قد يؤدي إلى تغيير في طول العظم أو زاويته أو دورانه، مما يؤثر مباشرة على توازن هذه الأوتار ويضعف قوة القبضة.
أسباب كسور وخلع اليد
تتعدد الأسباب التي قد تؤدي إلى حدوث كسور أو خلع في عظام اليد، وتختلف شدة الإصابة بناءً على قوة الاصطدام وطبيعته. من أبرز الأسباب:
* السقوط المباشر على يد ممدودة.
* الإصابات الرياضية (مثل كرة السلة، الكرة الطائرة، والرياضات القتالية).
* حوادث السيارات والاصطدامات القوية.
* إصابات العمل، خاصة تلك التي تنطوي على آلات ثقيلة أو أدوات سحق، والتي غالباً ما تؤدي إلى كسور معقدة ومفتوحة.
* الضربات المباشرة (مثل توجيه لكمة لجسم صلب، وهو ما يسبب غالباً كسر الملاكم في المشطية الخامسة).
الأعراض والعلامات التحذيرية
تتفاوت الأعراض بناءً على نوع الإصابة وموقعها، ولكن هناك علامات واضحة تستدعي التقييم الطبي الفوري:
* ألم شديد وفوري يزداد عند محاولة تحريك اليد أو الأصابع.
* تورم ملحوظ في منطقة الإصابة قد يمتد إلى كامل اليد.
* كدمات وتغير في لون الجلد.
* تشوه واضح في شكل الإصبع أو راحة اليد (مثل قصر الإصبع أو انحنائه بشكل غير طبيعي).
* صعوبة أو عدم قدرة على تحريك الأصابع أو إغلاق قبضة اليد.
* تداخل الأصابع أو تقاطعها عند محاولة ثنيها.
تقييم دوران الأصابع
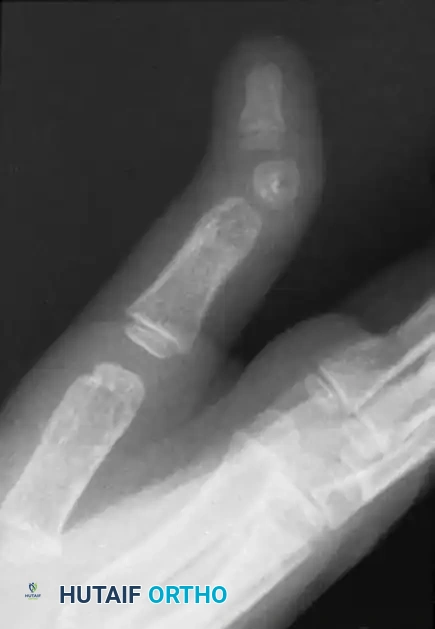
من أهم التحديات في تشخيص كسور اليد هو اكتشاف "التشوه الدوراني" (Malrotation). عندما ينكسر العظم، قد يلتف حول محوره الطولي. هذا الالتفاف يكون من الصعب جداً رؤيته في صور الأشعة السينية العادية ثنائية الأبعاد لأن عظام الأصابع أسطوانية الشكل.
إذا لم يتم تصحيح هذا الدوران، فقد يكتشف المريض بعد التئام الكسر أن إصبعه يتقاطع مع الإصبع المجاور عند محاولة إغلاق يده (تكوين قبضة). إن انحرافاً دورانياً بمقدار 5 درجات فقط في قاعدة عظمة المشط قد يؤدي إلى تداخل الأصابع بمقدار 1.5 سنتيمتر عند أطراف الأصابع، مما يعيق قوة القبضة والمهارات الحركية الدقيقة بشكل خطير.
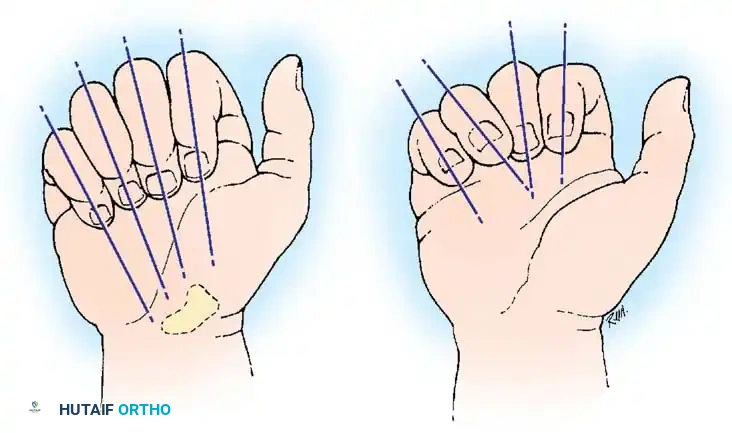
لتقييم هذا الدوران سريرياً، يطلب الطبيب من المريض إغلاق يده بلطف. في الحالة الطبيعية، يجب أن تتجه جميع محاور الأصابع الأربعة نحو نقطة تشريحية واحدة في المعصم (تحديداً حديبة العظم الزورقي).

إذا كان هناك كسر مصحوب بتشوه دوراني، فإن الإصبع المصاب سينحرف عن هذا المسار ويتقاطع مع الإصبع المجاور له.
فحص استقامة الأظافر
طريقة أخرى موثوقة جداً لاكتشاف التشوه الدوراني الدقيق هي مراقبة مستويات الأظافر. عندما تكون الأصابع مثنية جزئياً، يجب أن تصطف مستويات الأظافر بتناغم لتشكل قوساً ناعماً ومستمراً.
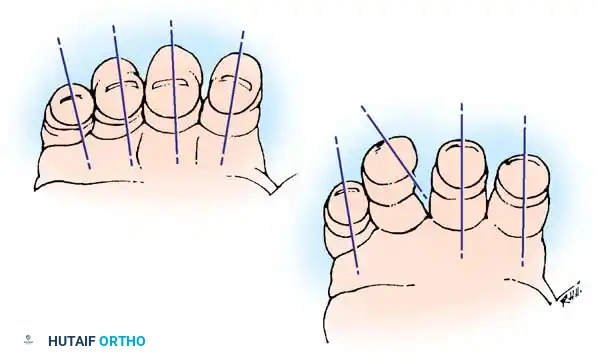
يقوم الطبيب بمقارنة اليد المصابة باليد السليمة. أي انحراف في مستوى سرير الظفر مقارنة بالأصابع المجاورة يشير بقوة إلى وجود خلل دوراني في موقع الكسر يجب تصحيحه قبل وضع الجبيرة أو إجراء الجراحة.
حركة الإصبع الصغير الخادعة
هناك فخ سريري شائع يتعلق بتقييم الإصبع الصغير (الخنصر). يمتلك هذا الإصبع ميلاً طبيعياً للتداخل قليلاً مع الإصبع البنصر عند الثني الجزئي. هذا يحدث بسبب المرونة العالية للمفصل الرسغي السنعي الخامس، والذي يسمح بدرجة من الدوران الداخلي لتسهيل تشكيل اليد على شكل كوب.
عندما يمنع الكسر الثني الكامل للإصبع الصغير، فإن هذا التداخل في وضع الثني الجزئي قد يثير قلق المريض. ولكن، بمجرد تحقيق الثني الكامل للإصبع، فإنه سيصطف بشكل طبيعي مع البنصر. من المهم معرفة أنه عند الثني الكامل للإصبع الصغير، يصبح الدوران الخارجي مستحيلاً ميكانيكياً بسبب شد الأربطة، بينما يظل الدوران الداخلي ممكناً. لذلك، قد يكون الدوران الداخلي الظاهر أثناء الثني الجزئي مجرد وهم فسيولوجي وليس تشوهاً حقيقياً.
التشخيص الدقيق لكسور اليد
التشخيص الدقيق هو حجر الأساس في وضع خطة العلاج المناسبة. يعتمد الطبيب على الفحص السريري الشامل بالإضافة إلى تقنيات التصوير الطبي.
التصوير بالأشعة السينية
تعتبر صور الأشعة السينية (الأمامية والخلفية والجانبية) الخطوة الأولى والأساسية لتحديد موقع الكسر وشكله. ومع ذلك، قد يكون الحصول على صورة جانبية واضحة لإصبع واحد دون تداخل ظلال الأصابع الأخرى أمراً صعباً. لذلك، قد يطلب الطبيب وضعيات تصوير خاصة:
* الوضعية الجانبية المروحية: حيث يتم ثني الأصابع بدرجات متفاوتة لمنع تداخل العظام في الصورة.
* تصوير المشطيتين الرابعة والخامسة: يتم وضع اليد في درجة معينة من الاستلقاء والكب للحصول على رؤية جانبية حقيقية لهذه العظام.
التصوير المقطعي المتقدم
في بعض الحالات المعقدة، لا تكفي الأشعة السينية العادية:
* التصوير المقطعي المحوسب (CT): أصبح استخدامه ضرورياً لتقييم الكسور التي تمتد إلى داخل المفاصل، أو لمعرفة مدى تفتت العظم، خاصة عندما تعيق الجبيرة رؤية التفاصيل في الأشعة العادية.
* التنظير التألقي (Fluoroscopy): يستخدم بشكل أساسي داخل غرفة العمليات للتأكد من المحاذاة الدقيقة للعظام واكتشاف أي شظايا عظمية صغيرة قد تعيق إعادة العظم إلى مكانه الطبيعي.
علاج كسور وخلع اليد
يعتمد قرار العلاج على عدة عوامل، منها نوع الكسر، موقعه، مدى استقراره، وعمر المريض ونشاطه. ينقسم العلاج إلى قسمين رئيسيين: العلاج التحفظي (غير الجراحي) والعلاج الجراحي.
العلاج التحفظي والجبائر
يُفضل دائماً اللجوء إلى العلاج المغلق (بدون جراحة) كلما كان ذلك ممكناً، شريطة أن يتم الحفاظ على العظم في وضع ميكانيكي مقبول.
تقنية ربط الأصابع المتجاورة
بالنسبة للكسور المستقرة، تعتبر تقنية ربط الإصبع المصاب بالإصبع السليم المجاور له (Buddy taping) فعالة جداً. يعمل الإصبع السليم كجبيرة ديناميكية، حيث يوجه الإصبع المصاب خلال قوس الحركة الطبيعي ويمنع الانحراف الدوراني. من الأفضل طبياً أن يتم الربط بحيث يكون هناك تلامس مباشر بين جلد الإصبعين (بدون وضع شاش بينهما) لضمان تحكم أفضل في الدوران، مع ضرورة مراقبة الجلد لتجنب التسلخات.
وضعية الأمان لليد
عندما يتطلب الأمر وضع جبيرة ثابتة، يجب تثبيت اليد في ما يُعرف بـ "وضعية الأمان" (Intrinsic Plus Position) لمنع انكماش الأربطة وتيبس المفاصل. تتضمن هذه الوضعية:
* المعصم: ممتد للخلف بزاوية 20 إلى 30 درجة.
* مفاصل الأصابع الكبيرة (MCP): مثنية بزاوية 70 إلى 90 درجة (هذا يضع الأربطة الجانبية تحت أقصى شد، مما يمنع قصرها).
* مفاصل الأصابع الوسطى والطرفية (PIP & DIP): ممتدة بالكامل بشكل مستقيم (لمنع حدوث انكماشات انثنائية).
متى نلجأ للتدخل الجراحي
هناك حالات محددة تستوجب التدخل الجراحي لإعادة بناء الهيكل العظمي لليد وضمان استعادة الوظيفة:
1. الكسور المفتوحة: حيث يبرز العظم من الجلد، وتتطلب تنظيفاً فورياً وتثبيتاً لمنع العدوى.
2. الكسور والخلع غير القابلة للرد: عندما تتداخل الأنسجة الرخوة (مثل الأربطة) بين أطراف العظم المكسور أو المفصل المخلوع.
3. الكسور غير المستقرة: مثل الكسور الحلزونية أو المائلة الطويلة التي تميل إلى القصر والدوران بسبب شد العضلات.
4. الكسور داخل المفصل: إذا كان هناك عدم تطابق في سطح المفصل يزيد عن 1 إلى 2 ملم، أو إذا كان الكسر يشمل أكثر من 25% من سطح المفصل، فإن الجراحة ضرورية لمنع حدوث خشونة مبكرة في المفصل.
5. إصابات اليد المهروسة: التي تشمل كسوراً في عدة أصابع مع إصابات في الأنسجة الرخوة والأوعية الدموية والأعصاب.
الخيارات الجراحية المتاحة
يجب أن يحترم التدخل الجراحي الأنسجة الرخوة الرقيقة التي تغطي اليد.
- كسور عظام المشط: غالباً ما تميل هذه الكسور للانحناء نحو ظهر اليد بسبب شد العضلات. يتم التدخل عبر شق جراحي في ظهر اليد، ويتم تثبيت الكسر باستخدام مسامير معدنية، أو شرائح معدنية صغيرة، أو أسلاك كيرشنر (K-wires) داخل النخاع العظمي، مع الحرص على الحفاظ على التروية الدموية للعظم.
- كسور السُّلاميات (عظام الأصابع): تميل هذه الكسور للانحناء نحو باطن اليد. يفضل الجراحون غالباً استخدام شق جانبي لتجنب إحداث ندبات مباشرة فوق الأوتار الباسطة. يتم استخدام شرائح منخفضة السماكة أو أسلاك معدنية متقاطعة، مع الحذر الشديد لعدم إعاقة حركة الأوتار.
التعافي وإعادة التأهيل
إن نجاح علاج كسور اليد، سواء كان تحفظياً أو جراحياً، يتحدد بشكل كبير في مرحلة إعادة التأهيل ما بعد العلاج.
مفهوم الالتئام السريري
يجب على المريض أن يدرك الفرق بين "الالتئام السريري" و"الالتئام الشعاعي". الالتئام السريري يعني اختفاء الألم عند لمس مكان الكسر وعدم وجود حركة غير طبيعية في العظم عند فحصه بلطف. في اليد، يحدث هذا عادة خلال 3 إلى 4 أسابيع. أما الالتئام الشعاعي (ظهور العظم الجديد في صور الأشعة) فقد يستغرق من 6 إلى 8 أسابيع. لذلك، لا ننتظر صور الأشعة لنبدأ في تحريك اليد.
مراحل العلاج الطبيعي
التثبيت المطول هو العدو الأول لوظيفة اليد. بمجرد تحقيق التثبيت الجراحي القوي، أو بمجرد أن يظهر الكسر المغلق استقراراً سريرياً، يجب البدء في تمارين المدى الحركي النشط المبكر.
| المرحلة | الإطار الزمني | الأهداف والأنشطة |
|---|---|---|
| المرحلة الأولى | من 0 إلى 3 أسابيع | السيطرة على التورم، العناية بالجروح، ارتداء جبيرة مخصصة، والبدء بحركات نشطة ومحمية للأصابع تحت إشراف المعالج. |
| المرحلة الثانية | من 3 إلى 6 أسابيع | الفطام التدريجي من الجبيرة، البدء بتمارين المدى الحركي السلبي (بمساعدة اليد الأخرى أو المعالج)، وتمارين تقوية خفيفة. |
| المرحلة الثالثة | بعد 6 أسابيع | تمارين تقوية مكثفة للقبضة، واستعادة القدرة على أداء الأنشطة الوظيفية اليومية والمهنية بالكامل. |
من خلال الالتزام بهذه المبادئ الميكانيكية الحيوية الصارمة، واحترام الأنسجة الرخوة، وإعطاء الأولوية للحركة الوظيفية على حساب الكمال في صور الأشعة، يمكن تحقيق نتائج ممتازة في علاج كسور وخلع اليد.
الأسئلة الشائعة
مدة التئام كسور اليد
تستغرق كسور اليد عادة من 3 إلى 4 أسابيع للوصول إلى مرحلة الالتئام السريري (حيث يختفي الألم ويستقر العظم)، بينما قد يستغرق الالتئام الكامل الذي يظهر في صور الأشعة السينية من 6 إلى 8 أسابيع أو أكثر.
أسباب تيبس الأصابع بعد الجبس
يحدث التيبس نتيجة التثبيت لفترات طويلة (أكثر من 3 أسابيع)، مما يؤدي إلى انكماش الأربطة المحيطة بالمفاصل والتصاق الأوتار. لذلك يوصي الأطباء دائماً ببدء الحركة المبكرة بمجرد استقرار الكسر لتجنب هذه المضاعفات المزعجة.
الفرق بين الالتئام السريري والشعاعي
الالتئام السريري هو غياب الألم واستقرار الكسر عند الفحص اليدوي، وهو المؤشر لبدء العلاج الطبيعي. أما الالتئام الشعاعي فهو ظهور تكلسات عظمية جديدة في صور الأشعة السينية، وهو يحدث في مرحلة متأخرة ولا يجب انتظاره لبدء تحريك اليد.
أهمية العلاج الطبيعي المبكر
العلاج الطبيعي المبكر هو المفتاح السري لاستعادة وظيفة اليد. فهو يمنع تيبس المفاصل، يقلل من التورم، يمنع التصاقات الأوتار، ويساعد المريض على استعادة قوة القبضة والمهارات الدقيقة في أسرع وقت ممكن.
كيفية النوم مع جبيرة اليد
يُنصح برفع اليد المصابة على وسادة أثناء النوم بحيث تكون أعلى من مستوى القلب. هذا الإجراء البسيط يساعد بشكل كبير في تقليل التورم والألم النابض خلال فترة الليل، خاصة في الأيام الأولى بعد الإصابة أو الجراحة.
علامات الخطر بعد جراحة اليد
يجب مراجعة الطبيب فوراً إذا لاحظت ازدياداً مفاجئاً في الألم لا يستجيب للمسكنات، أو تغيراً في لون الأصابع (شحوب أو ازرقاق)، أو برودة شديدة في الأطراف، أو فقداناً للإحساس، أو ظهور إفرازات ذات رائحة كريهة من الجرح.
تأثير الكسر على قوة القبضة
من الطبيعي أن تضعف قوة القبضة بعد فترة التثبيت بسبب عدم استخدام العضلات. ومع الانتظام في برامج العلاج الطبيعي وتمارين التقوية في المرحلة الثالثة من التعافي، تعود قوة القبضة تدريجياً إلى مستوياتها الطبيعية.
عودة حركة الإصبع الصغير لطبيعتها
الإصبع الصغير (الخنصر) له طبيعة حركية خاصة، حيث يميل للالتفاف قليلاً نحو الداخل عند ثنيه جزئياً. إذا تم علاج الكسر بشكل صحيح، فإن هذه الحركة ستعود لطبيعتها، وسيصطف الإصبع بشكل مستقيم عند إغلاق قبضة اليد بالكامل.
تقنية ربط الأصابع المتجاورة
هي تقنية طبية فعالة للكسور البسيطة والمستقرة، حيث يتم ربط الإصبع المكسور بالإصبع السليم المجاور له بشريط طبي. يعمل الإصبع السليم كدعامة متحركة، مما يسمح بحركة الإصبع المكسور بأمان ويمنعه من الالتفاف أو الانحراف أثناء فترة الالتئام.
نسبة نجاح عمليات كسور اليد
تعتبر نسبة نجاح جراحات كسور اليد عالية جداً وتتجاوز 90% في استعادة الوظيفة، خاصة عندما يتم إجراؤها بواسطة جراح عظام متخصص، وعندما يلتزم المريض التزاماً تاماً ببرنامج العلاج الطبيعي وإعادة التأهيل بعد العملية.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وجاهزية كاملة للتعامل مع جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك