الإصبع الزنادي دليلك الشامل للعلاج والتعافي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
الإصبع الزنادي هو حالة شائعة تسبب انحشاراً مؤلماً في الأصابع نتيجة تضيق في غمد الوتر. يشمل العلاج حقن الكورتيزون أو الجراحة لتحرير البكرة A1، مما يتيح حركة سلسة للوتر ويزيل الألم، مع فترة تعافٍ قصيرة تعيد الوظيفة الكاملة لليد.
الخلاصة الطبية السريعة: الإصبع الزنادي هو حالة شائعة تسبب انحشاراً مؤلماً في الأصابع نتيجة تضيق في غمد الوتر. يشمل العلاج حقن الكورتيزون أو الجراحة لتحرير البكرة A1، مما يتيح حركة سلسة للوتر ويزيل الألم، مع فترة تعافٍ قصيرة تعيد الوظيفة الكاملة لليد.
مقدمة عن الإصبع الزنادي
الإصبع الزنادي، المعروف طبياً بالتهاب الغمد الوتري التضيقي (Stenosing Tenosynovitis)، هو حالة شائعة ومؤلمة تصيب اليد، وتُعد من أكثر الأسباب شيوعاً لآلام اليد وضعف وظيفتها. تتسبب هذه الحالة في شعور مؤلم بالنقر أو الانحشار أو القفل عند ثني أو بسط الإصبع المصاب أو الإبهام. غالباً ما يصف المرضى هذا الشعور بأنه "زناد" أو "قفزة" تحدث فجأة، مما يعيق حركتهم اليومية ويؤثر على جودة حياتهم.
بصفتي الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، أرى أن فهم هذه الحالة بدقة أمر بالغ الأهمية للمرضى. يهدف هذا الدليل الشامل إلى تقديم كل ما تحتاج لمعرفته عن الإصبع الزنادي، بدءاً من أسبابه وتشريحه وصولاً إلى خيارات العلاج المتاحة وطرق التعافي، مع التركيز على أحدث الممارسات الطبية وأفضل النتائج الممكنة.
ما هو الإصبع الزنادي
ينشأ الإصبع الزنادي نتيجة لعدم التوافق في الحجم بين الأوتار القابضة للأصابع (Flexor Tendons) والبكرة A1، وهي نفق ضيق يمر عبره الوتر. تتفاقم هذه الحالة بسبب الالتهاب الموضعي في الغمد الوتري (Tenosynovium) والتضخم اللاحق للوتر داخل البكرة A1، مما يؤدي إلى تكوّن عقدة أو تضخم منتشر في الوتر. عندما يحاول الوتر المتحسس أن ينزلق عبر هذه البكرة الضيقة، فإنه ينحشر، مسبباً الأعراض المميزة.
من هم الأكثر عرضة للإصابة
تُقدر نسبة انتشار الإصبع الزنادي بحوالي 2% إلى 3% من عامة السكان، وترتفع هذه النسبة في بعض الفئات المعرضة للخطر. يصيب عادة الأفراد الذين تتراوح أعمارهم بين 40 و 60 عاماً، مع ميل أكبر للإناث (بنسبة 2:1 تقريباً مقارنة بالذكور). على الرغم من أن الحالة غالباً ما تكون مجهولة السبب، إلا أنها ترتبط بشكل كبير ببعض الأمراض الجهازية. يُعد داء السكري هو الأكثر ارتباطاً، حيث يزيد من خطر الإصابة بمرتين إلى عشر مرات، مع معدلات أعلى للحدوث والشدة والتكرار لدى مرضى السكري. تشمل الحالات الأخرى المرتبطة بالمرض التهاب المفاصل الروماتويدي، والنقرس، ومتلازمة النفق الرسغي، والتهاب غمد وتر دو كيرفان، والأنشطة التي تتطلب إجهاداً متكرراً لليد.
تتأثر الأصابع بالترتيب التنازلي كالتالي: الإبهام، ثم البنصر، ثم الوسطى، ثم الخنصر، وأخيراً السبابة. يُلاحظ إصابة كلتا اليدين في حوالي 20-30% من الحالات، وقد تصاب عدة أصابع في وقت واحد أو على فترات متباعدة.
أهمية التشخيص والعلاج المبكر
يُعد التشخيص المبكر والعلاج الفعال حجر الزاوية في إدارة الإصبع الزنادي. فالتأخر في العلاج قد يؤدي إلى تفاقم الأعراض، وزيادة الألم، وتطور تشوه دائم في مفصل الإصبع (انثناء ثابت)، مما يجعل التعافي أكثر صعوبة. في عيادتي في صنعاء، أحرص على تقديم تشخيص دقيق وخطة علاج مخصصة لكل مريض، مستفيداً من خبرتي الواسعة في جراحة العظام لضمان أفضل النتائج الممكنة.
التشريح والآلية المسببة للإصبع الزنادي
لفهم الإصبع الزنادي بشكل كامل، يجب علينا أولاً استيعاب التشريح المعقد لليد وكيفية عمل الأوتار والبكرات معاً لتسهيل حركة الأصابع. هذا الفهم ضروري ليس فقط للأطباء، بل للمرضى أيضاً لتقدير أهمية العلاج.
نظام الأوتار القابضة والبكرات
تُغلف الأوتار القابضة للأصابع داخل غمد زليلي يمتد من عنق عظم المشط إلى السلامية البعيدة. يعمل هذا الغمد على تقليل الاحتكاك وتوفير التغذية للأوتار. للحفاظ على الأوتار قريبة من عظام الأصابع، وبالتالي الحفاظ على الميزة الميكانيكية للعضلات ومنع "تقوس الوتر" (bowstringing) أثناء الثني، توجد سلسلة من البكرات الليفية. تُصنف هذه البكرات إلى نوعين: الحلقية (Annular أو A) والصليبية (Cruciate أو C).
-
البكرات الحلقية (A1-A5):
هذه البكرات عبارة عن أشرطة ليفية قوية وسميكة ودائرية.
- البكرة A1: تنشأ من الصفيحة الراحية واللفافة الراحية على مستوى المفصل السنعي السلامي (MCP). هذه هي البكرة الأساسية المتورطة في الإصبع الزنادي. يقع موضعها باستمرار بالقرب من الثنية الراحية القريبة للأصابع الطويلة والبنصر، وأكثر قرباً قليلاً للسبابة، وأكثر بعداً للخنصر. بالنسبة للإبهام، تقع البكرة A1 على مستوى المفصل السنعي السلامي. تُعد البكرة A1 حاسمة لأنها الأكثر قرباً وعادة ما تكون الأكثر سمكاً من بين البكرات، وتغطي الأوتار القابضة مباشرةً عند خروجها من الغمد القابض المشترك إلى الغمد الإصبعي.
- البكرة A2: تنشأ من النصف القريب من السلامية القريبة. تُعد بكرة حاسمة لميكانيكا الأوتار القابضة ويجب الحفاظ عليها أثناء تحرير البكرة A1 لتجنب تقوس الوتر.
- البكرة A3: تغطي الصفيحة الراحية للمفصل بين السلامي القريب (PIP).
- البكرة A4: تنشأ من النصف الأوسط من السلامية الوسطى، وهي أيضاً حاسمة لتجنب تقوس الوتر إذا تعرضت A2 للخطر.
- البكرة A5: تغطي الصفيحة الراحية للمفصل بين السلامي البعيد (DIP).
- البكرات الصليبية (C1-C3): هذه البكرات أرق وأكثر مرونة، وهي أشرطة ليفية مائلة تقع بين البكرات الحلقية. تساهم في سلامة نظام البكرة أثناء ثني الأصابع دون تقييد انزلاق الوتر. تقع C1 بين A2 و A3، و C2 بين A3 و A4، و C3 بين A4 و A5.
الأوتار القابضة
يحتوي كل إصبع (باستثناء الإبهام) على وترين قابضين:
*
الوتر القابض السطحي للأصابع (FDS):
يلتصق بالسلامية الوسطى. يقوم بثني المفصل بين السلامي القريب بشكل أساسي.
*
الوتر القابض العميق للأصابع (FDP):
يلتصق بالسلامية البعيدة. يقوم بثني المفصل بين السلامي البعيد والمفصل بين السلامي القريب والمفصل السنعي السلامي.
يحتوي الإبهام على وتر قابض واحد فقط، وهو
الوتر القابض الطويل للإبهام (FPL)
، والذي يمر عبر بكرة A1 المقابلة على مستوى المفصل السنعي السلامي للإبهام ويلتصق بالسلامية البعيدة.
كيف يحدث "الزناد"
تتضمن العملية المرضية في الإصبع الزنادي اختلالاً بين حجم الوتر القابض وقطر نفق البكرة A1. يؤدي التهيج المزمن أو الإجهاد المتكرر أو الحالات الجهازية إلى التهاب وتضخم الغمد الوتري، مما يؤثر بشكل رئيسي على الوتر القابض السطحي للأصابع (FDS). ينتج عن ذلك تكوّن عقدة محسوسة، غالباً ما يشار إليها باسم "عقدة الزناد"، أو تضخم منتشر للوتر داخل البكرة A1.
أثناء الثني، يمكن أن تمر عقدة الوتر عبر البكرة A1 بجهد. ومع ذلك، عند البسط النشط، تنحشر العقدة على الحافة القريبة للبكرة A1، مما يمنع الانزلاق السلس. غالباً ما يصف المريض شعوراً بـ "القفل". مع زيادة الجهد، أو باستخدام اليد الأخرى، تنفلت العقدة بقوة عبر البكرة، مما ينتج عنه ظاهرة "الزناد" أو "النقر" المميزة. بمرور الوقت، يمكن أن يؤدي الانحشار المستمر إلى تغيرات التهابية ثانوية، وألم، وفي النهاية، تشوه انثناء ثابت في المفصل السنعي السلامي إذا تركت الحالة دون علاج. يزيد الاحتكاك والضغط الميكانيكي من دائرة الالتهاب وتضخم العقدة.
الأسباب وعوامل الخطر
فهم الأسباب وعوامل الخطر المرتبطة بالإصبع الزنادي يمكن أن يساعد في الوقاية والتشخيص المبكر. على الرغم من أن الحالة غالباً ما تكون مجهولة السبب (أي بدون سبب واضح)، إلا أن هناك عدة عوامل تزيد من احتمالية الإصابة بها.
الأسباب الشائعة
- التهاب غمد الوتر: السبب الأساسي للإصبع الزنادي هو التهاب الغمد الزليلي المحيط بالوتر. هذا الالتهاب يؤدي إلى تضخم الغمد، وبالتالي تضييق النفق الذي يمر من خلاله الوتر.
- تكوين العقدة: نتيجة للالتهاب المزمن والاحتكاك، قد تتكون عقدة صغيرة أو منطقة متضخمة على الوتر نفسه. هذه العقدة هي التي تنحشر عند مرورها عبر البكرة A1 الضيقة، مسببة الأعراض المميزة.
- الإجهاد المتكرر: الأنشطة التي تتطلب إمساكاً قوياً ومتكرراً أو حركات متكررة للأصابع يمكن أن تزيد من خطر الإصابة بالإصبع الزنادي. يشمل ذلك بعض المهن مثل عمال المصانع، والموسيقيين، والحدائقيين، أو حتى الهوايات التي تتطلب استخداماً مكثفاً لليد.
الأمراض المرتبطة بالإصبع الزنادي
ترتبط الإصبع الزنادي بشكل كبير ببعض الحالات الصحية الجهازية، مما يزيد من خطر الإصابة بها أو يجعلها أكثر شدة وتكراراً:
- داء السكري: يُعد داء السكري أقوى عامل خطر معروف. يزيد من احتمالية الإصابة بالإصبع الزنادي بمرتين إلى عشر مرات. غالباً ما يكون الإصبع الزنادي لدى مرضى السكري أكثر شدة، ويصيب عدة أصابع، ويكون أقل استجابة للعلاج غير الجراحي، وأكثر عرضة للتكرار بعد الحقن.
- التهاب المفاصل الروماتويدي: يمكن أن يؤدي الالتهاب المزمن المصاحب لالتهاب المفاصل الروماتويدي إلى التهاب الأوتار والبكرات، مما يزيد من خطر الإصابة بالإصبع الزنادي.
- النقرس: تراكم بلورات حمض اليوريك في الأنسجة يمكن أن يسبب التهاباً في غمد الوتر.
- متلازمة النفق الرسغي: غالباً ما تترافق متلازمة النفق الرسغي مع الإصبع الزنادي، وتشير الدراسات إلى وجود ارتباط بين الحالتين.
- التهاب غمد وتر دو كيرفان (De Quervain's Tenosynovitis): حالة أخرى من التهاب الأوتار في الرسغ، وقد تظهر بالتزامن مع الإصبع الزنادي.
- أمراض الغدة الدرقية: بعض حالات قصور الغدة الدرقية قد تزيد من خطر الإصابة.
الأنشطة وعوامل نمط الحياة
بالإضافة إلى الأمراض، تلعب بعض الأنشطة دوراً في تطور الإصبع الزنادي:
- المهن اليدوية: الأشخاص الذين يقومون بأعمال تتطلب الإمساك المتكرر أو القوة، مثل المزارعين، والنجارين، والجراحين، ومصففي الشعر، هم أكثر عرضة للإصابة.
- الهوايات: الأنشطة مثل الحياكة، وعزف الآلات الموسيقية، واستخدام أدوات الحدائق، قد تزيد من الإجهاد على الأوتار.
- الجنس والعمر: كما ذكرنا سابقاً، الإناث في الفئة العمرية 40-60 عاماً أكثر عرضة للإصابة.
من المهم التأكيد على أن وجود أحد عوامل الخطر هذه لا يعني بالضرورة الإصابة بالإصبع الزنادي، ولكنها تزيد من احتمالية حدوثه. إذا كنت تعاني من أي من هذه العوامل وتلاحظ أعراض الإصبع الزنادي، فمن الضروري استشارة طبيب متخصص مثل الأستاذ الدكتور محمد هطيف لتقييم الحالة ووضع خطة علاج مناسبة.
الأعراض والتشخيص
يُعد التشخيص الدقيق للإصبع الزنادي أمراً بسيطاً نسبياً ويستند بشكل أساسي إلى الأعراض التي يصفها المريض والفحص السريري الدقيق. بصفتي الأستاذ الدكتور محمد هطيف، أؤكد على أهمية الاستماع الجيد للمريض وإجراء فحص شامل لتأكيد التشخيص واستبعاد الحالات الأخرى المشابهة.
الأعراض الشائعة للإصبع الزنادي
تتطور الأعراض عادة بشكل تدريجي وتزداد سوءاً مع مرور الوقت. قد تكون أكثر وضوحاً في الصباح أو بعد فترات من عدم النشاط. تشمل الأعراض الرئيسية ما يلي:
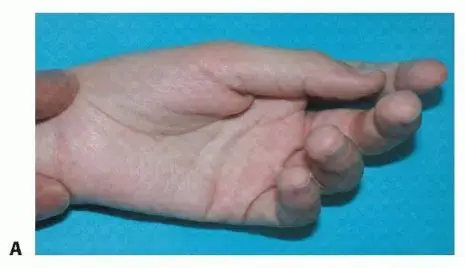
- النقر أو الطقطقة (Clicking/Popping): هو العرض الأكثر شيوعاً، حيث يسمع المريض أو يشعر بصوت "طقطقة" أو "نقرة" عند ثني أو بسط الإصبع.
- الانحشار أو القفل (Catching/Locking): يشعر الإصبع بالانحشار في وضع الثني، وقد يتطلب الأمر استخدام اليد الأخرى لفكه أو "تحريره" بقوة. في الحالات الشديدة، قد ينقفل الإصبع تماماً في وضع الثني.
- الألم (Pain): يتركز الألم عادة في قاعدة الإصبع المصاب أو الإبهام، خاصة عند منطقة البكرة A1. قد يزداد الألم عند محاولة تحريك الإصبع أو عند الضغط على المنطقة المصابة.
- التيبس (Stiffness): قد يشعر المريض بتيبس في الإصبع المصاب، خاصة في الصباح.
- العقدة المحسوسة (Palpable Nodule): في كثير من الحالات، يمكن للمريض أن يشعر بوجود عقدة صغيرة أو تورم في قاعدة الإصبع المصاب، وهي منطقة البكرة A1. هذه العقدة قد تكون مؤلمة عند الضغط عليها.
- ضعف وظيفة اليد: قد تؤثر الأعراض على القدرة على أداء الأنشطة اليومية مثل الإمساك بالأشياء، أو الكتابة، أو ارتداء الملابس.
متى يجب زيارة الطبيب
يُنصح بزيارة طبيب متخصص في جراحة العظام إذا كنت تعاني من أي من الأعراض المذكورة أعلاه، خاصة إذا كانت:
- الأعراض مستمرة وتزداد سوءاً.
- تؤثر على قدرتك على أداء الأنشطة اليومية.
- تسبب ألماً شديداً لا يستجيب للمسكنات البسيطة.
- يحدث قفل متكرر للإصبع أو صعوبة في تحريكه.
التشخيص المبكر يسمح ببدء العلاج في الوقت المناسب، مما يقلل من خطر تطور المضاعفات أو الحاجة إلى تدخلات أكثر تعقيداً.
عملية التشخيص على يد الأستاذ الدكتور محمد هطيف
في عيادتي في صنعاء، تبدأ عملية التشخيص بمراجعة شاملة لتاريخك الطبي وأعراضك. سأقوم بطرح أسئلة مفصلة حول متى بدأت الأعراض، وما الذي يجعلها أفضل أو أسوأ، وما هي الأنشطة التي تتأثر.
يلي ذلك الفحص السريري الدقيق لليد المصابة:
- الجس (Palpation): سأقوم بلمس قاعدة الإصبع المصاب أو الإبهام لتحديد مكان الألم والعقدة المحسوسة في منطقة البكرة A1.
- اختبار الحركة (Range of Motion Assessment): سأطلب منك ثني وبسط الإصبع المصاب بشكل نشط لملاحظة أي نقر، انحشار، أو قفل، ولتقييم مدى الحركة الكاملة.
-
التمييز عن حالات أخرى:
سأقوم بالتمييز بين الإصبع الزنادي وحالات أخرى قد تسبب أعراضاً مشابهة، مثل:
- تقلص دوبويتران (Dupuytren's Contracture): حالة تسبب تقلصاً في اللفافة الراحية، مما يؤدي إلى انثناء ثابت للأصابع.
- تمزق وتر قابض: حالة نادرة قد تسبب ضعفاً في الثني.
- إصابة الأربطة الجانبية للمفصل السنعي السلامي: قد تسبب ألماً وتيبساً في المفصل.
- كيس عقدي (Ganglion Cyst) أو نتوء عظمي (Osteophyte): قد تسبب تورماً أو ضغطاً.
الفحوصات التصويرية:
بشكل عام، لا تُعد الفحوصات التصويرية مثل الأشعة السينية ضرورية لتشخيص الإصبع الزنادي النموذجي. ومع ذلك، قد أطلب إجراء تصوير بالموجات فوق الصوتية (Ultrasound) في بعض الحالات غير النمطية لتأكيد التشخيص، أو لتحديد مدى تضخم الوتر والبكرة، أو لتوجيه الحقن. يُمكن للموجات فوق الصوتية أن تُظهر بوضوح تضخم البكرة A1 وتضيق الوتر.
بعد التشخيص، سأناقش معك خيارات العلاج المتاحة، مع الأخذ في الاعتبار شدة الأعراض، تاريخك الطبي، وأسلوب حياتك، لضمان اختيار المسار الأنسب لك.
خيارات العلاج المتاحة
تتراوح خيارات علاج الإصبع الزنادي من التدابير التحفظية غير الجراحية إلى التدخل الجراحي، ويعتمد الاختيار على شدة الأعراض، ومدة الحالة، واستجابة المريض للعلاجات الأولية، ووجود أي أمراض مصاحبة. بصفتي الأستاذ الدكتور محمد هطيف، أحرص على تقديم نهج علاجي متكامل ومخصص لكل مريض، بدءاً من الخيارات الأقل تدخلاً.
العلاج التحفظي غير الجراحي
يُعد العلاج التحفظي هو الخط الأول لمعظم المرضى، خاصة أولئك الذين يعانون من أعراض خفيفة أو في المراحل المبكرة من المرض.
- الراحة وتعديل النشاط: تجنب الأنشطة التي تزيد من الأعراض، خاصة تلك التي تتضمن الإمساك القوي أو الحركات المتكررة. قد يساعد تعديل طريقة أداء المهام اليومية أو المهنية في تخفيف الضغط على الأوتار.
- الجبائر (Splinting): يمكن استخدام جبيرة لتثبيت الإصبع المصاب في وضع ممتد، خاصة أثناء الليل. هذا يساعد على إراحة الوتر ومنع القفل أثناء النوم، ويقلل من الالتهاب.
- العلاج الطبيعي لليد: قد يوصى بتمارين لطيفة لزيادة نطاق حركة الإصبع وتقليل التيبس. يمكن أن يساعد أخصائي العلاج الطبيعي في تعليم تمارين الإطالة وتقنيات تدليك الندوب إذا كان هناك تيبس.
- الأدوية المضادة للالتهاب: يمكن استخدام الأدوية المضادة للالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين أو النابروكسين لتخفيف الألم والالتهاب. يمكن تناولها عن طريق الفم أو استخدامها ككريمات موضعية.
حقن الكورتيكوستيرويد
تُعد حقن الكورتيكوستيرويد (الكورتيزون) داخل غمد الوتر خياراً علاجياً فعالاً وشائعاً، خاصة في الحالات التي لا تستجيب للعلاج التحفظي الأولي.
- الفعالية: توفر هذه الحقن راحة مؤقتة أو دائمة لحوالي 50-70% من المرضى، عن طريق تقليل الالتهاب وتضخم الوتر والبكرة.
- الإجراء: يتم حقن جرعة صغيرة من الكورتيزون المخفف بمخدر موضعي مباشرة في غمد الوتر بالقرب من البكرة A1. يتم الإجراء عادة في العيادة.
-
الاعتبارات:
- قد يشعر المريض ببعض الألم أو التورم الخفيف في موقع الحقن لبضعة أيام.
- يجب تجنب الحقن المتكررة (أكثر من 2-3 حقن) في نفس الإصبع بسبب خطر إضعاف الوتر أو ترقق الجلد.
- مرضى السكري قد يكونون أقل استجابة للحقن وقد يعانون من ارتفاع مؤقت في مستويات السكر في الدم.
متى يصبح التدخل الجراحي ضرورياً
يُوصى بالتدخل الجراحي لتحرير البكرة A1 عندما تفشل الإجراءات غير الجراحية في توفير راحة دائمة، أو عندما تؤثر الحالة بشكل كبير على وظيفة اليد ونوعية الحياة.
- فشل العلاج غير الجراحي: استمرار الأعراض المؤلمة مثل النقر، القفل، أو الألم الشديد، على الرغم من تجربة حقنة أو اثنتين من الكورتيكوستيرويد، واستخدام الجبائر، وتعديل النشاط.
- الأعراض الشديدة والموهنة: القفل المتكرر أو المستمر الذي يتطلب تحريراً يدوياً، أو الألم الشديد الذي يمنع المريض من أداء الأنشطة اليومية أو المهنية.
- تشوه انثناء ثابت: في حالات نادرة، قد يؤدي الإصبع الزنادي المزمن إلى تقلص ثابت في مفصل الإصبع السنعي السلامي، مما يجعل البسط السلبي صعباً أو غير مكتمل. هنا، تكون الجراحة ضرورية لاستعادة نطاق الحركة الكامل.
- الحالات العنيدة: المرضى الذين لديهم تاريخ من التكرار المتعدد أو أولئك الذين يعانون من حالات جهازية (مثل داء السكري) التي غالباً ما ترتبط باستجابات أقل قابلية للتنبؤ للعلاج التحفظي.
- الإصبع الزنادي لدى الأطفال: على الرغم من أن بعض الحالات قد تُشفى تلقائياً، إلا أن القفل المستمر أو تشوه الانثناء الثابت لدى الأطفال غالباً ما يتطلب تحريراً جراحياً، عادة بعد عمر سنة، لمنع تقلص طويل الأمد.
موانع الجراحة
على الرغم من أن موانع الجراحة المطلقة لتحرير البكرة A1 قليلة، إلا أن هناك بعض الموانع النسبية وعوامل المريض التي يجب أخذها في الاعتبار.
-
موانع مطلقة:
- عدوى نشطة: وجود التهاب خلوي (Cellulitis) أو التهاب عظم ونقي (Osteomyelitis) في منطقة الجراحة. يجب تأجيل الجراحة حتى يتم حل العدوى.
- اضطراب تخثر الدم غير القابل للتصحيح: مشكلة نزيف كبيرة لا يمكن إدارتها بأمان قبل أو أثناء الجراحة.
- عدم قدرة المريض على الموافقة: عدم وجود أهلية أو رفض المريض للخضوع للإجراء.
-
موانع نسبية:
- داء السكري غير المنضبط: على الرغم من أنه ليس مانعاً مطلقاً، إلا أن داء السكري غير المتحكم فيه يرتبط بمعدلات أعلى للعدوى وضعف التئام الجروح. يُنصح بتحسين التحكم في نسبة السكر في الدم قبل الجراحة.
- **ح
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك