إعادة زرع إبهام الأطفال: دليل شامل من الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
إعادة زرع إبهام الأطفال هي إجراء جراحي دقيق لاستعادة الإبهام المبتور، وهو أمر حيوي لوظيفة اليد الشاملة للطفل. يركز العلاج على إعادة توصيل العظام والأوتار والأعصاب والأوعية الدموية لتحقيق أفضل النتائج الوظيفية والنفسية، تحت إشراف خبراء مثل الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: إعادة زرع إبهام الأطفال هي إجراء جراحي دقيق لاستعادة الإبهام المبتور، وهو أمر حيوي لوظيفة اليد الشاملة للطفل. يركز العلاج على إعادة توصيل العظام والأوتار والأعصاب والأوعية الدموية لتحقيق أفضل النتائج الوظيفية والنفسية، تحت إشراف خبراء مثل الأستاذ الدكتور محمد هطيف.
مقدمة: أهمية الإبهام في حياة الطفل وإمكانية استعادته
يُعد الإبهام ركيزة أساسية لوظيفة اليد، حيث يساهم بما يقرب من 40-50% من إجمالي قدرة اليد على الأداء. إن قدرته الفريدة على المعارضة (لمس الأصابع الأخرى) هي التي تمكننا من الإمساك بالأشياء، والقرص، والقبضة القوية، وهي مهارات ضرورية في كل جانب من جوانب الحياة اليومية. تخيل طفلاً يفقد إبهامه؛ لن يكون التأثير وظيفيًا فحسب، بل سيمتد ليشمل جوانب نفسية واجتماعية وتنموية عميقة مع نمو الطفل وتفاعله مع العالم من حوله.
لحسن الحظ، ومع التقدم الهائل في الجراحة المجهرية، أصبحت إعادة زرع الإبهام المبتور في الأطفال إجراءً ممكنًا وضروريًا للغاية. نظرًا لقدرة الأطفال الفائقة على التجديد والشفاء، فإن قرار إعادة الزرع يُفضل عالميًا تقريبًا في حالات بتر إبهام الأطفال، بهدف استعادة الوظيفة الكاملة لليد وضمان نمو نفسي سليم. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، خبرته الواسعة في هذا المجال الدقيق، موفرًا للأسر الأمل في استعادة حياة أطفالهم الطبيعية.
تعتبر إصابات الأطراف العلوية لدى الأطفال نادرة نسبيًا، بمعدل يتراوح بين 1.3 إلى 2.0 لكل 100,000 طفل سنويًا. ومع ذلك، عندما تحدث، فإنها تتطلب تدخلًا جراحيًا عاجلاً ومتخصصًا. تُظهر الدراسات أن حالات البتر الناتجة عن القطع الحاد (مثل السكاكين أو الزجاج) تحقق نتائج أفضل في إعادة الزرع مقارنةً بإصابات السحق أو الخلع، وذلك بسبب تقليل منطقة الإصابة. في الأطفال، تشمل الأسباب الشائعة حوادث منزلية (مثل سحق الباب، الآلات، جزازات العشب)، إصابات الملاعب، وإصابات الأجسام الحادة. إن مستوى البتر عند مفصل الـ MP (المفصل السنعي السلامي) يقدم مجموعة فريدة من التحديات والفرص لاستعادة الوظيفة.
تتراوح معدلات نجاح إعادة الزرع في الأطفال عادةً بين 80-95% للأصابع، وغالبًا ما تكون إعادة زرع الإبهام في الطرف الأعلى من هذا النطاق بفضل إمداده الوعائي القوي. تشمل العوامل الحاسمة للنجاح آلية الإصابة، ومدة نقص التروية الدافئة (الوقت الذي يظل فيه الجزء المبتور بدون تروية دموية في درجة حرارة الغرفة)، وعمر الطفل (حيث يحقق الأطفال الأصغر سنًا نتائج أفضل غالبًا)، وخبرة الفريق الجراحي. يُعد التدخل المبكر والحاسم أمرًا بالغ الأهمية.
التشريح الجراحي ووظيفة مفصل الإبهام السنعي السلامي (MP)
إن الفهم الدقيق للتشريح الجراحي المعقد لمفصل الإبهام السنعي السلامي (MP) لدى الأطفال هو حجر الزاوية في نجاح عملية إعادة زرع إبهام الأطفال. يجب تقدير الاختلافات بين تشريح الأطفال والبالغين، خاصة فيما يتعلق بصفائح النمو وهشاشة الأوعية الدموية.
التشريح العظمي
- رأس العظم السنعي الأول (Metacarpal Head): تتميز المشاشية البعيدة للعظم السنعي (صفيحة النمو) بأهمية حاسمة. تندمج عادةً بين سن 15-18 عامًا. قد تؤدي إصابة هذه المشاشية إلى توقف النمو، أو تشوهات زاويّة، أو قصر في الإبهام. رأس العظم السنعي ثنائي اللقم.
- قاعدة السلامية الدانية (Proximal Phalanx Base): تحتوي السلامية الدانية أيضًا على مشاشية دانيّة، والتي تندمج بشكل مشابه. تتميز القاعدة بسطح مفصلي مقعر يتصل برأس العظم السنعي.
- المحفظة المفصلية (Joint Capsule): يحيط بالمفصل محفظة ليفية، مدعومة بالأربطة الجانبية والصفيحة الراحية.
الهياكل الرباطية
- الرباط الجانبي الزندي (UCL) والرباط الجانبي الكعبري (RCL): هذه هي المثبتات الأساسية لمفصل الـ MP، وتمنع الإجهاد الزائد نحو الخارج (valgus) والداخل (varus). غالبًا ما يتعرض الرباط الجانبي الزندي للإصابة بشكل أكبر. تنشأ هذه الأربطة من رأس العظم السنعي وتتصل بقاعدة السلامية الدانية، وتندمج مع الصفيحة الراحية.
- الأربطة الجانبية الإضافية (Accessory Collateral Ligaments): تتفرع بشكل راحي من الأربطة الجانبية الرئيسية لتتصل بالصفيحة الراحية.
- الصفيحة الراحية (Volar Plate): هي بنية سميكة ليفية غضروفية تقع على الجانب الراحي للمفصل، تنشأ من عنق العظم السنعي وتتصل بقاعدة السلامية الدانية. تمنع فرط التمدد وتوفر سطحًا انزلاقيًا للأوتار القابضة.
الهياكل الوترية
-
الباسطات الخارجية (Extrinsic Extensors):
- الباسطة القصيرة للإبهام (Extensor Pollicis Brevis - EPB): تتصل بالقاعدة الظهرية للسلامية الدانية. تبسط مفصل الـ MP.
- الباسطة الطويلة للإبهام (Extensor Pollicis Longus - EPL): تتصل بالقاعدة الظهرية للسلامية البعيدة، وتمر عبر مفصل الـ MP. تبسط مفصل الـ IP والـ MP، وتساهم أيضًا في بسط الرسغ وإبعاد الإبهام شعاعيًا.
-
القابضة الخارجية (Extrinsic Flexor):
- القابضة الطويلة للإبهام (Flexor Pollicis Longus - FPL): تنشأ من جذع الكعبرة والغشاء بين العظمين، تمر عبر النفق الرسغي، وتتصل بالقاعدة الراحية للسلامية البعيدة. إنها القابضة الوحيدة لمفصل الـ IP ولكنها تساهم أيضًا بشكل كبير في انثناء مفصل الـ MP والقبضة.
-
العضلات الداخلية (Intrinsic Muscles):
هذه العضلات حاسمة للحركات الدقيقة للإبهام وتساهم بشكل كبير في ثبات وحركة مفصل الـ MP.
-
عضلات البرزة الإبهامية (Thenar Eminence Muscles):
- المبعدة القصيرة للإبهام (Abductor Pollicis Brevis - APB): تبعد الإبهام وتعارضه. تُعصب بواسطة الفرع الحركي الراجع للعصب المتوسط.
- القابضة القصيرة للإبهام (Flexor Pollicis Brevis - FPB): تثني الإبهام وتعارضه. الرأس السطحي (العصب المتوسط)، الرأس العميق (العصب الزندي).
- المقابلة للإبهام (Opponens Pollicis - OP): تقابل الإبهام. تُعصب بواسطة الفرع الحركي الراجع للعصب المتوسط.
- المقربة للإبهام (Adductor Pollicis - AP): تقرب الإبهام. تُعصب بواسطة الفرع الحركي العميق للعصب الزندي.
-
عضلات البرزة الإبهامية (Thenar Eminence Muscles):
الهياكل الوعائية العصبية
-
الشرايين:
- شريان الإبهام الرئيسي (Princeps Pollicis Artery): ينشأ من الشريان الكعبري عند الرسغ، ويمتد على طول العظم السنعي الأول، وعادةً ما يتفرع إلى شريانين رقميين خاصين (كعبري وزندي) حول مستوى مفصل الـ MP.
- الشرايين الرقمية الخاصة (Proper Digital Arteries): تمتد على طول الجانبين الكعبري والزندي للإبهام، فوق الأعصاب. هذه هي الأوعية الأساسية لإعادة الزرع. في الأطفال، تكون هذه الأوعية أصغر بكثير (عادةً 0.3-0.8 مم في القطر)، مما يتطلب تقنية جراحية مجهرية دقيقة.
-
الأوردة:
- الأوردة الرقمية الخاصة (Proper Digital Veins): تصاحب الشرايين ولكنها غالبًا ما تكون أصغر وأكثر عددًا، بجدران أرق، مما يجعل إصلاحها صعبًا بشكل خاص.
- الجهاز الوريدي الظهري (Dorsal Venous System): شبكة غنية من الأوردة الظهرية توفر التدفق الأساسي. عادةً ما تكون أكبر وأكثر قوة من الأوردة الرقمية الخاصة، مما يجعلها أهدافًا مفضلة للتوصيل الوريدي.
-
الأعصاب:
- الأعصاب الرقمية الخاصة (Proper Digital Nerves): تنشأ من العصب المتوسط (الجانب الكعبري) والعصب الزندي (الجانب الزندي)، وتوفر التعصيب الحسي لجلد الإبهام. تمتد أمام الشرايين الرقمية عند مستوى مفصل الـ MP. في الأطفال، تكون إمكانية تجديد الأعصاب ممتازة، لكن الإصلاح الدقيق أمر بالغ الأهمية لاستعادة الوظيفة.
- الأعصاب الحركية (Motor Nerves): يغذي الفرع الحركي الراجع للعصب المتوسط عضلات APB و OP والرأس السطحي لـ FPB. يغذي الفرع الحركي العميق للعصب الزندي عضلات AP والرأس العميق لـ FPB. بينما يكون الإصلاح المباشر لهذه الفروع الأصغر على مستوى مفصل الـ MP صعبًا، يمكن أن يؤدي إعادة التعصيب عبر الأعصاب الرقمية الخاصة مع العلاج المناسب إلى بعض استعادة العضلات الداخلية.
الميكانيكا الحيوية لمفصل الإبهام السنعي السلامي
مفصل الإبهام السنعي السلامي فريد من نوعه بين مفاصل الـ MP، حيث يعمل أشبه بمفصل مفصلي مع دوران محدود مقارنة بمفاصل الـ MP اللقمية للأصابع. حركاته الأساسية هي الانثناء والانبساط.
*
الانثناء/الانبساط:
حاسمة لوضع الإبهام بالنسبة للأصابع من أجل الإمساك والقرص.
*
الثبات:
توفره الأربطة الجانبية القوية والصفيحة الراحية. يمكن أن يؤدي عدم الثبات بعد إعادة الزرع إلى إضعاف الوظيفة بشكل خطير.
*
إمكانات النمو:
يتطلب وجود المشاشيات تقنيات تثبيت تتجنب الضرر الدائم لصفائح النمو، مما يمنع توقف النمو أو التشوهات الزاويّة. يجب مراعاة النمو الطولي للإصبع المعاد زرعه.
*
الوظيفة الكلية:
يعمل مفصل الـ MP كنقطة ارتكاز لكل من قوى العضلات الخارجية والداخلية، متناسقًا مع مفاصل الـ CMC والـ IP لتمكين الإبهام من مجموعة واسعة من الوظائف. يجب أن تستعيد عملية إعادة الزرع الناجحة ليس فقط الحيوية ولكن أيضًا الحركة والثبات والإحساس للسماح بالمعارضة والقرص الفعال.
أسباب بتر الإبهام وعوامل الخطر لدى الأطفال
تُعد حوادث بتر الإبهام لدى الأطفال، على الرغم من ندرتها، حوادث مأساوية تتطلب تدخلًا طبيًا فوريًا. فهم الأسباب الشائعة لهذه الإصابات يمكن أن يساعد في جهود الوقاية.
الأسباب الشائعة لبتر الإبهام في الأطفال
-
الحوادث المنزلية:
- سحق الأبواب: يُعد سحق الإبهام بين الباب ومفصل الباب أو إطار الباب سببًا شائعًا، خاصة في الأطفال الصغار الذين يستكشفون بيئتهم. يمكن أن تتراوح الإصابات من سحق بسيط إلى بتر كامل.
- الآلات المنزلية: مثل آلات تقطيع الطعام، الخلاطات، أو حتى بعض الألعاب التي تحتوي على أجزاء متحركة يمكن أن تتسبب في بتر عرضي.
- جزازات العشب: تُعد جزازات العشب خطرًا كبيرًا، خاصة إذا كان الأطفال يلعبون بالقرب منها أو يحاولون لمسها أثناء التشغيل. غالبًا ما تؤدي هذه الإصابات إلى بتر شديد السحق أو التمزق.
-
إصابات الأجسام الحادة:
- السكاكين والأدوات الحادة: يمكن أن تحدث أثناء اللعب أو عند محاولة استخدام أدوات المطبخ دون إشراف.
- الزجاج المكسور: السقوط على الزجاج المكسور أو لمسه يمكن أن يؤدي إلى قطع حادة وبتر.
- قواطع صناعية (نادرة في الأطفال): في بعض الحالات، قد يتعرض الأطفال لحوادث في بيئات صناعية.
-
إصابات الملاعب والأنشطة الترفيهية:
- الدراجات الهوائية: يمكن أن تُسحق الأصابع في سلاسل الدراجات أو عجلاتها.
- الآلات في الملاعب: مثل أجزاء من الأراجيح أو الألعاب الدوارة التي يمكن أن تسحق أو تمزق الإبهام.
-
إصابات السحق والتمزق الأخرى:
- إصابات حزام الأمان في السيارات: في حوادث السيارات، يمكن أن تُسحق الأطراف.
- الآلات الزراعية: في المناطق الريفية، قد يتعرض الأطفال لإصابات خطيرة من الآلات الزراعية.
عوامل الخطر
- العمر الصغير: الأطفال الصغار (أقل من 6 سنوات) هم الأكثر عرضة للإصابات المنزلية بسبب فضولهم ونقص إدراكهم للمخاطر.
- نقص الإشراف: عدم وجود إشراف كافٍ من الكبار هو عامل خطر رئيسي لجميع أنواع الحوادث.
- البيئة غير الآمنة: المنازل التي لا تحتوي على إجراءات سلامة كافية (مثل حواجز الأبواب، أو تخزين الأدوات الحادة بعيدًا عن متناول الأطفال) تزيد من المخاطر.
- آلية الإصابة: كما ذكرنا سابقًا، تؤثر آلية الإصابة بشكل كبير على فرص النجاح في إعادة زرع إبهام الأطفال. الإصابات النظيفة بالقطع الحاد (guillotine-type injury) غالبًا ما تكون ذات إنذار أفضل من إصابات السحق أو التمزق الشديدة (avulsion).
إن فهم هذه الأسباب وعوامل الخطر يمكن أن يساعد الآباء ومقدمي الرعاية على اتخاذ خطوات استباقية لإنشاء بيئة آمنة لأطفالهم، وبالتالي تقليل حدوث هذه الإصابات المدمرة.
أعراض بتر الإبهام والحاجة الملحة للتدخل
عندما يتعرض الطفل لبتر الإبهام، فإن الأعراض تكون واضحة ومثيرة للقلق، وتتطلب استجابة فورية. لا يوجد "أعراض" بالمعنى التقليدي للمرض، بل هناك علامات واضحة للإصابة والحاجة الملحة للتدخل الطبي.
العلامات الفورية لبتر الإبهام
- فقدان الإبهام: العلامة الأكثر وضوحًا هي غياب الإبهام من اليد، سواء كان بترًا كاملاً أو جزئيًا مع بقاء جزء صغير متصل.
- النزيف الشديد: عادة ما يكون هناك نزيف غزير من مكان البتر في اليد، مما يستدعي الضغط المباشر لوقفه.
- الألم الشديد: سيعاني الطفل من ألم مبرح في مكان الإصابة.
- الصدمة: قد يظهر على الطفل علامات الصدمة مثل الشحوب، التعرق، سرعة ضربات القلب، والارتباك أو الخمول، خاصة إذا كان النزيف كبيرًا.
- القلق والذعر: سيشعر الطفل وذووه بقلق وذعر شديدين نتيجة للإصابة.
الآثار طويلة المدى لعدم إعادة الزرع
إذا لم يتم إعادة زرع الإبهام، فإن الطفل سيواجه عواقب وخيمة تؤثر على حياته بشكل دائم:
1.
فقدان الوظيفة الحيوية لليد:
*
صعوبة الإمساك والقرص:
ستتأثر قدرة الطفل على الإمساك بالأشياء الصغيرة والكبيرة، والقرص بين الإبهام والأصابع الأخرى بشكل كبير. هذه المهارات ضرورية للكتابة، الرسم، تناول الطعام، وارتداء الملابس.
*
ضعف قوة القبضة:
ستصبح قبضة اليد أضعف بكثير، مما يؤثر على الأنشطة التي تتطلب قوة مثل حمل الأشياء أو اللعب.
*
صعوبة في الأنشطة اليومية:
ستصبح الأنشطة اليومية البسيطة التي نعتبرها أمرًا مسلمًا به صعبة أو مستحيلة دون الإبهام.
2.
التأثيرات النفسية والاجتماعية:
*
صورة الجسد:
قد يعاني الطفل من مشاكل في صورة الجسد والشعور بالاختلاف عن أقرانه، مما يؤثر على ثقته بنفسه واحترامه لذاته.
*
التفاعلات الاجتماعية:
قد يواجه الطفل صعوبة في التفاعلات الاجتماعية واللعب مع الآخرين، مما قد يؤدي إلى العزلة أو الاكتئاب.
*
التطور العاطفي:
يمكن أن يؤثر فقدان الإبهام على التطور العاطفي للطفل، مما يتطلب دعمًا نفسيًا مستمرًا.
3.
التأثيرات التنموية:
*
تأخر المهارات الحركية الدقيقة:
قد يتأخر اكتساب المهارات الحركية الدقيقة اللازمة للكتابة والرسم والعزف على الآلات الموسيقية.
*
تأثير على النمو الشامل:
يمكن أن يؤثر فقدان الإبهام على النمو الشامل للطفل من حيث الاستقلالية والقدرة على التعلم والتكيف.
لهذه الأسباب، يُعد بتر الإبهام في الأطفال حالة طارئة تتطلب تقييمًا فوريًا في مركز متخصص مثل الذي يقدمه الأستاذ الدكتور محمد هطيف في صنعاء، حيث يمكن للفريق الجراحي تحديد ما إذا كانت إعادة زرع إبهام الأطفال ممكنة وتقديم أفضل رعاية لإنقاذ إبهام الطفل واستعادة مستقبله الوظيفي.
تشخيص بتر الإبهام وتخطيط إعادة الزرع
يتطلب تشخيص بتر الإبهام لدى الأطفال وتخطيط عملية إعادة زرع إبهام الأطفال نهجًا دقيقًا وشاملاً لضمان أفضل فرصة للنجاح. يبدأ كل شيء بالرعاية الفورية للجزء المبتور وتقييم الطفل المصاب.
الرعاية الفورية للجزء المبتور
الخطوات الصحيحة للعناية بالجزء المبتور حاسمة للحفاظ على حيويته وزيادة فرص نجاح إعادة الزرع:
1.
التنظيف:
يُنظف الجزء المبتور بلطف بمحلول ملحي معقم (مثل محلول رينجر اللاكتاتي أو المحلول الملحي العادي). يجب تجنب الفرك القاسي أو استخدام المطهرات القوية.
2.
التغليف:
يُلف الجزء بضمادة شاش معقمة مبللة بمحلول ملحي.
3.
الإغلاق:
يُوضع الجزء الملفوف في كيس بلاستيكي معقم ومحكم الإغلاق.
4.
التبريد:
يُوضع الكيس المغلق في وعاء ثانٍ (مثل صندوق تبريد) مملوء بالماء المثلج. يجب التأكد من أن الجزء المبتور لا يلامس الثلج مباشرة، حيث يمكن أن يسبب ذلك قضمة الصقيع وتلفًا إضافيًا للأنسجة. الهدف هو التبريد غير المباشر.
5.
التوثيق:
يُسجل الوقت الدقيق للبتر، وآلية الإصابة، وأي علاجات معروفة قُدمت في مكان الحادث. هذه المعلومات حيوية لتقييم وقت نقص التروية (Ischemia Time).
تقييم الطفل المصاب والتحضير
- التقييم الأولي: يُتبع بروتوكول ATLS (دعم الحياة المتقدم في الإصابات) إذا كان الطفل مصابًا بصدمة. يُجرى تقييم شامل لاستقرار الطفل العام.
- التاريخ الطبي: يُراجع التاريخ الطبي للطفل، والحساسية، والأدوية، وحالة التطعيم (خاصة الكزاز).
- الفحص البدني: فحص دقيق للجزء المتبقي من الإبهام والطرف المصاب لتحديد أي إصابات مرتبطة. يُقيّم جودة الجلد والأنسجة الرخوة والأوعية الدموية في الجزء المتبقي.
-
التصوير:
- الأشعة السينية (X-rays): تُؤخذ صور بالأشعة السينية (AP، جانبية، ومائلة) لكل من الجزء المبتور والجزء المتبقي. تُقيّم لتحديد فقدان العظام، وأنماط الكسور، وتأثر صفيحة النمو، ووجود أي أجسام غريبة.
- تصوير الأوعية (Angiography): نادرًا ما يُستخدم في الحالات الحادة لإعادة الزرع، ولكن قد يُنظر فيه في الحالات المعقدة التي يُشتبه فيها بوجود تدهور وعائي قريب أو للتخطيط قبل الجراحة في محاولات إعادة الزرع المتأخرة.
- الفحوصات المخبرية: تعداد الدم الكامل (CBC)، اختبارات التخثر (PT، PTT، INR)، فصيلة الدم والمطابقة المتقاطعة (تحسبًا للحاجة المحتملة لنقل الدم)، الكهارل، اختبارات وظائف الكلى والكبد.
-
الاستشارات:
- استشاري التخدير: أمر بالغ الأهمية لمرضى الأطفال. الخبرة في الكتل العصبية الإقليمية والتخدير العام للأطفال لفترات طويلة أمر حيوي.
- استشاري العناية المركزة للأطفال: إذا كانت حالة الطفل غير مستقرة أو إذا كان من المتوقع مراقبة مكثفة بعد الجراحة.
- الدعم النفسي: للطفل والأسرة لفهم الالتزام طويل الأمد.
- الموافقة المستنيرة: مناقشة مفصلة مع الوالدين/الأوصياء بخصوص المخاطر (الفشل، العدوى، التيبس، الألم، عدم تحمل البرودة، الإجراءات الثانوية)، والفوائد، والبدائل (بتر مراجعة، تحويل إصبع) لإعادة الزرع. يجب التأكيد على عملية التعافي وإعادة التأهيل المطولة.
التخدير ووضع المريض
- التخدير العام: إلزامي لإعادة زرع إبهام الأطفال. المراقبة الدقيقة للعلامات الحيوية، ودرجة الحرارة، وتوازن السوائل أمر ضروري.
- التخدير الموضعي/الناحي: يوصى بشدة بكتلة إقليمية مساعدة (مثل كتلة الضفيرة العضدية الإبطية أو تحت الترقوة أو فوق الترقوة). توفر هذه الكتل تخديرًا ممتازًا بعد الجراحة، وتقلل الحاجة إلى المسكنات الجهازية، وتحدث انسدادًا وديًا يعزز توسع الأوعية وقد يحسن الدورة الدموية الدقيقة.
- وضع المريض: يُوضع الطفل مستلقيًا على طاولة العمليات. تُوضع الذراع المصابة على لوحة ذراع مبطنة، وتُثبت بجانب الطاولة. يُوضع المجهر الجراحي في المجال لضمان رؤية مثالية. تُستخدم بطانيات التدفئة وسوائل وريدية دافئة للحفاظ على درجة حرارة جسم الطفل.
تُعد هذه الخطوات التحضيرية التي يلتزم بها الأستاذ الدكتور محمد هطيف وفريقه في صنعاء، جزءًا لا يتجزأ من نهجهم الشامل لضمان أعلى معايير الأمان والنجاح في كل عملية إعادة زرع إبهام الأطفال.
العلاج الجراحي: تقنيات إعادة زرع إبهام الأطفال
تتطلب عملية إعادة زرع إبهام الأطفال على مستوى مفصل الـ MP نهجًا جراحيًا دقيقًا ومنظمًا، مع إعطاء الأولوية لحيوية الأنسجة والوظيفة طويلة الأمد. يتم ترتيب الإصلاحات عادةً بترتيب معين (عظم، أوتار باسطة، أوتار قابضة، أعصاب، شرايين، أوردة، جلد)، ولكن قد تختلف بعض الخطوات حسب الحالة.
1. تنظيف وإعداد الأنسجة
- الري الأولي: تُغسل كل من الجزء المتبقي والجزء المبتور بكميات وفيرة من محلول ملحي معقم لإزالة الحطام وتقليل التلوث.
- التحديد المنهجي: تحت تكبير العدسة المكبرة، ثم تحت المجهر الجراحي، تُحدد وتُوضع علامات بعناية على جميع الهياكل الحيوية في كل من الجزء المتبقي والجزء المبتور: العظام، الأوتار (FPL، EPB، EPL)، الأعصاب (الأعصاب الرقمية الخاصة الكعبرية والزندية)، الشرايين (الشرايين الرقمية الخاصة)، والأوردة (الشبكة الوريدية الظهرية، الأوردة الرقمية الخاصة).
- إزالة الأنسجة التالفة (Debridement): تُزال جميع الأنسجة غير الحيوية بوضوح (الجلد، الدهون تحت الجلد، العضلات، شظايا العظام) بحذر شديد. الهدف هو الحفاظ على أكبر قدر ممكن من الأنسجة الحيوية مع ضمان حواف نظيفة. في إصابات السحق، قد تتضمن هذه الخطوة إزالة أوسع لأطراف الأوعية الدموية التالفة حتى يتم تحديد تجويف سليم ونافذ.
2. تثبيت الهيكل العظمي
- الأولوية: يُعد استقرار الهيكل العظمي عادةً الإصلاح الأول بعد إزالة الأنسجة التالفة، حيث يؤسس الطول التشريحي والدوران، ويسمح بإصلاح الأنسجة الرخوة بدون توتر.
- التقصير: غالبًا ما يكون تقصير العظام ضروريًا لتحقيق توصيل الأعصاب والأوعية الدموية بدون توتر، خاصة في إصابات السحق/التمزق. هذا مهم بشكل خاص في الأطفال حيث يكون طول الأعصاب والأوعية محدودًا.
-
التقنية:
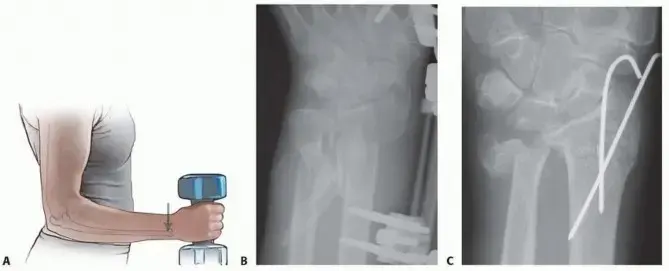
- أسلاك كيرشنر (K-wires): تُعد أسلاك كيرشنر الملساء (مثل 0.028 بوصة أو 0.035 بوصة) هي الطريقة المفضلة لتثبيت مفصل الـ MP في الأطفال. توفر تثبيتًا صلبًا مع تقليل الضرر لصفائح النمو الحساسة. تُدخل سلكان عادةً عبر مفصل الـ MP، متقاطعين في جسم السلامية الدانية والعظم السنعي. يجب تجنب اختراق صفائح النمو مباشرة إن أمكن، أو استخدام أسلاك ناعمة ودقيقة تُزال بعد الجراحة مباشرة.
- الدوران: يجب التأكد من الدوران التشريحي الصحيح للإبهام قبل التثبيت.
3. إصلاح الأوتار الباسطة
- التحديد: تُحدد أوتار EPB و EPL.
- التقنية: تُصلح باستخدام تقنية كيسلر المعدلة أو بونيل مع خياطة إضافية على السطح باستخدام خيوط غير قابلة للامتصاص (مثل برولين 4-0 أو 5-0).
4. إصلاح الأوتار القابضة
- تحديد FPL: يقع وتر FPL عميقًا في الغمد القابض.
- التقنية: يُصلح وتر FPL، عادةً في المنطقة T2 (فوق مفصل الـ MP)، باستخدام تقنية خياطة أساسية (مثل كيسلر المعدلة أو تقنية مماثلة بأربعة خيوط) مع خيوط أحادية الشعيرات غير قابلة للامتصاص 4-0 أو 5-0، مدعومة بخياطة إضافية على السطح (برولين 6-0).
5. إصلاح الأعصاب
- **الت
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك