متلازمة النفق الرصغي الأمامي: الدليل الطبي الشامل للأعراض والعلاج
الخلاصة الطبية
متلازمة النفق الرصغي الأمامي هي حالة طبية تنتج عن انضغاط العصب الشظوي العميق في ظهر القدم، مما يسبب ألما وتنميلا بين الإصبعين الأول والثاني. يبدأ العلاج بتغيير الأحذية والأدوية، وقد يتطلب تدخلا جراحيا لتحرير العصب إذا استمرت الأعراض.
الخلاصة الطبية السريعة: متلازمة النفق الرصغي الأمامي هي حالة طبية تنتج عن انضغاط العصب الشظوي العميق في ظهر القدم، مما يسبب ألما وتنميلا بين الإصبعين الأول والثاني. يبدأ العلاج بتغيير الأحذية والأدوية، وقد يتطلب تدخلا جراحيا لتحرير العصب إذا استمرت الأعراض.
مقدمة عن متلازمة النفق الرصغي الأمامي
تعتبر آلام القدم من أكثر المشاكل الصحية التي تؤثر على جودة حياة الإنسان وقدرته على أداء مهامه اليومية بشكل طبيعي. من بين هذه الحالات، تبرز متلازمة النفق الرصغي الأمامي كواحدة من الحالات الطبية الدقيقة التي قد تسبب ألما مزمنا ومزعجا في منطقة ظهر القدم. تحدث هذه الحالة نتيجة تعرض العصب الشظوي العميق للانضغاط أو الاختناق أثناء مروره تحت شريط ليفي ضيق في مقدمة الكاحل وظهر القدم.
على الرغم من أن هذه المتلازمة تعتبر أقل شيوعا مقارنة بمتلازمة النفق الرصغي الإنسي التي تصيب باطن القدم، إلا أن تأثيرها السلبي على المريض يكون كبيرا. تم وصف هذه الحالة لأول مرة في الأوساط الطبية عام 1968، ومنذ ذلك الحين، تطورت طرق التشخيص والعلاج بشكل كبير. كمرضى، من الضروري فهم طبيعة هذا الانضغاط العصبي، وكيف يمكن أن يؤدي إلى مزيج من الأعراض الحسية مثل التنميل، والأعراض الحركية مثل ضعف بعض عضلات القدم. يهدف هذا الدليل الشامل إلى تزويدك بكل ما تحتاج لمعرفته حول هذه الحالة، بدءا من الأسباب والأعراض، وصولا إلى أحدث الخيارات العلاجية والجراحية المتاحة.
التشريح المبسط لظهر القدم والعصب الشظوي
لفهم كيف تحدث هذه المتلازمة، يجب علينا أولا إلقاء نظرة مبسطة على تشريح منطقة الكاحل وظهر القدم. إن فهم التركيب البنيوي لهذه المنطقة يساعد المريض على إدراك سبب حدوث الألم وكيف تعمل العلاجات المختلفة على تخفيفه.
مسار العصب الشظوي العميق
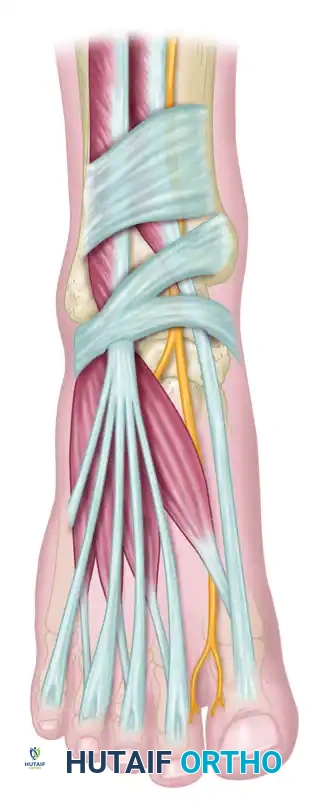
يبدأ العصب الشظوي العميق رحلته من أعلى الساق، وينزل عبر الحيز الأمامي للساق محاذيا للعظام والعضلات. عندما يقترب هذا العصب من منطقة مفصل الكاحل، فإنه يمر تحت شريط ليفي قوي جدا يسمى القيد الباسط. هذا الشريط يعمل كحزام يثبت الأوتار والعضلات في مكانها أثناء حركة القدم.

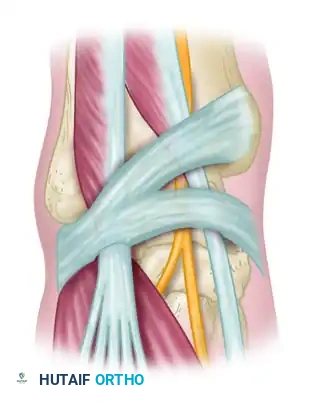
يأخذ هذا الشريط الليفي شكل حرف واي باللغة الإنجليزية، ويمر تحته العصب الشظوي العميق جنبا إلى جنب مع شريان مهم يغذي القدم. نظرا لأن هذا النفق أو الممر ضيق للغاية ومحاط بالعظام من الأسفل والأربطة القاسية من الأعلى، فإن أي زيادة في الضغط داخل هذه المساحة المحدودة ستؤدي حتما إلى اختناق العصب.
تفرع العصب وتأثيره على الأعراض
بمجرد مرور العصب الشظوي العميق أسفل هذا الشريط الليفي في منطقة الكاحل، فإنه ينقسم إلى فرعين رئيسيين، وهذا الانقسام هو ما يفسر تنوع الأعراض التي يشعر بها المريض:
- الفرع الحسي وهو الفرع الذي يتجه نحو الأصابع، ومسؤوليته الأساسية هي نقل الإحساس من منطقة محددة جدا في القدم، وهي الفراغ الموجود بين الإصبع الكبير والإصبع الثاني.
- الفرع الحركي وهو الفرع الذي يتجه عميقا لتغذية العضلات الصغيرة الموجودة في ظهر القدم، والتي تساعد في رفع أصابع القدم إلى الأعلى.
إذا حدث الانضغاط قبل تفرع العصب، فقد يعاني المريض من أعراض حسية وحركية معا. أما إذا حدث الانضغاط في فرع دون الآخر، فقد تقتصر الأعراض على التنميل فقط أو الضعف العضلي فقط.
الأسباب وعوامل الخطر المؤدية للمتلازمة
تحدث متلازمة النفق الرصغي الأمامي إما بسبب تضيق المساحة المتاحة للعصب داخل النفق، أو بسبب زيادة حجم الأنسجة الموجودة داخل هذا النفق. يمكن تقسيم هذه الأسباب إلى عوامل خارجية ناتجة عن ممارسات يومية، وعوامل داخلية تتعلق بتشريح القدم نفسه.
الضغط الخارجي على القدم
تعتبر العوامل الخارجية من أكثر الأسباب شيوعا والتي يمكن للمريض التحكم بها وتعديلها. من أبرز هذه العوامل:
* الأحذية غير المناسبة حيث إن ارتداء الأحذية الضيقة جدا، أو الأحذية ذات الأربطة المشدودة بقوة على ظهر القدم، يضغط مباشرة على العصب. يكثر هذا لدى الرياضيين الذين يربطون أحذية الجري بقسوة، أو المتزلجين الذين يرتدون أحذية التزلج الصلبة.
* الإصابات المتكررة والأنشطة الرياضية التي تتطلب ثني القدم بقوة إلى الأسفل، أو تعرض ظهر القدم لضغط مباشر متكرر، مثل تثبيت القدمين تحت قضيب معدني أثناء أداء تمارين البطن.
الضغط الداخلي والمشاكل التشريحية
في بعض الأحيان، يكون سبب المشكلة نابعا من داخل الجسم نفسه، حيث تحدث تغيرات تشريحية تضغط على العصب من الداخل:
* النتوءات العظمية وهي زوائد عظمية تتكون نتيجة خشونة المفاصل أو التهاب المفاصل في منطقة الكاحل أو منتصف القدم. هذه النتوءات تبرز إلى الأعلى وتدفع العصب ليصطدم بالرباط الليفي القاسي الموجود فوقه.
* الأكياس الزلالية والأورام الحميدة مثل ظهور كيس زلالي أو التهاب في أغلفة الأوتار المجاورة، مما يشغل حيزا إضافيا داخل النفق الضيق ويخنق العصب.
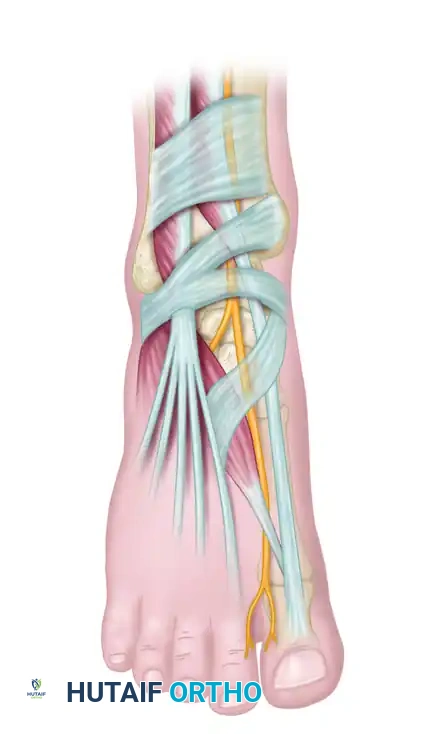
الأعراض والعلامات التحذيرية
غالبا ما يبدأ المريض بالشعور بأعراض غامضة تتطور تدريجيا بمرور الوقت. من المهم جدا الانتباه لهذه العلامات التحذيرية مبكرا لتجنب حدوث تلف دائم في العصب.
التغيرات الحسية والألم
يصف المرضى عادة ألما عميقا ومزعجا في منطقة ظهر القدم، وقد يمتد هذا الألم أحيانا إلى أعلى الساق. العلامة الأكثر تمييزا لهذه المتلازمة هي الشعور بالتنميل، الوخز، أو فقدان الإحساس في منطقة محددة جدا وهي الفراغ الجلدي الموجود بين الإصبع الكبير والإصبع الذي يليه. قد يزداد هذا الألم سوءا عند ارتداء أحذية ضيقة أو بعد الوقوف والمشي لفترات طويلة.
الضعف الحركي في القدم
في الحالات المتقدمة التي يتأثر فيها الفرع الحركي للعصب، قد يلاحظ المريض أو الطبيب وجود ضعف في القدرة على رفع أصابع القدم إلى الأعلى. مع مرور الوقت وإهمال العلاج، قد يحدث ضمور في العضلة الباسطة القصيرة للأصابع الموجودة في ظهر القدم، مما يجعل ظهر القدم يبدو غير متماثل مقارنة بالقدم السليمة.
التشخيص الطبي الدقيق
إن الوصول إلى التشخيص الصحيح هو الخطوة الأهم في رحلة العلاج. نظرا لأن آلام القدم لها أسباب عديدة ومتداخلة، فإن طبيب العظام المتخصص يعتمد على نهج شامل لتأكيد الإصابة بمتلازمة النفق الرصغي الأمامي.
الفحص السريري في العيادة
يبدأ الطبيب بأخذ تاريخ مرضي مفصل وسؤال المريض عن طبيعة الألم وموقعه والأشياء التي تزيده أو تخففه. بعد ذلك، يقوم الطبيب بالفحص السريري الذي يتضمن:
* اختبار الإحساس حيث يقارن الطبيب الإحساس بين القدم المصابة والقدم السليمة، مع التركيز على الفراغ بين الإصبعين الأول والثاني.
* علامة تينيل وهو اختبار يقوم فيه الطبيب بالنقر الخفيف بإصبعه على مسار العصب في ظهر القدم. إذا شعر المريض بصدمة كهربائية خفيفة أو وخز يمتد للأصابع، فهذا مؤشر قوي على وجود انضغاط عصبي.
* فحص القوة العضلية لتقييم أي ضعف أو ضمور في عضلات ظهر القدم.
الفحوصات التشخيصية المتقدمة
لتأكيد التشخيص واستبعاد الأسباب الأخرى، قد يطلب الطبيب إجراء بعض الفحوصات المتخصصة:
* تخطيط كهربية العضل وتوصيل العصب يعتبر هذا الفحص المعيار الذهبي لتشخيص انضغاط الأعصاب. يقيس هذا الاختبار سرعة انتقال الإشارات الكهربائية عبر العصب. في حالة متلازمة النفق الرصغي الأمامي، سيظهر الفحص بطءا في توصيل العصب في منطقة الكاحل فقط، بينما يكون التوصيل طبيعيا في أعلى الساق.
* الأشعة السينية للبحث عن أي نتوءات عظمية أو خشونة في مفاصل القدم.
* التصوير بالرنين المغناطيسي أو الموجات فوق الصوتية لرؤية الأنسجة الرخوة واكتشاف أي أكياس زلالية أو أورام تضغط على العصب.
التفريق بينها وبين الحالات المشابهة
من الضروري أن يميز الطبيب بين متلازمة النفق الرصغي الأمامي وبين حالات أخرى تسبب آلاما في القدم، لضمان اختيار العلاج المناسب.
| وجه المقارنة | متلازمة النفق الرصغي الأمامي | متلازمة النفق الرصغي الإنسي | ورم مورتون العصبي |
|---|---|---|---|
| موقع الألم الأساسي | ظهر القدم ومقدمة الكاحل | باطن القدم والكعب | باطن القدم الأمامي (أسفل الأصابع) |
| العصب المتأثر | العصب الشظوي العميق | العصب القصبوي الخلفي | الأعصاب بين أصابع القدم |
| منطقة التنميل | بين الإصبع الكبير والثاني | باطن القدم والأصابع السفلية | غالبا بين الإصبع الثالث والرابع |
| الأسباب الشائعة | الأحذية الضيقة، النتوءات العظمية | تسطح القدم، تورم الأوتار | الكعب العالي، الضغط على مقدمة القدم |
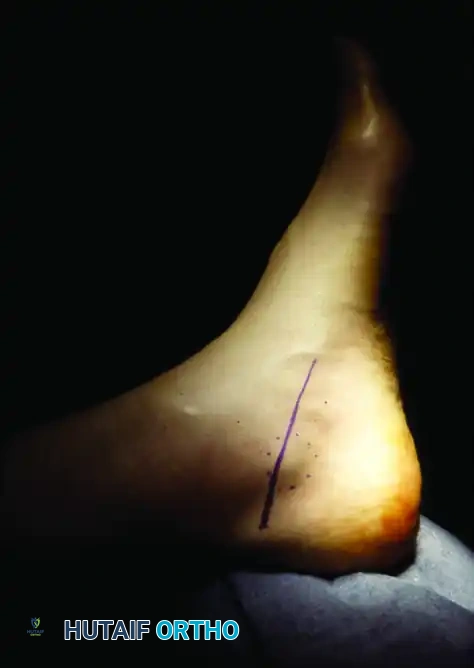
لفهم الفرق بشكل أوضح، توضح الصور التالية الجراحة الخاصة بمتلازمة النفق الرصغي الإنسي، والتي تختلف تماما في موقعها التشريحي عن النفق الأمامي:
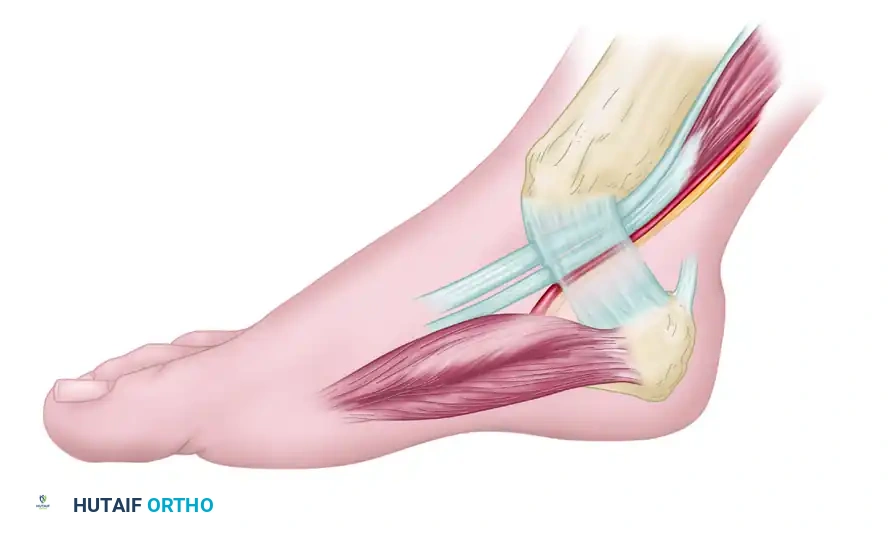
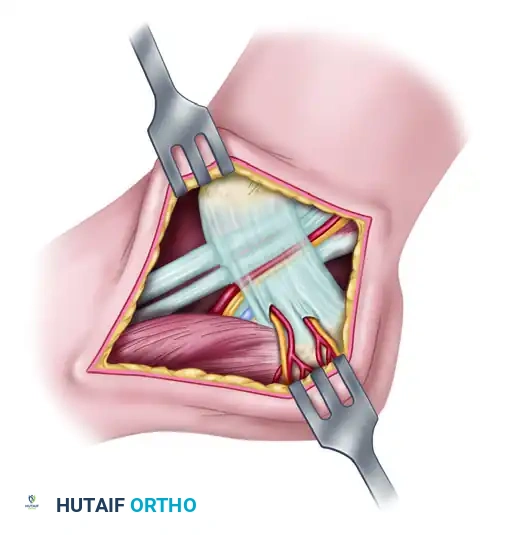
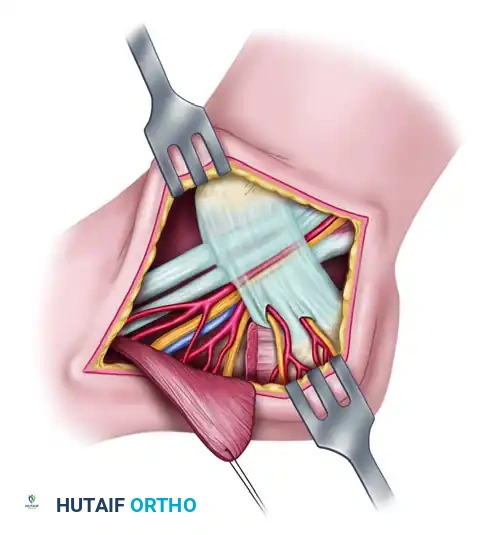
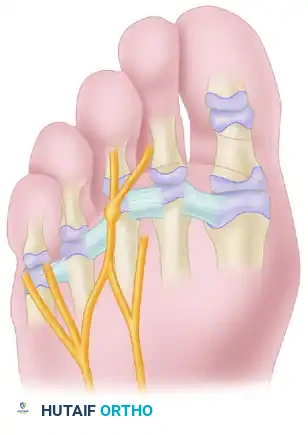
أما بالنسبة لورم مورتون العصبي، فهو يقع في منطقة مختلفة تماما كما هو موضح أدناه:
العلاج التحفظي بدون جراحة
دائما ما يكون الخيار الأول في علاج متلازمة النفق الرصغي الأمامي هو العلاج التحفظي (غير الجراحي). ينصح الأطباء بتجربة هذه الطرق لمدة تتراوح بين 3 إلى 6 أشهر قبل التفكير في أي تدخل جراحي، وغالبا ما تستجيب نسبة كبيرة من المرضى لهذه الإجراءات.
تعديل نمط الحياة والأحذية
تعتبر التعديلات البسيطة في الحياة اليومية هي حجر الأساس في العلاج:
* تغيير الأحذية يجب التخلص من الأحذية الضيقة أو ذات المقدمة المدببة. ينصح بارتداء أحذية واسعة ومريحة، وتجنب ربط أربطة الحذاء بقوة على ظهر القدم. يمكن استخدام طرق ربط بديلة تخفف الضغط عن منتصف القدم.
* تجنب الأنشطة المسببة للألم يجب التوقف مؤقتا عن ممارسة الرياضات التي تضع ضغطا مباشرا على ظهر القدم أو تتطلب ثني القدم بشدة.
* تثبيت القدم في بعض الحالات التي يكون فيها الألم شديدا، قد يصف الطبيب حذاء طبيا خاصا أو جبيرة لتقليل حركة الكاحل وتخفيف التهيج الميكانيكي للعصب.
العلاج الدوائي والحقن الموضعي
للسيطرة على الألم والالتهاب، يمكن اللجوء إلى الخيارات الطبية التالية:
* الأدوية المسكنة ومضادات الالتهاب غير الستيرويدية للمساعدة في تقليل التورم حول العصب وتخفيف الألم.
* أدوية آلام الأعصاب في حالات التنميل والحرقة الشديدة، قد يصف الطبيب أدوية مخصصة لتهدئة نشاط الأعصاب المتهيجة.
* حقن الكورتيزون الموضعية يمكن للطبيب استخدام جهاز الموجات فوق الصوتية لتوجيه إبرة بدقة وحقن خليط من المخدر الموضعي والكورتيزون حول العصب المختنق. هذا الإجراء يعمل كعلاج لتقليل الالتهاب بشكل فعال، وكأداة تشخيصية تؤكد أن مصدر الألم هو هذا العصب تحديدا.
العلاج الجراحي لتحرير العصب
إذا لم تنجح العلاجات التحفظية في تخفيف الأعراض بعد عدة أشهر، أو إذا لاحظ الطبيب وجود ضمور وضعف متزايد في عضلات القدم، فإن التدخل الجراحي يصبح الخيار الأمثل لمنع حدوث تلف دائم في العصب الشظوي العميق.
متى نلجأ للجراحة
يقرر جراح العظام اللجوء إلى العملية الجراحية في الحالات التالية:
* استمرار الألم والتنميل الشديد الذي يعيق المريض عن ممارسة حياته الطبيعية رغم الالتزام بالعلاجات غير الجراحية.
* ظهور علامات ضعف حركي أو ضمور في عضلات ظهر القدم.
* وجود سبب تشريحي واضح يضغط على العصب مثل نتوء عظمي كبير أو كيس زلالي لا يمكن علاجه إلا بالاستئصال.
خطوات العملية الجراحية
تهدف الجراحة إلى إزالة الضغط عن العصب الشظوي العميق وتوفير مساحة كافية له ليتعافى. تتم العملية عادة بخطوات دقيقة ومدروسة:
1. التجهيز والتخدير يتم تخدير المريض وإجراء شق جراحي صغير (حوالي 4 إلى 5 سم) في ظهر القدم فوق منطقة انضغاط العصب.
2. تحرير الأربطة يقوم الجراح بتحديد الشريط الليفي القاسي (القيد الباسط) الذي يضغط على العصب، ويقوم بقصه وفتحه برفق لتحرير العصب والشريان المجاور له.
3. تنظيف العصب إذا كان العصب محاطا بأنسجة ندبية نتيجة الالتهاب المزمن، يقوم الجراح بتنظيف هذه الأنسجة باستخدام أدوات جراحية دقيقة لضمان تحرير العصب بالكامل.
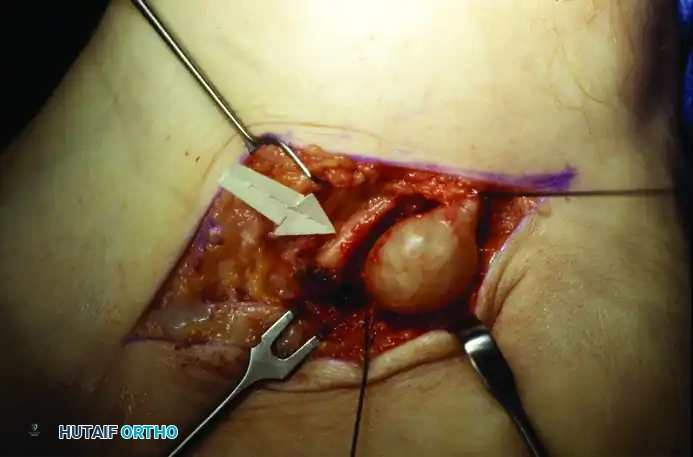
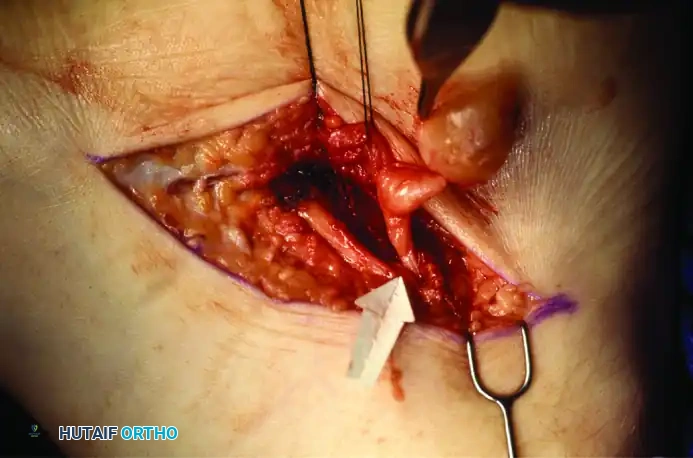
4. معالجة الأسباب الجذرية إذا كان سبب الانضغاط هو وجود نتوء عظمي، يقوم الجراح بإزالته وتسوية سطح العظم. وإذا كان السبب كيسا زلاليا أو ورما حميدا، يتم استئصاله بدقة متناهية للحفاظ على سلامة الألياف العصبية.
الصور التالية توضح مبدأ الاستئصال الدقيق للأورام أو الأكياس التي تضغط على الأعصاب في القدم، وهو نفس المبدأ المتبع في النفق الرصغي الأمامي للحفاظ على العصب:
التعافي ومرحلة ما بعد الجراحة
تعتبر مرحلة ما بعد الجراحة حاسمة لضمان نجاح العملية وعودة القدم لوظيفتها الطبيعية. يتطلب تعافي الأعصاب وقتا وصبرا، ويتم تقسيم فترة التأهيل إلى عدة مراحل.
الأسابيع الأولى بعد العملية
- المرحلة الأولى حماية الجرح يتم وضع القدم في ضمادة سميكة وجبيرة للحفاظ عليها في وضع محايد. يُمنع المريض من تحميل الوزن على القدم المصابة تماما للسماح للأنسجة بالالتئام ومنع أي شد ميكانيكي على العصب المحرر. يجب إبقاء القدم مرفوعة لتقليل التورم.
- المرحلة الثانية الحركة المبكرة بعد حوالي أسبوعين، يتم إزالة الغرز الجراحية. يُسمح للمريض بارتداء حذاء طبي واقٍ والبدء بتحميل الوزن تدريجيا حسب تحمله للألم. يتم البدء بتمارين حركية خفيفة للأصابع والكاحل لمنع التصاق العصب بالأنسجة المحيطة أثناء التئام الجرح.
العلاج الطبيعي والعودة للحركة
بعد مرور 6 أسابيع، ينتقل المريض إلى ارتداء الأحذية العادية الواسعة. يبدأ برنامج علاج طبيعي مكثف يهدف إلى تقوية عضلات الساق الأمامية وعضلات ظهر القدم. يتم التركيز على تمارين التوازن واستعادة الحركة الطبيعية.
من المهم جدا أن يدرك المريض أن الأعصاب تتعافى ببطء شديد. بينما قد يشعر المريض باختفاء الألم العميق فور إجراء الجراحة، إلا أن التنميل واستعادة القوة العضلية الكاملة قد يستغرق من 6 إلى 12 شهرا، وذلك يعتمد بشكل كبير على مدى شدة الانضغاط قبل العملية وطول فترته.
الأسئلة الشائعة
ما هي متلازمة النفق الرصغي الأمامي
هي حالة طبية تحدث نتيجة تعرض العصب الشظوي العميق للانضغاط أثناء مروره في منطقة ظهر القدم ومقدمة الكاحل، مما يؤدي إلى الشعور بالألم والتنميل في القدم.
هل يمكن الشفاء بدون عملية جراحية
نعم، نسبة كبيرة من المرضى تستجيب بشكل ممتاز للعلاجات التحفظية مثل تغيير الأحذية، استخدام الأدوية المضادة للالتهابات، وتجنب الأنشطة المسببة للألم، وذلك إذا تم تشخيص الحالة مبكرا.
كم تستغرق عملية تحرير العصب
تعتبر عملية تحرير العصب الشظوي العميق من العمليات الدقيقة التي تستغرق عادة ما بين 45 دقيقة إلى ساعة واحدة، وتتم غالبا كجراحة يوم واحد حيث يمكن للمريض العودة للمنزل في نفس اليوم.
متى يمكنني المشي بعد الجراحة
يُمنع المريض من المشي وتحميل الوزن على القدم تماما خلال الأسبوعين الأولين. بعد إزالة الغرز، يمكن البدء بالمشي التدريجي باستخدام حذاء طبي خاص، وتستغرق العودة للمشي الطبيعي عدة أسابيع.
هل ارتداء الكعب العالي يسبب هذه الحالة
الأحذية الضيقة من الأمام والأحذية التي تضغط بشدة على ظهر القدم هي المسبب الرئيسي. الكعب العالي يسبب مشاكل أخرى مثل ورم مورتون العصبي، ولكنه قد يساهم في زيادة الضغط على مقدمة القدم بشكل عام.
ما الفرق بين النفق الرصغي الأمامي والخلفي
النفق الرصغي الأمامي يقع في ظهر القدم ويؤثر على العصب الشظوي العميق ويسبب ألما وتنميلا بين الإصبع الأول والثاني. أما النفق الرصغي الخلفي (أو الإنسي) فيقع في باطن القدم ويؤثر على العصب القصبوي الخلفي مسببا آلاما في الكعب وباطن القدم.
هل حقن الكورتيزون مفيدة
نعم، تعتبر حقن الكورتيزون الموجهة بالموجات فوق الصوتية مفيدة جدا كعلاج لتقليل الالتهاب حول العصب، وكأداة تشخيصية تؤكد للطبيب أن مصدر الألم هو هذا العصب تحديدا.
ما هي نسبة نجاح العملية الجراحية
نسبة نجاح عملية تحرير العصب عالية جدا وتتجاوز 85% في تخفيف الألم واستعادة الوظيفة، خاصة إذا تم إجراء الجراحة قبل حدوث تلف دائم في العصب أو ضمور شديد في العضلات.
هل يمكن أن يعود الألم بعد الجراحة
في حالات نادرة، قد يعود الألم إذا تشكلت أنسجة ندبية كثيفة حول العصب بعد الجراحة، أو إذا لم تتم إزالة النتوء العظمي المسبب للمشكلة بشكل كامل. الالتزام بتعليمات ما بعد الجراحة يقلل من هذا الخطر.
كيف اختار الحذاء المناسب لتجنب الألم
يجب اختيار أحذية ذات مقدمة واسعة تتيح للأصابع حرية الحركة، وتجنب الأحذية القاسية من الأعلى. يفضل استخدام طرق ربط مرنة لأربطة الحذاء بحيث لا تشكل ضغطا مباشرا على منتصف ظهر القدم.
محتويات الفصل
- مقدمة عن متلازمة النفق الرصغي الأمامي
- التشريح المبسط لظهر القدم والعصب الشظوي
- الأسباب وعوامل الخطر المؤدية للمتلازمة
- الأعراض والعلامات التحذيرية
- التشخيص الطبي الدقيق
- العلاج التحفظي بدون جراحة
- العلاج الجراحي لتحرير العصب
- التعافي ومرحلة ما بعد الجراحة
- الأسئلة الشائعة
- ما هي متلازمة النفق الرصغي الأمامي
- هل يمكن الشفاء بدون عملية جراحية
- كم تستغرق عملية تحرير العصب
- متى يمكنني المشي بعد الجراحة
- هل ارتداء الكعب العالي يسبب هذه الحالة
- ما الفرق بين النفق الرصغي الأمامي والخلفي
- هل حقن الكورتيزون مفيدة
- ما هي نسبة نجاح العملية الجراحية
- هل يمكن أن يعود الألم بعد الجراحة
- كيف اختار الحذاء المناسب لتجنب الألم
العودة للدليل الرئيسي

