القدم الجوفاء وآلام الكاحل: الأسباب، التشخيص، والعلاج المتخصص في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
القدم الجوفاء هي تشوه يتميز بتقوس مفرط في قوس القدم، مما يسبب آلامًا في الكاحل وصعوبة في المشي. يتضمن علاجها خيارات تحفظية وجراحية متقدمة، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء تشخيصًا دقيقًا وخطط علاج مخصصة لاستعادة وظيفة القدم وتخفيف الألم.
الخلاصة الطبية السريعة: القدم الجوفاء هي تشوه يتميز بتقوس مفرط في قوس القدم، مما يسبب آلامًا في الكاحل وصعوبة في المشي. يتضمن علاجها خيارات تحفظية وجراحية متقدمة، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء تشخيصًا دقيقًا وخطط علاج مخصصة لاستعادة وظيفة القدم وتخفيف الألم.
مقدمة عن القدم الجوفاء وآلام الكاحل
تُعد القدم الجوفاء (Pes Cavus) إحدى الحالات الشائعة التي تؤثر على بنية القدم ووظيفتها، وتتميز بتقوس مفرط وغير طبيعي في قوس القدم الطولي. هذا التقوس الزائد يمكن أن يؤدي إلى توزيع غير متوازن للوزن على القدم، مما يضع ضغطًا كبيرًا على مناطق معينة مثل الكعب ومقدمة القدم، وينتج عنه مجموعة واسعة من الأعراض المؤلمة والمزعجة. غالبًا ما يعاني الأشخاص المصابون بالقدم الجوفاء من آلام مزمنة في الكاحل، التواءات متكررة، صعوبة في ارتداء الأحذية، وحتى مشاكل في المشي والتوازن.
إن فهم هذه الحالة، بدءًا من أسبابها المحتملة وصولاً إلى خيارات العلاج المتاحة، أمر بالغ الأهمية للمرضى الذين يسعون لتخفيف آلامهم وتحسين جودة حياتهم. يمكن أن تكون القدم الجوفاء حالة وراثية أو مكتسبة نتيجة لمشاكل عصبية أو عضلية، مما يجعل التشخيص الدقيق والعلاج المخصص ضرورة قصوى.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف الرائد في مجال جراحة العظام والمفاصل، ويقدم خبرته الواسعة ورعايته المتخصصة للمرضى الذين يعانون من القدم الجوفاء وآلام الكاحل. بفضل سجله الحافل بالنجاحات واستخدامه لأحدث التقنيات التشخيصية والعلاجية، يضمن الدكتور هطيف حصول كل مريض على خطة علاجية مصممة خصيصًا لتلبية احتياجاته الفردية، بهدف استعادة وظيفة القدم الطبيعية وتخفيف الألم بشكل فعال.
يهدف هذا المقال الشامل إلى تزويدكم بمعلومات تفصيلية حول القدم الجوفاء، بدءًا من فهم تشريح القدم المعقد، مرورًا بالأسباب المحتملة والأعراض، وصولًا إلى أساليب التشخيص والعلاج المتقدمة، بالإضافة إلى نصائح حول التعافي وإعادة التأهيل.
التشريح الأساسي للقدم والكاحل
لفهم القدم الجوفاء، من الضروري أولاً استعراض التشريح الطبيعي للقدم والكاحل، وهما هيكلان معقدان يعملان معًا لدعم وزن الجسم، امتصاص الصدمات، وتوفير المرونة اللازمة للحركة.
عظام القدم والكاحل
تتكون القدم والكاحل من 26 عظمة، مقسمة إلى ثلاث مجموعات رئيسية:
*
الرسغ (Tarsals):
سبع عظام كبيرة في الجزء الخلفي من القدم، تشمل الكاحل (Talus) والعقب (Calcaneus)، وتشكل مفصل الكاحل والقوس الخلفي للقدم.
*
الأمشاط (Metatarsals):
خمس عظام طويلة تشكل منتصف القدم، وتربط عظام الرسغ بأصابع القدم.
*
السلاميات (Phalanges):
14 عظمة صغيرة تشكل أصابع القدم.
الأربطة والأوتار والعضلات
تلعب الأربطة والأوتار والعضلات دورًا حيويًا في استقرار ودعم القدم:
*
الأربطة:
أنسجة قوية تربط العظام ببعضها البعض، وتوفر الاستقرار للمفاصل المختلفة في القدم والكاحل.
*
الأوتار:
تربط العضلات بالعظام، وتنقل القوة العضلية لتحريك القدم والأصابع. من الأوتار المهمة وتر أخيل (Achilles tendon) الذي يربط عضلات الساق بالكعب، وأوتار الشظية (Peroneal tendons) التي تساعد في ثني القدم للخارج.
*
العضلات:
تنقسم إلى عضلات خارجية (في الساق) وعضلات داخلية (في القدم)، وتعمل معًا للتحكم في حركة القدم وتوفير الدعم للأقواس.
أقواس القدم
تعتبر أقواس القدم من أهم سمات التشريح الطبيعي، وهي ثلاثة أقواس:
*
القوس الطولي الإنسي (Medial Longitudinal Arch):
وهو القوس الأكثر بروزًا ومرونة، ويمتد من الكعب إلى مقدمة القدم من الجانب الداخلي. هذا القوس هو الذي يرتفع بشكل مفرط في حالة القدم الجوفاء.
*
القوس الطولي الوحشي (Lateral Longitudinal Arch):
يمتد على طول الجانب الخارجي للقدم، ويكون أقل بروزًا وأكثر ثباتًا.
*
القوس المستعرض (Transverse Arch):
يمتد عبر عرض القدم، خاصة في منطقة مقدمة القدم.
تعمل هذه الأقواس كممتص للصدمات وناقل للوزن، مما يسمح للقدم بالتكيف مع الأسطح المختلفة وتوزيع الضغط بالتساوي أثناء المشي والوقوف. في حالة القدم الجوفاء، يختل هذا التوازن، مما يؤدي إلى زيادة الضغط على مناطق معينة وظهور الألم.
الأسباب وعوامل الخطر للقدم الجوفاء
تتنوع أسباب القدم الجوفاء بشكل كبير، ويمكن أن تكون وراثية أو مكتسبة. من المهم تحديد السبب الكامن وراء هذه الحالة لوضع خطة علاج فعالة.
الأسباب العصبية والعضلية
تُعد الاضطرابات العصبية والعضلية السبب الأكثر شيوعًا للقدم الجوفاء، حيث تؤثر على توازن العضلات في القدم والساق:
*
مرض شاركو ماري توث (Charcot-Marie-Tooth Disease - CMT):
وهو اضطراب وراثي يؤثر على الأعصاب الطرفية، مما يؤدي إلى ضعف تدريجي في عضلات الساق والقدم. يُعد CMT السبب الرئيسي للقدم الجوفاء الثنائية في الأطفال. ينتج عن هذا الضعف اختلال في توازن العضلات، حيث تصبح بعض العضلات أقوى من الأخرى، مما يسحب القدم إلى وضعية التقوس المفرط.
*
شلل الأطفال (Poliomyelitis):
على الرغم من ندرته الآن بفضل اللقاحات، إلا أنه كان سببًا شائعًا للقدم الجوفاء في الماضي، حيث يؤدي إلى تلف الأعصاب وضعف العضلات.
*
السنسنة المشقوقة (Spina Bifida):
عيب خلقي في العمود الفقري يمكن أن يؤثر على الأعصاب المغذية للساقين والقدمين.
*
الأورام الشوكية (Spinal Cord Tumors):
يمكن أن تضغط على الأعصاب وتسبب ضعفًا عضليًا يؤدي إلى تشوه القدم.
*
السكتة الدماغية (Stroke):
في بعض الحالات، يمكن أن تؤدي السكتة الدماغية إلى ضعف عضلي مزمن يؤثر على القدم.
*
إصابات الحبل الشوكي:
أي إصابة تؤثر على الأعصاب التي تتحكم في عضلات القدم يمكن أن تسبب القدم الجوفاء.
*
ضمور العضلات (Muscular Dystrophy):
مجموعة من الأمراض الوراثية التي تسبب ضعفًا تدريجيًا وضمورًا في العضلات.
*
الشلل الدماغي (Cerebral Palsy):
اضطراب يؤثر على الحركة وتوتر العضلات، ويمكن أن يؤدي إلى تشوهات في القدم.
الأسباب غير العصبية
في بعض الحالات، لا يكون هناك سبب عصبي واضح للقدم الجوفاء:
*
القدم الجوفاء مجهولة السبب (Idiopathic Pes Cavus):
عندما لا يمكن تحديد سبب واضح للحالة، تُصنف على أنها مجهولة السبب. قد يكون هناك استعداد وراثي غير معروف أو عوامل بيئية تلعب دورًا.
*
الوراثة:
قد تنتقل بعض أشكال القدم الجوفاء ضمن العائلات حتى لو لم يكن هناك تشخيص لمرض عصبي محدد.
*
الصدمات والإصابات:
يمكن أن تؤدي كسور القدم أو الكاحل التي لا تلتئم بشكل صحيح، أو إصابات الأربطة والأوتار الشديدة، إلى اختلال في ميكانيكا القدم وتطور القدم الجوفاء.
*
التهاب المفاصل:
بعض أنواع التهاب المفاصل يمكن أن تؤثر على مفاصل القدم وتساهم في تشوهها.
عوامل الخطر
بالإضافة إلى الأسباب المباشرة، هناك بعض العوامل التي قد تزيد من خطر الإصابة بالقدم الجوفاء أو تفاقم أعراضها:
*
التاريخ العائلي:
وجود أفراد في العائلة مصابين بالقدم الجوفاء أو أمراض عصبية وراثية يزيد من الخطر.
*
الحالات العصبية الكامنة:
أي حالة تؤثر على الجهاز العصبي الطرفي أو المركزي يمكن أن تكون عامل خطر.
*
الأحذية غير المناسبة:
ارتداء أحذية ضيقة جدًا أو ذات كعب عالٍ بشكل مفرط يمكن أن يفاقم الضغط على القدم ويسبب الألم، خاصة في القدم الجوفاء.
*
زيادة الوزن:
تزيد من الضغط على القدمين والكاحلين، مما قد يزيد من الألم وعدم الراحة.
الأعراض والعلامات الشائعة للقدم الجوفاء
تتراوح أعراض القدم الجوفاء من خفيفة إلى شديدة، وتعتمد على درجة التقوس ومرونة القدم. غالبًا ما تتطور الأعراض تدريجيًا وتزداد سوءًا مع مرور الوقت.
الألم وعدم الراحة
- آلام الكاحل المتكررة: بسبب عدم الاستقرار الناتج عن شكل القدم، يكون الكاحل أكثر عرضة للالتواءات المتكررة (Ankle Sprains)، مما يؤدي إلى ألم مزمن وتورم.
- ألم على طول الحافة الجانبية للقدم: يحدث هذا الألم بسبب زيادة الضغط على الجزء الخارجي من القدم أثناء المشي والوقوف.
- ألم في مقدمة القدم (Metatarsalgia): خاصة تحت رؤوس الأمشاط، حيث يتركز جزء كبير من الوزن.
- ألم في الكعب (Heel Pain): قد يحدث بسبب التهاب اللفافة الأخمصية (Plantar Fasciitis) نتيجة للضغط الزائد على قوس القدم المرتفع.
- تشنجات عضلية: في عضلات القدم والساق، نتيجة للإجهاد المستمر ومحاولة القدم تعويض التشوه.
المشاكل الجسدية والوظيفية
- الكالو ومسامير اللحم: تتشكل الكالو ومسامير اللحم بشكل متكرر على مناطق الضغط الزائد، مثل الجزء الخارجي من الكعب وتحت رؤوس الأمشاط وأطراف الأصابع.
- أصابع المطرقة أو أصابع المخلب (Claw Toes / Hammer Toes): تشوه في أصابع القدم حيث تنثني المفاصل بشكل غير طبيعي، مما يجعل الأصابع تبدو منحنية.
- صعوبة في ارتداء الأحذية: بسبب شكل القدم غير الطبيعي والأصابع المنحنية، قد يجد المرضى صعوبة في العثور على أحذية مريحة.
- عدم استقرار الكاحل: يزداد خطر التواء الكاحل بشكل متكرر، مما يؤدي إلى ضعف الأربطة وعدم استقرار مزمن.
- مشاكل في التوازن: قد يؤثر شكل القدم على قدرة المريض على الحفاظ على التوازن، مما يزيد من خطر السقوط.
- إرهاق القدم: تشعر القدم بالتعب بسرعة أكبر بسبب الجهد الزائد الذي تبذله للحفاظ على الاستقرار.
- تصلب القدم: في الحالات المتقدمة، قد تصبح القدم الجوفاء صلبة وغير مرنة، مما يحد من نطاق الحركة.
العلامات السريرية الظاهرة
- قوس قدم مرتفع بشكل واضح: يمكن رؤيته بوضوح عندما يقف المريض.
- ميلان الكعب للداخل (Hindfoot Varus): الكعب يميل إلى الداخل، مما يزيد الضغط على الجانب الخارجي للقدم.
- ميلان مقدمة القدم للداخل (Forefoot Adduction) أو للخارج (Forefoot Valgus) مع دوران: اعتمادًا على نوع التشوه.
- تضييق منطقة منتصف القدم: تبدو القدم أضيق من المعتاد.
- عدم وجود بصمة القدم الكاملة: عند الوقوف على سطح رطب، تظهر بصمة القدم ناقصة في منطقة القوس.
من المهم جدًا استشارة أخصائي عظام عند ملاحظة أي من هذه الأعراض، خاصة إذا كانت تؤثر على الأنشطة اليومية أو تزداد سوءًا بمرور الوقت. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف تشخيصًا دقيقًا ورعاية متخصصة لهذه الحالات.
التشخيص الدقيق للقدم الجوفاء
يتطلب التشخيص الفعال للقدم الجوفاء فحصًا شاملاً للقدم والكاحل، بالإضافة إلى مراجعة التاريخ الطبي للمريض. يهدف التشخيص إلى تحديد مدى التشوه، مرونة القدم، والسبب الكامن وراء الحالة.
التاريخ الطبي والفحص السريري
يبدأ التشخيص بمقابلة تفصيلية مع المريض، حيث يسأل
الأستاذ الدكتور محمد هطيف
عن:
*
الأعراض:
متى بدأت، مدى شدتها، العوامل التي تزيدها أو تخففها.
*
التاريخ العائلي:
وجود حالات مشابهة في العائلة، خاصة الأمراض العصبية.
*
التاريخ الطبي العام:
أي أمراض سابقة، إصابات، أو عمليات جراحية.
*
الأدوية الحالية:
لمعرفة أي عوامل قد تؤثر على الحالة.
يلي ذلك فحص سريري دقيق للقدم والكاحل، والذي يشمل:
*
الملاحظة البصرية:
تقييم شكل القدم، درجة التقوس، وجود أصابع المطرقة أو المخلب، والكالو.
*
تقييم المشي (Gait Analysis):
مراقبة كيفية مشي المريض لتحديد أي أنماط غير طبيعية في توزيع الوزن أو حركة القدم.
*
فحص نطاق الحركة:
تقييم مرونة مفاصل القدم والكاحل.
*
فحص القوة العضلية:
اختبار قوة العضلات في القدم والساق.
*
الفحص العصبي:
للكشف عن أي علامات لضعف الأعصاب أو العضلات، مثل فقدان الإحساس أو ضعف ردود الفعل، وهو أمر حاسم لتحديد ما إذا كان هناك سبب عصبي كامن.
اختبار كتلة كولمان (Coleman Block Test)
يُعد اختبار كتلة كولمان أداة تشخيصية مهمة لتقييم مرونة تشوه القدم الجوفاء، خاصة ميلان الكعب للداخل (Hindfoot Varus).
*
كيفية الإجراء:
يُطلب من المريض الوقوف على كتل خشبية أو كتب بحيث تكون الحافة الجانبية للقدم (الكعب والجزء الخارجي من مقدمة القدم) على الكتل، بينما يتدلى الجزء الداخلي من مقدمة القدم (الرأس الأول للمشط) في الهواء.
*
النتائج:
*
إذا تصحح ميلان الكعب للداخل (Hindfoot Varus) إلى وضع محايد:
فهذا يشير إلى أن التشوه مرن (flexible deformity) وأن ميلان الكعب مدفوع بتشوه في مقدمة القدم (forefoot-driven hindfoot varus). هذا يعني أن المفصل تحت الكاحل لا يزال مرنًا ويمكن تصحيحه جراحيًا.
*
إذا لم يتصحح ميلان الكعب للداخل:
فهذا يشير إلى أن التشوه صلب (rigid deformity) أو أن ميلان الكعب ليس مدفوعًا بتشوه مقدمة القدم.
الفحوصات التصويرية
تُستخدم الأشعة السينية (X-rays) بشكل أساسي لتقييم بنية العظام وتحديد درجة التشوه:
*
الأشعة السينية الجانبية مع تحمل الوزن (Lateral Weight-Bearing Radiograph):
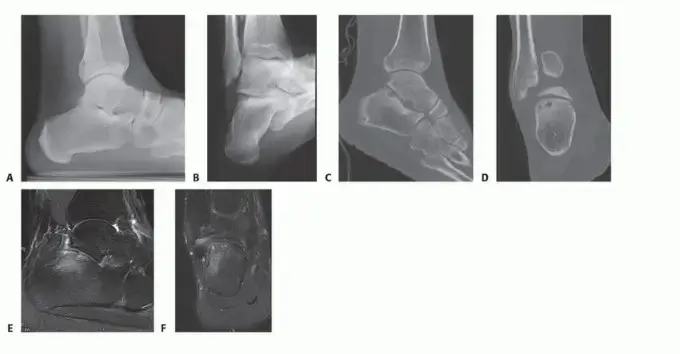
تُظهر درجة تقوس قوس القدم، زاوية ميلان عظم العقب (Calcaneal Pitch)، وزاوية ميري (Meary's Angle). في القدم الجوفاء، تكون زاوية ميلان العقب مرتفعة (أكثر من 30 درجة)، وقد تكون زاوية ميري غير طبيعية (انحراف الخط المستقيم بين عظم الكاحل والمشط الأول).

صورة بالأشعة السينية الجانبية للقدم توضح تقوسًا مفرطًا في القوس (القدم الجوفاء).
-
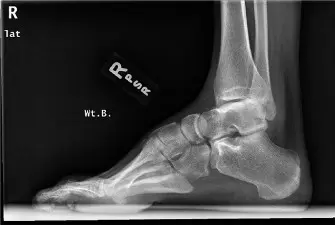
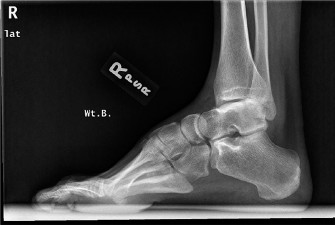
الأشعة السينية الأمامية الخلفية مع تحمل الوزن (AP Weight-Bearing Radiograph): تُظهر محاذاة عظام المشط وتقييم أي تشوهات في مقدمة القدم.
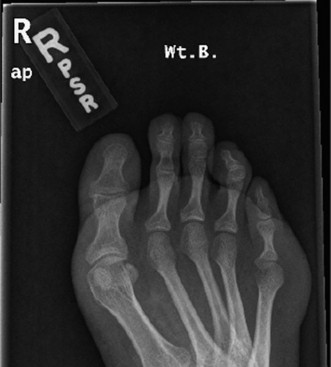
صورة بالأشعة السينية الأمامية الخلفية للقدم تظهر محاذاة العظام في حالة القدم الجوفاء.
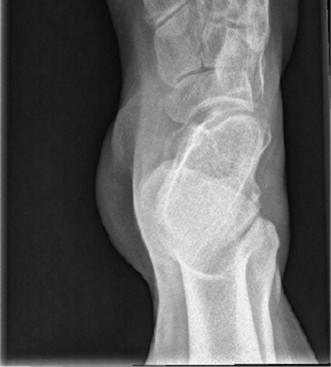
صورة إضافية بالأشعة السينية الأمامية الخلفية للقدم. -
الأشعة السينية المائلة (Oblique Radiographs): قد تُطلب لتقييم مفاصل معينة بشكل أفضل.
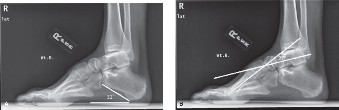
صورة بالأشعة السينية الجانبية للقدم توضح زاوية ميري غير الطبيعية وميلان العقب المرتفع في القدم الجوفاء.
فحوصات أخرى
- التصوير بالرنين المغناطيسي (MRI): قد يُطلب لتقييم الأنسجة الرخوة مثل الأوتار والأربطة، والكشف عن أي مشاكل عصبية أو أورام في النخاع الشوكي.
- التصوير المقطعي المحوسب (CT Scan): يوفر صورًا تفصيلية للعظام، وقد يكون مفيدًا في التخطيط الجراحي للحالات المعقدة.
- تخطيط كهربية العضل ودراسات توصيل الأعصاب (EMG/NCS): إذا اشتبه الطبيب في وجود سبب عصبي، يمكن لهذه الفحوصات تقييم وظيفة الأعصاب والعضلات.
من خلال هذه الفحوصات الشاملة، يستطيع الأستاذ الدكتور محمد هطيف تحديد التشخيص الدقيق للقدم الجوفاء وتطوير خطة علاجية مخصصة لكل مريض.
خيارات العلاج المتاحة للقدم الجوفاء
يعتمد علاج القدم الجوفاء على عدة عوامل، بما في ذلك شدة التشوه، مرونة القدم، عمر المريض، والأعراض التي يعاني منها. الهدف الرئيسي للعلاج هو تخفيف الألم، تحسين وظيفة القدم، ومنع تفاقم التشوه. يمكن تقسيم خيارات العلاج إلى تحفظية (غير جراحية) وجراحية.
العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي الخط الأول لمعظم حالات القدم الجوفاء، خاصة في المراحل المبكرة أو الحالات ذات التشوه المرن:
-
الأحذية المناسبة:
- اختيار أحذية واسعة وداعمة توفر مساحة كافية لأصابع القدم وتساعد على توزيع الضغط.
- تجنب الأحذية ذات الكعب العالي أو الضيقة التي تزيد من الضغط على مناطق معينة من القدم.
-
الدعامات وتقويم العظام (Orthotics/Braces):
- الفرشات الطبية المخصصة (Custom Orthotics): تُصمم خصيصًا لتوفير الدعم للقوس المرتفع، وتوزيع الضغط بشكل أفضل على القدم، وتخفيف الألم. يمكن أن تساعد في تصحيح بعض التشوهات المرنة.
- الجبائر الليلية أو جبائر الكاحل والقدم (AFO - Ankle-Foot Orthosis): قد تُستخدم لتثبيت القدم والكاحل، خاصة في حالات ضعف العضلات العصبية، ومنع تفاقم التشوه.
-
العلاج الطبيعي والتأهيل (Physical Therapy):
- تمارين الإطالة: تستهدف العضلات والأوتار المشدودة في القدم والساق، مثل وتر أخيل ولفافة القدم الأخمصية.
- تمارين التقوية: لتقوية العضلات الضعيفة وموازنة القوى العضلية حول القدم والكاحل، مما يساعد على تحسين الاستقرار.
- تمارين التوازن والتنسيق: لتحسين قدرة المريض على المشي والتوازن وتقليل خطر الالتواءات.
- العلاج اليدوي: قد يستخدم المعالج الطبيعي تقنيات يدوية لتحسين مرونة المفاصل.
-
إدارة الألم:
- الأدوية المضادة للالتهاب غير الستيرويدية (NSAIDs): لتخفيف الألم والالتهاب.
- حقن الكورتيزون: في حالات الألم الشديد والالتهاب الموضعي، ولكنها تستخدم بحذر.
-
تعديل النشاط:
- تجنب الأنشطة التي تزيد من الألم أو الضغط على القدم.
- الراحة الكافية وتطبيق الثلج لتقليل التورم والألم بعد النشاط.
العلاج الجراحي
يُعد التدخل الجراحي خيارًا للحالات التي لا تستجيب للعلاج التحفظي، أو عندما يكون التشوه شديدًا ويسبب ألمًا كبيرًا أو إعاقة وظيفية. يهدف العلاج الجراحي إلى تصحيح التشوه، موازنة قوى العضلات، وتخفيف الألم. يتم تصميم الجراحة بشكل فردي لكل مريض بناءً على طبيعة التشوه وسببه.
-
إجراءات الأنسجة الرخوة (Soft Tissue Procedures):
- إطالة الأوتار أو الأربطة (Tendon/Ligament Lengthening): لتقليل الشد في الأوتار والأربطة القصيرة التي تساهم في التشوه.
- نقل الأوتار (Tendon Transfers): يتم نقل وتر من عضلة قوية إلى عضلة ضعيفة لموازنة القوى العضلية حول القدم والكاحل، مما يساعد على تصحيح التشوه وتحسين وظيفة القدم. على سبيل المثال، قد يتم نقل وتر شظوي لتقوية عضلات القدم الداخلية.
- تحرير اللفافة الأخمصية (Plantar Fasciotomy): في حالات التهاب اللفافة الأخمصية الشديدة المرتبطة بالقدم الجوفاء.
-
إجراءات العظام (Bony Procedures - Osteotomies):
- قطع العظم الظهري للمشط الأول (Dorsiflexion Osteotomy of the First Ray): إذا كان المشط الأول منثنيًا بشكل مفرط نحو الأسفل (Plantarflexed First Ray)، يمكن إجراء قطع في العظم لرفعه. هذا يساعد على إعادة توزيع الوزن وتصحيح ميلان الكعب للداخل إذا كان مرنًا (كما يظهر في اختبار كولمان).
-
قطع عظم العقب مع إزاحة الكعب الجانبية (Calcaneal Osteotomy with Lateral Heel Slide):
يتم قطع عظم الكعب وإزاحته جانبيًا (نحو الخارج) لتصحيح ميلان الكعب للداخل (Hindfoot Varus) وتحسين محاذاة القدم. هذا الإجراء فعال جدًا في إعادة توزيع الضغط على الكعب.
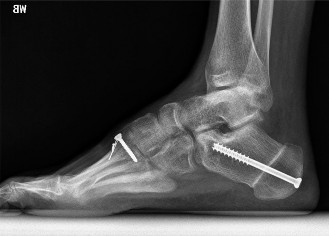
صورة توضيحية لقطع عظم العقب مع إزاحة الكعب الجانبية وقطع عظم المشط الأول الظهري لعلاج القدم الجوفاء. - قطع عظم منتصف القدم (Midfoot Osteotomies): قد تُجرى لتصحيح التشوهات في منتصف القدم، مثل إزالة جزء من العظم (Wedge Osteotomy) لإعادة تشكيل القوس.
-
دمج المفاصل (Arthrodesis/Fusion):
- في الحالات الشديدة، الصلبة، والمتقدمة من القدم الجوفاء، خاصة تلك التي تسبب ألمًا شديدًا ولا تستجيب للإجراءات الأخرى، قد يلجأ الجراح إلى دمج (تثبيت) بعض مفاصل القدم. هذا يزيل الألم الناتج عن حركة المفصل المتضرر ولكنه يقلل من مرونة القدم. من الأمثلة الشائعة دمج المفصل تحت الكاحل (Subtalar Fusion) أو دمج ثلاثي للمفاصل (Triple Arthrodesis).
الأستاذ الدكتور محمد هطيف في صنعاء يمتلك الخبرة اللازمة لتقييم كل حالة بعناية فائقة وتحديد أفضل خيار علاجي، سواء كان تحفظيًا أو جراحيًا، لضمان أفضل النتائج الممكنة للمرضى الذين يعانون من القدم الجوفاء وآلام الكاحل.
التعافي وإعادة التأهيل بعد علاج القدم الجوفاء
عملية التعافي وإعادة التأهيل جزء لا يتجزأ من خطة العلاج الشاملة للقدم الجوفاء، سواء بعد التدخل الجراحي أو كجزء من العلاج التحفظي. الهدف هو استعادة القوة، المرونة، التوازن، والوظيفة الكاملة للقدم والكاحل.
التعافي بعد الجراحة
إذا خضع المريض لعملية جراحية، فإن فترة التعافي الأولية تتضمن:
*
الجبس أو الجبيرة:
بعد الجراحة، يتم وضع القدم في جبس أو جبيرة (عادةً جبيرة غير متحملة للوزن) لمدة تتراوح من 6 إلى 12 أسبوعًا، اعتمادًا على نوع الجراحة ودرجة الشفاء.
*
عدم تحمل الوزن:
في معظم الحالات، يُطلب من المريض عدم تحميل الوزن على القدم المصابة لفترة معينة، وقد يستخدم العكازات أو المشاية.
*
إدارة الألم:
يتم وصف مسكنات الألم للتحكم في أي ألم بعد الجراحة.
*
رفع القدم:
يُنصح برفع القدم فوق مستوى القلب لتقليل التورم.
*
مراقبة الجرح:
متابعة الجرح الجراحي للتأكد من عدم وجود علامات للعدوى.
برامج إعادة التأهيل والعلاج الطبي
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك