القدم الجوفاء: دليل شامل للتشخيص والعلاج مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
القدم الجوفاء هي حالة تتميز بتقوس مفرط في قوس القدم الطولي، مما يؤدي إلى زيادة الضغط على الكعب ومشط القدم الجانبي، ويسبب الألم وعدم الاستقرار. يتضمن علاجها التحفظي استخدام تقويم العظام والعلاج الطبيعي، بينما قد تتطلب الحالات الشديدة تدخلًا جراحيًا لتصحيح التشوه واستعادة الوظيفة.
الخلاصة الطبية السريعة: القدم الجوفاء هي حالة تتميز بتقوس مفرط في قوس القدم الطولي، مما يؤدي إلى زيادة الضغط على الكعب ومشط القدم الجانبي، ويسبب الألم وعدم الاستقرار. يتضمن علاجها التحفظي استخدام تقويم العظام والعلاج الطبيعي، بينما قد تتطلب الحالات الشديدة تدخلًا جراحيًا لتصحيح التشوه واستعادة الوظيفة.
مقدمة عن القدم الجوفاء
تُعد القدم الجوفاء، والمعروفة أيضاً باسم القدم المقوسة، حالة شائعة في طب العظام تتميز بتقوس مفرط وغير طبيعي في القوس الطولي للقدم. على عكس القدم المسطحة، حيث يكون القوس منخفضاً أو غائباً، تتميز القدم الجوفاء بقوس عالٍ جداً، مما يؤدي إلى توزيع غير متساوٍ للوزن على القدم. هذا التوزيع الخاطئ للضغط يمكن أن يسبب ألماً شديداً، وعدم استقرار في الكاحل، وصعوبة في ارتداء الأحذية، وقد يؤثر بشكل كبير على جودة حياة المريض.
يمكن أن تكون القدم الجوفاء مرنة (قابلة للتصحيح يدوياً) أو صلبة (غير قابلة للتصحيح)، وقد تكون أحادية الجانب (في قدم واحدة) أو ثنائية الجانب (في كلتا القدمين). في كثير من الحالات، تكون القدم الجوفاء نتيجة لحالة عصبية كامنة، مثل مرض شاركو-ماري-توث (CMT)، أو قد تكون مجهولة السبب (بدون سبب واضح).
في هذا الدليل الشامل، سنستكشف كل جوانب القدم الجوفاء، بدءاً من التشريح الأساسي للقدم، مروراً بالأسباب والأعراض، وصولاً إلى أحدث طرق التشخيص والعلاج المتاحة. سنسلط الضوء على الخبرة المتميزة للأستاذ الدكتور محمد هطيف، الذي يُعد من أبرز جراحي العظام في صنعاء واليمن، في تشخيص وعلاج حالات القدم الجوفاء، مقدماً للمرضى رعاية متكاملة وحلولاً فعالة لاستعادة وظيفة القدم وتخفيف الألم.
التشريح الأساسي للقدم والقوس
لفهم القدم الجوفاء، من الضروري أولاً فهم التشريح الطبيعي للقدم وكيف يعمل القوس الطولي. تُعد القدم بنية معقدة تتكون من 26 عظمة، و33 مفصلاً، وأكثر من 100 رباط وعضلة وأوتار، تعمل كلها بتناغم لتوفير الدعم والثبات والمرونة اللازمة للمشي والجري والقفز.
يتكون القوس الطولي للقدم من جزأين رئيسيين: القوس الطولي الإنسي (الداخلي) والقوس الطولي الوحشي (الخارجي). القوس الإنسي هو الأكثر بروزاً والأعلى، ويمتد من عظم الكعب (العقب) إلى رؤوس مشط القدم الأول والثاني والثالث. أما القوس الوحشي فهو أقل ارتفاعاً ويمتد من عظم العقب إلى رؤوس مشط القدم الرابع والخامس.
تلعب العظام التالية دوراً محورياً في تكوين ودعم القوس:
*
عظم العقب (الكعب):
العظم الأكبر في القدم ويشكل قاعدة القوس الخلفية.
*
عظم الكاحل (السنبلة):
يقع فوق العقب ويرتبط بعظم الساق، وهو مفتاح حركة الكاحل.
*
العظم الزورقي والعظم الإسفيني والعظم المكعبي:
تشكل الجزء الأوسط من القوس.
*
عظام الأمشاط (الميتاتارسال):
تشكل الجزء الأمامي من القوس وترتبط بأصابع القدم.
بالإضافة إلى العظام، تلعب الأربطة والعضلات والأوتار دوراً حيوياً في الحفاظ على شكل القوس وامتصاص الصدمات. من أهم هذه الهياكل:
*
اللفافة الأخمصية (Plantar Fascia):
شريط سميك من النسيج الضام يمتد على طول باطن القدم، من الكعب إلى الأصابع، ويعمل كوتر شد طبيعي يحافظ على ارتفاع القوس.
*
الأوتار العضلية:
مثل وتر الظنبوب الخلفي (Tibialis Posterior)، وأوتار الشظية الطويلة والقصيرة (Peroneus Longus and Brevis)، وأوتار العضلات الباسطة والقابضة للأصابع، والتي توفر الدعم الديناميكي للقوس.
*
العضلات الجوهرية للقدم:
هي عضلات صغيرة تقع بالكامل داخل القدم وتلعب دوراً هاماً في تثبيت المفاصل والحفاظ على شكل القوس وتوازن الأصابع.
في حالة القدم الجوفاء، يحدث خلل في هذا التوازن التشريحي. يصبح القوس الطولي الإنسي مرتفعاً بشكل مفرط، مما يؤدي إلى زيادة زاوية ميلان العقب (Calcaneal Pitch Angle) وظهور تباعد في زاوية ميري (Meary's Angle) على الأشعة السينية. هذا الارتفاع المفرط يقلل من مساحة التلامس بين القدم والأرض، مما يركز الضغط على الكعب ورؤوس الأمشاط (خاصة الأول والخامس) وعلى الحافة الجانبية للقدم. هذا الضغط غير الطبيعي هو السبب الرئيسي للألم والتشوهات المصاحبة للقدم الجوفاء.
الأسباب وعوامل الخطر للقدم الجوفاء
تُعد القدم الجوفاء في معظم الحالات نتيجة لخلل عصبي عضلي كامن يؤثر على توازن العضلات في القدم والساق. فهم الأسباب الكامنة أمر بالغ الأهمية لتحديد خطة العلاج الأنسب. يمكن تصنيف أسباب القدم الجوفاء إلى عدة فئات رئيسية:
الأسباب العصبية العضلية
هذه هي الفئة الأكثر شيوعاً، وتشمل الحالات التي تؤثر على الأعصاب أو العضلات، مما يؤدي إلى ضعف أو تشنج عضلي غير متوازن يؤثر على شكل القدم.
*
مرض شاركو-ماري-توث (Charcot-Marie-Tooth Disease - CMT):
يُعد السبب العصبي الوراثي الأكثر شيوعاً للقدم الجوفاء. وهو اضطراب يؤثر على الأعصاب الطرفية، مما يسبب ضعفاً تدريجياً وضموراً في عضلات الساق والقدم، وفقداناً للإحساس. غالباً ما تكون القدم الجوفاء ثنائية الجانب ومتناظرة، وتتطور ببطء.
*
رنح فريدريش (Friedreich's Ataxia):
اضطراب عصبي وراثي آخر يؤثر على الحبل الشوكي والمخيخ والأعصاب الطرفية. يتميز بالرنح (فقدان التنسيق)، وصعوبة في الكلام، واعتلال عضلة القلب، بالإضافة إلى القدم الجوفاء وتشوهات العمود الفقري.
*
آفات الحبل الشوكي:
مثل متلازمة الحبل النخاعي المربوط (Tethered Cord Syndrome)، أو الأورام الشوكية، أو تشوهات العمود الفقري (Spinal Dysraphism) مثل السنسنة المشقوقة الخفية (Spina Bifida Occulta). هذه الحالات يمكن أن تسبب قدم جوفاء أحادية الجانب أو غير متناظرة، مما يتطلب تشخيصاً عاجلاً.
*
الشلل الدماغي (Cerebral Palsy):
خاصة الأنواع التشنجية، حيث يمكن أن يؤدي تشنج عضلات الساق والقدم إلى تشوه القدم الجوفاء.
*
شلل الأطفال (Poliomyelitis):
على الرغم من ندرته حالياً بفضل اللقاحات، إلا أنه كان سبباً معروفاً لضعف العضلات وتشوهات القدم، بما في ذلك القدم الجوفاء.
القدم الجوفاء مجهولة السبب (Idiopathic Cavus Foot)
في بعض الحالات، لا يمكن تحديد سبب عصبي عضلي واضح للقدم الجوفاء. تُعرف هذه الحالات بالقدم الجوفاء مجهولة السبب. يُعتقد أن جزءاً كبيراً من هذه الحالات قد يمثل أشكالاً خفيفة أو كامنة من مرض شاركو-ماري-توث، حيث تكون الأعراض العصبية دقيقة جداً بحيث لا يمكن اكتشافها سريرياً بدون فحوصات متخصصة مثل دراسات توصيل الأعصاب (Nerve Conduction Studies). غالباً ما تكون هذه الحالات ثنائية الجانب وتظهر في مرحلة الطفولة المتأخرة أو المراهقة.
الأسباب ما بعد الصدمة (Post-Traumatic)
يمكن أن تؤدي الإصابات الشديدة في القدم أو الكاحل، مثل الكسور غير الملتئمة أو إصابات الأربطة التي تسبب اختلالاً في مفاصل القدم، إلى تطور القدم الجوفاء. ومع ذلك، فإن هذا السبب أقل شيوعاً عادة ما يكون أحادي الجانب.
عوامل الخطر
- التاريخ العائلي: وجود تاريخ عائلي للقدم الجوفاء يزيد من خطر الإصابة، خاصة في حالات الأسباب الوراثية مثل مرض شاركو-ماري-توث.
- الحالات العصبية الكامنة: أي حالة تؤثر على الجهاز العصبي أو العضلات يمكن أن تزيد من خطر تطور القدم الجوفاء.
- العمر: غالباً ما تظهر القدم الجوفاء في مرحلة الطفولة المتأخرة أو المراهقة، وتتفاقم تدريجياً مع التقدم في العمر إذا لم يتم علاجها.
فهم السبب الكامن هو حجر الزاوية في خطة العلاج. يتميز الأستاذ الدكتور محمد هطيف بخبرة واسعة في تحديد الأسباب المعقدة للقدم الجوفاء من خلال تقييم شامل، مما يضمن تشخيصاً دقيقاً ويضع الأساس لعلاج فعال ومخصص لكل مريض في صنعاء.
الأعراض والعلامات الشائعة للقدم الجوفاء
تتراوح أعراض القدم الجوفاء من خفيفة إلى شديدة، وتتطور غالباً بشكل تدريجي. يمكن أن تؤثر هذه الأعراض بشكل كبير على قدرة المريض على المشي والوقوف وممارسة الأنشطة اليومية. من المهم التعرف على هذه العلامات لطلب المساعدة الطبية في الوقت المناسب.
الألم (Pain)
يُعد الألم العرض الأكثر شيوعاً وإزعاجاً لمرضى القدم الجوفاء. يمكن أن يظهر الألم في مناطق مختلفة من القدم:
*
التهاب اللفافة الأخمصية:
ألم حاد في الكعب أو على طول باطن القدم، خاصة في الصباح أو بعد فترات الراحة، بسبب الشد المفرط على اللفافة الأخمصية.
*
ألم مشط القدم (Metatarsalgia):
ألم تحت رؤوس الأمشاط (خاصة الأول والخامس)، حيث يتركز الضغط الزائد بسبب القوس المرتفع.
*
ألم الحافة الجانبية للقدم:
ناتج عن زيادة التحميل على الجانب الخارجي للقدم، والذي غالباً ما يترافق مع انحراف الكعب للداخل (القدم الجوفاء الكاحلية).
*
ألم الكاحل ومفاصل القدم الوسطى:
بسبب الإجهاد غير الطبيعي والتغيرات التنكسية المبكرة في المفاصل.
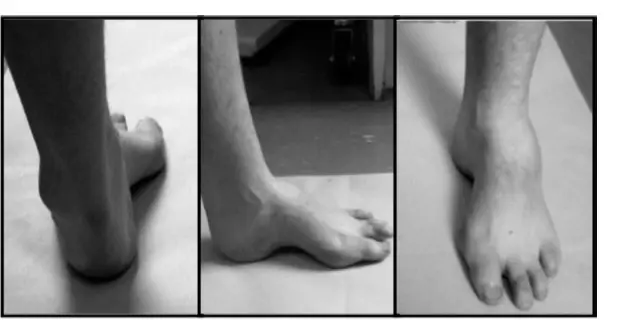
تشوهات القدم المرئية (Visible Foot Deformities)
تُعد التشوهات البصرية للقدم من العلامات المميزة للقدم الجوفاء:
*
القوس المرتفع بشكل واضح:
هو السمة الأساسية، حيث يظهر القوس الطولي الإنسي مرتفعاً بشكل ملحوظ عن الأرض.
*
أصابع القدم المخلبية (Claw Toes) أو المطرقة (Hammertoes):
انثناء مفرط في مفاصل الأصابع البعيدة (PIP و DIP) مع فرط بسط في المفصل المشطي السلامي (MTP). يحدث هذا بسبب ضعف العضلات الجوهرية للقدم وتغلب العضلات القابضة الخارجية.
*
انحراف الكعب للداخل (Hindfoot Varus):
الكعب يميل إلى الداخل، مما يزيد من الضغط على الجانب الخارجي للقدم ويزيد من عدم الاستقرار. يمكن ملاحظة ذلك من خلال "علامة نظرة خاطفة" (Peek-A-Boo Sign)، حيث يكون الجزء الإنسي من الكعب مرئياً من الأمام.
*
قدم أمامية منثنية أخمصياً (Plantarflexed Forefoot):
خاصة مشط القدم الأول، حيث يكون رأس مشط القدم الأول منخفضاً جداً مقارنة بالأمشاط الأخرى.
*
ساق اللقلق (Stork Leg Appearance):
في حالات مرض شاركو-ماري-توث، يظهر ضمور واضح في عضلات الساق السفلية (خاصة العضلات الشظوية)، مما يعطي الساق مظهراً نحيلاً يشبه ساق اللقلق.
مشاكل المشي والتوازن (Gait and Balance Issues)
- عدم استقرار الكاحل والتواءات متكررة: بسبب انحراف الكعب للداخل وزيادة التحميل على الأربطة الجانبية للكاحل، يكون المرضى أكثر عرضة للالتواءات المتكررة.
- صعوبة في ارتداء الأحذية: بسبب شكل القدم غير الطبيعي والأصابع المخلبية، يصعب العثور على أحذية مناسبة ومريحة.
- مشية غير طبيعية: قد يلاحظ المريض مشية متيبسة أو مشية رفع القدم (Steppage Gait) لتعويض ضعف العضلات الباسطة للكاحل.
- مشاكل في التوازن: القوس العالي يقلل من مساحة التلامس مع الأرض، مما يؤثر على التوازن ويزيد من خطر السقوط.
علامات جلدية (Skin Manifestations)
- تكون الكالو (Callosities): تظهر مناطق سميكة وصلبة من الجلد (الكالو) تحت رؤوس الأمشاط الأول والخامس وعلى طول الحافة الجانبية للقدم، بسبب نقاط الضغط المرتفعة.
الأعراض العصبية (Neurological Symptoms)
في الحالات المرتبطة بحالات عصبية كامنة، قد تظهر أعراض عصبية إضافية:
*
ضعف العضلات:
ضعف في عضلات الساق والقدم، خاصة العضلات الباسطة للكاحل والعضلات الشظوية.
*
فقدان الإحساس:
خدر أو تنميل في القدمين، غالباً ما يكون على شكل "قفاز وجورب".
*
غياب أو ضعف ردود الأفعال الوترية العميقة:
خاصة في الكاحلين.
من الضروري استشارة طبيب متخصص في العظام عند ملاحظة أي من هذه الأعراض. يمتلك الأستاذ الدكتور محمد هطيف في صنعاء الخبرة اللازمة لتقييم هذه الأعراض بدقة، وتحديد السبب الكامن، وتقديم خطة علاجية شاملة ومصممة خصيصاً لتخفيف الألم وتحسين وظيفة القدم.
التشخيص الدقيق للقدم الجوفاء
يتطلب التشخيص الدقيق للقدم الجوفاء تقييماً شاملاً يشمل التاريخ المرضي والفحص السريري الدقيق والفحوصات التصويرية. يهدف التشخيص إلى تحديد نوع القدم الجوفاء (مرنة أم صلبة)، وشدة التشوه، والأهم من ذلك، تحديد أي سبب عصبي كامن.
التاريخ المرضي (Medical History)
يبدأ الأستاذ الدكتور محمد هطيف بجمع معلومات مفصلة عن المريض، بما في ذلك:
*
بداية الأعراض وتطورها:
متى بدأت الأعراض؟ هل تتفاقم بمرور الوقت؟
*
الألم:
طبيعة الألم، موقعه، وما الذي يزيده أو يخففه.
*
مشاكل المشي والتوازن:
هل يواجه المريض صعوبة في المشي أو يلتوي كاحله بشكل متكرر؟
*
التاريخ العائلي:
هل يوجد أفراد آخرون في العائلة يعانون من القدم الجوفاء أو حالات عصبية؟
*
التاريخ العصبي:
أي مشاكل عصبية سابقة أو حالية.
*
أنواع الأحذية:
هل يواجه المريض صعوبة في العثور على أحذية مناسبة؟
الفحص السريري (Physical Examination)
يُعد الفحص السريري حجر الزاوية في تشخيص القدم الجوفاء، ويتضمن تقييمات متعددة:
-
المعاينة البصرية (Visual Inspection):
- القوس الطولي المرتفع: يتم تقييمه أثناء الوقوف والجلوس.
- أصابع القدم المخلبية/المطرقة: ملاحظة تشوه الأصابع.
- الكالو: تحديد أماكن تركز الضغط غير الطبيعي (تحت الأمشاط الأول والخامس، وعلى الحافة الجانبية).
- علامة نظرة خاطفة (Peek-A-Boo Sign): ملاحظة الجزء الإنسي من الكعب من الأمام، مما يشير إلى انحراف الكعب للداخل (varus).
- علامة هيلبينج (Helbing's Sign): انحراف وتر العرقوب (Achilles tendon) للداخل عند النظر من الخلف، مما يؤكد انحراف الكعب للداخل.
- ضمور العضلات: خاصة في عضلات الساق (مثل مظهر "ساق اللقلق" في مرض شاركو-ماري-توث).
-
تقييم المرونة مقابل الصلابة (Flexibility vs. Rigidity):
-
اختبار كتلة كولمان (Coleman Block Test):
هذا الاختبار حاسم لتحديد ما إذا كان انحراف الكعب للداخل (hindfoot varus) مرناً (ثانوياً لانثناء أخمصي في مشط القدم الأول) أم صلباً (تشوه أساسي في الكعب).
- كيفية إجراء الاختبار: يضع المريض قدمه على كتلة خشبية بسمك 1 سم، بحيث تكون الكتلة تحت الحافة الجانبية للقدم (من الكعب إلى رأس مشط القدم الخامس)، بينما يتدلى مشط القدم الأول بحرية.
-
التفسير:
- إذا تصحح انحراف الكعب للداخل إلى وضع محايد أو انحراف للخارج (valgus): فهذا يشير إلى أن التشوه مرن وينتج بشكل أساسي عن انثناء أخمصي في مشط القدم الأول. تصحيح مشط القدم الأول سيصحح الكعب.
- إذا لم يتصحح انحراف الكعب للداخل: فهذا يشير إلى تشوه صلب في الكعب يتطلب تدخلاً جراحياً مباشراً على عظم العقب.
- التصحيح السلبي للقدم الأمامية والخلفية: محاولة تصحيح التشوه يدوياً لتقييم مدى مرونته.
-
اختبار كتلة كولمان (Coleman Block Test):
هذا الاختبار حاسم لتحديد ما إذا كان انحراف الكعب للداخل (hindfoot varus) مرناً (ثانوياً لانثناء أخمصي في مشط القدم الأول) أم صلباً (تشوه أساسي في الكعب).
-
فحص نطاق الحركة (Range of Motion):
- الكاحل: تقييم مدى انثناء الكاحل الظهري (dorsiflexion).
- اختبار سيلفرسكيولد (Silfverskiöld Test): لتحديد ما إذا كان تيبس وتر العرقوب (Achilles tendon tightness) ناتجاً عن عضلة الساق السطحية (gastrocnemius) فقط أم يشمل عضلة الساق العميقة (soleus) أيضاً.
- المفاصل تحت الكاحل والوسطى: تقييم حركتها ومرونتها.
- المفصل المشطي السلامي الأول: لتقييم مدى انثناءه الظهري.
-
الفحص العصبي (Neurological Examination):
- قوة العضلات: تقييم قوة العضلات الباسطة للكاحل (Tibialis Anterior)، والعضلات الشظوية (Peroneals)، والعضلات الجوهرية للقدم (Intrinsic Foot Muscles).
- الإحساس: اختبار اللمس الخفيف والوخز والإحساس بالاهتزاز، للكشف عن أي فقدان للإحساس (مثل فقدان الإحساس على شكل "قفاز وجورب").
- ردود الأفعال الوترية العميقة: تقييم ردود الأفعال في الركبتين والكاحلين، حيث يمكن أن تكون غائبة أو ضعيفة في حالات مثل مرض شاركو-ماري-توث.
- التوازن والتنسيق: تقييم المشية والتوازن العام.
الفحوصات التصويرية (Imaging Studies)
-
الأشعة السينية للقدمين مع تحمل الوزن (Weight-Bearing Radiographs):
- ضرورية لتقييم العلاقات العظمية تحت الضغط الفسيولوجي.
-
الصور الأمامية الخلفية (AP)، الجانبية (Lateral)، والمائلة (Oblique):
تسمح بقياس الزوايا الرئيسية:
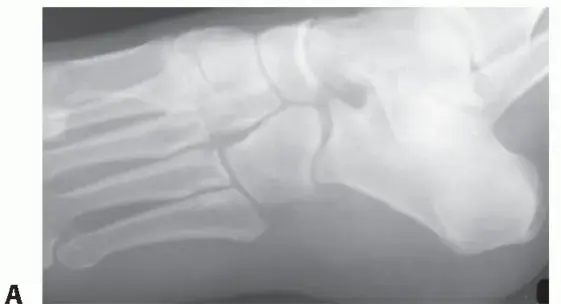
- زاوية ميري (Meary's Angle / Lateral Talo-First Metatarsal Angle): تقييم محاذاة عظم الكاحل ومشط القدم الأول. في القدم الجوفاء، غالباً ما تظهر زاوية ميري زيادة في الانحراف الظهري (dorsal apex angulation).
- زاوية ميلان العقب (Calcaneal Pitch Angle): تقييم درجة انثناء الكعب الأخمصي. في القدم الجوفاء الشائعة، تكون هذه الزاوية مرتفعة (الكعب أكثر عمودية).
- زاوية تغطية الكاحل-الزورقي (Talonavicular Coverage Angle): لتقييم الانحراف الجانبي للقدم الأمامية.
-
التصوير بالرنين المغناطيسي (MRI) للعمود الفقري:
- ضروري في حالات القدم الجوفاء التقدمية، خاصة إذا كانت أحادية الجانب أو غير متناظرة، أو في الأطفال.
- يساعد في استبعاد آفات الحبل الشوكي مثل الأورام، أو الحبل النخاعي المربوط، أو التكهف النخاعي.
-
دراسات تخطيط كهربية العضل وتوصيل الأعصاب (EMG/NCS):
- مفيدة لتأكيد تشخيص الاعتلال العصبي المحيطي، مثل مرض شاركو-ماري-توث.
- تساعد في التمييز بين أنواع الاعتلال العصبي (مثل الاعتلال العصبي المزيل للميالين CMT1 والاعتلال العصبي المحوري CMT2).
بفضل خبرته العميقة في تشخيص أمراض القدم والكاحل، يضمن الأستاذ الدكتور محمد هطيف في صنعاء تقييماً شاملاً لكل مريض، مما يؤدي إلى تشخيص دقيق وخطة علاجية مخصصة تتناسب مع احتياجات كل حالة.
خيارات العلاج المتاحة للقدم الجوفاء
يهدف علاج القدم الجوفاء إلى تخفيف الألم، وتحسين وظيفة القدم، واستعادة التوازن، ومنع تفاقم التشوه. تختلف خطة العلاج بناءً على سبب القدم الجوفاء، وشدة الأعراض، ومرونة أو صلابة التشوه، وعمر المريض. يقدم الأستاذ الدكتور محمد هطيف مجموعة واسعة من الخيارات العلاجية، بدءاً من التحفظية وصولاً إلى الجراحية المتقدمة.
العلاج التحفظي (Conservative Treatment)
يُعد العلاج التحفظي الخط الأول لمعظم حالات القدم الجوفاء، خاصة المرنة أو في المراحل المبكرة.
-
تقويم العظام المخصص (Custom Orthotics):
- تُصمم دعامات القدم المخصصة لتقديم الدعم للقوس المرتفع، وتوزيع الضغط بشكل أفضل على باطن القدم، وتخفيف الألم.
- يمكن أن تساعد في تصحيح انحراف الكعب للداخل في الحالات المرنة.
- يُعد اختيار التقويم المناسب أمراً حاسماً لنجاح العلاج.
-
الأحذية المناسبة (Appropriate Footwear):
- يُنصح بارتداء أحذية ذات مقدمة واسعة لاستيعاب أصابع القدم المخلبية، ونعل مبطن جيداً لامتصاص الصدمات، ودعم كافٍ للقوس.
- يجب تجنب الأحذية الضيقة أو ذات الكعب العالي.
-
العلاج الطبيعي وإعادة التأهيل (Physical Therapy and Rehabilitation):
- تمارين الإطالة: تستهدف الأوتار والعضلات المشدودة، مثل وتر العرقوب واللفافة الأخمصية وعضلات الساق الخلفية، لتحسين نطاق الحركة وتقليل التيبس.
- تمارين التقوية: لتقوية العضلات الضعيفة، مثل العضلات الباسطة للكاحل والعضلات الجوهرية للقدم، لتحسين التوازن والدعم.
- تدريب المشي والتوازن: لتحسين نمط المشية وتقليل خطر السقوط والتواءات الكاحل المتكررة.
- العلاج اليدوي: قد يساعد في تحسين مرونة المفاصل.
-
الأدوية (Medications):
- تُستخدم مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب المرتبطين بالتهاب اللفافة الأخمصية أو ألم مشط القدم.
- قد تُستخدم حقن الكورتيكوستيرويد في حالات الالتهاب الشديدة، ولكن بحذر.
-
المراقبة (Observation):
- في الأطفال الذين يعانون من قدم جوفاء مرنة، قد يوصي الأستاذ الدكتور محمد هطيف بالمراقبة الدورية لتقييم أي تطور أو تفاقم للتشوه.
العلاج الجراحي (Surgical Treatment)
يُعتبر التدخل الجراحي للقدم الجوفاء عندما يفشل العلاج التحفظي في تخفيف الألم أو تحسين الوظيفة، أو عندما يكون التشوه شديداً وصلباً ومتقدماً. يهدف الأستاذ الدكتور محمد هطيف من الجراحة إلى إنشاء قدم مستوية (plantigrade)، خالية من الألم قدر الإمكان، ووظيفية، وقادرة على استيعاب الأحذية العادية. تعتمد الجراحة على نوع التشوه ومكوناته.
تتضمن الإجراءات الجراحية الشائعة ما يلي:
أ. إجراءات الأنسجة الرخوة (Soft Tissue Procedures)
- تحرير اللفافة الأخمصية (Plantar Fascia Release): يتم تحرير جزء من اللفافة الأخمصية لتقليل الشد وتخفيف الألم وتحسين مرونة القوس.
- تطويل وتر العرقوب (Achilles Tendon Lengthening):
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك