الدليل الشامل لعلاج مسمار القدم الصلب واللين جراحيا
الخلاصة الطبية
مسمار القدم (الكالو) هو استجابة طبيعية للجلد نتيجة احتكاك وضغط ميكانيكي مستمر بسبب بروز عظمي تحته. ينقسم إلى صلب ولين. عندما تفشل العلاجات التحفظية، يعتبر التدخل الجراحي لاستئصال البروز العظمي المسبب للمشكلة أو دمج الأصابع هو الحل الجذري والنهائي لمنع تكرار الإصابة وتخفيف الألم.
الخلاصة الطبية السريعة: مسمار القدم (الكالو) هو استجابة طبيعية للجلد نتيجة احتكاك وضغط ميكانيكي مستمر بسبب بروز عظمي تحته. ينقسم إلى صلب ولين. عندما تفشل العلاجات التحفظية، يعتبر التدخل الجراحي لاستئصال البروز العظمي المسبب للمشكلة أو دمج الأصابع هو الحل الجذري والنهائي لمنع تكرار الإصابة وتخفيف الألم.
مقدمة شاملة عن مسمار القدم
يعاني الكثير من الأشخاص من آلام مبرحة في أقدامهم تعيق قدرتهم على المشي وممارسة حياتهم اليومية بشكل طبيعي، ومن أكثر هذه المشاكل شيوعا وإزعاجا هي الآفات الجلدية المفرطة التقرن، والتي تُعرف طبيا وشعبيا باسم مسمار القدم أو الكالو. يمثل مسمار القدم استجابة فسيولوجية طبيعية للجلد الخالي من الشعر استجابة لضغط ميكانيكي مرضي ومتكرر. في ممارسات جراحة العظام، لا يُنظر إلى هذه المشكلة على أنها مجرد مرض جلدي سطحي، بل هي في الأساس مشكلة عظمية هيكلية تتطلب فهما دقيقا للميكانيكا الحيوية للقدم.
تُصنف هذه الآفات في الممارسة السريرية إلى كيانين سريريين متميزين وهما مسمار القدم الصلب ومسمار القدم اللين. وعلى الرغم من أن الإدارة التحفظية والعلاجات غير الجراحية تظل هي النهج الأول في العلاج، إلا أن الآفات المستعصية والمتمردة على العلاج، والتي ترتبط بتشوهات عظمية هيكلية كامنة، تتطلب في كثير من الأحيان تدخلا جراحيا دقيقا.
المبدأ الأساسي في جراحة العظام لعلاج هذه الآفات هو التحديد الدقيق للبروز العظمي المسبب للمشكلة واستئصاله. إن الفشل في معالجة الانحشار العظمي الكامن يؤدي حتما إلى تكرار المشكلة، وشعور المريض بعدم الرضا، فضلا عن المضاعفات المحتملة مثل عدوى الأنسجة العميقة أو التقرحات المزمنة. يهدف هذا الدليل الطبي الشامل إلى تزويد المرضى بفهم عميق لحالتهم والخيارات الجراحية المتاحة لهم.
التشريح والميكانيكا الحيوية للقدم
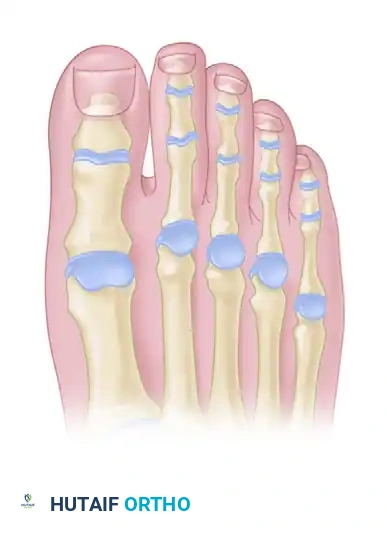
لفهم كيفية تكون مسمار القدم، يجب علينا أولا إلقاء نظرة على التشريح المعقد لأصابع القدم. تتكون أصابع القدم الصغرى (من الإصبع الثاني إلى الخامس) من ثلاث عظام صغيرة تسمى السُّلامَيات، وتتصل هذه العظام ببعضها البعض عن طريق مفاصل دقيقة. المفصل الأقرب للقدم يسمى المفصل بين السُّلامَيات القريب، والمفصل الأبعد يسمى المفصل بين السُّلامَيات البعيد.
في الحالة الطبيعية، تعمل هذه المفاصل بانسجام لتوفير التوازن والمرونة أثناء المشي. ولكن، عند ارتداء أحذية ضيقة أو غير مناسبة، أو عند وجود تشوهات خلقية أو مكتسبة في شكل الأصابع مثل إصبع القدم المطرقي أو المخلبي، يحدث اختلال في هذه الميكانيكا الحيوية. تبدأ العظام في الاحتكاك ببعضها البعض أو بالجلد المحيط بها، مما يولد ضغطا غير طبيعي. وكوسيلة دفاعية، يقوم الجلد بتكثيف طبقاته لتكوين درع واقٍ، وهو ما نعرفه بمسمار القدم.
أنواع مسمار القدم
تنقسم مسامير القدم بشكل رئيسي إلى نوعين، يختلف كل منهما في موقعه، طبيعته، وطريقة علاجه.
مسمار القدم الصلب
يظهر مسمار القدم الصلب عادة فوق الجزء العلوي أو الجانبي العلوي من المفصل بين السُّلامَيات القريب أو المفصل بين السُّلامَيات البعيد لأصابع القدم الصغرى. يتميز بكونه كتلة صلبة وجافة من الجلد الميت، وغالبا ما يكون له مركز صلب وعميق يشبه المسمار يضغط على الأعصاب الدقيقة مسببا ألما حادا.
يرتبط هذا النوع بشكل متكرر بتشوهات أصابع القدم مثل إصبع القدم المطرقي الثابت أو المرن، حيث تبرز اللقمة العظمية للسُّلامَى (نهاية العظمة) وتصطدم بالجزء العلوي الصلب من الحذاء، مما يؤدي إلى ضغط مستمر وتكون المسمار.
مسمار القدم اللين
مسمار القدم اللين هو آفة مؤلمة للغاية ومتقرحة تحدث بشكل حصري تقريبا داخل المسافات بين أصابع القدم، والأكثر شيوعا في المسافة الرابعة أي بين الإصبعين الرابع والخامس.
نظرا للبيئة الرطبة الطبيعية الموجودة بين أصابع القدم الناتجة عن التعرق، فإن الجلد السميك يمتص الرطوبة ويصبح طريا ومتهتكا، ومن هنا جاءت تسميته باللين. هذا النوع عرضة بشكل كبير للتقرح، وبمجرد حدوث التقرح، يسهل إصابته بالبكتيريا والفطريات الطبيعية الموجودة في تلك المنطقة، مما يسبب التهابات شديدة وألما لا يُحتمل.
الأسباب وعوامل الخطر
تتعدد الأسباب التي تؤدي إلى ظهور مسمار القدم، ولكنها تشترك جميعا في عامل واحد وهو الضغط والاحتكاك المستمر. تشمل الأسباب وعوامل الخطر ما يلي:
- الأحذية غير المناسبة حيث تعتبر الأحذية الضيقة من الأمام أو ذات الكعب العالي هي المتهم الأول، حيث تجبر الأصابع على التكدس والضغط على بعضها البعض.
- التشوهات العظمية مثل إصبع القدم المطرقي، إصبع القدم المخلبي، وتداخل الأصابع، والتي تجعل مناطق معينة من القدم أكثر بروزا وعرضة للاحتكاك.
- النتوءات العظمية وهي نمو عظمي زائد غير طبيعي يمكن أن يتكون نتيجة لالتهاب المفاصل أو الإصابات السابقة.
- طبيعة المشي غير السليمة حيث أن اختلال توزيع وزن الجسم أثناء المشي يمكن أن يركز الضغط على مناطق محددة من القدم.
- غياب الطبقة الدهنية الواقية مع التقدم في العمر، تقل سماكة الطبقة الدهنية الموجودة تحت الجلد في القدمين، مما يقلل من الحماية الطبيعية للعظام.
الأعراض والعلامات التحذيرية
يجب على المريض الانتباه إلى العلامات التحذيرية التي تدل على تطور مسمار القدم، والتي تتطلب استشارة طبية متخصصة. تشمل هذه الأعراض:
- ألم حاد أو موضعي عند ارتداء الأحذية أو أثناء المشي، يختفي عادة عند خلع الحذاء.
- تكون منطقة سميكة وقاسية من الجلد على شكل دائري أو مخروطي.
- جفاف وتقشر الجلد في منطقة الإصابة (في حالة المسمار الصلب).
- جلد أبيض، طري، ومتهتك بين الأصابع مع ألم شديد عند الملامسة (في حالة المسمار اللين).
- احمرار والتهاب حول المنطقة المصابة.
- تكون تقرحات مفتوحة أو خروج إفرازات، وهي علامة خطيرة تدل على وجود عدوى وتتطلب تدخلا طبيا فوريا.
التشخيص والتقييم الطبي
قبل الشروع في أي تدخل جراحي، يعتبر التقييم السريري والإشعاعي الشامل أمرا إلزاميا لضمان نجاح العلاج. يقوم جراح العظام المتخصص بإجراء فحص دقيق للقدم في وضعيات مختلفة.
يتم استخدام صور الأشعة السينية للقدم أثناء الوقوف وتحمل الوزن لتقييم المسافات المفصلية، طول السُّلامَيات، ووجود أي نتوءات عظمية. من الأخطاء الشائعة في التشخيص محاولة تقييم البروز العظمي في القدم غير المحملة بالوزن. على سبيل المثال، في حالة المسمار اللين، قد يبدو المسمار في وسط المسافة بين الأصابع عند فصلها يدويا، ولكن عند وقوف المريض وارتداء الحذاء، تتغير الميكانيكا الحيوية ويتبين أن المسمار يستقر فعليا فوق قاعدة عظمة الإصبع الرابع.
العلاج التحفظي قبل الجراحة
يعتبر العلاج التحفظي إلزاميا كخطوة أولى قبل التفكير في التدخل الجراحي، خاصة في حالة وجود تقرحات. يهدف العلاج التحفظي إلى تخفيف الضغط ومنع المضاعفات.
- تغيير الأحذية إلى أحذية واسعة من الأمام ومريحة لتقليل الضغط.
- استخدام الوسائد الواقية مثل وسائد السيليكون أو الصوف لفصل الأصابع وتقليل الاحتكاك.
- التحكم في الرطوبة والنظافة الشخصية، خاصة لمسمار القدم اللين، من خلال غسل المسافات بين الأصابع وتجفيفها جيدا، واستخدام المساحيق المضادة للفطريات والبكتيريا.
- علاج التقرحات باستخدام محاليل التجفيف والمضادات الحيوية الموضعية حتى يلتئم الجلد تماما.
هناك قاعدة جراحية حاسمة تنص على أنه لا ينبغي أبدا إجراء عملية جراحية عبر قرحة نشطة أو رطبة أو مصابة بعدوى بين الأصابع. إن خطر الإصابة بعدوى في الأنسجة العميقة أو التهاب العظم والنقي، وما يعقبه من احتمال بتر الإصبع، هو خطر مرتفع للغاية وغير مقبول.
العلاج الجراحي لمسمار القدم الصلب
عندما تفشل العلاجات التحفظية ويستمر الألم، يصبح التدخل الجراحي هو الحل الأمثل لتخفيف ضغط الأنسجة الرخوة عن طريق إزالة البروز العظمي الكامن تحتها.
التحضير قبل الجراحة
يجب إدارة توقعات المريض بشكل صارم فيما يتعلق بالتورم بعد الجراحة. الغلاف النسيجي الرخو لأصابع القدم الصغرى رقيق للغاية، ويفتقر إلى طبقة دهنية قوية لاستيعاب السوائل. ونتيجة لذلك، فإن التورم الحاد أو المزمن ليس له مكان يختبئ فيه. يستمر تضخم الإصبع بشكل متكرر لأسابيع أو حتى أشهر بعد الجراحة. إن إبلاغ المريض قبل الجراحة بهذه الفترة الممتدة من التورم أمر بالغ الأهمية لمنع سوء الفهم وعدم الرضا بعد العملية.
تقنية استئصال اللقمة العظمية
الهدف الأساسي من هذه الجراحة هو إزالة العظم البارز الذي يسبب الاحتكاك.
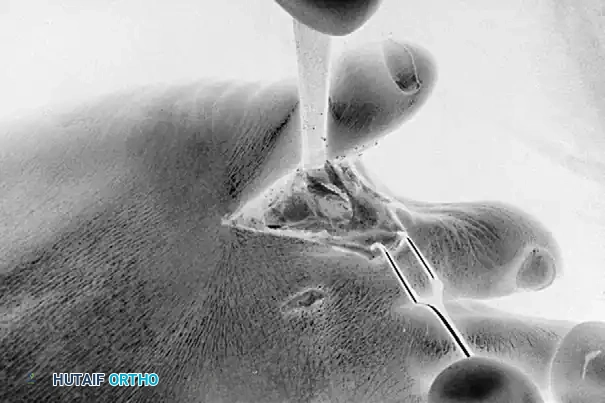
يتم إجراء العملية عادة تحت تأثير التخدير الموضعي باستخدام إحصار العصب للإصبع. يتم تطبيق عاصبة معقمة على قاعدة الإصبع لضمان مجال جراحي خالٍ من الدم. يتم عمل شق جراحي جانبي علوي لتجنب وضع الندبة الجراحية مباشرة فوق منطقة الضغط الأقصى للحذاء.
يتم كشف مفصل الإصبع، وباستخدام أدوات جراحية دقيقة مثل المنشار السهمي الصغير، يتم استئصال البروز العظمي من اللقمة الجانبية العلوية للسُّلامَى القريبة. يجب على الجراح أيضا الانتباه إلى الجانب المجاور من قاعدة السُّلامَى الوسطى وإزالة أي بروز مماثل لمنع الاحتكاك المتبادل.
من التحذيرات الجراحية الهامة أن الفحص البصري للمنطقة المستأصلة قد يكون خادعا. إن جس السرير الجراحي بالإصبع بعد إزالة البروز يكشف أكثر بكثير من مجرد النظر لتحديد اكتمال الإزالة. يجب على الجراح التأكد من عدم بقاء أي بروز عظمي على الإطلاق.
جراحة استئصال المفصل
في حالات التشوه الشديد أو مسامير القدم الصلبة المتكررة، قد يكون الاستئصال البسيط للقمة العظمية غير كافٍ. يعتبر استئصال رأس وعنق السُّلامَى القريبة بالكامل هو المعيار الذهبي للآفات المستعصية، حيث يمنع التكرار بشكل أكثر موثوقية.
الجانب السلبي لهذا النهج الجذري هو أنه يخلق حتما حالة من عدم الاستقرار في المفصل المستأصل، مما يؤدي إلى ما يُعرف بالإصبع المتدلي. تتم إدارة هذا عدم الاستقرار بعد الجراحة من خلال التثبيت الدقيق بالشريط اللاصق والجبائر. إذا اختار الجراح إجراء استئصال موضعي للقمة العظمية فقط، يجب إبلاغ المريض بوضوح بارتفاع خطر التكرار والحاجة المستقبلية المحتملة لجراحة استئصال المفصل الرسمية.
العلاج الجراحي لمسمار القدم اللين
إذا ظل مسمار القدم اللين مؤلما، أو تعرض لعدوى متكررة، أو تقرح على الرغم من الرعاية التحفظية الكافية، أو إذا سئم المريض من الصيانة اليومية المرهقة المطلوبة، فإن العلاج الجراحي يكون مبررا للغاية. يتطلب الحل الجراحي إزالة الانحشار العظمي الكامن، وغالبا ما يتم دمجه مع إجراء دمج جزئي للأصابع.
استئصال البروز العظمي بين الأصابع
يحدد موقع الآفة الجلدية الموقع الأساسي للاستئصال العظمي.
إذا كانت الآفة تقع أكثر على جانب الإصبع الخامس، يتم استئصال رأس وعنق السُّلامَى القريبة للإصبع الخامس. أما إذا كان مركز التقرح أو التقرن يقع أكثر على جانب الإصبع الرابع، فيتم استئصال التوهج الجانبي لقاعدة السُّلامَى القريبة الرابعة.

بعد الاستئصال الأولي، يجب على الجراح ضغط الإصبعين الرابع والخامس معا يدويا لمحاكاة قدم ترتدي حذاء وتحمل وزنا. يتم جس المسافة بين الأصابع بعمق لتحديد ما إذا كان هناك أي انحشار عظمي متبقي. إذا بدا الاستئصال غير كافٍ، يجب استئصال العظم المقابل أيضا.
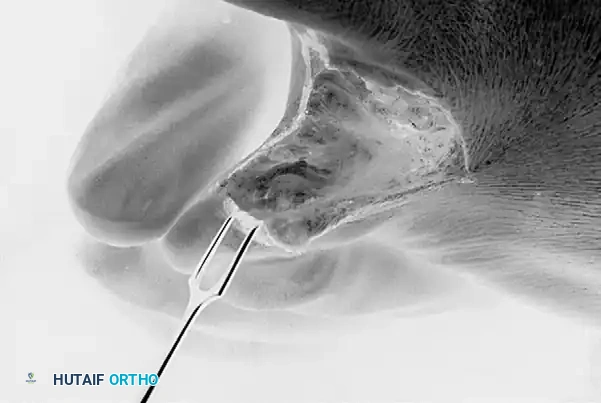
جراحة دمج الأصابع الجزئي
بالنسبة لمسامير القدم بين الأصابع المتكررة أو المستعصية للغاية، فإن الجمع بين الاستئصال العظمي والدمج الجزئي للأصابع يقضي على الاحتكاك بين الأصابع ويغير تشريح المسافة بين الأصابع بشكل دائم.
يتم استئصال أسطح الجلد المتقابلة للإصبعين الرابع والخامس بعناية لإنشاء أسِرَّة جلدية خام. من الاعتبارات التجميلية الهامة توجيه أطراف شق دمج الأصابع قليلا نحو الجانب السفلي للأصابع المجاورة. هذه التقنية الحاسمة تحافظ على جسر الجلد العلوي الطبيعي، مما يحافظ على الشق التجميلي الذي يراه المريض عند النظر إلى قدمه من الأعلى.
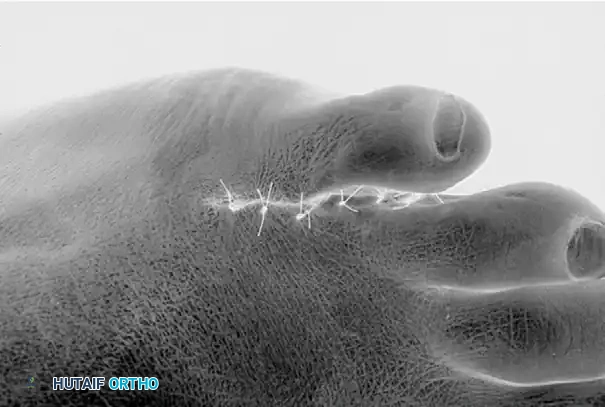
يتم إغلاق الشقوق الجراحية بغرز غير قابلة للامتصاص. إذا كانت هناك قرحة مزمنة ولكنها جافة وغير مصابة بالعدوى، فلا ينبغي إغلاق القرحة نفسها بشكل أولي. تلتئم القرح في هذه المنطقة بسرعة بمجرد إزالة الضغط العظمي الكامن. محاولة سحب الأنسجة المتهتكة والضعيفة معا بالغرز سيؤدي إلى تفكك الجرح.

التعافي وبروتوكول ما بعد الجراحة
تعتبر مرحلة ما بعد الجراحة حاسمة لضمان نجاح العملية ومنع المضاعفات. يختلف البروتوكول قليلا بين جراحة المسمار الصلب واللين.
التعافي من جراحة المسمار الصلب
بعد الجراحة مباشرة، يتم وضع ضمادة معقمة ضاغطة وسميكة، ويتم تجبير الإصبع في وضع محايد. يُسمح للمريض بتحمل الوزن حسب قدرته على التحمل باستخدام حذاء خشبي صلب خاص بعد الجراحة أو حذاء مخصص مع إزالة صندوق إصبع القدم الجانبي.
يتم ارتداء الضمادات الأولية المناسبة بشكل مستمر لمدة تتراوح بين ثلاثة إلى أربعة أسابيع للسماح بشفاء الأنسجة الرخوة. بعد إزالة الغرز، يتم إدارة الإصبع عن طريق التجبير بالشريط اللاصق وربطه بالإصبع المجاور لمدة ثلاثة إلى أربعة أسابيع إضافية للتخفيف من عدم الاستقرار. يمكن للمريض الانتقال إلى حذاء واسع من الأمام في غضون أربعة إلى ستة أسابيع، والتقدم إلى الأحذية العادية مع انحسار التورم.
التعافي من جراحة المسمار اللين
يتم تزيين الأصابع بشاش غير لاصق وغلاف ضاغط خفيف، يثبتها في وضع الدمج المناسب. يتم الحفاظ على الضمادة الأولية لمدة ثلاثة أسابيع مع استخدام حذاء صلب بعد الجراحة للحد من تمدد مقدمة القدم أثناء المشي.
بعد إزالة الغرز، يتم ربط الأصابع معا بشكل فضفاض مع وضع كمية صغيرة من صوف الضأن بين الأجزاء البعيدة غير المدمجة من الأصابع لمنع تراكم الرطوبة. يستمر هذا الربط لمدة ثلاثة أسابيع إضافية. يُنصح المرضى باستخدام أحذية ذات صندوق أمامي واسع لمنع الضغط الجانبي على مقدمة القدم، والذي قد يضغط على موقع الدمج أو يثير آفات جديدة على الأصابع المجاورة.
نصائح للوقاية من تكرار الإصابة
الوقاية خير من العلاج، وحتى بعد نجاح الجراحة، يجب على المريض اتباع إرشادات معينة لضمان عدم عودة المشكلة في أصابع أخرى:
- الاستثمار في أحذية طبية مريحة ذات مقدمة واسعة تسمح للأصابع بالحركة بحرية دون تداخل.
- تجنب الأحذية ذات الكعب العالي التي تدفع وزن الجسم بالكامل نحو مقدمة القدم.
- استخدام فواصل الأصابع المصنوعة من السيليكون إذا كان هناك ميل طبيعي لتداخل الأصابع.
- الحفاظ على نظافة وجفاف القدمين بشكل يومي لمنع تكون مسامير القدم اللينة.
- المتابعة الدورية مع طبيب العظام عند الشعور بأي ألم أو بداية تكون مناطق جلدية سميكة.
الأسئلة الشائعة
ما هو الفرق بين مسمار القدم والثؤلول
يخلط الكثيرون بين مسمار القدم (الكالو) والثؤلول الأخمصي. مسمار القدم ينتج عن ضغط واحتكاك ميكانيكي بسبب بروز عظمي، ولا يكون معديا. أما الثؤلول فهو عدوى فيروسية تصيب الجلد، ويمكن أن ينتقل من شخص لآخر أو من مكان لآخر في نفس القدم، ويتميز بوجود نقاط سوداء صغيرة في وسطه تمثل أوعية دموية متخثرة.
متى يجب اللجوء إلى الجراحة
يُنصح بالتدخل الجراحي عندما تفشل جميع العلاجات التحفظية المتاحة مثل تغيير الأحذية، استخدام الوسائد الواقية، والعناية الطبية بالقدم، في تخفيف الألم. كما تعتبر الجراحة ضرورية في حالات التقرحات المتكررة، أو وجود تشوهات عظمية واضحة مثل إصبع القدم المطرقي الذي يسبب ضغطا مستمرا ومؤلما يمنع المريض من ممارسة حياته الطبيعية.
مدة الشفاء بعد عملية مسمار القدم
تختلف مدة الشفاء بناء على نوع الإجراء الجراحي. بشكل عام، يستغرق التئام الجرح الأولي حوالي أسبوعين إلى ثلاثة أسابيع. ومع ذلك، فإن الشفاء التام للأنسجة الداخلية واختفاء التورم قد يستغرق من ستة أسابيع إلى عدة أشهر. الالتزام بتعليمات الطبيب وارتداء الحذاء الطبي يسرع من عملية الشفاء.
هل الجراحة مؤلمة
تُجرى الجراحة تحت تأثير التخدير الموضعي، مما يعني أن المريض لن يشعر بأي ألم أثناء العملية. بعد زوال التخدير، من الطبيعي الشعور ببعض الألم والانزعاج، والذي يمكن السيطرة عليه بفعالية باستخدام مسكنات الألم الموصوفة من قبل الطبيب والالتزام برفع القدم لتقليل التورم.
احتمالية عودة مسمار القدم بعد الجراحة
إذا تم إجراء الجراحة بشكل صحيح وتضمنت إزالة البروز العظمي المسبب للمشكلة (وليس فقط إزالة الجلد الميت)، فإن احتمالية عودة مسمار القدم في نفس المكان تكون نادرة جدا. ومع ذلك، إذا استمر المريض في ارتداء أحذية ضيقة وغير مناسبة، فقد تظهر مسامير قدم جديدة في مناطق أخرى من القدم.
التورم بعد الجراحة ومتى يختفي
التورم هو جزء طبيعي ومتوقع جدا من عملية الشفاء، خاصة في أصابع القدم حيث تكون الأنسجة الرخوة رقيقة جدا. قد يستمر تضخم الإصبع لعدة أسابيع أو حتى أشهر. رفع القدم المستمر في الأسابيع الأولى واستخدام الضمادات الضاغطة الموصوفة يساعد في تقليل هذا التورم تدريجيا.
نوع التخدير المستخدم في العملية
في الغالبية العظمى من الحالات، يتم استخدام التخدير الموضعي عن طريق حقن مادة مخدرة في قاعدة الإصبع المصاب (إحصار العصب الرقمي). هذا الإجراء آمن جدا ويسمح للمريض بالعودة إلى المنزل في نفس يوم الجراحة دون الحاجة إلى التخدير العام ومخاطره.
متى يمكن العودة لارتداء الأحذية العادية
يجب على المريض ارتداء حذاء طبي صلب مخصص لفترة تتراوح بين ثلاثة إلى أربعة أسابيع بعد الجراحة. بعد ذلك، وبناء على تقييم الطبيب، يمكن الانتقال تدريجيا إلى ارتداء أحذية رياضية أو أحذية واسعة ومريحة. العودة لارتداء الأحذية الضيقة أو ذات الكعب العالي يجب تجنبها لفترات أطول لمنع المضاعفات.
التعامل مع تقرحات مسمار القدم اللين
تقرحات مسمار القدم اللين خطيرة ويجب ألا تُهمل
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك