الدليل الشامل لعلاج متلازمة هاغلوند والتهاب الجراب خلف العقب
الخلاصة الطبية
متلازمة هاغلوند هي بروز عظمي في الجزء الخلفي من كعب القدم يؤدي إلى التهاب الجراب خلف العقب ووتر أخيل. يبدأ العلاج بتغيير الأحذية والعلاج الطبيعي، وفي الحالات المتقدمة يتم اللجوء إلى الجراحة لإزالة البروز العظمي وإصلاح الوتر المتضرر لضمان الشفاء التام واستعادة الحركة الطبيعية.
الخلاصة الطبية السريعة: متلازمة هاغلوند هي بروز عظمي في الجزء الخلفي من كعب القدم يؤدي إلى التهاب الجراب خلف العقب ووتر أخيل. يبدأ العلاج بتغيير الأحذية والعلاج الطبيعي، وفي الحالات المتقدمة يتم اللجوء إلى الجراحة لإزالة البروز العظمي وإصلاح الوتر المتضرر لضمان الشفاء التام واستعادة الحركة الطبيعية.
مقدمة شاملة حول متلازمة هاغلوند
يعاني الكثير من الأشخاص، وخاصة النساء في مقتبل العمر، من آلام مزعجة في الجزء الخلفي من الكعب، والتي تتفاقم عند ارتداء أنواع معينة من الأحذية. تُعرف هذه الحالة طبياً باسم متلازمة هاغلوند، وتُسمى في الأوساط العامة بنتوء الحذاء أو بروز الكعب. يمثل هذا المرض تحدياً يومياً يؤثر على جودة الحياة، حيث يجمع بين ثلاثة مشاكل أساسية تحدث في وقت واحد وهي بروز عظمي غير طبيعي في الجزء الخلفي العلوي من عظمة الكعب، والتهاب الجراب خلف العقب، والتهاب الجراب السطحي لوتر أخيل.
إن فهم هذه الحالة المعقدة يتطلب إدراكاً دقيقاً لكيفية تفاعل العظام والأوتار والأنسجة الرخوة في منطقة الكعب. صُمم هذا الدليل الطبي الشامل ليكون المرجع الأوثق والأكثر تفصيلاً للمرضى في جميع أنحاء الوطن العربي، حيث نأخذك في رحلة متكاملة تبدأ من فهم طبيعة جسمك، مروراً بالأسباب والأعراض، وصولاً إلى أحدث ما توصل إليه الطب في مجالات التشخيص، العلاج التحفظي، والتدخلات الجراحية المتقدمة.
التشريح الدقيق لمنطقة الكعب ووتر أخيل
لفهم كيف تتطور متلازمة هاغلوند، يجب علينا أولاً أن نلقي نظرة مبسطة ولكن دقيقة على التركيب التشريحي الرائع للجزء الخلفي من القدم. يعتبر وتر أخيل أقوى وأكبر وتر في جسم الإنسان، وهو المسؤول الأساسي عن قدرتنا على المشي، الجري، والقفز.
طبيعة وتر أخيل
على عكس العديد من الأوتار الأخرى في الجسم، لا يمتلك وتر أخيل غمداً زلالياً حقيقياً يحيط به. بدلاً من ذلك، يُغلف الوتر بطبقة رقيقة تُعرف باسم مجاور الوتر، وهي المسؤولة عن تزويده بالتروية الدموية اللازمة. توجد منطقة حرجة تقع على بُعد سنتيمترين إلى ستة سنتيمترات أعلى نقطة اتصال الوتر بعظمة الكعب، وتتميز بضعف التروية الدموية فيها، مما يجعلها عرضة للإصابات والالتهابات المزمنة.
دور الجراب الزلالي في القدم
عند نقطة اتصال وتر أخيل بعظمة الكعب، توجد أكياس صغيرة مملوءة بالسائل تُسمى الجراب. تعمل هذه الأكياس كوسائد لتقليل الاحتكاك بين العظام والأوتار والجلد. في هذه المنطقة، نجد نوعين رئيسيين من الجراب يتحكمان في الحالة المرضية:
- الجراب خلف العقب وهو جراب طبيعي وأساسي يوجد بين الجزء الأمامي من وتر أخيل والجزء الخلفي العلوي من عظمة الكعب. وظيفته الحيوية هي تقليل الاحتكاك وحماية الوتر أثناء حركة رفع القدم للأعلى.
- الجراب السطحي أمام الوتر وهو جراب مكتسب يتكون بين الجزء الخلفي لوتر أخيل والجلد المغطي له. تشير الدراسات التشريحية إلى أن هذا الجراب يتواجد لدى نصف الأشخاص تقريباً، ويتكون بشكل أساسي كرد فعل فسيولوجي طبيعي نتيجة الاحتكاك الخارجي المزمن، مثل احتكاك الحذاء القاسي بالجلد.
أسباب وعوامل خطر الإصابة بمتلازمة هاغلوند
تعتبر متلازمة هاغلوند في جوهرها مشكلة ميكانيكية حيوية. تحدث هذه الحالة عندما تتضافر عوامل الضغط الخارجي مع التكوين التشريحي للقدم لتوليد التهاب مزمن.
الضغط الميكانيكي والاحتكاك المزمن
السبب الرئيسي والأكثر شيوعاً هو الاحتكاك المزمن الناتج عن ارتداء الأحذية ذات الجزء الخلفي القاسي. عندما يضغط الحذاء الصلب على الكعب، فإنه يحصر الجراب السطحي، ووتر أخيل، والجراب خلف العقب ضد البروز العظمي لعظمة الكعب. هذا الاحتكاك المتكرر والرضوض الدقيقة المستمرة تؤدي إلى حلقة مفرغة من الالتهاب المزمن، تضخم الجراب، وفي النهاية تدهور وتكلس في منطقة اتصال وتر أخيل بالعظم.
الفئات الأكثر عرضة للإصابة
من الناحية الديموغرافية، تظهر هذه المشكلة بشكل متكرر ومكثف لدى الشابات في العشرينيات والثلاثينيات من العمر. يرتبط هذا الانتشار ارتباطاً وثيقاً وعميقاً باستخدام الأحذية المقيدة وذات الكعوب الصلبة، مثل الأحذية الرسمية وأحذية الكعب العالي التي تزيد من الضغط الميكانيكي على مؤخرة الكعب.
العوامل التشريحية المساعدة
بعض الأشخاص يولدون بتركيب تشريحي يجعلهم أكثر عرضة للإصابة، مثل وجود قوس قدم مرتفع جداً، أو قصر وشد مزمن في وتر أخيل وعضلات الساق الخلفية. هذه العوامل تزيد من زاوية احتكاك الوتر بعظمة الكعب أثناء المشي، مما يسرع من ظهور الأعراض.
الأعراض السريرية لبروز الكعب
تتطور أعراض متلازمة هاغلوند والتهاب الجراب خلف العقب بشكل تدريجي، وغالباً ما يتجاهلها المريض في المراحل الأولى معتقداً أنها مجرد إرهاق عابر. تشمل الأعراض الأكثر شيوعاً ما يلي:
الألم والالتهاب الموضعي
يشتكي المريض عادة من ألم ملحوظ في الجزء الخلفي من الكعب. يتفاقم هذا الألم بشكل كبير عند المشي، الجري، أو بمجرد ارتداء أحذية مغلقة من الخلف. قد يلاحظ المريض أيضاً احمراراً وتورماً موضعياً، وارتفاعاً طفيفاً في حرارة الجلد في منطقة الكعب نتيجة الالتهاب النشط.
البروز العظمي الواضح
عند الفحص الذاتي، يمكن للمريض الشعور ببروز عظمي صلب ومؤلم عند اللمس في الجزء الخلفي الجانبي من الكعب. هذا البروز هو ما يعطي الحالة اسمها الشعبي نتوء الحذاء.
طبيعة وموقع الألم
يكون الألم عادة متمركزاً في المنطقة الأمامية لوتر أخيل وليس في نسيج الوتر نفسه. يمكن للطبيب تحفيز هذا الألم في العيادة من خلال اختبار الضغط بإصبعين على منطقة الجراب خلف العقب. ومع ذلك، في الحالات المتقدمة التي يصاحبها اعتلال مزمن في الوتر، قد تتداخل هذه الأعراض ويصبح الألم منتشراً في كامل المنطقة.
التشخيص والتقييم الطبي الشامل
يعد التفريق بين متلازمة هاغلوند النقية المصحوبة بالتهاب الجراب، وبين الاعتلال المتقدم والمزمن لوتر أخيل أمراً بالغ الأهمية لتحديد خطة العلاج وتوقع فرص الشفاء. أثبتت الدراسات الطبية أن المرضى الذين يعانون من التهاب الجراب المعزول يحققون معدلات رضا أعلى ووقتاً أقصر للتعافي مقارنة بأولئك الذين يحتاجون إلى تنظيف جراحي واسع لترميم وتر أخيل.
الفحص السريري في العيادة
يبدأ التشخيص باستماع الطبيب لتاريخك المرضي بدقة، يليه فحص دقيق للقدم والكعب. سيقوم الطبيب بتقييم نطاق الحركة، وتحديد نقاط الألم الدقيقة، وفحص قوة عضلات الساق، بالإضافة إلى تقييم نوعية الأحذية التي ترتديها عادة.
التصوير الإشعاعي الدقيق
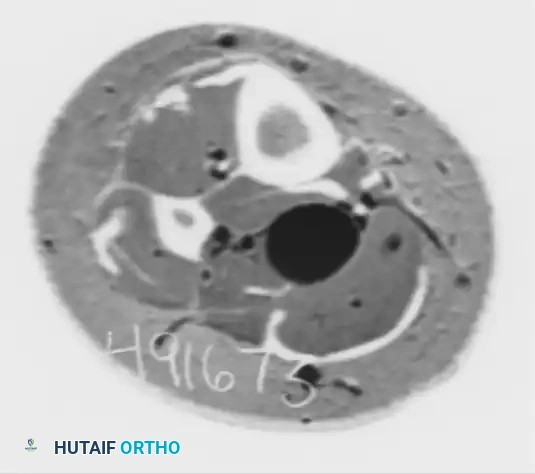
تعتبر صور الأشعة السينية بوضعية الوقوف وتحمل الوزن إجراءً إلزامياً وأساسياً. من خلال الصورة الجانبية، يقوم الجراح بتقييم عدة مؤشرات طبية هامة:
* زاوية فاولر فيليب حيث يشير قياس الزاوية إذا كان أكبر من خمسة وسبعين درجة إلى وجود بروز عظمي خلفي علوي مرضي يحتاج إلى تدخل.
* خطوط الميل المتوازية وهي مؤشر تشريحي أكثر موثوقية يوضح مدى امتداد البروز العظمي فوق المستويات الطبيعية لعظمة الكعب.
* التكلس داخل الوتر والذي يشير ظهوره في الأشعة إلى وجود اعتلال تنكسي مزمن في الوتر، وهو عامل حاسم يحدد مدى التدخل الجراحي المطلوب لتنظيف الوتر.
التصوير بالرنين المغناطيسي
يُوصى بشدة بإجراء فحص التصوير بالرنين المغناطيسي إذا اشتبه الجراح في وجود تدهور أو تمزق داخلي كبير في مادة وتر أخيل. هذا الفحص المتطور يمنح الطبيب صورة ثلاثية الأبعاد للأنسجة الرخوة، ويحدد ما إذا كانت الجراحة ستتطلب فصل الوتر، تنظيفه، أو حتى تعزيزه باستخدام أوتار أخرى من القدم.
الخيارات العلاجية التحفظية بدون جراحة
من الأخبار السارة للمرضى أن الجراحة نادراً ما تكون الخيار الأول للعلاج. في الغالبية العظمى من الحالات، يمكن السيطرة على الأعراض وتخفيف الألم من خلال الالتزام بخطة علاج تحفظية متكاملة. يُنصح بتطبيق هذه الإجراءات لمدة تتراوح بين ثلاثة إلى ستة أشهر قبل التفكير في أي تدخل جراحي.
تعديل نمط الأحذية
الخطوة الأولى والأهم هي إزالة المسبب الرئيسي للاحتكاك. يُنصح بالانتقال فوراً إلى ارتداء الأحذية المفتوحة من الخلف أو الأحذية ذات الكعب اللين جداً. تجنب تماماً الأحذية الرسمية القاسية وأحذية الكعب العالي خلال فترة العلاج.
استخدام الوسائد والدعامات
يمكن استخدام وسائد رفع الكعب المصنوعة من السيليكون داخل الحذاء. تعمل هذه الوسائد على ثني الكاحل قليلاً للأسفل، مما يقلل الشد على وتر أخيل ويخفف الضغط داخل المسافة خلف العقب، مما يمنح الجراب الملتهب فرصة للشفاء.
الأدوية والعلاج الطبيعي
تساعد الأدوية المضادة للالتهابات غير الستيرويدية في تقليل التورم والألم. يتزامن ذلك مع جلسات علاج طبيعي متخصصة تركز على إطالة وتر أخيل وعضلات الساق برفق، بالإضافة إلى استخدام تقنيات الموجات فوق الصوتية والكمادات الباردة لتقليل الالتهاب الموضعي.
التدخل الجراحي استئصال البروز العظمي والجراب
يشار إلى التدخل الجراحي بشكل صارم فقط بعد استنفاد كافة التدابير التحفظية وفشلها في تخفيف الأعراض بعد التزام المريض بها لعدة أشهر. تعتبر التقنية الجراحية التالية هي المعيار الذهبي المعتمد عالمياً لمعالجة متلازمة هاغلوند.
التحضير والتخدير
يمكن إجراء العملية تحت تأثير التخدير العام، أو باستخدام التخدير الموضعي الإقليمي في منطقة الركبة مصحوباً بمهدئ وريدي لضمان راحة المريض. يوضع المريض على بطنه، ويتم استخدام عاصبة طبية حول الفخذ أو الساق لمنع تدفق الدم مؤقتاً وتوفير مجال جراحي واضح ونظيف.
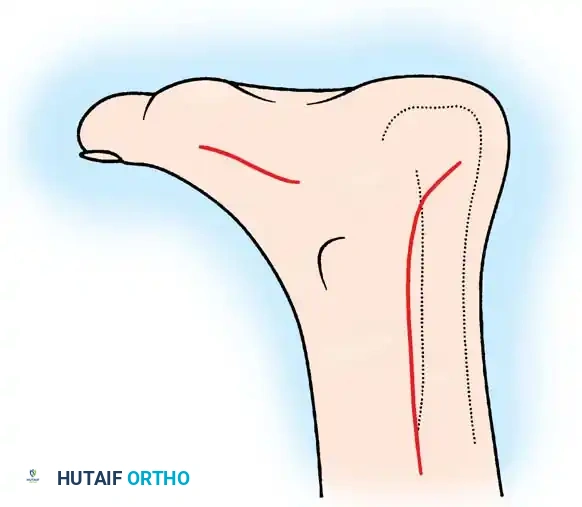
النهج الجراحي والشق الطبي
يقوم الجراح بإجراء شق طولي جانبي يبعد حوالي سنتيمتر واحد عن الحافة الجانبية لوتر أخيل. يمتد هذا الشق من أعلى نقطة البروز العظمي نزولاً إلى أسفل الكعب. الالتزام الصارم بالنهج الجانبي يجنب الجراح المساس بالحزمة العصبية الدموية الموجودة في الجهة الداخلية للقدم. ومع ذلك، يتطلب الأمر تشريحاً سطحياً دقيقاً جداً لتحديد وحماية العصب الربلي الذي يعبر المنطقة.
كشف العظام وإزالة البروز
يتم ثني مفصل الكاحل للأسفل لتقليل التوتر والشد على وتر أخيل. يقوم الجراح بإبعاد الأنسجة برفق للوصول إلى العظم دون الحاجة لرفع الوتر من مكانه في معظم الحالات. باستخدام منشار جراحي دقيق أو إزميل عريض وحاد، يتم استئصال الجزء العلوي البارز من عظمة الكعب وهو ما يمثل آفة هاغلوند.
من أسرار نجاح هذه الجراحة هو الاستئصال السخي والكافي للعظم، حيث أن السبب الأكثر شيوعاً لفشل العملية هو عدم إزالة البروز العظمي بشكل كامل. يجب أن يكون القطع النهائي مائلاً وناعماً، دون ترك أي حواف حادة قد تعود لاحتكاك الوتر وإيذائه مستقبلاً. يترافق ذلك مع استئصال كامل للجراب خلف العقب الملتهب.
معالجة التكلس داخل الوتر
إذا أظهرت الفحوصات وجود مناطق متكلسة داخل مادة الوتر نفسه، يضطر الجراح إلى شق الوتر طولياً للوصول إلى الأنسجة التالفة. يتم استئصال الوتر المتدهور والمتكلس بدقة متناهية. بعد التنظيف، يُعاد خياطة الوتر باستخدام خيوط طبية شديدة التحمل وغير قابلة للامتصاص، مع استخدام خطاطيف خياطة خاصة لإعادة تثبيت أي جزء تم رفعه من الوتر إلى مكانه الأصلي على عظمة الكعب.
الجراحة المتقدمة نقل وتر العضلة المثنية الطويلة
في الحالات المزمنة والشديدة من متلازمة هاغلوند التي يصاحبها اعتلال وتنكس شديد في وتر أخيل، قد يجد الجراح نفسه مضطراً لإزالة أكثر من نصف نسيج وتر أخيل للوصول إلى حواف نسيجية صحية وسليمة. في مثل هذه السيناريوهات المعقدة، يصبح ما تبقى من وتر أخيل غير كافٍ ميكانيكياً لتحمل وزن الجسم، وتصبح عملية التعزيز ضرورية وحتمية لمنع حدوث تمزق كارثي للوتر بعد العملية ولإستعادة قوة دفع القدم.
يعتبر وتر العضلة المثنية الطويلة لإبهام القدم المرشح المثالي لعملية النقل والتعزيز، وذلك بسبب قربه التشريحي، ونمط انقباضه المتوافق مع وتر أخيل، وقوته العضلية الممتازة.
خطوات حصاد وتوجيه الوتر البديل

تبدأ العملية بإجراء شق طولي على طول القوس الداخلي للقدم لكشف اللفافة الأخمصية والعضلات الكامنة تحتها. يتم التشريح بعمق لتحديد نقطة التقاء الأوتار حيث يعبر وتر إبهام القدم فوق وتر الأصابع الأخرى.
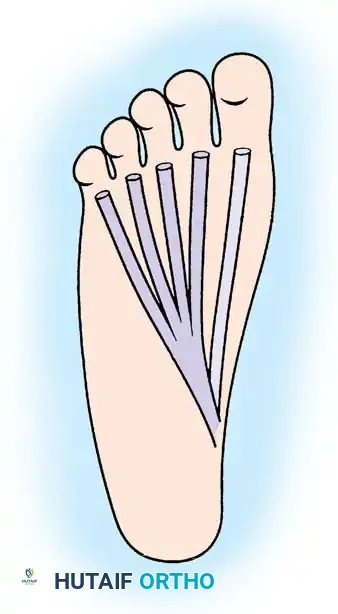
يتم قطع وتر إبهام القدم من أبعد نقطة ممكنة للحصول على طول كافٍ. ولمنع فقدان قدرة المريض على ثني إصبع القدم الكبير، يقوم الجراح بإجراء عملية توصيل جراحية دقيقة حيث يتم ربط الجزء المتبقي من وتر الإبهام بالوتر المجاور المسؤول عن ثني بقية الأصابع.
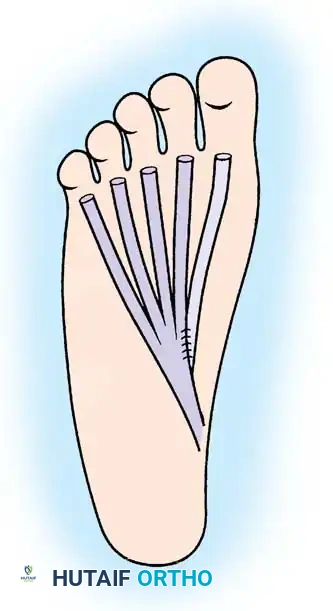
بعد ذلك، يتم سحب الوتر الجديد إلى منطقة الجرح الخلفي في الكاحل. يقوم الجراح بعمل ثقب عرضي دقيق في عظمة الكعب، أمام نقطة ارتكاز وتر أخيل. يمرر الوتر الجديد عبر هذا الثقب العظمي من الداخل إلى الخارج.
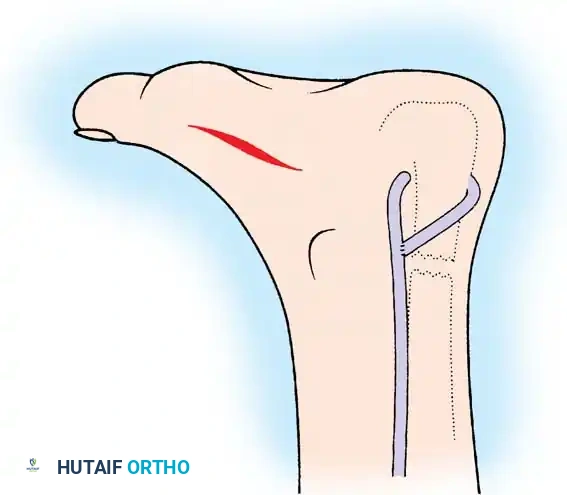
مع تثبيت الكاحل في وضعية انثناء للأسفل بحوالي خمسة عشر إلى عشرين درجة، يتم شد الوتر الجديد بقوة مناسبة وتثبيته إما بخياطته على نفسه أو باستخدام مسمار تداخلي خاص داخل النفق العظمي. تنتهي العملية بغسيل مكثف للجرح لإزالة أي بقايا عظمية قد تسبب تعظماً غير طبيعي لاحقاً، وتُغلق الأنسجة والجلد بطبقات متأنية للحفاظ على التروية الدموية الحساسة في منطقة الكعب.
بروتوكول التعافي وإعادة التأهيل بعد الجراحة
إن مرحلة ما بعد الجراحة لا تقل أهمية أبداً عن دقة التنفيذ الجراحي نفسه، خاصة بالنظر إلى المخاطر العالية لتأخر التئام الجروح أو تمزق الأوتار في منطقة الكعب الخلفية. يتطلب التعافي التزاماً صارماً من المريض بالتعليمات الطبية.
المرحلة الأولى من التعافي
تمتد هذه المرحلة من يوم الجراحة وحتى الأسبوع الثالث. فور انتهاء العملية، يتم وضع القدم في جبيرة مبطنة جيداً أسفل الركبة، مع تثبيت الكاحل في وضعية الانثناء للأسفل بحوالي عشرين درجة. هذه الوضعية ضرورية جداً لتقليل الشد والتوتر على وتر أخيل والشق الجراحي. يُمنع المريض تماماً من تحميل أي وزن على القدم المصابة. الرفع الصارم للقدم فوق مستوى القلب إلزامي للسيطرة على التورم وحماية الجرح. يتم إزالة الغرز عادة بعد أسبوعين إلى ثلاثة أسابيع.
المرحلة الثانية من التعافي
تبدأ من الأسبوع الثالث وحتى الأسبوع السادس. يتم نقل المريض من الجبيرة الجبسية إلى حذاء المشي الطبي القابل للإزالة. يُزود هذا الحذاء بأسافين ووسائد للكعب للحفاظ على وضعية الانثناء الطفيف. يُسمح للمريض بالبدء في تحميل الوزن تدريجياً حسب قدرة تحمله. تبدأ في هذه المرحلة تمارين خفيفة لتحريك الكاحل، ولكن يُمنع منعاً باتاً ممارسة تمارين الإطالة القاسية لحماية نقطة اتصال الوتر بالعظم.
المرحلة الثالثة من التعافي
تبدأ من الأسبوع السادس وتستمر حتى الأسبوع الثاني عشر وما بعده. يتم الاستغناء عن حذاء المشي الطبي تدريجياً والعودة لارتداء حذاء رياضي داعم مع وسادة كعب صغيرة. يبدأ المريض برنامجاً مكثفاً للعلاج الطبيعي يركز على تقوية العضلات، استعادة التوازن الحسي الحركي، وتطبيع طريقة المشي. لا يُسمح بالعودة إلى الرياضات عالية التأثير أو الجري إلا بعد مرور أربعة إلى ستة أشهر، وبشرط استعادة القوة العضلية الكاملة واختفاء الألم تماماً.
التوقعات وإدارة نمط الحياة
من الضروري جداً إدارة توقعات المريض قبل وبعد الجراحة. يجب أن تدرك المريضة التي تعاني من نتوء الحذاء أن الأمر قد يستغرق من ثلاثة إلى ستة أشهر قبل أن تتمكن حتى من محاولة ارتداء حذاء أنيق ومغلق من الخلف. علاوة على ذلك، يجب التوضيح بشفافية أنه لا يوجد ضمان طبي قاطع بقدرتها على ارتداء الأحذية ذات الكعب العالي أو القاسي براحة تامة مرة أخرى. وضع هذه التوقعات الواقعية يمنع الشعور بالإحباط ويضمن الرضا عن النتائج بعد جراحة ناجحة تقنياً.
الأسئلة الشائعة حول متلازمة هاغلوند
ما هي متلازمة هاغلوند بالضبط؟
هي حالة طبية تتميز بوجود بروز عظمي غير طبيعي في الجزء الخلفي من الكعب، يؤدي إلى احتكاك مستمر مع الأحذية، مما يسبب التهاباً مزمناً في الجراب الزلالي ووتر أخيل، وينتج عنه ألم وتورم ملحوظ.
هل يمكن الشفاء من بروز الكعب بدون جراحة؟
نعم، في أغلب الحالات يمكن السيطرة على الأعراض وتخفيف الألم بشكل كبير من خلال تعديل نوعية الأحذية، استخدام وسائد الكعب، الأدوية المضادة للالتهابات، والعلاج الطبيعي لمدة تتراوح بين 3 إلى 6 أشهر، دون الحاجة لتدخل جراحي.
هل عملية إزالة عظمة الكعب خطيرة؟
كأي تدخل جراحي، توجد نسبة من المخاطر مثل العدوى أو تأخر التئام الجرح. ولكن عند إجرائها بواسطة جراح عظام متخصص، تعتبر عملية آمنة وفعالة جداً، وتصل نسبة نجاحها إلى مستويات عالية في التخلص من الألم.
متى يمكنني المشي بشكل طبيعي بعد العملية؟
يبدأ المريض بالمشي التدريجي باستخدام حذاء طبي خاص بعد مرور 3 أسابيع من الجراحة. أما العودة للمشي الطبيعي التام بحذاء رياضي فتستغرق عادة من 6 إلى 8 أسابيع، وتعتمد على مدى التزام المريض ببرنامج العلاج الطبيعي.
هل سأتمكن من ارتداء الكعب العالي بعد الجراحة؟
يجب أن تكون التوقعات واقعية. قد يستغرق الأمر ما يصل إلى 6 أشهر لمحاولة ارتداء أحذية مغلقة قاسية. طبياً، لا يمكن ضمان القدرة على ارتداء الكعب العالي القاسي براحة تامة مرة أخرى، ويُنصح دائماً باختيار الأحذية المريحة والداعمة.
ما الفرق بين متلازمة هاغلوند والتهاب اللفافة الأخمصية؟
متلازمة هاغلوند تسبب ألماً وبروزاً في الجزء الخلفي من الكعب (فوق الكعب من الخلف). أما التهاب اللفافة الأخمصية فيسبب ألماً في أسفل الكعب (باطن القدم)، خاصة عند اتخاذ الخطوات الأولى في الصباح.
كم يستمر الألم المرتبط بهذه الحالة؟
إذا لم يتم علاج المسبب (مثل الاستمرار في ارتداء الأحذية القاسية)، فقد يستمر الألم لسنوات ويتحول إلى حالة مزمنة تؤدي إلى تلف وتر أخيل. مع العلاج التحفظي الجيد، يبدأ الألم بالتحسن خلال أسابيع إلى أشهر.
هل حقن الكورتيزون مفيدة لعلاج نتوء الكعب؟
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك