الدليل الشامل لعلاج تشوهات أصابع القدم الصغرى وعدم استقرار المفاصل
الخلاصة الطبية
تشوهات أصابع القدم الصغرى، مثل الإصبع المطرقي والمخلبي، تنتج غالباً عن عدم استقرار المفصل المشطي السلامي وتلف الأربطة. يبدأ العلاج بتعديل الأحذية واستخدام الدعامات الطبية، وقد يتطلب الأمر تدخلاً جراحياً دقيقاً مثل نقل الأوتار أو إصلاح الصفيحة الأخمصية لاستعادة شكل القدم وتخفيف الألم بشكل نهائي.
الخلاصة الطبية السريعة: تشوهات أصابع القدم الصغرى، مثل الإصبع المطرقي والمخلبي، تنتج غالباً عن عدم استقرار المفصل المشطي السلامي وتلف الأربطة. يبدأ العلاج بتعديل الأحذية واستخدام الدعامات الطبية، وقد يتطلب الأمر تدخلاً جراحياً دقيقاً مثل نقل الأوتار أو إصلاح الصفيحة الأخمصية لاستعادة شكل القدم وتخفيف الألم بشكل نهائي.
مقدمة عن تشوهات أصابع القدم الصغرى
تُعد تشوهات أصابع القدم الصغرى من أكثر الحالات الطبية شيوعاً التي تواجه أطباء جراحة العظام والقدم والكاحل. تشمل هذه التشوهات مجموعة من الحالات المتداخلة، أبرزها إصبع القدم المطرقي، وإصبع القدم المخلبي، وإصبع القدم المطرق، وإصبع القدم المتقاطع. على الرغم من أن هذه الحالات تظهر بأشكال ودرجات مختلفة من الانحناء والتشوه، إلا أنها تشترك في عامل أساسي ومسبب رئيسي واحد وهو عدم استقرار المفصل المشطي السلامي.
في الماضي، كان يُنظر إلى هذه التشوهات على أنها مجرد انحناءات معزولة في أصابع القدم. ولكن مع تطور الفهم الطبي والميكانيكي الحيوي للقدم، يدرك أطباء العظام اليوم أن هذه التشوهات تمثل سلسلة معقدة من الفشل التدريجي في الأربطة والكبسولة المفصلية. تبدأ هذه الحالة عادةً بشكل خفيف يتمثل في التهاب الغشاء المفصلي القابل للعكس، وتتطور تدريجياً إذا تُركت دون علاج لتصل إلى خلع مزمن وثابت في المفصل وتشوه شديد متعدد المستويات. إن الفهم الدقيق لهذه الميكانيكا الحيوية المعقدة والطبيعة التقدمية لهذا المرض هو المفتاح الأساسي لتقديم خطط علاجية فعالة ومستدامة للمرضى.
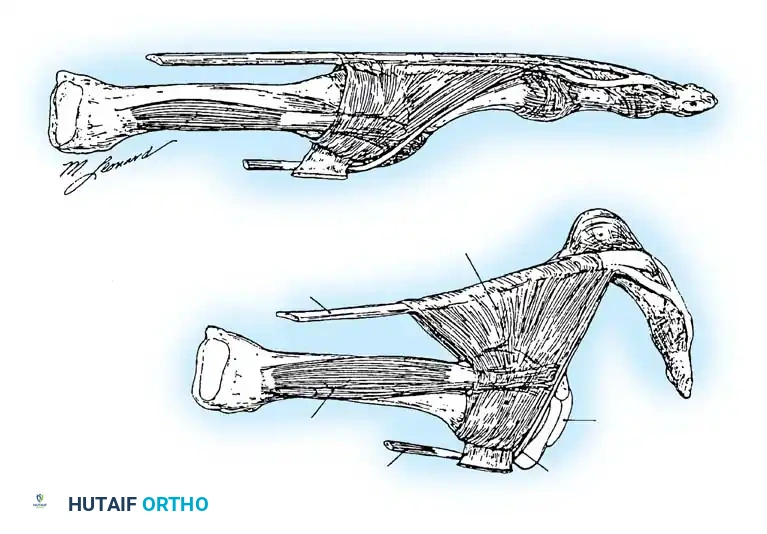
التشريح والميكانيكا الحيوية لمفصل القدم
تعتمد الحركة الطبيعية والسليمة لأصابع القدم الصغرى على توازن دقيق ومعقد بين القوى الديناميكية للعضلات والأوتار، وبين الدعامات الثابتة المتمثلة في الأربطة والكبسولة المفصلية. أي خلل في هذا التوازن يؤدي حتماً إلى بدء سلسلة من التشوهات.
الدعامات الديناميكية والعضلات
تعتبر العضلة الباسطة الطويلة للأصابع القوة الأساسية المسؤولة عن تمديد المفصل المشطي السلامي. تقوم هذه العضلة بعملها من خلال حمالة ليفية تتصل من الأسفل بالصفيحة الأخمصية والكبسولة، مما يعمل على تعليق ودعم السلامية الدانية (العظمة الأولى في الإصبع).
من الأهمية بمكان أن نفهم أن هذه العضلة الباسطة لا يمكنها تمديد مفاصل الإصبع الصغيرة إلا إذا كان المفصل المشطي السلامي في وضع محايد أو مثني. إذا تم إجبار الإصبع على البقاء في وضع التمدد المزمن (كما يحدث عند ارتداء أحذية الكعب العالي لفترات طويلة)، تفقد هذه العضلة ميزتها الميكانيكية وتتحول إلى قوة مشوهة تزيد من حدة التمدد المفرط للمفصل.

أما بالنسبة لثني المفصل، فتتحكم فيه بشكل أساسي العضلات الداخلية للقدم. يتميز الإصبع الثاني بضعف تشريحي فريد، حيث يمتلك عضلات بين عظمية ظهرية ولا يمتلك عضلات بين عظمية أخمصية. في الحالة الطبيعية، يكون محور سحب هذه العضلات أسفل مركز دوران المفصل، ولكن مع التمدد المزمن للمفصل، يتحول هذا المحور إلى الأعلى، مما يجعل هذه العضلات تساهم بشكل عكسي في زيادة التشوه والخلع الظهري.
الدعامات الثابتة والأربطة
تعتبر الأربطة الجانبية والصفيحة الأخمصية هي المثبتات الثابتة الرئيسية للمفصل المشطي السلامي. الصفيحة الأخمصية هي هيكل غضروفي ليفي قوي للغاية ينشأ من عنق عظمة المشط وينغرس بقوة في قاعدة السلامية الدانية. يؤدي التهيج المزمن للمفصل، وتراكم السوائل، والتهاب الغشاء المفصلي إلى تآكل هذه الهياكل وضعفها، مما ينتهي بتمزقها، وخاصة الرباط الجانبي الخارجي والجزء السفلي من الصفيحة الأخمصية.
الأسباب وعوامل الخطر المؤدية للتشوهات
إن أسباب عدم استقرار المفصل المشطي السلامي متعددة العوامل، وتتأثر بشكل كبير بالاستعداد التشريحي الداخلي للمريض بالإضافة إلى القوى الميكانيكية الخارجية التي تتعرض لها القدم يومياً. يُعد المفصل المشطي السلامي الثاني هو الموقع الأكثر عرضة للالتهاب وعدم الاستقرار والتشوه الثابت.
الاستعداد التشريحي الوراثي
أحد الدوافع التشريحية الرئيسية لتطور هذه الحالة هو وجود عظمة مشط ثانية طويلة (وهي حالة تُعرف طبياً باسم قدم مورتون). تشير الدراسات الطبية إلى أن عظمة المشط الثانية الطويلة بشكل غير متناسب تتواجد في ما يصل إلى 90% من المرضى الذين يعانون من عدم استقرار في المفصل الثاني. هذا الفارق في الطول يعرض المفصل الثاني لضغوط هائلة ومضاعفة أثناء مرحلة الدفع عند المشي.
العوامل الميكانيكية الخارجية
تنتشر تشوهات أصابع القدم الصغرى بشكل كبير في فئتين متميزتين من المرضى:
* النساء اللواتي يرتدين أحذية ضيقة وذات كعب عالٍ حيث تجبر هذه الأحذية مفاصل الأصابع على التمدد المفرط والمزمن، مما يضع ضغطاً شديداً ومستمراً على الأوتار والصفيحة الأخمصية.
* الرياضيون الذين يعانون من الإجهاد المزمن حيث تؤدي إصابات التمدد المفرط المتكررة (مثل إصابات الملاعب العشبية) إلى صدمات دقيقة وفشل تدريجي في الأربطة المثبتة للمفصل.
من المهم ملاحظة أنه على الرغم من ارتباط انحراف إصبع القدم الأكبر (إبهام القدم الأروح) غالباً بعدم استقرار المفصل الثاني، إلا أن هذا الاستقرار ينتج بشكل أساسي عن التغيرات التآكلية في الأربطة والكبسولة بسبب الالتهاب المزمن، وليس فقط بسبب الضغط الميكانيكي المباشر من الإصبع الكبير المنحرف. كما تشمل الأسباب الأخرى الأمراض الروماتيزمية، والاضطرابات العصبية العضلية، والإصابات الرضية الحادة.
الأعراض والعلامات التحذيرية
تبدأ أعراض عدم استقرار المفصل وتشوهات أصابع القدم الصغرى عادةً بشكل تدريجي وبطيء. يجب على المرضى الانتباه إلى العلامات التحذيرية المبكرة لتجنب تفاقم الحالة.
الألم والشعور بالانزعاج
يشتكي المرضى عادةً من ألم متزايد في منطقة مشط القدم، والذي يتفاقم بشكل ملحوظ عند الوقوف، أو المشي، أو ارتداء الأحذية الضيقة. الشكوى الوصفية الأكثر شيوعاً هي شعور المريض وكأنه "يمشي على حصاة أو كرة زجاجية صغيرة" أسفل رأس عظمة المشط المصابة.
قد يمتد الألم العصبي إلى الإصبعين الثاني والثالث، مما يحاكي أعراض ورم مورتون العصبي. من الضروري جداً للطبيب التمييز بين التهاب المفصل الثاني وورم مورتون، على الرغم من أنهما قد يتواجدان معاً في بعض الحالات. مع تقدم الحالة، قد يشعر المريض بالألم حتى في أوقات الراحة.
التغيرات الشكلية والجسدية
عند الفحص البصري، قد يلاحظ المريض أو الطبيب وجود تشوه مرن أو ثابت في الإصبع، سواء كان مطرقياً أو مخلبياً أو متقاطعاً فوق الإصبع المجاور. غالباً ما يتجلى تورم المفصل من خلال فقدان المحيط المرئي للوتر الباسط الطويل مقارنة بالأصابع المجاورة.
كما يؤدي الخلع التدريجي للإصبع إلى الأعلى إلى دفع رأس عظمة المشط إلى الأسفل، مما يؤدي غالباً إلى تكوين مسمار قدم (كالو) مؤلم وقاسٍ جداً في باطن القدم نتيجة الضغط المستمر.
طرق التشخيص والتقييم الطبي
يتطلب التشخيص الدقيق لتشوهات أصابع القدم الصغرى تقييماً طبياً شاملاً يجمع بين الفحص السريري الدقيق واستخدام تقنيات التصوير الطبي الحديثة.
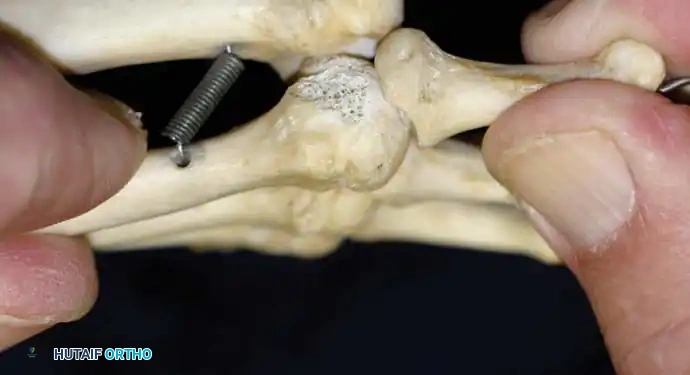
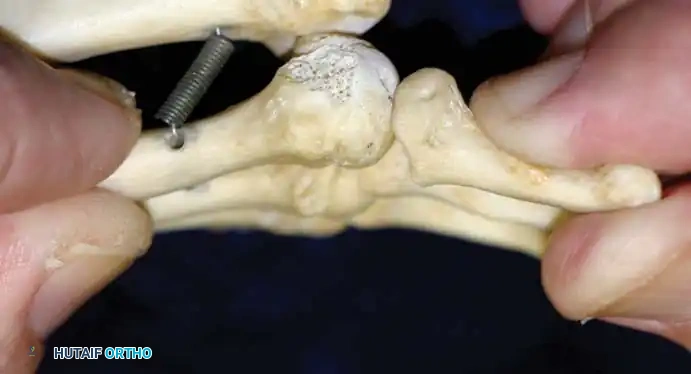
الفحص السريري واختبار لاكمان
يُعد الفحص السريري حجر الزاوية في التشخيص. يقوم الطبيب بالجس اليدوي لتحديد مناطق الألم بدقة، سواء كان فوق المفصل (مما يشير إلى ضعف الرباط الجانبي) أو أسفل رأس عظمة المشط (مما يشير إلى تلف الصفيحة الأخمصية).
التقييم السريري الأكثر موثوقية لتحديد عدم الاستقرار من الأعلى إلى الأسفل هو "اختبار لاكمان للمفصل المشطي السلامي". في هذا الاختبار، يقوم الطبيب بتثبيت عنق عظمة المشط بيد واحدة، ويمسك بقاعدة إصبع القدم باليد الأخرى، ثم يطبق قوة دفع من الأعلى إلى الأسفل. يتم مقارنة درجة الحركة مع الإصبع السليم في القدم الأخرى. النتيجة الإيجابية تعني وجود خلع ظهري واضح وملموس، وغالباً ما يعيد إنتاج نفس الألم الذي يشعر به المريض.
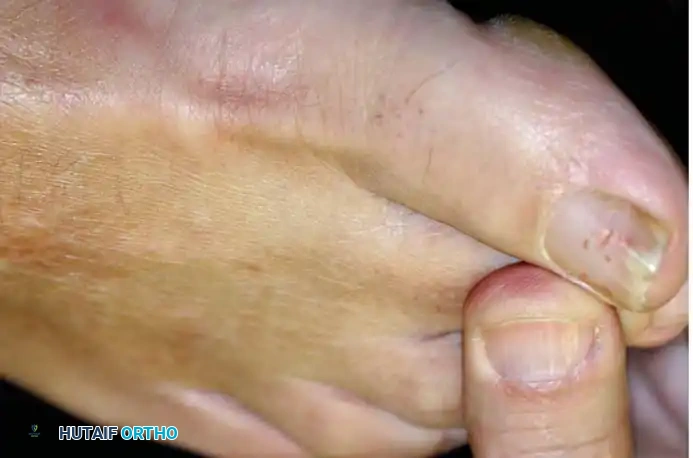
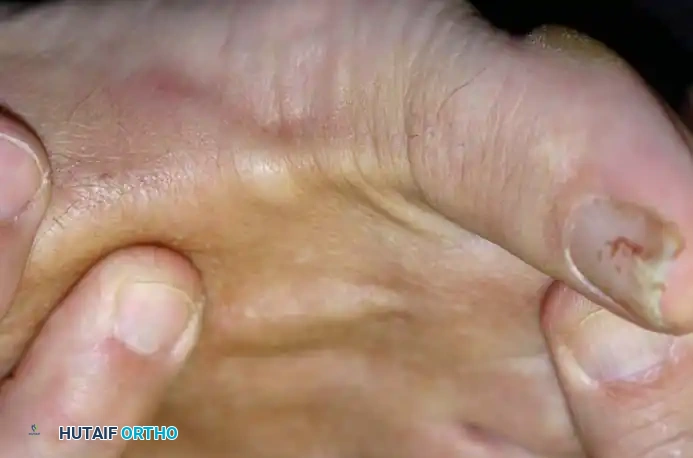
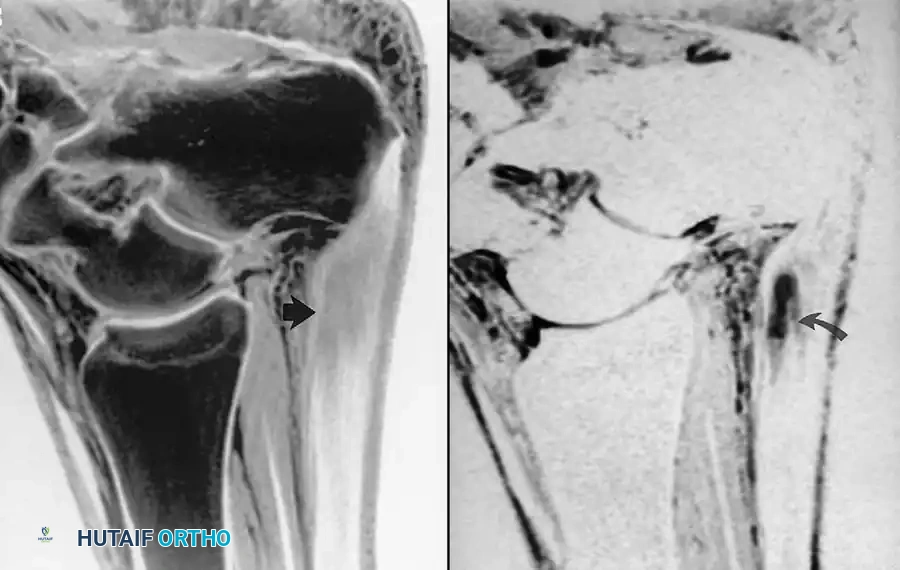
التصوير الطبي والأشعة
تعتبر صور الأشعة السينية (X-rays) أثناء الوقوف وتحمل الوزن ضرورية جداً. قد تظهر الأشعة وجود عظمة مشط ثانية طويلة، أو اتساع في مساحة المفصل (مما يشير إلى تراكم السوائل)، أو خلع صريح للإصبع.
على الرغم من أن التشخيص يعتمد بشكل أساسي على الفحص السريري، إلا أن التصوير بالرنين المغناطيسي (MRI) باستخدام ملفات استقبال صغيرة يُعد عالي الحساسية والدقة لتقييم سلامة الصفيحة الأخمصية والأربطة الجانبية وتأكيد مدى التمزق.
الخيارات العلاجية غير الجراحية
في المراحل المبكرة من التهاب الغشاء المفصلي (الدرجة 0 أو 1 من عدم الاستقرار) مع وجود تشوه طفيف، تكون الإدارة التحفظية غير الجراحية فعالة للغاية. أثبتت الدراسات أن نسبة كبيرة من المرضى الذين يتلقون علاجاً تحفظياً مبكراً لا يحتاجون إلى تدخل جراحي.
تشمل الخيارات العلاجية غير الجراحية ما يلي:
* التثبيت والأشرطة الطبية: استخدام أشرطة لاصقة طبية لتثبيت الإصبع في وضع محايد أو مثني قليلاً للأسفل يساعد في تخفيف التوتر والضغط عن الصفيحة الأخمصية المريضة.
* النعال والدعامات التقويمية: استخدام دعامات مخصصة للقدم مع وسادة مشطية توضع خلف رؤوس عظام المشط مباشرة لتخفيف الضغط عن المفصل المصاب. إضافة صفيحة صلبة لنعل الحذاء تمنع قوى التمدد أثناء المشي.
* العلاج الدوائي: استخدام الأدوية المضادة للالتهابات غير الستيرويدية (NSAIDs) لتخفيف الألم والتورم. في بعض الحالات، يمكن استخدام حقنة كورتيزون واحدة داخل المفصل لتقليل الالتهاب الحاد بسرعة. يجب الحذر الشديد من تكرار حقن الكورتيزون لأنها تسرع من تمزق الأربطة والصفيحة الأخمصية.
التدخل الجراحي لعلاج تشوهات أصابع القدم
عندما يكون هناك تشوه كبير أو عدم استقرار واضح، أو عندما تفشل التدابير التحفظية في تخفيف الألم، يصبح التدخل الجراحي أمراً ضرورياً. يتم تحديد نوع الإجراء الجراحي بناءً على درجة عدم الاستقرار ومرونة التشوه.
إجراءات الأنسجة الرخوة
بالنسبة للالتهاب المزمن دون وجود عدم استقرار صريح، قد يكون من الكافي إجراء تطويل للوتر الباسط، وفتح الكبسولة الظهرية، واستئصال الغشاء المفصلي الملتهب. إذا كان هناك اشتباه بوجود ورم عصبي، يتم استكشافه واستئصاله في نفس الوقت.
إذا كان المفصل مخلوعاً بنسبة تزيد عن 50%، يجب إضافة إجراء تثبيت. أصبح الإصلاح التشريحي المباشر للصفيحة الأخمصية يحظى بشعبية كبيرة. ومع ذلك، في حالات التآكل الشديد أو التشوه المرن المزمن، يُعد التثبيت الديناميكي عن طريق نقل الأوتار خياراً موثوقاً للغاية.
عملية نقل الوتر المثني إلى الباسط
تُعرف هذه العملية باسم (إجراء جيردلستون-تايلور)، وهي فعالة بشكل استثنائي في توفير استقرار ديناميكي للمفصل غير الكفء. من خلال إعادة توجيه الوتر المثني الطويل للأصابع (FDL) إلى الأعلى، تحول العملية هذا الوتر من مثني للمفصل البعيد إلى مثني ديناميكي للمفصل المشطي السلامي، مما يعيد التوازن للقدم.
إذا كان المريض يعاني من مسمار قدم (كالو) أخمصي شديد ومؤلم، فإن إجراء استئصال لجزء من رأس عظمة المشط في نفس الوقت يزيل البروز العظمي، ويوفر بيئة دموية جيدة لشفاء الصفيحة الأخمصية، ويضيف استقراراً ثابتاً للمفصل.
خطوات العملية الجراحية بالتفصيل
1. الشق الجراحي السفلي
يقوم الجراح بعمل شق عرضي صغير في باطن القدم مباشرة فوق ثنية الإصبع المصاب، مع توخي الحذر الشديد للحفاظ على الأعصاب والأوعية الدموية الدقيقة في المنطقة.
2. تحديد الوتر وتحريره
يتم فتح الغلاف الليفي للوتر لكشف الوتر المثني الطويل. يتم التأكد من هوية الوتر من خلال تحريك المفصل البعيد للإصبع. بعد ذلك، يتم تحرير الوتر من ارتباطاته السفلية.
3. قطع الوتر من نقطة اتصاله
يتم عمل شق صغير آخر بالقرب من طرف الإصبع لقطع الوتر المثني من نقطة انغراسه النهائية، مع التأكد من عدم الإضرار بمفاصل الإصبع الأخرى.
4. سحب الوتر وتقسيمه
يتم سحب الوتر المحرر إلى الشق الأول. يحتوي هذا الوتر على أخدود طبيعي يمتد على طوله. يستخدم الجراح أدوات دقيقة لتقسيم الوتر طولياً إلى نصفين متساويين لمسافة حوالي 2 سم، مما يخلق شريطين من الوتر.
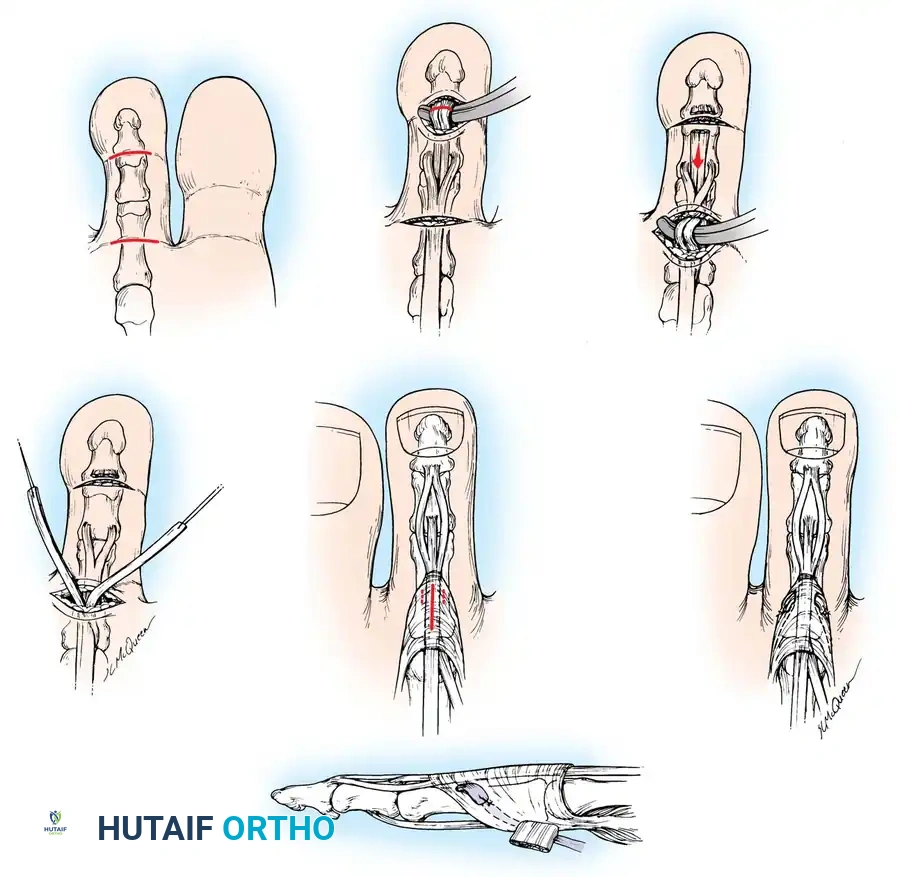
5. التوجيه الظهري والتثبيت
يتم عمل شق طولي صغير على ظهر الإصبع. باستخدام أداة منحنية، يتم إنشاء نفق يمر من الشق العلوي، حول جانبي الإصبع، وصولاً إلى الشق السفلي. يتم سحب شريطي الوتر المقسّم إلى الأعلى بحيث يعانقان عظمة الإصبع مثل الحمالة.
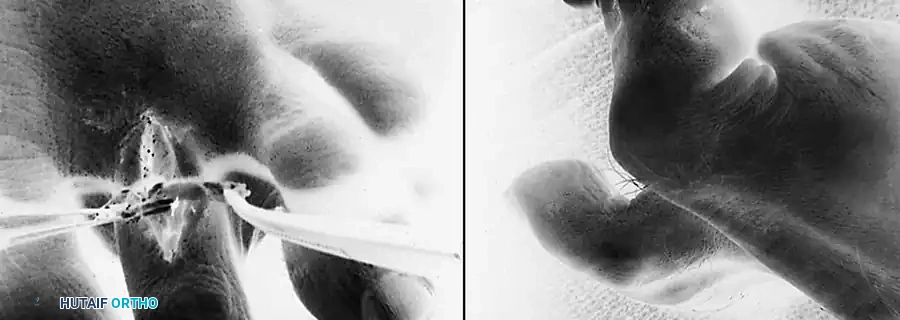
6. ضبط الشد والخياطة
مع إبقاء الكاحل في وضع محايد، يتم وضع إصبع القدم في وضع انثناء خفيف للأسفل (حوالي 10 إلى 15 درجة). يتم تداخل شريطي الوتر فوق ظهر الإصبع وخياطتهما معاً ومع الأنسجة المحيطة بخيوط قوية لا تمتص بسرعة. يتم التأكد من أن الشد كافٍ للحفاظ على الإصبع في وضعه الجديد دون دعم يدوي. في بعض الحالات، قد يتم إدخال سلك معدني دقيق (K-wire) مؤقتاً للحفاظ على الاستقامة خلال فترة الشفاء الأولى.
مرحلة التعافي والتأهيل بعد الجراحة
تعتبر الرعاية الدقيقة بعد الجراحة أمراً بالغ الأهمية لمنع تصلب المفصل وضمان نجاح واستمرارية نقل الأوتار. إليك الجدول الزمني النموذجي للتعافي:
| الفترة الزمنية | الإجراءات والتوجيهات الطبية |
|---|---|
| الأسابيع 0 - 3 | يرتدي المريض حذاءً جراحياً صلباً ومسطحاً، ويُسمح له بتحميل الوزن على الكعب فقط. يبقى الإصبع في ضمادة ضاغطة ومثبتاً في وضع انثناء خفيف. إذا تم استخدام سلك معدني، فإنه يبقى في مكانه. |
| الأسابيع 3 - 4 | يتم إزالة السلك المعدني (إن وُجد) في العيادة دون ألم يذكر. ينتقل المريض تدريجياً إلى تحميل الوزن بالكامل باستخدام حذاء ذو نعل صلب. |
| الأسابيع 4 - 6 | يبدأ العلاج الطبيعي المكثف. تركز التمارين على ثني المفصل للأسفل. يُمنع تماماً تمديد الإصبع للأعلى لمنع تمدد الوتر المنقول. يتم الاستمرار في وضع أشرطة طبية داعمة. |
| بعد 6 أسابيع | يمكن للمريض الانتقال تدريجياً إلى ارتداء الأحذية العادية ذات المقدمة الواسعة. يمكن إيقاف استخدام الأشرطة الطبية بمجرد التأكد من قوة المفصل واستقامته الطبيعية. |
المضاعفات المحتملة وكيفية تجنبها
على الرغم من أن جراحة نقل الأوتار وإصلاح الأربطة ناجحة للغاية، إلا أنه يجب على الجراحين والمرضى أن يكونوا على دراية بالمضاعفات المحتملة:
- تشوه الإصبع العائم: وهو المضاعفة الأكثر شيوعاً، ويحدث نتيجة عدم شد الوتر المنقول بشكل كافٍ، أو الفشل في معالجة عظمة المشط الطويلة جداً. النتيجة هي أن الإصبع لا يلامس الأرض أثناء المشي.
- تصلب المفصل: يمكن أن يؤدي الشد المفرط للوتر أو التثبيت لفترات طويلة إلى مفصل صلب ومثني للأسفل بشكل مفرط، مما يخلق نقطة ضغط جديدة ومؤلمة في طرف الإصبع.
- إصابة الأعصاب والأوعية الدموية: تكون الحزم العصبية الوعائية الدقيقة عرضة للإصابة أثناء الجراحة إذا لم يتم استخدام تقنيات دقيقة ومكبرات بصرية.
- الانتكاس وعودة التشوه: الفشل في معالجة السبب الأساسي (مثل الاستمرار في ارتداء الكعب العالي أو تجاهل تشوه شديد في الإصبع الكبير) سيؤدي حتماً إلى تمدد الأوتار وعودة عدم الاستقرار بمرور الوقت.
الأسئلة الشائعة حول تشوهات أصابع القدم
هل يمكن علاج إصبع القدم المطرقي بدون جراحة
نعم، في المراحل المبكرة عندما يكون التشوه مرناً، يمكن علاج الأعراض وتخفيف الألم باستخدام الأحذية الطبية الواسعة، والنعال التقويمية، والأشرطة الداعمة. ومع ذلك، لا يمكن لهذه الطرق تصحيح التشوه العظمي بشكل نهائي، بل تمنع تفاقمه.
ما هو الفرق بين الإصبع المطرقي والإصبع المخلبي
الإصبع المطرقي ينطوي على انحناء في المفصل الأوسط للإصبع فقط، بينما الإصبع المخلبي يتضمن انحناءً في المفصل الأوسط والمفصل البعيد معاً، بالإضافة إلى تمدد مفرط في المفصل المشطي السلامي (المفصل الذي يربط الإصبع بالقدم).
متى يجب علي التفكير في التدخل الجراحي
يُنصح بالجراحة عندما يصبح الألم شديداً ويعيق نشاطاتك اليومية، أو عندما يصبح التشوه ثابتاً (غير مرن)، أو عند فشل العلاجات التحفظية في توفير الراحة، أو عند ظهور مسامير قدم (كالو) مؤلمة جداً ومتقرحة.
هل عملية تجميل أصابع القدم مؤلمة
تُجرى الجراحة تحت التخدير الموضعي أو العام، لذا لن تشعر بألم أثناء العملية. بعد الجراحة، يتم وصف أدوية مسكنة للسيطرة على الألم، والذي عادة ما يتناقص بشكل كبير خلال الأيام القليلة الأولى.
كم تستغرق عملية إصبع القدم المطرقي
تستغرق الجراحة عادةً ما بين 30 إلى 60 دقيقة للإصبع الواحد، وتعتمد المدة الدقيقة على مدى تعقيد التشوه وما إذا كانت هناك حاجة لإجراءات إضافية مثل قص العظام أو نقل الأوتار.
متى يمكنني العودة لارتداء الأحذية العادية بعد الجراحة
يحتاج معظم المرضى إلى ارتداء حذاء جراحي خاص لمدة 4 إلى 6 أسابيع. بعد ذلك، يمكنك الانتقال تدريجياً إلى الأحذية الرياضية أو الأحذية الواسعة. قد يستغرق الأمر من 3 إلى 6 أشهر قبل التمكن من ارتداء جميع أنواع الأحذية براحة تامة.
هل سيعود التشوه مرة أخرى بعد الجراحة
إذا تم إجراء الجراحة بشكل صحيح وتمت معالجة الأسباب الجذرية (مثل طول عظمة المشط)، فإن نسبة النجاح عالية جداً. ومع ذلك، فإن الاستمرار في ارتداء أحذية ضيقة أو ذات كعب عالٍ قد يزيد من خطر عودة التشوه.
هل حقن الكورتيزون مفيدة لعلاج ألم مشط القدم
يمكن لحقنة واحدة من الكورتيزون أن تقلل الالتهاب والألم بشكل مؤقت في المراحل الحادة. ومع ذلك، يُحذر الأطباء بشدة من تكرار الحقن لأنها تضعف الأربطة والصفيحة الأخمصية وتسرع من تمزقها وتدهور المفصل.
ما هو السلك المعدني المستخدم في الجراحة ومتى يتم إزالته
السلك المعدني (K-wire) يُستخدم أحياناً للحفاظ على استقامة الإصبع أثناء التئام الأنسجة. يبرز جزء صغير منه من طرف الإصبع ويتم إزالته في العيادة بعد 3 إلى 4 أسابيع بقرار من الطبيب، وعملية إزالته غير مؤلمة وتستغرق ثوانٍ معدودة.
هل يمكن ممارسة الرياضة بعد التعافي من الجراحة
نعم، بعد التعافي الكامل (والذي قد يستغرق من 3 إلى 6 أشهر) واكتمال جلسات العلاج الطبيعي، يمكن لمعظم المرضى العودة إلى ممارسة الأنشطة الرياضية بشكل طبيعي وبدون ألم، بشرط ارتداء أحذية رياضية داعمة ومناسبة.