الدليل الشامل لأشعة الرنين المغناطيسي للعظام وإصابات القدم والكاحل
الخلاصة الطبية
أشعة الرنين المغناطيسي للعظام هي تقنية تصوير متقدمة تستخدم لتشخيص إصابات الأنسجة الرخوة والأوتار والعظام بدقة عالية. يتطلب الفحص التأكد من عدم وجود موانع طبية مثل أجهزة تنظيم ضربات القلب، ويعد أساسيا لتحديد العلاج المناسب سواء كان تحفظيا أو جراحيا.
الخلاصة الطبية السريعة: أشعة الرنين المغناطيسي للعظام هي تقنية تصوير متقدمة تستخدم لتشخيص إصابات الأنسجة الرخوة والأوتار والعظام بدقة عالية. يتطلب الفحص التأكد من عدم وجود موانع طبية مثل أجهزة تنظيم ضربات القلب، ويعد أساسيا لتحديد العلاج المناسب سواء كان تحفظيا أو جراحيا.
مقدمة
أحدثت تقنية التصوير بواسطة الرنين المغناطيسي للعظام ثورة حقيقية في عالم جراحة العظام والتشخيص الطبي. بفضل قدرتها الفائقة على إظهار تباين الأنسجة الرخوة واكتشاف التشوهات العظمية في مراحلها المبكرة، أصبحت هذه التقنية الأداة الذهبية التي يعتمد عليها الأطباء لتقديم تشخيص دقيق ووضع خطة علاجية فعالة. ومع ذلك، فإن القوة الهائلة للمجالات المغناطيسية ونبضات الترددات الراديوية المستخدمة أثناء التصوير تتطلب وعيا كاملا ببروتوكولات السلامة، خاصة للمرضى الذين يحملون أجهزة مزروعة أو أجساما غريبة في أجسادهم. في هذا الدليل الشامل، سنأخذك في رحلة طبية مفصلة لفهم كل ما يتعلق بالرنين المغناطيسي، مع التركيز الخاص على تشخيص وعلاج أمراض وإصابات القدم والكاحل.
موانع استخدام الرنين المغناطيسي
سلامة المريض هي الأولوية القصوى قبل إجراء أي فحص بالرنين المغناطيسي. نظرا لقوة المجال المغناطيسي، يجب إجراء فحص دقيق وشامل للمريض للتأكد من عدم وجود أي موانع قد تشكل خطرا على حياته أو صحته. تنقسم هذه الموانع إلى موانع مطلقة وموانع نسبية.
الموانع المطلقة
هناك حالات يمنع فيها منعا باتا خضوع المريض لفحص الرنين المغناطيسي، وذلك لتجنب حدوث أعطال كارثية في الأجهزة المزروعة، أو حروق حرارية، أو تحرك خطير للأجسام المعدنية القابلة للتمغنط. تشمل هذه الموانع ما يلي
- مشابك تمدد الأوعية الدموية الدماغية القديمة المصنوعة من مواد قابلة للتمغنط، حيث يمكن أن تتحرك من مكانها مسببة نزيفا مميتا. (تستثنى المشابك الحديثة المصنوعة من التيتانيوم الآمنة للرنين).
- أجهزة تنظيم ضربات القلب وأجهزة إزالة الرجفان المزروعة، إذ يمكن للمجال المغناطيسي أن يسبب خللا في عمل الجهاز أو يستنزف بطاريته. (بعض الأجهزة الحديثة مشروطة الاستخدام وتتطلب إشرافا دقيقا من طبيب القلب).
- أجهزة التحفيز الحيوي ومضخات التسريب المزروعة مثل محفزات الحبل الشوكي أو مضخات الأنسولين، والتي قد تتعطل أو تسبب حروقا عند أطراف الأقطاب الكهربائية.
- أجهزة السمع الداخلية وزراعة القوقعة، حيث يمكن أن تفقد مغناطيسيتها أو تتحرك من مكانها.
- الشظايا المعدنية في العين، فحتى الشظايا المجهرية يمكن أن تتحرك وتسبب تلفا لا رجعة فيه للعصب البصري أو الشبكية. يُلزم العمال في مجال المعادن بإجراء أشعة سينية للعين قبل الرنين المغناطيسي.
الموانع النسبية والمعادن الطبية
على عكس الاعتقاد السائد قديما، يمكن عادة فحص صمامات القلب الصناعية بأمان، حيث أن تأثير المجال المغناطيسي عليها يعتبر ضئيلا جدا مقارنة بقوة نبض القلب. تشمل الموانع النسبية الحمل في الثلث الأول (بسبب المخاطر النظرية لارتفاع حرارة الأنسجة والضوضاء على الجنين)، والأطراف الصناعية في الأذن الوسطى.
بالنسبة للمعادن الطبية المستخدمة في جراحة العظام، فإن الشرائح والمسامير والمسامير النخاعية المصنوعة من التيتانيوم أو الفولاذ المقاوم للصدأ، وكذلك المفاصل الصناعية، تعتبر آمنة تماما للفحص. ومع ذلك، قد تسبب المعادن الحديدية تشويشا موضعيا في الصورة يخفي الأنسجة المجاورة. قد تشعر ببعض الدفء في منطقة المعدن المزروع، وهو أمر طبيعي ولا يستدعي القلق.
أما بالنسبة للمثبتات الخارجية المعدنية، فيمنع تماما إدخال المريض لجهاز الرنين، حيث يمكن أن يعمل الإطار الخارجي كهوائي، مما يؤدي إلى تسخين شديد وحروق عميقة في الجلد عند نقاط دخول المسامير.
تشريح القدم والكاحل
تعتبر منطقة القدم والكاحل من أكثر المناطق التشريحية تعقيدا في جسم الإنسان. فهي تتكون من شبكة معقدة من المفاصل في منتصف ومؤخرة القدم، مدعومة بنظام كثيف ومترابط من الأوتار والأربطة والأغشية. هذا التكوين الميكانيكي الحيوي الدقيق هو ما يمنحنا القدرة على المشي والركض والتوازن، ولكنه في الوقت نفسه يجعل التقييم السريري والإشعاعي للإصابات تحديا كبيرا يتطلب دقة متناهية لا يوفرها سوى الرنين المغناطيسي.
أسباب اللجوء للرنين المغناطيسي
يطلب أطباء العظام إجراء فحص الرنين المغناطيسي للقدم والكاحل لعدة أسباب جوهرية، غالبا ما تكون بعد التعرض لإصابة أو صدمة. من أهم هذه الأسباب تقييم أمراض الأوتار، واكتشاف اضطرابات المفاصل الخفية، وتشخيص الحالات المرضية في العظام التي لا تظهر بوضوح في الأشعة السينية العادية. من المهم الإشارة إلى أن الرنين المغناطيسي يجب أن يستخدم لحل معضلات سريرية محددة، ولا ينصح باستخدامه كفحص روتيني لآلام غير محددة، حيث تكون فائدته التشخيصية في تلك الحالات منخفضة.
الأعراض التي تستدعي الفحص
قد يوصي طبيبك بإجراء هذا الفحص المتقدم إذا كنت تعاني من أعراض مستمرة تعيق حياتك اليومية، ومن أبرزها
- ألم مزمن في الكاحل أو القدم لا يستجيب للعلاجات التحفظية.
- تورم مستمر أو كدمات شديدة بعد التواء الكاحل.
- الشعور بعدم الاستقرار أو ضعف مفاجئ في القدم عند المشي.
- ظهور تقرحات أو التهابات عميقة، خاصة لدى مرضى السكري.
- سماع صوت طقطقة أو تمزق مصحوب بألم حاد في مؤخرة الساق (وتر أخيل).
كيفية التشخيص بالرنين المغناطيسي
نظرا لصغر حجم الهياكل التشريحية في القدم والكاحل، يتطلب الحصول على صور عالية الدقة تحسينا تقنيا خاصا لإعدادات جهاز الرنين المغناطيسي
- قوة المجال المغناطيسي يجب استخدام جهاز عالي القوة (أكثر من 1.0 تسلا، والأفضل 1.5 أو 3.0 تسلا) لضمان جودة الإشارة ووضوح الصورة.
- اختيار الملف السطحي يتم استخدام ملف خاص يشبه الحذاء يحيط بالقدم والكاحل لتركيز الإشارة.
- مجال الرؤية يتم تضييق مجال الرؤية (من 8 إلى 12 سم) للتركيز بدقة على المنطقة المصابة سواء كانت مقدمة القدم، أو منتصفها، أو الكاحل.
- تسلسل الصور يجمع الطبيب بين عدة تسلسلات لإظهار التفاصيل التشريحية (T1) واكتشاف السوائل والالتهابات (T2 مع قمع الدهون).
هناك ظاهرة تقنية هامة تعرف باسم زاوية السحر، حيث يمكن للأوتار التي تميل بزاوية 55 درجة تقريبا بالنسبة للمجال المغناطيسي (مثل الأوتار الشظوية) أن تظهر مضيئة بشكل خاطئ في بعض الصور، مما قد يوحي بوجود تمزق أو التهاب غير حقيقي. لذا يعتمد الأطباء المتمرسون على تسلسلات (T2) حيث يختفي هذا الخداع البصري لتأكيد التشخيص.
أهم الإصابات وطرق العلاج
يتفوق الرنين المغناطيسي في تقييم الحالات المرضية التي تصيب الأوتار والأربطة والعظام المحيطة بمفصل الكاحل. سنستعرض فيما يلي أبرز هذه الإصابات وكيفية تشخيصها وعلاجها.
إصابات وتر أخيل
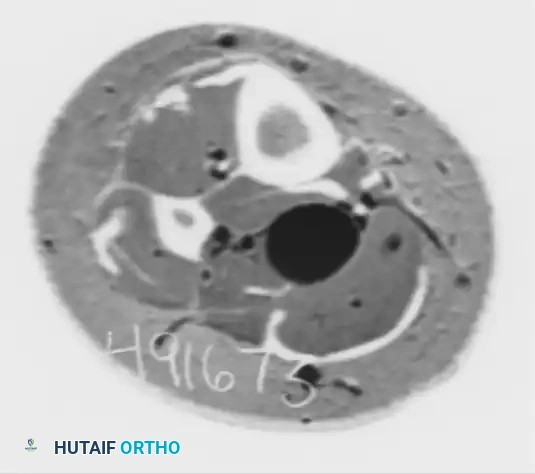
وتر أخيل (العرقوب) هو الوتر الأكبر والأقوى في الجسم. في حالات الالتهاب المزمن، يزداد سمك الوتر ويفقد شكله الطبيعي المسطح ليصبح بيضاويا أو دائريا. يظهر الوتر المتضخم بلون داكن في الأشعة بسبب غياب الالتهاب الحاد، وهو ما يسمى بالانحلال المخاطي.
عند حدوث تمزق جزئي، يظهر الوتر متضخما مع وجود مناطق من التورم أو النزيف التي تبدو مضيئة في صور (T2). أما في حالة التمزق الكامل، فيظهر انقطاع واضح في ألياف الوتر، مع وجود فجوة مليئة بالسوائل وتراجع في الجزء العلوي من الوتر المقطوع.

التدخل الجراحي لتمزق وتر أخيل
يُستطب التدخل الجراحي للتمزقات الكاملة الحادة لدى المرضى النشطين، أو التمزقات المزمنة التي تسبب عجزا وظيفيا. يتم إجراء الجراحة والمريض مستلقٍ على بطنه، ويُفضل إجراء شق طولي خلفي داخلي لتجنب إصابة العصب الربلي. يتم تنظيف أطراف الوتر الممزقة وخياطتها باستخدام خيوط قوية غير قابلة للامتصاص بتقنية قفل خاصة. يتم تثبيت الكاحل في وضعية الانثناء الأخمصي (توجيه أصابع القدم لأسفل) لتقريب أطراف الوتر دون شد.
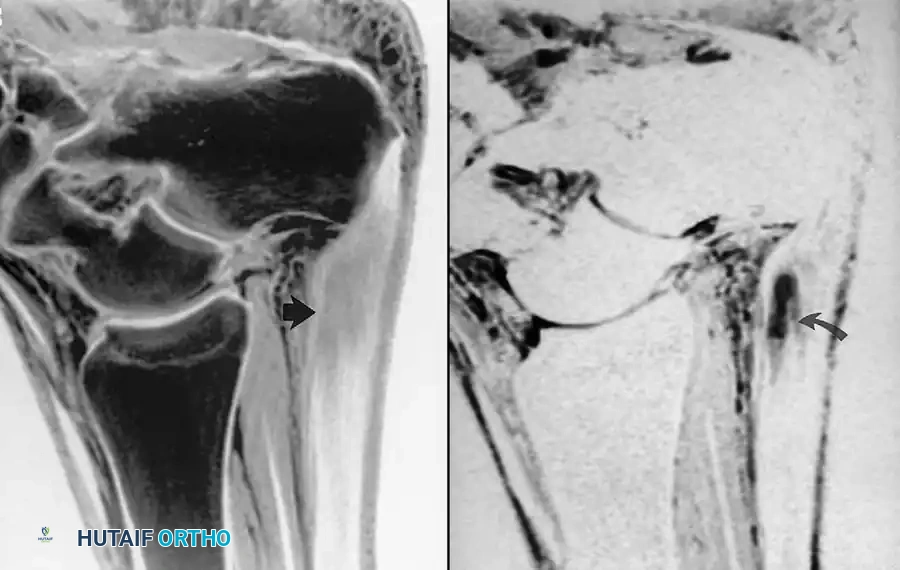
خلل الوتر الظنبوبي الخلفي
الوتر الظنبوبي الخلفي هو الداعم الديناميكي الأساسي لقوس القدم الداخلي. زيادة السوائل في غمد الوتر تشير إلى التهاب الغمد الوتري. مع تقدم المرض، يمكن أن يظهر الوتر متضخما، أو رقيقا، أو مقطوعا تماما، مما يؤدي إلى تسطح القدم (الفلات فوت).
علاج خلل الوتر الظنبوبي الخلفي
في الحالات التي تفشل فيها العلاجات التحفظية وتؤدي إلى تشوه القدم المسطحة المرنة، يتم اللجوء للجراحة. تتضمن العملية إزالة الوتر المريض ونقل وتر قابض الأصابع الطويل ليحل محله، ويتم تثبيته في عظمة الزورقي. لحماية هذا النقل وتصحيح المحور الميكانيكي للقدم، يتم عادة إجراء قطع عظمي في عظمة الكعب لتغيير مسارها.
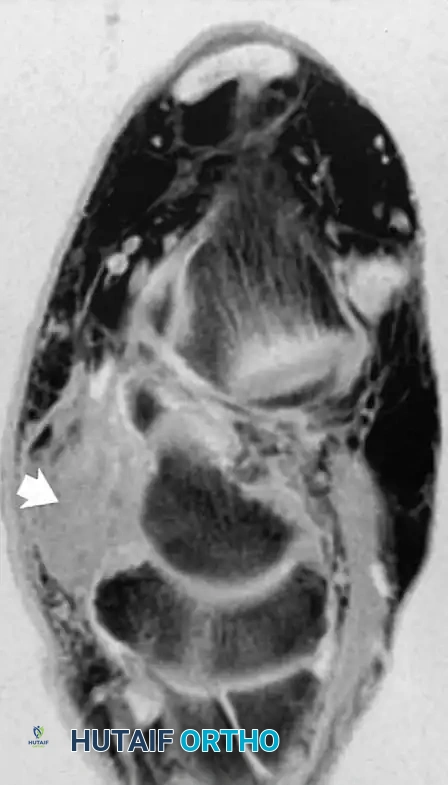
إصابات الأوتار الشظوية
تقع الأوتار الشظوية على الجانب الخارجي للكاحل، وكثيرا ما يترافق التهابها مع ألم جانبي. قد يحدث ضعف في القيد الشظوي العلوي مما يؤدي إلى خلع جزئي للأوتار من مكانها الطبيعي.
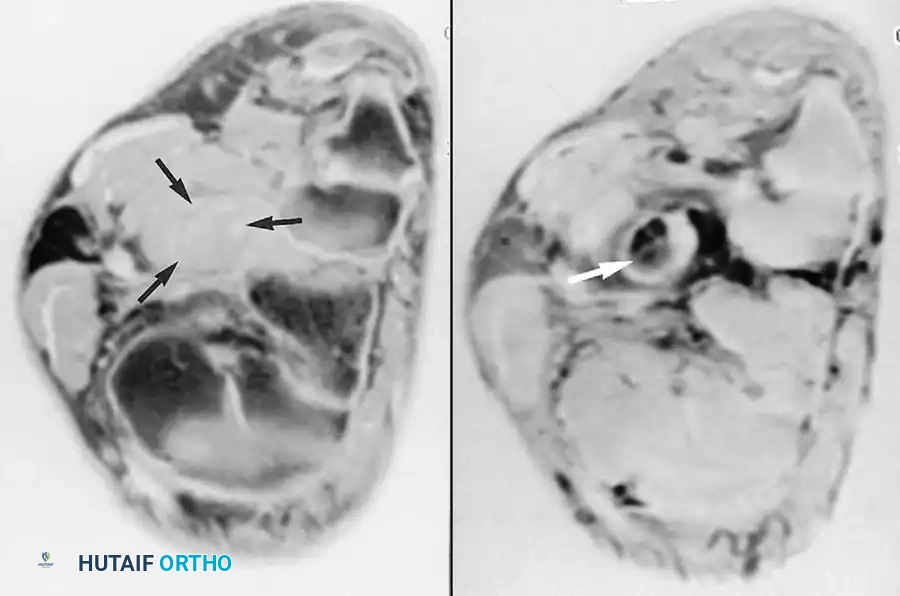
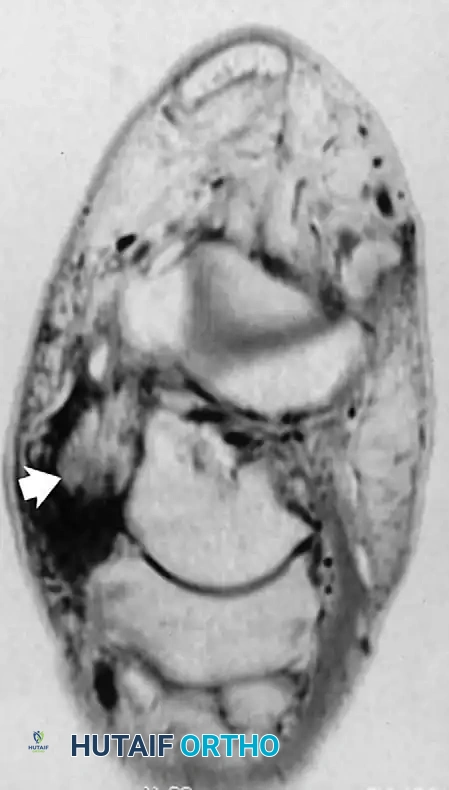
إصابات الأربطة ومتلازمة الانحشار
على الرغم من شيوع التواءات الكاحل وإصابات الأربطة (مثل الرباط الصليبي الأمامي الشظوي)، إلا أن دور الرنين المغناطيسي محدود في التقييم الحاد، حيث يعتمد العلاج الأولي على التأهيل الوظيفي. تبرز أهمية الرنين في حالات الألم المزمن ومتلازمة الانحشار الأمامي الجانبي، حيث يمكن رؤية تليف متضخم (آفة تشبه الغضروف المفصلي) في التجويف الجانبي للكاحل، وغالبا ما يستفيد هؤلاء المرضى من التنظيف بالمنظار الجراحي.
تنخر عظام الكاحل
تعتبر عظمة الكاحل (عظمة الثالوس) عرضة بشكل كبير للنخر اللاوعائي (موت أنسجة العظم بسبب نقص الدم) خاصة بعد كسور عنق العظمة. الرنين المغناطيسي هو الوسيلة الأكثر حساسية لاكتشاف التغيرات المبكرة في نخاع العظم.
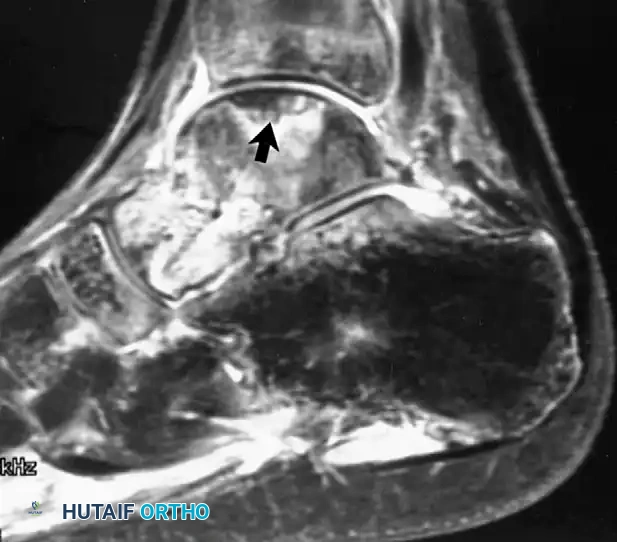
علاج تنخر عظمة الكاحل
في المراحل المبكرة، يمكن إجراء عملية تخفيف الضغط المركزي لتقليل الضغط داخل العظم وتحفيز نمو أوعية دموية جديدة. أما في المراحل المتأخرة التي يحدث فيها انهيار لسطح المفصل، فقد يتطلب الأمر زراعة عظام دموية أو إجراء عملية دمج لمفصل الكاحل كحل نهائي.
الآفات العظمية الغضروفية
يتم تقييم الآفات الغضروفية في عظمة الكاحل بدقة عبر الرنين المغناطيسي لتحديد مدى استقرار الشظية العظمية. وجود سائل بين الشظية والعظم الأصلي هو علامة مؤكدة على عدم الاستقرار، مما يستدعي تدخلا جراحيا مثل تحفيز نخاع العظم بالمنظار أو زراعة غضروف ذاتي.
ورم مورتون العصبي
ورم مورتون هو تليف يحيط بالعصب الإصبعي المشترك، ويظهر عادة بين المشطية الثالثة والرابعة. يتميز بألم في باطن القدم يزداد عند الضغط على مقدمة القدم. في الرنين المغناطيسي، يظهر ككتلة على شكل دمعة ذات إشارة منخفضة. إذا فشلت الأحذية الواسعة وحقن الكورتيزون، فإن الاستئصال الجراحي عبر شق علوي من ظهر القدم يعتبر علاجا فعالا للغاية ويجنب المريض ندبة مؤلمة في باطن القدم.
القدم السكري والتهاب العظام
يعد التفريق بين التهاب العظام الحاد (العدوى) والاعتلال المفصلي العصبي (مفصل شاركو) لدى مرضى السكري من أكبر التحديات السريرية. يتميز الرنين المغناطيسي بقدرته الفائقة على اكتشاف تورم نخاع العظم، مما يسمح بتشخيص التهاب العظام مبكرا بفترة تتراوح بين 7 إلى 10 أيام قبل ظهور أي تغيرات في الأشعة السينية العادية.
من القواعد السريرية الهامة أن ظهور إشارة نخاع العظم طبيعية تماما في الرنين المغناطيسي يستبعد بثقة وجود التهاب في العظام. يساعد الرنين في التخطيط الجراحي بتحديد المدى الدقيق للعدوى، كما أن استخدام صبغة الجادولينيوم الوريدية مفيد جدا في تحديد الخراجات والأنسجة الميتة التي تتطلب تنظيفا جراحيا عاجلا.
مبادئ جراحة القدم السكري المصابة بالعدوى
* الشق والتصريف يجب تنظيف الخراجات التي تظهر في الرنين المغناطيسي بشكل جذري.
* استئصال العظم في حالة تأكيد التهاب العظم، يجب إزالة العظم المصاب حتى الوصول إلى حواف صحية تنزف.
* الزراعة الميكروبيولوجية يجب أخذ عينات عميقة من العظم للزراعة قبل البدء في المضادات الحيوية لضمان العلاج الموجه.
* العناية الفائقة بالجروح وتخفيف الضغط عن القدم، والسيطرة الصارمة على نسبة السكر في الدم لمنع تكرار العدوى وتجنب البتر.
التعافي
تختلف رحلة التعافي بشكل كبير بناء على نوع الإصابة والتدخل الجراحي الذي تم إجراؤه. على سبيل المثال، بعد جراحة إصلاح وتر أخيل، يوضع المريض في جبيرة تمنع تحميل الوزن مع توجيه القدم لأسفل لمدة أسبوعين، يليها استخدام حذاء تأهيلي وظيفي مع دعامات للكعب يتم تقليل زاويتها تدريجيا على مدار 6 إلى 8 أسابيع.
بالنسبة لمرضى القدم السكري، يعتبر التعافي عملية مستمرة تتطلب التزاما صارما بتعليمات الطبيب. يشمل ذلك العناية الدقيقة بالجروح، واستخدام قوالب تخفيف الضغط بعد زوال العدوى، والمتابعة الدورية لضمان التئام الأنسجة بشكل سليم ومنع حدوث أي مضاعفات مستقبلية.
الأسئلة الشائعة
هل يمكن إجراء الرنين المغناطيسي بوجود شرائح ومسامير
نعم، معظم الشرائح والمسامير والمفاصل الصناعية الحديثة المصنوعة من التيتانيوم أو الفولاذ المقاوم للصدأ آمنة تماما للفحص، رغم أنها قد تسبب بعض التشويش في الصورة بالمنطقة المحيطة بها.
هل الرنين المغناطيسي آمن لمرضى القلب
يعتمد ذلك على نوع الجهاز. صمامات القلب الصناعية تعتبر آمنة بشكل عام. أما أجهزة تنظيم ضربات القلب القديمة فتعتبر مانعا مطلقا، بينما الأجهزة الحديثة تتطلب إعدادات خاصة وإشرافا دقيقا من طبيب القلب قبل وأثناء الفحص.
ما هو ورم مورتون العصبي وكيف يظهر في الأشعة
هو تليف حميد يحيط بالعصب في مقدمة القدم ويسبب ألما شديدا. يظهر في أشعة الرنين المغناطيسي ككتلة صغيرة تشبه الدمعة ذات لون داكن، ويساعد الرنين في تحديد حجمه وموقعه بدقة للتخطيط الجراحي.
كيف يتم تشخيص القدم السكري بالرنين المغناطيسي
يعتبر الرنين المغناطيسي الأداة الأدق لاكتشاف التهاب العظام المبكر في القدم السكري قبل ظهوره في الأشعة العادية بأسابيع، كما يحدد بدقة أماكن الخراجات والأنسجة الميتة التي تحتاج لتدخل جراحي.
ما هي مدة التعافي بعد جراحة وتر أخيل
تستغرق فترة التعافي الأولية حوالي 6 إلى 8 أسابيع باستخدام حذاء طبي مخصص وتدرج في تحميل الوزن، بينما تستغرق العودة الكاملة للأنشطة الرياضية عدة أشهر من العلاج الطبيعي المكثف.
هل يمكن للحامل الخضوع لفحص الرنين المغناطيسي
يعتبر الحمل في الثلث الأول مانعا نسبيا لتجنب أي مخاطر نظرية لارتفاع حرارة الأنسجة أو تأثير الضوضاء على الجنين، ولا يتم إجراؤه إلا في حالات الضرورة القصوى وبعد استشارة الطبيب المعالج.
ما هو تأثير زاوية السحر في أشعة الرنين
هي ظاهرة بصرية تحدث عندما يميل الوتر بزاوية 55 درجة بالنسبة للمجال المغناطيسي، مما يجعله يظهر بلون فاتح يوحي بوجود تمزق أو التهاب. يتفادى الأطباء هذا الخداع باستخدام تسلسلات صور معينة.
متى نلجأ للجراحة في حالات تنخر عظمة الكاحل
نلجأ للجراحة في المراحل المبكرة لتخفيف الضغط داخل العظم وتحفيز التروية الدموية، وفي المراحل المتأخرة عند انهيار سطح المفصل يتم اللجوء لزراعة العظام أو دمج المفصل لتخفيف الألم.
ما هي موانع استخدام الرنين المغناطيسي المطلقة
تشمل الموانع المطلقة مشابك الأوعية الدموية الدماغية القديمة، أجهزة تنظيم ضربات القلب غير المتوافقة، مضخات التسريب المزروعة، زراعة القوقعة، ووجود شظايا معدنية في العين.
هل المثبت الخارجي يمنع إجراء الرنين المغناطيسي
نعم، يمنع منعا باتا إدخال مريض يضع مثبتا خارجيا معدنيا إلى جهاز الرنين المغناطيسي، حيث يعمل الإطار المعدني كهوائي يجمع الحرارة مما قد يسبب حروقا شديدة وعميقة في الجلد والأنسجة.