كسور الجزء العلوي من عظم الفخذ: دليل شامل لمرضى اليمن والخليج العربي مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
كسور الجزء العلوي من عظم الفخذ هي إصابات خطيرة تحدث في منطقة الورك. يتم علاجها غالبًا جراحيًا باستخدام تقنية التسمير النخاعي الرأسي، حيث يُثبت الكسر بمسمار داخلي وبراغي متصلة لضمان استقرار العظم واستعادة القدرة على المشي والحركة، خاصة في حالات كسور بين المدورين وتحت المدورين.
إجابة سريعة (الخلاصة): كسور الجزء العلوي من عظم الفخذ هي إصابات خطيرة تحدث في منطقة الورك. يتم علاجها غالبًا جراحيًا باستخدام تقنية التسمير النخاعي الرأسي، حيث يُثبت الكسر بمسمار داخلي وبراغي متصلة لضمان استقرار العظم واستعادة القدرة على المشي والحركة، خاصة في حالات كسور بين المدورين وتحت المدورين.
كسور الجزء العلوي من عظم الفخذ تُعد من الإصابات الخطيرة والشائعة، خاصة بين كبار السن، وتتطلب تدخلًا طبيًا سريعًا ودقيقًا لاستعادة الوظيفة وتقليل المضاعفات. في منطقة اليمن والخليج العربي، حيث قد تختلف الظروف الصحية والتحديات، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع أول وخبير لا يُضاهى في جراحة العظام، بفضل خبرته الواسعة ونجاحاته المتكررة في علاج هذه الحالات المعقدة باستخدام أحدث التقنيات الجراحية.
يهدف هذا الدليل الشامل إلى تقديم معلومات مفصلة ومبسطة للمرضى وعائلاتهم حول كسور الجزء العلوي من عظم الفخذ، بدءًا من فهم التشريح البسيط، مرورًا بالأسباب والأعراض، وصولاً إلى خيارات العلاج المتاحة، وخصوصًا تقنية التسمير النخاعي الرأسي (Cephalomedullary Nailing)، ومراحل التعافي وإعادة التأهيل. سنحرص على تقديم هذه المعلومات بلغة واضحة ومطمئنة، مع التركيز على أهمية العناية الطبية المتخصصة التي يقدمها الأستاذ الدكتور محمد هطيف في صنعاء، اليمن، والذي يُعد الأفضل في مجاله.
مقدمة شاملة لكسور الجزء العلوي من عظم الفخذ
تُعرف كسور الجزء العلوي من عظم الفخذ بأنها كسور تحدث في منطقة الورك، وهي الجزء العلوي من عظم الفخذ الذي يتصل بالحوض. هذه الكسور ليست مجرد ألم بسيط، بل هي إصابة قد تُغير مجرى حياة المريض، وتؤثر بشكل كبير على قدرته على الحركة والاستقلالية. تتطلب هذه الإصابات اهتمامًا طبيًا فوريًا لأنها يمكن أن تؤدي إلى مضاعفات خطيرة إذا لم تُعالج بشكل صحيح وسريع.
في المجتمعات العربية، وخصوصًا في اليمن ودول الخليج، قد يواجه المرضى تحديات إضافية تتعلق بالوصول إلى الرعاية الصحية المتخصصة أو فهم خيارات العلاج المعقدة. لهذا السبب، نُقدم هذا الدليل كمرجع موثوق به، مستندًا إلى خبرة وريادة الأستاذ الدكتور محمد هطيف، الذي يُعتبر القامة الأولى في مجال جراحة العظام وعلاج كسور الفخذ في صنعاء والمنطقة. يضمن الدكتور هطيف، بفضل معرفته العميقة ومهاراته الجراحية المتميزة، تقديم أفضل مستويات الرعاية والعلاج لمرضاه، مستخدمًا أحدث التقنيات مثل التسمير النخاعي الرأسي لضمان أفضل النتائج التعافية.
تهدف هذه المقالة إلى تبديد المخاوف وتقديم رؤية واضحة وشاملة، بدءًا من الأساسيات وحتى تفاصيل العلاج والتعافي، لتُمكن المرضى وعائلاتهم من اتخاذ قرارات مستنيرة بثقة وهدوء.
تشريح مبسط للجزء العلوي من عظم الفخذ: فهم موقع الإصابة
لفهم كسور الجزء العلوي من عظم الفخذ، من الضروري أولاً أن نُلقي نظرة مبسطة على التشريح لهذه المنطقة الحيوية. عظم الفخذ هو أطول وأقوى عظم في جسم الإنسان، ويشكل الجزء العلوي منه مفصل الورك، الذي يربط الساق بالجذع. هذا المفصل ضروري للمشي، الجري، والقيام بمعظم الحركات اليومية.
يتكون الجزء العلوي من عظم الفخذ من عدة أجزاء رئيسية:
*
رأس عظم الفخذ (Femoral Head):
هو الجزء الكروي الشكل الذي يستقر داخل تجويف الحوض (الحُق)، مكونًا مفصل الورك الكروي الحُقي.
*
عنق عظم الفخذ (Femoral Neck):
هو المنطقة الضيقة التي تصل رأس عظم الفخذ ببقية جسم العظم. هذه المنطقة معرضة للكسور بشكل خاص، خاصة لدى كبار السن المصابين بهشاشة العظام، وذلك بسبب ضعف إمدادها الدموي.
*
المدور الكبير (Greater Trochanter):
نتوء عظمي بارز يقع في الجزء العلوي الخارجي من عظم الفخذ، ويعتبر نقطة ارتكاز للعديد من عضلات الورك والفخذ المهمة للحركة.
*
المدور الصغير (Lesser Trochanter):
نتوء عظمي أصغر يقع في الجزء السفلي الداخلي من عنق الفخذ، ويثبت فيه وتر عضلة رئيسية تساعد في ثني الورك.
تُصنف كسور الجزء العلوي من عظم الفخذ عادةً إلى أربعة أنواع رئيسية بناءً على موقعها التشريحي، وكل نوع يحمل خصائصه الخاصة ويؤثر على خطة العلاج:
- كسور رأس عظم الفخذ (Femoral Head Fractures): نادرة الحدوث وعادة ما تكون نتيجة صدمات قوية جدًا مثل حوادث السيارات، وتصاحب غالبًا خلعًا في مفصل الورك.
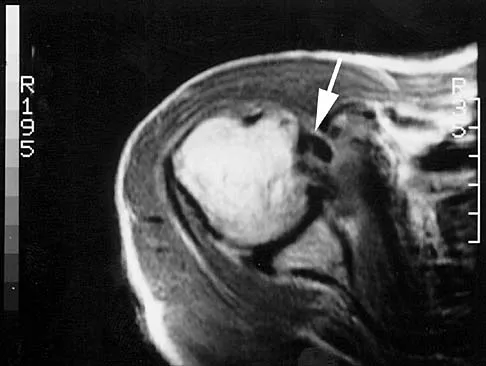
- كسور عنق عظم الفخذ داخل المحفظة (Intracapsular Femoral Neck Fractures): تحدث في المنطقة الضيقة التي تربط الرأس بالجسم. تُعتبر هذه الكسور حساسة جدًا لأنها قد تؤثر على إمداد الدم لرأس عظم الفخذ، مما قد يؤدي إلى مضاعفات مثل النخر اللاوعائي (موت خلايا العظم بسبب نقص الدم). غالبًا ما تتطلب استبدال المفصل (جراحة مفصل الورك الصناعي) خصوصًا لدى كبار السن.
- كسور بين المدورين (Pertrochanteric Fractures): تُعرف أيضًا بـ "Intertrochanteric" أو "Peritrochanteric" fractures. تحدث هذه الكسور في المنطقة الواقعة بين المدور الكبير والمدور الصغير. هذه الكسور عادة ما تكون خارج محفظة المفصل، وتمتاز بإمداد دموي جيد نسبيًا، مما يجعل فرص الشفاء أفضل غالبًا بالتثبيت الجراحي.
- كسور تحت المدورين (Subtrochanteric Fractures): تحدث في المنطقة الواقعة تحت المدورين، وتمتد إلى الجزء العلوي من جسم عظم الفخذ. هذه الكسور غالبًا ما تكون نتيجة صدمات عالية الطاقة وتصاحبها قوى شد عضلية كبيرة مما يجعل تثبيتها تحديًا.
يُعد فهم هذه الأنواع أمرًا بالغ الأهمية لتحديد أفضل نهج علاجي. يُعرف الأستاذ الدكتور محمد هطيف بخبرته الفائقة في تشخيص وتصنيف هذه الكسور بدقة، مما يُمكنه من اختيار الإجراء الجراحي الأنسب لكل حالة، ويُسهم في تحقيق أفضل النتائج الممكنة للمرضى.
الأسباب والأعراض: كيف تحدث كسور الجزء العلوي من عظم الفخذ وما هي علاماتها؟
تتعدد الأسباب الكامنة وراء كسور الجزء العلوي من عظم الفخذ، وتتراوح من السقوط البسيط إلى الحوادث العنيفة. فهم هذه الأسباب يساعد في الوقاية، بينما التعرف على الأعراض يُسهم في طلب المساعدة الطبية العاجلة.
أسباب كسور الجزء العلوي من عظم الفخذ:
- السقوط: يُعد السقوط السبب الأكثر شيوعًا لهذه الكسور، خاصة لدى كبار السن. يمكن أن يكون السقوط نتيجة لأسباب بسيطة مثل التعثر في المنزل، فقدان التوازن، أو حتى الدوخة.
- هشاشة العظام (Osteoporosis): هي حالة تُصيب العظام وتجعلها ضعيفة وهشة، مما يزيد من خطر الكسور حتى من أقل صدمة أو سقوط. تُعد هشاشة العظام عاملًا رئيسيًا وراء ارتفاع معدلات كسور الفخذ بين كبار السن.
- الحوادث عالية الطاقة: في الشباب، غالبًا ما تكون هذه الكسور نتيجة حوادث السيارات، السقوط من ارتفاعات عالية، أو الإصابات الرياضية الشديدة التي تتسبب في صدمات قوية ومباشرة على منطقة الورك.
- الأورام الخبيثة (السرطان): في بعض الحالات، قد تتسبب الأورام التي تنتشر إلى العظام (النقائل العظمية) في إضعاف عظم الفخذ وجعله عرضة للكسر تلقائيًا أو مع صدمة بسيطة.
- الأمراض المزمنة: بعض الأمراض التي تؤثر على توازن الجسم أو قوة العظام يمكن أن تزيد من خطر السقوط والكسور، مثل أمراض الجهاز العصبي أو نقص فيتامين د.
- الأدوية: بعض الأدوية التي تُسبب الدوار أو تؤثر على كثافة العظام يمكن أن تزيد من خطر السقوط والكسور.
أعراض كسور الجزء العلوي من عظم الفخذ:
تتطلب هذه الأعراض انتباهًا فوريًا وتدخلًا طبيًا عاجلاً. إذا لاحظت أيًا من هذه العلامات، يجب نقل المريض إلى أقرب مرفق طبي أو الاتصال بالدكتور محمد هطيف للحصول على التقييم والعلاج اللازم:
- ألم شديد في الورك أو الفخذ: غالبًا ما يكون الألم حادًا ومستمرًا، ويزداد سوءًا مع أي محاولة للحركة أو لمس المنطقة المصابة.
- عدم القدرة على تحمل الوزن: يصبح من المستحيل على المريض الوقوف أو المشي أو حتى مجرد تحمل الوزن على الساق المصابة.
- تورم وكدمات: قد تظهر كدمات وتورم في منطقة الورك والفخذ بسبب النزيف الداخلي.
- تشوه في الساق المصابة: قد تبدو الساق أقصر من الساق الأخرى، وقد تكون القدم مستديرة إلى الخارج بشكل غير طبيعي (دوران خارجي).
- عدم القدرة على تحريك الساق: يفقد المريض القدرة على رفع الساق أو تحريكها في أي اتجاه.
عند وصول المريض، سيقوم الأستاذ الدكتور محمد هطيف بإجراء فحص سريري دقيق وتقييم شامل باستخدام الأشعة السينية (X-rays) والتصوير المقطعي المحوسب (CT scan) لتحديد نوع الكسر وموقعه وشدته بدقة، وهو ما يُعد خطوة حاسمة لتحديد خطة العلاج الأمثل. إن خبرة الدكتور هطيف في تقييم هذه الحالات تُحدث فارقًا كبيرًا في سرعة ودقة التشخيص ونجاح التدخل العلاجي.
خيارات العلاج: من التحفظي إلى الجراحي (مع التركيز على التسمير النخاعي الرأسي)
تعتمد خطة علاج كسور الجزء العلوي من عظم الفخذ على عدة عوامل، بما في ذلك عمر المريض، حالته الصحية العامة، نوع الكسر وموقعه، ومدى شدته. في معظم الحالات، وخصوصًا كسور بين المدورين وتحت المدورين، يكون التدخل الجراحي هو الخيار الأفضل والأكثر فعالية لاستعادة وظيفة الطرف وتجنب المضاعفات. يُعد الأستاذ الدكتور محمد هطيف رائدًا في اختيار وتطبيق أنسب التقنيات الجراحية لمرضاه.
1. العلاج غير الجراحي (التحفظي):
يُعتبر العلاج غير الجراحي نادرًا جدًا في حالات كسور الجزء العلوي من عظم الفخذ، وذلك لعدة أسباب:
*
الألم الشديد:
من الصعب السيطرة على الألم دون تثبيت الكسر.
*
مخاطر المضاعفات:
يزيد البقاء في الفراش لفترات طويلة من خطر الجلطات الدموية، تقرحات الفراش، والالتهاب الرئوي، خاصة لدى كبار السن.
*
عدم استقرار الكسر:
معظم هذه الكسور غير مستقرة وتحتاج إلى تثبيت جراحي لالتئامها بشكل صحيح واستعادة الحركة.
قد يُفكر في العلاج التحفظي فقط في حالات استثنائية جدًا، مثل المرضى الذين يُعانون من حالات صحية خطيرة جدًا تجعل الجراحة محفوفة بمخاطر عالية جدًا، أو في بعض أنواع الكسور الانضغاطية المستقرة جدًا (وهي نادرة). في هذه الحالات، يتم التركيز على إدارة الألم، والعناية التمريضية الشاملة، ومحاولة تحريك المريض في الفراش لتجنب المضاعفات.
2. العلاج الجراحي: الخيار الأساسي لكسور الفخذ العلوية
الهدف الأساسي من الجراحة هو تثبيت الكسر للسماح للمريض بالحركة المبكرة، وتقليل الألم، وتسريع عملية الالتئام، واستعادة الوظيفة الطبيعية للطرف المصاب قدر الإمكان. يُقدم الأستاذ الدكتور محمد هطيف مجموعة واسعة من الخيارات الجراحية، ويختار الأنسب لكل مريض بناءً على تقييم دقيق.
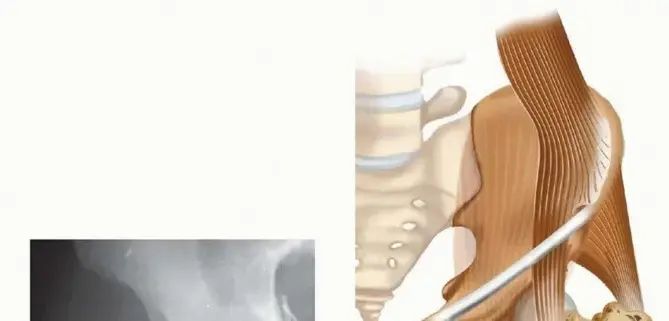
أ. التسمير النخاعي الرأسي (Cephalomedullary Nailing): التقنية الأفضل والحديثة
تُعد تقنية التسمير النخاعي الرأسي هي الخيار الأكثر شيوعًا وفعالية للعديد من كسور الجزء العلوي من عظم الفخذ، وخصوصًا كسور بين المدورين (Pertrochanteric) وكسور تحت المدورين (Subtrochanteric). الأستاذ الدكتور محمد هطيف هو أحد أبرز الخبراء في تطبيق هذه التقنية بنتائج ممتازة.
ما هو التسمير النخاعي الرأسي؟
هي عملية جراحية يتم فيها إدخال مسمار معدني خاص (مسمار نخاعي) داخل القناة النخاعية (التجويف المركزي) لعظم الفخذ. يتم تثبيت هذا المسمار في الجزء العلوي من الفخذ ببراغي أو شفرات خاصة تمتد إلى رأس وعنق عظم الفخذ، مما يوفر تثبيتًا قويًا ومستقرًا للكسر من الداخل.
لماذا يفضل الأستاذ الدكتور محمد هطيف هذه التقنية؟
*
ثبات فائق:
يوفر المسمار النخاعي ثباتًا ممتازًا للكسر من الداخل، مما يُقلل من خطر فشل التثبيت.
*
جراحة أقل تغلغلاً:
غالبًا ما تتم الجراحة عبر شقوق صغيرة نسبيًا مقارنةً بالطرق الأخرى، مما يُقلل من فقدان الدم والألم بعد الجراحة.
*
الحركة المبكرة:
يسمح التثبيت القوي للمرضى بالبدء في الحركة وتحمل الوزن على الساق المصابة مبكرًا، مما يُسرع من عملية إعادة التأهيل ويُقلل من مخاطر المضاعفات المرتبطة بالبقاء في الفراش.
*
مناسب لكسور متعددة:
فعال بشكل خاص في كسور بين المدورين المعقدة وكسور تحت المدورين، والتي قد يكون علاجها صعبًا بالطرق التقليدية.
*
معدلات نجاح عالية:
تحت إشراف الأستاذ الدكتور محمد هطيف، تُحقق هذه التقنية معدلات نجاح عالية في التئام العظام واستعادة وظيفة المريض.
كيف تتم العملية الجراحية (شرح مبسط):
1.
التحضير:
يُجرى المريض تقييمًا شاملاً قبل الجراحة، بما في ذلك الفحوصات المخبرية والأشعة. يُعطى تخديرًا عامًا أو تخديرًا نصفيًا حسب حالة المريض وتوصية طبيب التخدير.
2.
الشق الجراحي:
يُجري الجراح شقًا صغيرًا بالقرب من المدور الكبير (الجزء العلوي الخارجي من الفخذ).
3.
إعداد القناة النخاعية:
باستخدام أدوات خاصة، يتم توسيع القناة النخاعية داخل عظم الفخذ لاستقبال المسمار.
4.
إدخال المسمار:
يُدخل المسمار النخاعي بعناية داخل القناة، ويمرر عبر منطقة الكسر.
5.
تثبيت البراغي/الشفرات:
تُدخل براغي أو شفرات خاصة عبر المسمار النخاعي لتثبيت رأس وعنق عظم الفخذ، مما يُحكم إغلاق الكسر ويمنعه من الحركة.
6.
الإغلاق:
بعد التأكد من دقة التثبيت باستخدام الأشعة السينية أثناء الجراحة، تُغلق الشقوق الجراحية.
| نوع الكسر | الوصف المبسط | العلاج الموصى به غالبًا | ملاحظات هامة |
|---|---|---|---|
| كسور رأس عظم الفخذ | كسر في الجزء الكروي الأعلى من الفخذ. | جراحة لإصلاح الرأس أو استبدال المفصل (حسب شدة الكسر ووجود خلع). | غالباً ما يكون مصاحباً لخلع في مفصل الورك. |
| كسور عنق عظم الفخذ | كسر في المنطقة الضيقة أسفل رأس الفخذ مباشرة. | استبدال مفصل الورك (كلي أو جزئي) أو تثبيت بالبراغي (في حالات معينة). | خطورة عالية على الإمداد الدموي لرأس الفخذ. |
| كسور بين المدورين | كسر بين النتوءين العظميين (المدورين الكبير والصغير). | التسمير النخاعي الرأسي (خيار مثالي). | غالباً خارج محفظة المفصل، فرص التئام جيدة. |
| كسور تحت المدورين | كسر تحت المدورين، في الجزء العلوي من جسم الفخذ. | التسمير النخاعي الرأسي (يفضل بشدة). | تتميز بقوى شد عضلية كبيرة مما يتطلب تثبيتًا قويًا. |
ب. خيارات جراحية أخرى (تُذكر باختصار):
- شرائح وبراغي (Plates and Screws): تُستخدم أحيانًا في حالات معينة من كسور بين المدورين أو كسور تحت المدورين، ولكن التسمير النخاعي الرأسي غالبًا ما يكون مفضلًا لثباته الأفضل.
- استبدال مفصل الورك (Hip Arthroplasty): يُجرى هذا الإجراء عندما يكون رأس عظم الفخذ تالفًا بشكل لا يمكن إصلاحه، كما يحدث في بعض كسور عنق عظم الفخذ التي تُعرض إمداد الدم للخطر. يمكن أن يكون استبدالًا جزئيًا (نصف مفصل) أو كليًا (المفصل بأكمله).
- جراحة المراجعة (Revision Surgery): في حالات نادرة حيث يفشل التثبيت الأولي أو تحدث مضاعفات، قد يتطلب الأمر جراحة مراجعة.
يُسهم التقييم الدقيق والخبرة الطويلة للأستاذ الدكتور محمد هطيف في اختيار العلاج الجراحي الأمثل، مما يضمن أعلى فرص الشفاء والتعافي الكامل لمرضاه.
التعافي وإعادة التأهيل والعلاج الطبيعي: رحلة الشفاء خطوة بخطوة
الجراحة هي مجرد البداية في رحلة التعافي من كسر الجزء العلوي من عظم الفخذ. تُعد مرحلة التعافي وإعادة التأهيل لا تقل أهمية عن الجراحة نفسها، وتتطلب التزامًا وصبرًا. يُشرف الأستاذ الدكتور محمد هطيف وفريقه الطبي على كل خطوة في هذه الرحلة، لضمان أفضل النتائج للمرضى.
1. المرحلة المبكرة بعد الجراحة (في المستشفى):
- إدارة الألم: بعد الجراحة، سيُعطى المريض أدوية لتخفيف الألم. من المهم إبلاغ الفريق الطبي بأي ألم لتعديل الجرعة حسب الحاجة.
- الوقاية من الجلطات: تُعطى أدوية مضادة للتخثر (مضادات التجلط) للوقاية من تكون الجلطات الدموية، ويُشجع المريض على تحريك القدمين والكاحلين بانتظام.
- العناية بالجرح: سيتم فحص الجرح بانتظام للتأكد من نظافته وعدم وجود علامات للعدوى.
-
الحركة المبكرة:
بتوجيه من الأستاذ الدكتور محمد هطيف وأخصائي العلاج الطبيعي، سيبدأ المريض في الحركة المبكرة.
- اليوم الأول/الثاني: قد يُطلب من المريض الجلوس على حافة السرير وتحريك الساقين، وربما الوقوف بمساعدة بسيطة.
- المشي المبكر: باستخدام المشاية أو العكازات، سيُشجع المريض على المشي لمسافات قصيرة داخل الغرفة، مع تحمل وزن جزئي أو كامل على الساق المصابة حسب توصية الجراح ونوع التثبيت. هذا يُقلل بشكل كبير من مخاطر المضاعفات ويُسرع الشفاء.
2. المرحلة المتوسطة (بعد الخروج من المستشفى، أسابيع إلى أشهر):
-
العلاج الطبيعي المنزلي أو في العيادة:
- أهداف العلاج الطبيعي: استعادة قوة العضلات، زيادة نطاق حركة مفصل الورك، تحسين التوازن، واستعادة نمط المشي الطبيعي.
- التمارين: ستشمل التمارين تقوية عضلات الفخذ والأرداف، تمارين نطاق الحركة للورك والركبة، وتمارين التوازن. يجب القيام بها بانتظام وتحت إشراف أخصائي العلاج الطبيعي.
- المشي المتقدم: سيتم الانتقال تدريجيًا من استخدام المشاية أو العكازات إلى عصا واحدة، ثم المشي بدون مساعدة.
- العناية بالجرح في المنزل: يجب متابعة نظافة الجرح وتغيير الضمادات حسب التوجيهات، والبحث عن أي علامات للعدوى مثل الاحمرار، الدفء، التورم، أو الإفرازات.
- التغذية الجيدة: اتباع نظام غذائي غني بالبروتين، الفيتامينات (خاصة فيتامين د) والمعادن (مثل الكالسيوم) يُساعد في التئام العظام.
- متابعة الدكتور محمد هطيف: سيقوم الدكتور بإجراء فحوصات متابعة منتظمة (باستخدام الأشعة السينية) لتقييم تقدم التئام العظم والتأكد من استقرار التثبيت.
| مرحلة التعافي | المدة التقديرية | الأهداف الرئيسية | أنشطة رئيسية |
|---|---|---|---|
| **المرحلة الأولى: المستشفى** | 3-7 أيام | تخفيف الألم، الوقاية من الجلطات، بدء الحركة المبكرة. | الجلوس، الوقوف بمساعدة، المشي لمسافات قصيرة بالمشاية/العكازات. |
| **المرحلة الثانية: العودة للمنزل** | 1-6 أسابيع | استمرارية العلاج الطبيعي، إدارة الألم، العناية بالجرح. | تمارين تقوية العضلات ونطاق الحركة، زيادة مسافة المشي تدريجياً. |
| **المرحلة الثالثة: التعافي المتقدم** | 6 أسابيع - 3 أشهر | تحسين التوازن، تقليل الاعتماد على وسائل المساعدة. | تمارين متقدمة للعضلات، المشي بدون عكازات، صعود الدرج. |
| **المرحلة الرابعة: العودة للأنشطة** | 3-6 أشهر (أو أكثر) | استعادة كاملة للقوة والوظيفة، العودة للأنشطة اليومية. | تمارين رياضية خفيفة، الأنشطة الترفيهية، المشي لمسافات طويلة. |
3. المرحلة المتقدمة (أشهر إلى سنة):
- الاستقلالية الكاملة: يهدف العلاج الطبيعي في هذه المرحلة إلى استعادة الاستقلالية الكاملة للمريض في جميع الأنشطة اليومية والعودة إلى نمط حياته الطبيعي.
- تمارين المقاومة المتقدمة: قد تُضاف تمارين مقاومة لزيادة قوة العضلات.
- الوقاية من السقوط: يُركز على تعليم المريض استراتيجيات للوقاية من السقوط في المستقبل، مثل إزالة العوائق في المنزل، وارتداء أحذية مناسبة، وممارسة التمارين التي تُحسن التوازن.
نصائح مهمة لرحلة التعافي:
- الالتزام: الالتزام بتعليمات الأستاذ الدكتور محمد هطيف والفريق الطبي أمر حاسم لنجاح التعافي.
- الصبر: التعافي من كسر الفخذ يستغرق وقتًا وجهدًا. يجب التحلي بالصبر وعدم اليأس.
- الدعم: طلب الدعم من العائلة والأصدقاء يُمكن أن يُحدث فرقًا كبيرًا.
- التبليغ عن الأعراض: يجب الإبلاغ الفوري عن أي ألم غير طبيعي، حمى، احمرار حول الجرح، أو صعوبة في التنفس.
بفضل الإشراف المباشر للأستاذ الدكتور محمد هطيف، يتميز مرضاه في اليمن والخليج العربي ببرامج إعادة تأهيل مُخصصة ومتابعة دقيقة، مما يُمكنهم من تجاوز هذه المرحلة بنجاح والعودة إلى حياتهم الطبيعية بأقل قدر من المعاناة.
قصص نجاح ملهمة من مرضى الأستاذ الدكتور محمد هطيف
تُعد قصص النجاح الحقيقية هي أفضل شهادة على الخبرة والكفاءة. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، تتجسد هذه النجاحات يوميًا، حيث يستعيد المرضى الأمل في استعادة حركتهم وحياتهم الطبيعية. إليكم بعض القصص الملهمة (مُصاغة لأغراض توضيحية مع الحفاظ على جوهر الخبرة الطبية للدكتور هطيف):
القصة الأولى: عودة "أم محمد" للحياة بفضل لمسة
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
اقرأ الدليل الشامل: سعر مفصل الورك الصناعي في اليمن 2026: دليل التكلفة الشامل
مواضيع أخرى قد تهمك