كسور الطرف العلوي: دليلك الشامل لأسبابها وعلاجها الأمثل
الخلاصة الطبية
هل تبحث عن معلومات دقيقة حول كسور الطرف العلوي: دليلك الشامل لأسبابها وعلاجها الأمثل؟ اكشف سر كسور عظم العضد: الأسباب، التشخيص، العلاج الأمثل! هي إصابات شائعة بالطرف العلوي للعظم، تحدث غالبًا بسبب السقوط وهشاشة العظام لدى كبار السن، أو الحوادث العنيفة للشباب. تُشخص بالفحص السريري والأشعة السينية، وقد تتطلب تصويراً متقدماً. يهدف العلاج، الذي يختلف حسب نوع الكسر وشدته، إلى استعادة وظيفة الذراع وتحسين جودة الحياة.
كسور الطرف العلوي لعظم العضد: دليلك الشامل لأسبابها وعلاجها الأمثل بإشراف الأستاذ الدكتور محمد هطيف
مقدمة شاملة لكسور الطرف العلوي لعظم العضد: فهم الإصابة وتأثيرها
تُعد كسور الطرف العلوي لعظم العضد من الإصابات الشائعة التي تؤثر بشكل كبير على الكتف والذراع، وهي المنطقة التي تلعب دورًا حيويًا في الحركة اليومية والقدرة على أداء المهام المتنوعة. يُشير الطرف العلوي لعظم العضد إلى الجزء العلوي من عظم الذراع الذي يتصل بمفصل الكتف، وهو مفصل معقد للغاية ويتكون من عظم الكتف (scapula) وعظم الترقوة (clavicle) ورأس عظم العضد (humeral head). هذه المنطقة، على الرغم من قوتها، إلا أنها عرضة للكسور، خاصةً مع التقدم في العمر أو التعرض لإصابات قوية.
تزداد معدلات حدوث هذه الكسور بشكل ملحوظ لدى كبار السن، خصوصًا أولئك الذين يعانون من هشاشة العظام، حيث يمكن لسقوط بسيط من مستوى الوقوف أن يؤدي إلى كسر في هذه المنطقة. ومع ذلك، لا تقتصر هذه الإصابات على كبار السن؛ فالشباب والرياضيون قد يتعرضون لها أيضًا نتيجة للحوادث عالية الطاقة، مثل حوادث السيارات أو السقوط أثناء ممارسة الرياضات العنيفة.
لا تقتصر تداعيات كسور الطرف العلوي لعظم العضد على الألم الشديد والعجز الحركي المباشر، بل تمتد لتؤثر على جودة حياة المصاب بشكل عام. يمكن أن تحد هذه الكسور من القدرة على القيام بالأنشطة اليومية البسيطة، مثل ارتداء الملابس أو تناول الطعام، وتؤثر على الاستقلالية الشخصية، وقد تتطلب فترة تعافٍ طويلة. لذا، فإن فهم طبيعة هذه الكسور، بدءًا من أسبابها وأعراضها وصولًا إلى خيارات التشخيص والعلاج المتطورة، يصبح أمرًا بالغ الأهمية.
يهدف هذا المقال الشامل إلى تقديم دليل متكامل حول كسور الطرف العلوي لعظم العضد، مستفيدين من الخبرة العميقة والريادة الطبية للأستاذ الدكتور محمد هطيف، البروفيسور في جامعة صنعاء وأحد أبرز جراحي العظام والعمود الفقري والكتف في اليمن، بخبرة تتجاوز العشرين عامًا. سنستعرض كل جانب من جوانب هذه الإصابة، مع التركيز على أحدث التقنيات العلاجية مثل الجراحة المجهرية (Microsurgery)، منظار الكتف بتقنية 4K (Arthroscopy 4K)، وجراحات استبدال المفاصل (Arthroplasty)، والتي يطبقها الأستاذ الدكتور هطيف بمهنية عالية وصدق طبي يُحتذى به.
تشريح مفصل للطرف العلوي لعظم العضد ومفصل الكتف: فهم البنية الأساسية
لفهم كسور الطرف العلوي لعظم العضد بشكل كامل، من الضروري الإلمام بالتشريح المعقد لهذه المنطقة المحورية. يُعتبر مفصل الكتف المفصل الأكثر حركة في جسم الإنسان، مما يجعله عرضة للإصابات.
يتكون مفصل الكتف بشكل رئيسي من ثلاثة عظام:
1.
عظم العضد (Humerus):
وهو عظم الذراع العلوي.
2.
عظم الكتف (Scapula):
المعروف أيضًا بلوح الكتف.
3.
عظم الترقوة (Clavicle):
أو عظم الطوق.
الطرف العلوي لعظم العضد هو المنطقة التي نتناولها بالدراسة، وهي تتضمن عدة تراكيب رئيسية:
*
رأس العضد (Humeral Head):
وهو الجزء الكروي العلوي من عظم العضد، الذي يتمفصل مع التجويف الحقاني (Glenoid Fossa) في عظم الكتف لتشكيل مفصل الكتف.
*
العنق التشريحي (Anatomical Neck):
وهو الانقباض الضيق الذي يقع أسفل رأس العضد مباشرةً، ويمثل الحد بين الرأس وبقية العظم.
*
العنق الجراحي (Surgical Neck):
يقع أسفل العنق التشريحي وأقل بروزًا، وهو المنطقة الأكثر شيوعًا لحدوث الكسور في الطرف العلوي للعضد بسبب ضعفها النسبي. يمر بجواره العصب الإبطي (Axillary Nerve) والشريان المحيطي الخلفي (Posterior Circumflex Humeral Artery)، مما يجعله منطقة ذات أهمية جراحية بالغة.
*
الحدبة الكبرى (Greater Tuberosity):
بروز عظمي يقع في الجزء العلوي الجانبي من رأس العضد، وهو موقع ارتباط ثلاث عضلات من عضلات الكفة المدورة (supraspinatus, infraspinatus, teres minor).
*
الحدبة الصغرى (Lesser Tuberosity):
بروز عظمي أصغر يقع في الجزء الأمامي من رأس العضد، وهو موقع ارتباط عضلة تحت الكتف (subscapularis).
تحيط بهذه العظام شبكة معقدة من الأربطة والأوتار والعضلات، أبرزها الكفة المدورة (Rotator Cuff) ، وهي مجموعة من أربع عضلات وأوتارها (supraspinatus, infraspinatus, teres minor, subscapularis) التي توفر الاستقرار لمفصل الكتف وتسمح بمدى واسع من الحركة. أي كسر في الطرف العلوي للعضد يمكن أن يؤثر على هذه الأنسجة الرخوة، مما يعقد الإصابة ويؤثر على وظيفة الكتف لاحقًا. كما تمر بالمنطقة أوعية دموية رئيسية وأعصاب، مثل العصب الإبطي، التي قد تتضرر جراء الكسر، مما يؤدي إلى مضاعفات عصبية أو وعائية.
وبائيات كسور الطرف العلوي لعظم العضد: الإحصائيات والفئات المعرضة للخطر
تُعد كسور الطرف العلوي لعظم العضد من الإصابات الشائعة، حيث تمثل ما يقرب من 4 إلى 6% من جميع الكسور التي تحدث في الجسم. تزداد نسبة حدوث هذه الكسور بشكل ملحوظ مع التقدم في العمر، وتُظهر الدراسات السريرية أن هناك فئات سكانية معينة أكثر عرضة للإصابة:
- كبار السن: هذه الفئة هي الأكثر تضررًا، حيث تزداد نسبة الكسور بشكل كبير بعد سن الخمسين. يعود السبب الرئيسي لذلك إلى انتشار هشاشة العظام (Osteoporosis) لديهم، وهي حالة تتميز بنقصان كثافة العظام وجعلها أكثر هشاشة وعرضة للكسور حتى من إصابات بسيطة.
- النساء بعد سن اليأس: تُعتبر النساء أكثر عرضة للإصابة بهذه الكسور مقارنة بالرجال، ويعزى ذلك بشكل كبير إلى التغيرات الهرمونية التي تحدث بعد انقطاع الطمث، والتي تؤدي إلى تسارع فقدان كثافة العظام وبالتالي زيادة خطر الإصابة بهشاشة العظام. تشير الإحصائيات إلى أن النساء أكثر عرضة للإصابة بكسور الطرف العلوي للعضد بثلاث مرات من الرجال في نفس الفئة العمرية.
- مرضى هشاشة العظام: بغض النظر عن العمر أو الجنس، فإن أي شخص يعاني من هشاشة العظام يكون عرضة بشكل كبير لكسور الطرف العلوي للعضد، حتى من السقوط من مستوى الوقوف أو إصابة طفيفة.
- الشباب والرياضيون: على الرغم من أن هشاشة العظام ليست العامل الرئيسي في هذه الفئة، إلا أن الشباب والرياضيين يمكن أن يتعرضوا لهذه الكسور نتيجة لحوادث عالية الطاقة، مثل حوادث السيارات، السقوط من ارتفاعات عالية، أو الإصابات الرياضية العنيفة في رياضات مثل التزلج أو ركوب الدراجات النارية.
- العوامل الاجتماعية والاقتصادية: تلعب هذه العوامل دورًا غير مباشر في زيادة خطر الإصابة. قد يكون الأشخاص الذين يعيشون في ظروف معيشية غير آمنة أو يعانون من سوء التغذية أكثر عرضة للسقوط والإصابة بالكسور بسبب ضعف التغذية، نقص فيتامين D والكالسيوم، أو عدم القدرة على الوصول إلى رعاية صحية وقائية.
- الأشخاص الذين يعانون من حالات صحية معينة: مثل السكري، أمراض الغدة الدرقية، أمراض الكلى، أو الذين يتناولون بعض الأدوية مثل الكورتيكوستيرويدات لفترات طويلة، قد يكونون أكثر عرضة لضعف العظام وبالتالي الكسور.
في اليمن، كما هو الحال في العديد من الدول النامية، قد لا تتوفر إحصائيات دقيقة وشاملة لانتشار هذه الكسور. ومع ذلك، تشير الملاحظات السريرية للأستاذ الدكتور محمد هطيف وفريقه إلى أن هذه الكسور شائعة بشكل خاص بين كبار السن، وتتأثر بشكل كبير بالعوامل المذكورة أعلاه. لذا، فإن التوعية والوقاية، بالإضافة إلى توفير خيارات علاجية متقدمة، تُعد حجر الزاوية في التعامل مع هذه المشكلة الصحية العامة.
الأسباب الرئيسية لكسور الطرف العلوي لعظم العضد
تتعدد الأسباب المؤدية إلى كسور الطرف العلوي لعظم العضد، وتختلف بشكل كبير باختلاف الفئة العمرية ونوع النشاط الذي يقوم به الشخص. يمكن تقسيم هذه الأسباب إلى فئات رئيسية:
1. السقوط المباشر أو غير المباشر:
- عند كبار السن: يُعد السقوط هو السبب الأكثر شيوعًا لكسور الطرف العلوي لعظم العضد لديهم. غالبًا ما يحدث الكسر نتيجة السقوط على الذراع الممدودة أو السقوط المباشر على الكتف. حتى السقوط البسيط من مستوى الوقوف، والذي قد لا يسبب إصابة خطيرة لشاب، يمكن أن يؤدي إلى كسر متبدل لدى كبير السن بسبب ضعف العظام الناتج عن هشاشة العظام.
- عند الشباب والبالغين: بينما يمكن أن يحدث السقوط أيضًا، إلا أن الكسور في هذه الفئة العمرية غالبًا ما تكون ناتجة عن حوادث عالية الطاقة، مثل السقوط من ارتفاع عالٍ، حوادث الدراجات النارية أو السيارات، أو الإصابات الرياضية العنيفة (مثل التزلج، كرة القدم، أو الرياضات القتالية). تتطلب هذه الحوادث عادة قوة أكبر لكسر العظم السليم.
2. هشاشة العظام (Osteoporosis):
- تُعتبر هشاشة العظام عامل الخطر الأكبر والأكثر تأثيرًا في حدوث كسور الطرف العلوي لعظم العضد، خاصة لدى النساء بعد سن اليأس وكبار السن بشكل عام. تُضعف هشاشة العظام بنية العظام، مما يجعلها هشة وعرضة للكسور حتى من إجهاد طفيف أو صدمة بسيطة.
3. أمراض أخرى تضعف العظام:
- الأورام: الأورام الأولية أو الثانوية (النقائل السرطانية) التي تصيب العظم يمكن أن تضعفه وتجعله عرضة للكسور المرضية (Pathological Fractures)، حيث يحدث الكسر دون إصابة كبيرة.
- العدوى المزمنة: بعض الالتهابات المزمنة في العظام (Osteomyelitis) قد تُضعف العظم وتزيد من خطر الكسر.
- أمراض الأيض العظمي: مثل فرط نشاط الغدة الدرقية أو أمراض الكلى المزمنة، يمكن أن تؤثر على كثافة العظام وسلامتها.
4. استخدام بعض الأدوية:
- الاستخدام طويل الأمد لبعض الأدوية، مثل الكورتيكوستيرويدات (Corticosteroids)، يمكن أن يؤدي إلى ترقق العظام وزيادة خطر الكسور.
- بعض الأدوية المستخدمة في علاج السرطان أو الأمراض المزمنة الأخرى قد يكون لها آثار جانبية على صحة العظام.
5. ضعف العضلات ومشاكل التوازن:
- خاصة لدى كبار السن، قد يؤدي ضعف العضلات المحيطة بالكتف والذراع إلى عدم القدرة على حماية المنطقة عند السقوط.
- مشاكل التوازن الناتجة عن أمراض عصبية، ضعف البصر، أو تأثيرات الأدوية، تزيد من احتمالية السقوط وبالتالي الكسور.
6. حوادث مهنية:
- التعرض لإصابات في مكان العمل تتضمن سقوفًا أو سقوط أشياء ثقيلة على الكتف.
يُولي الأستاذ الدكتور محمد هطيف اهتمامًا خاصًا عند تقييم أسباب الكسر، حيث أن فهم السبب الجذري يساعد في تحديد خطة العلاج الأنسب وتطبيق الإجراءات الوقائية المستقبلية للمريض.
أعراض كسور الطرف العلوي لعظم العضد: كيف تميزها؟
تظهر أعراض كسور الطرف العلوي لعظم العضد بشكل واضح ومميز، وتتراوح شدتها بناءً على مدى الكسر ومدى إزاحة العظام. عند التعرض لإصابة في منطقة الكتف والذراع، يجب الانتباه إلى العلامات التالية التي قد تشير إلى وجود كسر:
- الألم الشديد والمفاجئ: هذا هو العرض الأكثر شيوعًا والأول ظهورًا. يكون الألم حادًا ومتركزًا في منطقة الكتف والذراع العلوية، ويزداد بشكل كبير عند محاولة تحريك الذراع أو الكتف، أو حتى عند لمس المنطقة المصابة. قد يمتد الألم إلى أسفل الذراع أو الرقبة.
- التورم الواضح: تتورم منطقة الكتف والذراع العلوية بسرعة بعد الإصابة نتيجة لتجمع السوائل والنزيف الداخلي.
- الكدمات (Discoloration): تظهر كدمات زرقاء أو بنفسجية في منطقة الكتف والذراع العلوية، وقد تمتد إلى أسفل الذراع أو الصدر. تحدث هذه الكدمات نتيجة لتسرب الدم من الأوعية الدموية المتضررة حول موقع الكسر.
- التشوه المرئي: في بعض الحالات، وخاصة في الكسور المتبدلة بشكل كبير، قد يلاحظ المريض أو المحيطون به تشوهًا واضحًا في شكل الكتف، حيث قد يبدو الكتف غير متماثل أو يبدو الذراع أقصر من المعتاد.
- عدم القدرة على تحريك الذراع أو الكتف: يصبح تحريك الذراع المصابة مؤلمًا للغاية أو مستحيلًا. قد يشعر المريض بعدم القدرة على رفع الذراع، تدويرها، أو حتى تحريكها بشكل بسيط.
- صرير أو فرقعة (Crepitus): قد يسمع المريض أو يشعر بصرير أو فرقعة تحت الجلد عند محاولة تحريك الذراع، وهذا ناتج عن احتكاك أجزاء العظم المكسورة ببعضها البعض.
- تصلب مفصل الكتف: على المدى القصير، يمكن أن يحدث تصلب نتيجة للألم والتورم. على المدى الطويل، إذا لم يتم علاج الكسر بشكل صحيح، يمكن أن يتطور إلى "الكتف المتجمد" (Frozen Shoulder).
-
أعراض عصبية أو وعائية (أقل شيوعًا ولكن خطيرة):
في بعض الحالات، قد يتسبب الكسر في تضرر الأعصاب المحيطة (مثل العصب الإبطي) أو الأوعية الدموية الرئيسية. قد تشمل الأعراض العصبية:
- الخدر أو التنميل (Numbness or Tingling) في الذراع أو اليد.
-
الضعف العضلي أو عدم القدرة على تحريك أجزاء معينة من اليد أو الرسغ.
وتشمل الأعراض الوعائية (تضرر الشرايين أو الأوردة): - برودة في اليد.
- شحوب في الجلد.
-
غياب النبض في الرسغ أو الكوع.
هذه الأعراض تتطلب تدخلًا طبيًا طارئًا.
إذا ظهرت أي من هذه الأعراض بعد إصابة في الكتف، فمن الضروري طلب العناية الطبية الفورية. التشخيص المبكر والعلاج المناسب، تحت إشراف خبير مثل الأستاذ الدكتور محمد هطيف، يحد من المضاعفات ويضمن أفضل فرصة للتعافي الكامل.
التشخيص الدقيق: حجر الزاوية في العلاج الفعال بإشراف الأستاذ الدكتور محمد هطيف
يُعد التشخيص الدقيق لكسور الطرف العلوي لعظم العضد خطوة حاسمة لضمان وضع خطة علاجية فعالة ومناسبة لحالة كل مريض. يعتمد الأستاذ الدكتور محمد هطيف في تشخيصه على منهجية شاملة تجمع بين الفحص السريري الدقيق والتصوير الطبي المتقدم.
1. الفحص السريري:
عند زيارة عيادة الأستاذ الدكتور محمد هطيف، يبدأ الفحص السريري بجمع تاريخ مرضي مفصل من المريض، يشمل:
*
كيفية حدوث الإصابة:
فهم آلية الإصابة (سقوط مباشر، حادث عالي الطاقة، إلخ) يساعد في تقدير طبيعة الكسر ومدى شدته.
*
الأعراض الحالية:
مثل شدة الألم، مكان الألم، مدى القدرة على تحريك الذراع.
*
التاريخ الصحي للمريض:
وجود أمراض مزمنة (مثل هشاشة العظام، السكري)، الأدوية التي يتناولها، والحساسيات.
بعد ذلك، يقوم الأستاذ الدكتور هطيف بإجراء فحص بدني شامل للكتف والذراع المصابة، يشمل:
*
المعاينة (Inspection):
البحث عن أي تشوهات واضحة، تورم، كدمات، أو جروح مفتوحة.
*
الجس (Palpation):
تحديد نقاط الألم بالضغط اللطيف على الكتف والعضد، والبحث عن صرير (crepitus).
*
تقييم مدى الحركة (Range of Motion):
محاولة تقييم مدى حركة الكتف والذراع، سواء كانت حركة سلبية (بمساعدة الفاحص) أو حركة نشطة (يقوم بها المريض).
*
تقييم الأوعية الدموية والأعصاب:
يُعتبر هذا الجزء حيويًا. يقوم الأستاذ الدكتور هطيف بفحص النبض في الذراع واليد، وتقييم الإحساس في مناطق مختلفة من اليد والذراع، واختبار قوة عضلات معينة للتحقق من عدم وجود إصابة في الأعصاب المحيطية، خاصة العصب الإبطي الذي يمر بالقرب من العنق الجراحي للعضد. إن خبرة الأستاذ الدكتور هطيف التي تمتد لأكثر من 20 عامًا تُمكّنه من اكتشاف أدق التفاصيل التي قد تفوت على غيره.
2. التصوير الطبي:
يُعد التصوير الطبي ضروريًا لتأكيد التشخيص، تحديد نوع الكسر، مدى إزاحته، وعدد الأجزاء المكسورة.
*
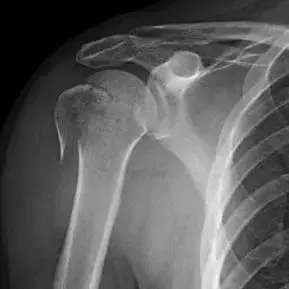
الأشعة السينية (X-ray):
تُعد الأشعة السينية هي الخطوة الأولى والأكثر شيوعًا في تشخيص كسور العضد. يتم أخذ عدة لقطات من زوايا مختلفة (عادةً الأمامي الخلفي AP، والجانبي Y-scapular، والإبطي Axillary view) للحصول على رؤية ثلاثية الأبعاد للكسر. تُظهر الأشعة السينية بوضوح مكان الكسر، نوعه (عرضي، مائل، حلزوني، مفتت)، ودرجة إزاحة أجزاء العظم.
*
الأشعة المقطعية (CT Scan):
في حالات الكسور المعقدة أو التي يصعب تقييمها بشكل كامل بواسطة الأشعة السينية، يُطلب الأستاذ الدكتور هطيف إجراء أشعة مقطعية. توفر الأشعة المقطعية صورًا مقطعية مفصلة للعظم، وتساعد في تحديد عدد أجزاء الكسر بدقة، وتقييم مدى تأثير الكسر على سطح المفصل، وتحديد وجود أي شظايا عظمية داخل المفصل. كما يمكن إعادة بناء الصور ثلاثيًا الأبعاد (3D reconstruction) لتوفير رؤية أوضح للجراح قبل التخطيط للجراحة.
*
الرنين المغناطيسي (MRI):
على الرغم من أنه ليس الفحص الأولي لتشخيص الكسر العظمي، إلا أن الأستاذ الدكتور هطيف قد يطلبه في حالات معينة لتقييم الأنسجة الرخوة المحيطة. يمكن للرنين المغناطيسي أن يكشف عن إصابات مرافقة في الأربطة، الأوتار (خاصة الكفة المدورة)، الغضاريف، أو الأوعية الدموية والأعصاب التي قد لا تظهر في الأشعة السينية أو المقطعية.
يجمع الأستاذ الدكتور محمد هطيف بين الفحص السريري الدقيق والمعلومات المستقاة من التصوير الطبي لتحديد أفضل مسار علاجي، معتمدًا على أحدث المعارف والتقنيات لضمان أفضل النتائج للمرضى.
تصنيف كسور الطرف العلوي لعظم العضد: نظام Neer وأهميته في اتخاذ القرار العلاجي
يُعد تصنيف كسور الطرف العلوي لعظم العضد أمرًا بالغ الأهمية للأطباء والجراحين لتوحيد فهم الإصابة، تحديد مدى تعقيدها، واتخاذ القرار العلاجي الأنسب. من أشهر وأكثر أنظمة التصنيف استخدامًا هو نظام Neer Classification System ، الذي طوره الدكتور تشارلز نير في الستينيات. يعتمد هذا النظام على تقسيم الطرف العلوي لعظم العضد إلى أربعة أجزاء رئيسية تشريحية، ويصنف الكسور بناءً على عدد الأجزاء المكسورة التي حدثت لها إزاحة كبيرة (أكثر من 1 سم) أو زاوية تبدل (أكثر من 45 درجة).
الأجزاء التشريحية الأربعة الرئيسية للطرف العلوي لعظم العضد التي يعتمد عليها نظام Neer هي:
1.
رأس العضد (Humeral Head):
الجزء الكروي العلوي الذي يتمفصل مع التجويف الحقاني.
2.
الحدبة الكبرى (Greater Tuberosity):
البروز الجانبي الذي ترتبط به عضلات الكفة المدورة.
3.
الحدبة الصغرى (Lesser Tuberosity):
البروز الأمامي الذي ترتبط به عضلة تحت الكتف.
4.
جذع العضد (Humeral Shaft):
الجزء الممتد من عظم العضد أسفل العنق الجراحي.
يعتمد نظام Neer على تصنيف الكسور إلى الفئات التالية:
-
كسور الجزء الواحد (One-Part Fractures):
- هي الكسور التي لا تُظهر أي إزاحة كبيرة (أقل من 1 سم) أو تبدل زاوي (أقل من 45 درجة) لأي من الأجزاء الأربعة.
- على الرغم من وجود كسر، إلا أن الأجزاء تظل في موضعها التشريحي الطبيعي تقريبًا.
- تمثل حوالي 80% من جميع كسور الطرف العلوي للعضد.
- عادة ما تُعالج تحفظيًا (غير جراحي).
-
كسور الجزئين (Two-Part Fractures):
- يحدث فيها انفصال وإزاحة كبيرة لأحد الأجزاء الأربعة عن بقية العظم.
- أكثرها شيوعًا هي كسور العنق الجراحي (Surgical Neck) المتبدلة، أو كسور الحدبة الكبرى أو الصغرى المتبدلة.
- قد تتطلب علاجًا جراحيًا أو تحفظيًا بناءً على مدى الإزاحة وحالة المريض.
-
كسور الثلاثة أجزاء (Three-Part Fractures):
- في هذه الحالة، ينفصل رأس العضد عن جزأين آخرين (على سبيل المثال، رأس العضد منفصل عن الحدبة الكبرى والحدبة الصغرى المتبدلتين، بينما يظل الجذع متصلاً بأحد الجزأين).
- تُعتبر كسورًا معقدة وتتطلب غالبًا تدخلًا جراحيًا.
-
كسور الأربعة أجزاء (Four-Part Fractures):
- تُعد الأكثر تعقيدًا وشدة. يحدث فيها انفصال كامل وإزاحة لكل من رأس العضد، الحدبة الكبرى، الحدبة الصغرى، وجذع العضد عن بعضها البعض.
- غالبًا ما تكون مصحوبة بتضرر كبير للأنسجة الرخوة والأوعية الدموية المغذية لرأس العضد، مما يزيد من خطر حدوث مضاعفات مثل النخر اللاوعائي (Avascular Necrosis) لرأس العضد.
- تتطلب دائمًا تدخلًا جراحيًا، وقد تتطلب استبدال المفصل (Arthroplasty).
جدول 1: تصنيف Neer لكسور الطرف العلوي لعظم العضد (مبسط)
| نوع الكسر (Neer Classification) | الوصف | مدى الإزاحة/التبدل الزاوي | العلاج المرجح |
|---|---|---|---|
| الجزء الواحد (One-Part) | كسر في أي جزء من الأجزاء الأربعة دون إزاحة أو تبدل زاوي كبير. | إزاحة < 1 سم، تبدل زاوي < 45 درجة | تحفظي (تثبيت، علاج طبيعي) |
| الجزئين (Two-Part) | انفصال وإزاحة لأحد الأجزاء الأربعة (مثل كسر العنق الجراحي المتبدل). | إزاحة > 1 سم أو تبدل زاوي > 45 درجة | تحفظي أو جراحي (حسب الحالة) |
| الثلاثة أجزاء (Three-Part) | انفصال رأس العضد عن جزأين آخرين متبدلين (مثلاً: الرأس، الحدبة الكبرى، الحدبة الصغرى). | إزاحة كبيرة وتبدل زاوي كبير | جراحي غالبًا |
| الأربعة أجزاء (Four-Part) | انفصال وإزاحة لجميع الأجزاء الأربعة عن بعضها البعض. | إزاحة كبيرة جداً وتبدل زاوي شديد، تفتت | جراحي (تثبيت داخلي أو استبدال مفصل) |
إن فهم هذا التصنيف يسمح للأستاذ الدكتور محمد هطيف بتقييم دقيق لكل حالة كسر، والتنبؤ بالمضاعفات المحتملة، وتحديد ما إذا كان العلاج التحفظي مناسبًا أم أن التدخل الجراحي ضروري، وتقرير نوع الجراحة الأنسب لتحقيق أفضل النتائج الوظيفية للمريض.
خيارات العلاج لكسور الطرف العلوي لعظم العضد: بين التحفظي والجراحي تحت إشراف الأستاذ الدكتور محمد هطيف
تتنوع خيارات علاج كسور الطرف العلوي لعظم العضد بناءً على عدة عوامل، منها: نوع الكسر (وفقًا لتصنيف Neer)، درجة الإزاحة والتفتت، عمر المريض، مستوى نشاطه البدني، حالته الصحية العامة، ووجود أي إصابات مرافقة. يقوم الأستاذ الدكتور محمد هطيف بتقييم كل هذه العوامل بدقة لتقديم الخيار العلاجي الأمثل لكل مريض، مع مراعاة الصدق الطبي والحرص على تحقيق أفضل تعافٍ.
1. العلاج التحفظي (غير الجراحي):
يُعد العلاج التحفظي الخيار الأول لغالبية كسور الطرف العلوي لعظم العضد، خاصةً كسور الجزء الواحد وغير المتبدلة أو ذات التبدل البسيط (كما هو الحال في حوالي 80% من الحالات).
-
مؤشرات العلاج التحفظي:
- الكسور غير المتبدلة أو ذات التبدل البسيط (إزاحة < 1 سم، تبدل زاوي < 45 درجة).
- المرضى الذين يعانون من حالات صحية تمنعهم من تحمل الجراحة (مثل أمراض القلب الشديدة أو مشاكل التخثر).
- المرضى الكبار في السن الذين لديهم احتياجات وظيفية منخفضة ولا يمارسون نشاطات تتطلب مدى حركة كاملاً.
-
مكونات العلاج التحفظي:
- التثبيت (Immobilization): يتم تثبيت الذراع والكتف باستخدام حمالة بسيطة (Sling) أو حمالة مع رباط حول الجسم (Sling and Swathe) لمدة تتراوح بين 3 إلى 6 أسابيع. الهدف هو توفير الراحة وتقليل الحركة للسماح للعظم بالالتئام.
- إدارة الألم (Pain Management): تُوصف مسكنات الألم ومضادات الالتهاب لتقليل الألم والتورم.
- العلاج الطبيعي المبكر (Early Physical Therapy): بمجرد أن يسمح الألم بذلك، وتحت إشراف الأستاذ الدكتور هطيف، تبدأ تمارين الحركة اللطيفة لليد والكوع والرسغ لمنع التصلب. بعد فترة التثبيت الأولية، يبدأ برنامج علاج طبيعي منظم لاستعادة مدى حركة الكتف وتقوية العضلات. يُشدد الأستاذ الدكتور هطيف على أهمية العلاج الطبيعي في هذه المرحلة لمنع تصلب الكتف (Frozen Shoulder) وتحقيق التعافي الوظيفي.
2. العلاج الجراحي:
يُلجأ إلى التدخل الجراحي في الحالات التي يكون فيها الكسر متبدلًا بشكل كبير، أو متعدد الأجزاء، أو عندما تكون هناك مضاعفات مثل إصابة الأوعية الدموية أو الأعصاب، أو في حالات فشل العلاج التحفظي. الأستاذ الدكتور محمد هطيف، بخبرته الواسعة وباستخدامه أحدث التقنيات، يقدم مجموعة واسعة من الخيارات الجراحية.
-
مؤشرات العلاج الجراحي:
- الكسور المتبدلة بشكل كبير (إزاحة > 1 سم أو تبدل زاوي > 45 درجة).
- الكسور متعددة الأجزاء (Neer Two, Three, Four-Part fractures).
- الكسور المفتوحة (Open Fractures) التي تخترق الجلد.
- كسور مع إصابة وعائية أو عصبية.
- المرضى النشطون الذين يحتاجون لاستعادة كامل الوظيفة.
- عدم التئام الكسر (Nonunion) أو الالتئام الخاطئ (Malunion) بعد العلاج التحفظي.
-
التقنيات الجراحية التي يتقنها الأستاذ الدكتور محمد هطيف:
-
التثبيت الداخلي بالصفائح والمسامير (Open Reduction Internal Fixation - ORIF):
- تُعد هذه الجراحة هي الأكثر شيوعًا لكسور الطرف العلوي للعضد المتبدلة.
- تتضمن فتح الجلد والوصول إلى موقع الكسر، ثم إعادة تقويم أجزاء العظم المكسورة إلى وضعها التشريحي الصحيح (Reduction)، وتثبيتها باستخدام صفائح معدنية خاصة ومسامير.
- يُفضل الأستاذ الدكتور هطيف استخدام الصفائح المثبتة بالزاوية (Locked Plates) لتوفير ثبات أقوى، خاصة في العظام الهشة.
-
تثبيت بالأسلاك (K-wires) أو المسامير (Screws):
- يُستخدم في بعض كسور الحدبات المنفصلة أو في بعض أنواع كسور العنق الجراحي البسيطة، غالبًا بالاقتران مع تقنيات أخرى.
-
الجراحة المجهرية (Microsurgery):
- يستخدم الأستاذ الدكتور محمد هطيف تقنيات الجراحة المجهرية عند الحاجة لإصلاح الأوعية الدموية الدقيقة أو الأعصاب المتضررة جراء الكسر، مما يضمن دقة متناهية ويقلل من خطر المضاعفات العصبية والوعائية.
-
منظار الكتف بتقنية 4K (Arthroscopy 4K):
- في بعض الحالات، يمكن للأستاذ الدكتور هطيف استخدام المنظار لإجراء بعض أنواع التثبيت الداخلي للكسور البسيطة أو لإصلاح إصابات الأنسجة الرخوة المرافقة، مما يقلل من حجم الشق الجراحي ويساهم في تعافٍ أسرع.
- تقنية 4K تضمن رؤية فائقة الوضوح داخل المفصل.
-
استبدال المفصل (Arthroplasty):
- يُلجأ إلى استبدال المفصل في حالات الكسور الشديدة والمفتتة، خاصةً كسور الأربعة أجزاء، أو عندما يكون هناك خطر كبير لنخر رأس العضد، أو في حالات فشل العلاج الجراحي السابق.
- نصف استبدال المفصل (Hemiarthroplasty): يتم فيه استبدال رأس العضد المكسور ببديل معدني اصطناعي، بينما يظل التجويف الحقاني الطبيعي كما هو.
-
الاستبدال الكلي العكسي للمفصل (Reverse Total Shoulder Arthroplasty):
- يُعد هذا الخيار متقدمًا ويُستخدم بشكل خاص للمرضى كبار السن الذين يعانون من كسور معقدة جدًا مع تمزق في الكفة المدورة، أو في حالات الالتئام الخاطئ أو الفشل السابق.
- في هذا الإجراء، يتم تغيير موقع الكرة والمقبس: يتم تثبيت كرة معدنية على التجويف الحقاني، ويتم تثبيت "مقبس" على رأس العضد. يعتمد هذا التصميم على عضلة الدالية (Deltoid Muscle) لتوفير الحركة، وهو فعال للغاية في استعادة وظيفة الكتف في الحالات المعقدة. الأستاذ الدكتور محمد هطيف يمتلك خبرة واسعة في إجراء هذا النوع من الجراحات المعقدة.
-
التثبيت الداخلي بالصفائح والمسامير (Open Reduction Internal Fixation - ORIF):
جدول 2: مقارنة بين العلاج التحفظي والجراحي لكسور الطرف العلوي لعظم العضد
| الميزة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (الأستاذ الدكتور محمد هطيف) |
|---|---|---|
| المؤشرات الرئيسية | كسور غير متبدلة أو تبدل بسيط، مرضى غير مؤهلين للجراحة. | كسور متبدلة، متعددة الأجزاء، مفتوحة، إصابة وعائية/عصبية، فشل التحفظي. |
| طبيعة الإجراء | تثبيت خارجي (حمالة)، مسكنات، علاج طبيعي. | تثبيت داخلي (صفائح/مسامير)، استبدال مفصل (نصف أو عكسي)، جراحة مجهرية، منظار. |
| فترة التعافي الأولية | عادة أطول للتئام العظم، ثم علاج طبيعي. | تعافٍ أسرع في تثبيت الكسر، لكن فترة إعادة تأهيل مكثفة. |
| النتائج الوظيفية | جيد في الكسور البسيطة، قد يحدث تصلب أو ضعف. | نتائج وظيفية ممتازة في الكسور المعقدة، استعادة مدى حركة وقوة كبيرة. |
| المخاطر | تصلب الكتف، عدم الالتئام، الالتئام الخاطئ. | عدوى، تضرر أعصاب/أوعية، فشل التثبيت، نخر رأس العضد، مضاعفات التخدير. |
| مستوى الألم | قد يستمر الألم لفترة أطول أثناء الالتئام. | ألم بعد الجراحة يُدار بفعالية، ثم يقل تدريجيًا. |
| التكلفة | عادة أقل تكلفة. | أكثر تكلفة (جراحة، إقامة مستشفى، أدوات). |
يُقدم الأستاذ الدكتور محمد هطيف كل خيارات العلاج بشفافية كاملة للمريض وأسرته، شارحًا لهم الإيجابيات والسلبيات لكل خيار، مع التزامه بالصدق الطبي الذي يميز ممارسته.
خطوات الإجراء الجراحي (مثال: التثبيت الداخلي بالصفائح والمسامير)
عندما يقرر الأستاذ الدكتور محمد هطيف أن العلاج الجراحي هو الخيار الأنسب لكسر الطرف العلوي لعظم العضد، فإنه يتبع بروتوكولاً دقيقاً لضمان سلامة المريض وتحقيق أفضل النتائج. فيما يلي وصف لخطوات إجراء عملية التثبيت الداخلي بالصفائح والمسامير (ORIF)، وهي من أكثر الإجراءات شيوعًا في هذه الكسور:
1. التحضير قبل الجراحة:
- التقييم الشامل: يقوم الأستاذ الدكتور هطيف بتقييم شامل للحالة الصحية للمريض، بما في ذلك الفحوصات المخبرية، تخطيط القلب، وأي استشارات مع أطباء تخدير أو باطنية لضمان أن المريض لائق للجراحة.
- التوعية للمريض: يُقدم الأستاذ الدكتور هطيف شرحًا تفصيليًا للمريض حول الإجراء الجراحي، المخاطر المحتملة، وخطوات التعافي، مجيبًا على جميع تساؤلات المريض وأسرته بوضوح وصدق طبي.
- الصيام: يُطلب من المريض الصيام لعدة ساعات قبل الجراحة.
- التخدير: يتم تخدير المريض، وعادة ما يكون تخديرًا عامًا، وقد يُدمج معه تخدير موضعي للمنطقة لتخفيف الألم بعد الجراحة.
2. وضعية المريض والتحضير الجراحي:
- يُوضع المريض في وضعية مناسبة تسمح للجراح بالوصول الأمثل لمفصل الكتف والطرف العلوي للعضد (عادة ما تكون وضعية الشاطئ أو وضعية الاستلقاء مع ميلان خفيف).
- يتم تعقيم منطقة الجراحة بشكل كامل وتغطيتها بمفارش معقمة، مع ترك منطقة الكتف والذراع مكشوفة للعمل.
- في بعض الحالات، قد يتم استخدام جهاز الأشعة السينية المحمول (C-arm fluoroscopy) أثناء الجراحة للتأكد من وضعية الكسر والتثبيت.
3. الشق الجراحي والوصول إلى الكسر:
- يقوم الأستاذ الدكتور محمد هطيف بعمل شق جراحي في الجلد، وعادة ما يكون هذا الشق في الجزء الأمامي أو الدلتوي الصدري (Deltopectoral approach) من الكتف. يتم اختيار موقع الشق بعناية لتقليل الأضرار للأنسجة المحيطة والأعصاب والأوعية الدموية.
- يتم فصل العضلات والأنسجة الرخوة بعناية فائقة للوصول إلى موقع الكسر. تبرز هنا أهمية خبرة الأستاذ الدكتور هطيف ومعرفته التشريحية الدقيقة لتجنب تضرر التراكيب الحيوية.
4. إعادة تقويم الكسر وتثبيته:
- إعادة التقويم (Reduction): يقوم الجراح بإعادة تجميع أجزاء العظم المكسورة بدقة، وإعادتها إلى وضعها التشريحي الصحيح قدر الإمكان. في الكسور المفتتة، قد يتطلب ذلك جهدًا خاصًا ودقة متناهية.
- التثبيت المؤقت: قد تُستخدم أسلاك صغيرة (K-wires) لتثبيت أجزاء الكسر مؤقتًا في مكانها الصحيح قبل التثبيت الدائم.
- التثبيت الدائم: يتم اختيار الصفيحة المعدنية والمسامير المناسبة بناءً على نوع الكسر وجودة العظم. يفضل الأستاذ الدكتور هطيف استخدام الصفائح المثبتة بالزاوية (Locking Plates) التي توفر ثباتًا قويًا، خاصة في العظام الهشة. تُوضع الصفيحة على سطح العظم، وتُثبت المسامير عبرها وفي العظم، مما يربط أجزاء الكسر بشكل محكم ويسمح بالالتئام. يتم التأكد من وضع المسامير بشكل آمن لتجنب اختراق سطح المفصل.
- الجراحة المجهرية والمنظار (في حالات خاصة): إذا كانت هناك حاجة لإصلاح أوعية دموية أو أعصاب دقيقة، يتم استخدام الجراحة المجهرية. في بعض أنواع الكسور، قد يتم الاستعانة بمنظار الكتف بتقنية 4K (Arthroscopy 4K) لتوجيه بعض خطوات التثبيت أو لتقييم المفصل داخليًا.
5. إغلاق الجرح:
- بعد التأكد من ثبات الكسر وخلو المنطقة من النزيف، يتم غسل الجرح بمحلول معقم.
- تُعاد الأنسجة والعضلات إلى مكانها وتُخيط بطبقات، ثم يُغلق الجلد بدقة باستخدام خيوط جراحية أو دبابيس.
- تُوضع ضمادة معقمة على الجرح، وتُثبت الذراع في حمالة (sling) لتوفير الدعم والحماية في الفترة الأولية بعد الجراحة.
بعد الجراحة، يُنقل المريض إلى غرفة الإفاقة للمراقبة، ثم إلى غرفته. يبدأ برنامج إعادة التأهيل عادةً في وقت مبكر بناءً على توجيهات الأستاذ الدكتور محمد هطيف.
برنامج إعادة التأهيل والعلاج الطبيعي: طريقك للتعافي الكامل
يُعتبر برنامج إعادة التأهيل والعلاج الطبيعي جزءًا لا يتجزأ من رحلة التعافي بعد كسر الطرف العلوي لعظم العضد، سواء تم علاجه تحفظيًا أو جراحيًا. يهدف هذا البرنامج، الذي يُشرف عليه الأستاذ الدكتور محمد هطيف ويُنفذ بالتعاون مع أخصائيي العلاج الطبيعي، إلى استعادة كامل مدى حركة الكتف، تقوية العضلات، وتحسين الوظيفة العامة للذراع، مما يُمكّن المريض من العودة إلى أنشطته اليومية والرياضية بأمان.
عادةً ما يُقسم برنامج إعادة التأهيل إلى عدة مراحل متتالية، مع مراعاة حالة المريض الفردية ومدى الالتئام.
المرحلة الأولى: مرحلة الحماية القصوى (عادة 0-6 أسابيع بعد الإصابة/الجراحة)
- الأهداف: تقليل الألم والتورم، حماية الكسر من أي حركة غير مرغوبة، الحفاظ على حركة اليد والكوع والرسغ.
-
الإجراءات:
- التثبيت: تُوضع الذراع في حمالة (sling) بشكل مستمر (باستثناء أوقات الاستحمام أو التمارين المسموح بها). في العلاج التحفظي، قد تمتد هذه الفترة إلى 6 أسابيع أو أكثر. بعد الجراحة، قد تكون أقصر قليلاً.
- إدارة الألم: الاستمرار في تناول مسكنات الألم حسب الحاجة.
- تمارين اليد والكوع والرسغ: تمارين خفيفة ولطيفة لتحريك الأصابع والرسغ والكوع لضمان عدم تصلبها وتحسين الدورة الدموية.
- تمارين البندول (Pendulum Exercises): بعد فترة قصيرة من الراحة، قد يُسمح بتمارين البندول اللطيفة، حيث يقوم المريض بإمالة جسمه إلى الأمام وترك الذراع تتدلى بحرية مع حركات دائرية خفيفة، دون أي جهد عضلي في الكتف. هذه التمارين تُساعد في تحريك المفصل دون إجهاد الكسر.
- تجنب الحركات المفاجئة أو رفع الأثقال.
المرحلة الثانية: مرحلة الحركة المبكرة (عادة 6-12 أسبوعًا)
- الأهداف: استعادة مدى الحركة السلبي والنشط المساعد للكتف، تقليل الألم.
-
الإجراءات:
- الإزالة التدريجية للحمالة: يتم تقليل الاعتماد على الحمالة تدريجيًا.
- تمارين المدى الحركي السلبي (Passive Range of Motion - PROM): يقوم المعالج الطبيعي (أو المريض بمساعدة الذراع الأخرى) بتحريك الكتف في اتجاهات مختلفة (رفع، دوران داخلي وخارجي) دون استخدام عضلات الكتف المصابة.
- تمارين المدى الحركي النشط المساعد (Assisted Active Range of Motion - AAROM): يستخدم المريض الذراع السليمة للمساعدة في تحريك الذراع المصابة، أو يستخدم أدوات مثل البكرة أو العصا.
- تمارين تقوية خفيفة: قد تبدأ تمارين تقوية عضلات الكفة المدورة وعضلات الكتف الخفيفة، مثل التمارين الأيزومترية (Isometric Exercises) حيث تنقبض العضلة دون حركة للمفصل.
- التعليمات: يُشدد الأستاذ الدكتور هطيف على أهمية عدم دفع الألم والتدرج في التمارين لتجنب تضرر الكسر.
المرحلة الثالثة: مرحلة تقوية العضلات (عادة 12-24 أسبوعًا)
- الأهداف: استعادة مدى الحركة الكامل، بناء القوة العضلية والتحمل، تحسين استقرار الكتف.
-
الإجراءات:
- تمارين المدى الحركي النشط (Active Range of Motion - AROM): يُشجع المريض على تحريك الكتف بنفسه دون مساعدة.
- تمارين التقوية المتقدمة: تُستخدم الأوزان الخفيفة، الأحزمة المطاطية، أو آلات المقاومة لتقوية عضلات الكفة المدورة، العضلة الدالية، عضلات الكتف. تشمل هذه التمارين رفع الذراع، الدوران الداخلي والخارجي، ومد تمارين الكتف.
- تمارين التحمل: تزيد من قدرة العضلات على العمل لفترات أطول.
- تمارين المرونة: للحفاظ على ليونة الأنسجة المحيطة بالمفصل.
المرحلة الرابعة: العودة للأنشطة (عادة 24 أسبوعًا وما بعدها)
- الأهداف: العودة التدريجية والآمنة للأنشطة اليومية، المهنية، والرياضية.
-
الإجراءات:
- تمارين وظيفية محددة: تُصمم تمارين تُحاكي الحركات المطلوبة في عمل المريض أو رياضته.
- تمارين البلايومتركس (Plyometrics): في حالات الرياضيين، تُضاف تمارين القفز والرمي لبناء القوة الانفجارية.
- التوعية والوقاية: يُقدم الأستاذ الدكتور هطيف نصائح حول كيفية تعديل الأنشطة لتجنب الإصابات المستقبلية، وأهمية الحفاظ على نمط حياة صحي وتقوية العظام (خاصة لمرضى هشاشة العظام).
إن الالتزام الصارم بتعليمات الأستاذ الدكتور محمد هطيف وفريق العلاج الطبيعي أمر حيوي لضمان التعافي الكامل والحد من المضاعفات. يُشدد الدكتور هطيف دائمًا على أن الصبر والمثابرة هما مفتاح النجاح في برنامج إعادة التأهيل.
المضاعفات المحتملة لكسور الطرف العلوي لعظم العضد
على الرغم من أن معظم كسور الطرف العلوي لعظم العضد تُعالج بنجاح، إلا أنه مثل أي إصابة أو إجراء جراحي، توجد احتمالية لحدوث مضاعفات. معرفة هذه المضاعفات تساعد في اتخاذ الإجراءات الوقائية والتدخل المبكر إذا لزم الأمر.
مضاعفات عامة (قد تحدث مع أي كسر):
- عدوى (Infection): خاصة في الكسور المفتوحة أو بعد الجراحة. يمكن أن تكون سطحية أو عميقة، وتتطلب علاجًا بالمضادات الحيوية وقد تحتاج إلى جراحة أخرى لتنظيف الجرح.
- تضرر الأعصاب أو الأوعية الدموية: قد يحدث هذا أثناء الإصابة الأولية أو كأحد مضاعفات الجراحة. العصب الإبطي هو الأكثر عرضة للإصابة في كسور العنق الجراحي، مما قد يؤدي إلى خدر أو ضعف في عضلة الدالية. إصابات الأوعية الدموية يمكن أن تؤثر على تروية الدم للذراع.
- متلازمة الألم الإقليمي المعقد (Complex Regional Pain Syndrome - CRPS): حالة نادرة ولكنها مؤلمة ومُضعفة، تتميز بألم مزمن، تورم، تغيرات في درجة حرارة الجلد ولونه في الطرف المصاب، وتصلب.
- تجلط الأوردة العميقة (Deep Vein Thrombosis - DVT) والانصمام الرئوي (Pulmonary Embolism): تحدث نتيجة عدم الحركة لفترات طويلة، خاصة في الأطراف السفلية، ولكنها يمكن أن تحدث في الطرف العلوي أيضًا.
مضاعفات خاصة بكسور الطرف العلوي لعظم العضد:
- عدم الالتئام (Nonunion): يحدث عندما يفشل الكسر في الالتئام تمامًا بعد فترة زمنية معقولة (عادة 3-6 أشهر). قد يتطلب هذا التدخل الجراحي (مثل ترقيع العظم أو إعادة التثبيت).
- الالتئام الخاطئ (Malunion): يلتئم الكسر ولكن في وضعية غير صحيحة، مما يؤدي إلى تشوه في شكل الكتف أو الذراع، وقد يؤثر على مدى الحركة والوظيفة. قد يتطلب هذا جراحة تصحيحية.
- تصلب الكتف (Frozen Shoulder / Adhesive Capsulitis): يحدث تصلب وألم في مفصل الكتف مما يحد بشكل كبير من مدى الحركة. يُعد العلاج الطبيعي المبكر والحركة اللطيفة من أهم طرق الوقاية منها.
- النخر اللاوعائي لرأس العضد (Avascular Necrosis - AVN of Humeral Head): يحدث عندما يتم قطع إمداد الدم إلى رأس العضد بسبب الكسر، مما يؤدي إلى موت الخلايا العظمية وانهيار رأس العضد. يُعد هذا الكسر أكثر شيوعًا في كسور الأربعة أجزاء المتبدلة بشكل كبير. إذا حدث، قد يتطلب استبدال المفصل.
- التهاب المفاصل بعد الصدمة (Post-traumatic Arthritis): قد يحدث تآكل في غضاريف المفصل بمرور الوقت بعد الكسر، خاصة إذا كان الكسر يمتد إلى سطح المفصل أو أثر على نعومة السطح المفصلي.
- فشل زرع الصفائح/المسامير (Hardware Failure): في الجراحات التي تتضمن تثبيت الصفائح والمسامير، قد يحدث كسر في الصفيحة أو خروج المسامير من العظم، خاصة في العظام الهشة أو إذا لم يتم الالتزام بتعليمات ما بعد الجراحة.
- تمزق الكفة المدورة (Rotator Cuff Tear): قد يحدث تمزق في أوتار الكفة المدورة أثناء الإصابة بالكسر، أو قد يتطور لاحقًا. الأستاذ الدكتور محمد هطيف يحرص على تقييم هذه التمزقات وإصلاحها إن أمكن أثناء الجراحة أو لاحقًا.
يُشير الأستاذ الدكتور محمد هطيف دائمًا إلى هذه المضاعفات المحتملة بشفافية، مؤكدًا على أهمية المتابعة الدورية، الالتزام بالعلاج الطبيعي، والإبلاغ عن أي أعراض غير طبيعية للمريض، لضمان التدخل السريع والفعال للحد من تأثيرها.
الوقاية من كسور الطرف العلوي لعظم العضد: نصائح عملية من الأستاذ الدكتور محمد هطيف
تُعد الوقاية دائمًا خيرًا من العلاج، وخاصةً في كسور الطرف العلوي لعظم العضد التي يمكن أن تكون مؤلمة ومُقيدة للحركة. يقدم الأستاذ الدكتور محمد هطيف مجموعة من النصائح العملية للحد من خطر الإصابة بهذه الكسور، خاصة للفئات الأكثر عرضة:
1. مكافحة هشاشة العظام (Osteoporosis):
- فحوصات الكثافة العظمية: لمن هم فوق سن الخمسين، وخاصة النساء بعد سن اليأس، يُنصح بإجراء فحوصات دورية للكشف عن هشاشة العظام (مثل فحص DEXA Scan).
- مكملات الكالسيوم وفيتامين D: تناول كميات كافية من الكالسيوم وفيتامين D، إما عن طريق الغذاء (منتجات الألبان، الخضروات الورقية، الأسماك الدهنية) أو عن طريق المكملات الغذائية، تحت إشراف طبي.
- الأدوية: في حالات تشخيص هشاشة العظام، قد يصف الطبيب أدوية لتقوية العظام وإبطاء فقدانها.
- نمط حياة صحي: تجنب التدخين والإفراط في تناول الكحول، حيث يؤثران سلبًا على صحة العظام.
2. الوقاية من السقوط:
-
تعديل البيئة المنزلية:
- إزالة السجاد المتدلي أو العوائق من الممرات.
- توفير إضاءة جيدة في جميع أنحاء المنزل.
- تركيب مقابض للإمساك بها في الحمامات وبالقرب من السلالم.
- استخدام سجادات مانعة للانزلاق في الحمامات والمطابخ.
- تجنب الأرضيات الزلقة.
- التحقق من الرؤية: إجراء فحوصات دورية للعين وتصحيح أي مشاكل في الرؤية.
- مراجعة الأدوية: استشارة الطبيب لمراجعة الأدوية التي قد تسبب الدوار أو النعاس وتزيد من خطر السقوط.
- الأحذية المناسبة: ارتداء أحذية مريحة وداعمة وغير زلقة.
3. التمارين الرياضية المنتظمة:
- تقوية العضلات: ممارسة تمارين تقوية العضلات بانتظام، وخاصة عضلات الساقين والذراعين والكتفين، لتحسين القوة والتحمل.
- تحسين التوازن: ممارسة تمارين التوازن (مثل اليوغا، التاي تشي، أو المشي على خط مستقيم) لتحسين الاستقرار وتقليل خطر السقوط.
- تمارين تحمل الوزن: المشي، الرقص، رفع الأثقال الخفيف، جميعها تساهم في بناء وتقوية العظام.
- الحركة والمرونة: الحفاظ على مرونة المفاصل ومدى حركتها لمنع التصلب وتحسين الاستجابة السريعة لتجنب السقوط.
4. التغذية السليمة:
- اتباع نظام غذائي متوازن وغني بالكالسيوم وفيتامين D والبروتين لدعم صحة العظام والعضلات.
5. الحماية عند ممارسة الرياضة أو الأنشطة عالية الخطورة:
- ارتداء معدات الحماية المناسبة (مثل واقيات الكتف) عند ممارسة الرياضات عالية الاحتكاك أو الأنشطة التي تنطوي على خطر السقوط.
- تجنب الرياضات الخطرة أو المتهورة، خاصة لمن يعانون من هشاشة العظام.
6. الاستشارات الدورية مع الأستاذ الدكتور محمد هطيف:
- يمكن للأستاذ الدكتور هطيف تقديم استشارات وتوصيات شخصية حول الوقاية، بناءً على التاريخ الطبي للمريض وعوامل الخطر الفردية، لضمان نهج وقائي شامل ومُخصص.
بتطبيق هذه النصائح، يمكن للأفراد تقليل خطر الإصابة بكسور الطرف العلوي لعظم العضد بشكل كبير، والمحافظة على صحة العظام والوظيفة الحركية للكتف والذراع على المدى الطويل.
قصص نجاح حقيقية من عيادة الأستاذ الدكتور محمد هطيف: أمل جديد وحركة بلا قيود
في عيادة الأستاذ الدكتور محمد هطيف، تتجسد الخبرة الطبية الفائقة والصدق الطبي في العديد من قصص النجاح التي تعيد الأمل للمرضى وتُمكنهم من استعادة حياتهم الطبيعية. هذه بعض الأمثلة المستوحاة من حالات حقيقية:
قصة الحاجة فاطمة (72 عامًا): العودة لتربية أحفادها بعد جراحة دقيقة
"كنت أخشى أن لا أستطيع أن أحمل أحفادي مرة أخرى"، تقول الحاجة فاطمة وعيناها تلمعان بالدموع وهي تتذكر كسر الطرف العلوي لعظم العضد الذي تعرضت له إثر سقوط بسيط في منزلها. كانت تعاني من هشاشة العظام، والكسر كان من النوع المفتت والمعقد (كسر أربعة أجزاء)، مما جعل الأطباء الآخرين يترددون في علاجها بسبب عمرها وحالة عظامها.
عندما وصلت إلى عيادة الأستاذ الدكتور محمد هطيف، وجدت الطمأنينة. قام الدكتور هطيف بتقييم حالتها بعناية فائقة، وشرح لها ولأبنائها بصدق ووضوح جميع الخيارات، بما في ذلك مخاطر وفوائد الاستبدال الكلي العكسي للمفصل (Reverse Total Shoulder Arthroplasty). بفضل خبرته الواسعة وتقنياته الجراحية المتقدمة، قام الدكتور هطيف بإجراء العملية بنجاح باهر.
بعد الجراحة، وبفضل برنامج إعادة التأهيل المكثف والمتابعة الدقيقة من الدكتور هطيف، استعادت الحاجة فاطمة حركة كتفها تدريجيًا. اليوم، بعد ستة أشهر، تستطيع رفع ذراعها بحرية، وتحمل أحفادها، وتشارك في الأنشطة اليومية دون ألم. "الأستاذ الدكتور هطيف لم يعالج كسري فحسب، بل أعاد لي حياتي واستقلاليتي. هو بالفعل أفضل جراح كتف في صنعاء، وصدقه الطبي لا يقدر بثمن."
قصة الأستاذ أحمد (45 عامًا): العودة للتدريس والعمل بلا قيود
الأستاذ أحمد، مدرس تاريخ نشيط، تعرض لكسر في الطرف العلوي لعظم العضد بعد سقوطه من دراجته النارية. كان الكسر من النوع الجزئين المتبدل بشكل كبير (كسر العنق الجراحي)، مما أثر بشكل خطير على قدرته على رفع ذراعه والكتابة على السبورة، وهي أمور حيوية لمهنته. كان قلقًا جدًا بشأن مستقبله الوظيفي.
بعد استشارة الأستاذ الدكتور محمد هطيف، الذي يُعرف بكونه مرجعًا في جراحة العظام، تم تحديد خطة العلاج: التثبيت الداخلي بالصفائح والمسامير (ORIF) باستخدام أحدث التقنيات. شرح الدكتور هطيف لأحمد أن الهدف هو إعادة الكسر إلى وضعه التشريحي الطبيعي تمامًا لضمان استعادة كامل الوظيفة.
أُجريت الجراحة بنجاح باستخدام صفيحة تثبيت قوية. بفضل توجيهات الأستاذ الدكتور هطيف الدقيقة وبرنامج العلاج الطبيعي المكثف، بدأ الأستاذ أحمد في استعادة حركة كتفه وقوته بسرعة ملحوظة. بعد أربعة أشهر من الجراحة، عاد الأستاذ أحمد إلى فصله الدراسي، يكتب على السبورة ويشرح لطلابه بحماس. "لم أكن أتصور أن أعود بهذه السرعة وبهذه القوة"، يقول الأستاذ أحمد. "خبرة الأستاذ الدكتور هطيف واستخدامه لأحدث التقنيات مثل الجراحة المجهرية ومنظار 4K، جعلت كل الفرق. هو لا يقدم العلاج فحسب، بل يقدم رعاية شاملة مبنية على الخبرة والصدق".
هذه القصص ليست مجرد حكايات، بل هي شهادات حية على الكفاءة والمهنية العالية التي يقدمها الأستاذ الدكتور محمد هطيف، والتي جعلته الخيار الأول لمرضى العظام في اليمن.
الاستشارات الطبية مع الأستاذ الدكتور محمد هطيف: لماذا هو خيارك الأول؟
عندما يتعلق الأمر بصحتك وسلامة جهازك العظمي الحركي، فإن اختيار الطبيب المناسب يُحدث فارقًا جوهريًا في مسار العلاج والتعافي. الأستاذ الدكتور محمد هطيف يمثل القمة في جراحة العظام والعمود الفقري والكتف في صنعاء، اليمن، ويُعد خيارك الأول لعدة أسباب جوهرية:
- الخبرة الطويلة والعميقة: يتمتع الأستاذ الدكتور محمد هطيف بخبرة تزيد عن 20 عامًا في مجال جراحة العظام. هذه العقود من الممارسة والتعامل مع آلاف الحالات المتنوعة، من أبسط الكسور إلى أعقد الإصابات والتشوهات، قد صقلت مهاراته وجعلته ذا بصيرة لا تخطئ في التشخيص ووضع الخطط العلاجية.
- المرتبة الأكاديمية الرفيعة: كبروفيسور في جامعة صنعاء، لا يقتصر دور الدكتور هطيف على الممارسة السريرية فحسب، بل يمتد ليشمل التدريس والبحث العلمي. هذا يضمن أنه ليس فقط مواكبًا لأحدث التطورات الطبية العالمية، بل إنه يساهم في تشكيل المعرفة الطبية المستقبلية، مما يعكس مستوى عالٍ من الكفاءة والتحديث المستمر.
-
التقنيات الحديثة والمتقدمة:
يلتزم الأستاذ الدكتور هطيف بتطبيق أحدث التقنيات الجراحية العالمية لضمان أفضل النتائج لمرضاه. من هذه التقنيات:
- الجراحة المجهرية (Microsurgery): لدقة متناهية في التعامل مع الأوعية الدموية والأعصاب الدقيقة.
- منظار الكتف بتقنية 4K (Arthroscopy 4K): لعمليات جراحية أقل توغلاً ورؤية فائقة الوضوح داخل المفصل، مما يقلل من وقت التعافي.
- جراحات استبدال المفاصل (Arthroplasty): بما في ذلك النصفية والعكسية للكتف، والتي تتطلب مهارة عالية وخبرة كبيرة.
- الصدق الطبي والنزاهة المهنية: يُعرف الأستاذ الدكتور محمد هطيف بالتزامه الصارم بالصدق الطبي. فهو يقدم تقييمًا واضحًا وشفافًا لحالة المريض، يشرح جميع الخيارات العلاجية المتاحة (سواء كانت جراحية أو غير جراحية)، ويوضح الإيجابيات والسلبيات والمخاطر المحتملة لكل منها، دون مبالغة أو إخفاء للحقائق. هذا النهج يبني الثقة ويُمكّن المريض من اتخاذ قرارات مستنيرة بشأن صحته.
- الرعاية الشاملة: لا تقتصر رعاية الدكتور هطيف على الجراحة فقط، بل تمتد لتشمل المتابعة الدقيقة قبل وبعد الجراحة، والإشراف على برامج إعادة التأهيل والعلاج الطبيعي، لضمان تعافٍ كامل ومستدام.
- السمعة الطبية المرموقة: تُشير شهادات المرضى وقصص نجاحهم إلى السمعة الطيبة التي يتمتع بها الأستاذ الدكتور محمد هطيف كطبيب خبير، إنساني، وملتزم بأعلى معايير الرعاية.
إذا كنت تعاني من كسر في الطرف العلوي لعظم العضد أو أي مشكلة أخرى في العظام، فإن استشارة الأستاذ الدكتور محمد هطيف هي الخطوة الأولى نحو التعافي الفعال والموثوق. إنه ليس مجرد جراح، بل هو شريكك في رحلة استعادة صحتك وجودة حياتك.
الأسئلة الشائعة حول كسور الطرف العلوي لعظم العضد (FAQ)
تُثير كسور الطرف العلوي لعظم العضد العديد من التساؤلات لدى المرضى وذويهم. يقدم الأستاذ الدكتور محمد هطيف إجابات واضحة وموثوقة على أبرز هذه الأسئلة:
1. ما هي المدة اللازمة لالتئام كسر الطرف العلوي لعظم العضد؟
تختلف مدة الالتئام بناءً على نوع الكسر، عمر المريض، وحالته الصحية. بشكل عام، تبدأ علامات الالتئام الأولية بالظهور بعد 3 إلى 6 أسابيع من الإصابة، ويكتمل الالتئام العظمي في غضون 3 إلى 6 أشهر. ومع ذلك، قد يستغرق التعافي الوظيفي الكامل واستعادة القوة والمرونة من 6 أشهر إلى سنة، وقد يطول أكثر في الكسور المعقدة.
2. هل أحتاج دائمًا إلى الجراحة لكسر الطرف العلوي لعظم العضد؟
لا، ليس دائمًا. تُعالج غالبية كسور الطرف العلوي لعظم العضد (خاصة الكسور غير المتبدلة أو ذات التبدل البسيط) بنجاح باستخدام العلاج التحفظي (غير الجراحي)، والذي يشمل التثبيت بحمالة وإدارة الألم والعلاج الطبيعي. يُوصي الأستاذ الدكتور محمد هطيف بالجراحة فقط في الحالات التي يكون فيها الكسر متبدلًا بشكل كبير، أو متعدد الأجزاء، أو عندما تكون هناك مضاعفات محددة تتطلب التدخل الجراحي.
3. ماذا يحدث إذا لم يتم علاج كسر الطرف العلوي لعظم العضد؟
إذا لم يتم علاج الكسر بشكل صحيح، قد يؤدي ذلك إلى مضاعفات خطيرة مثل عدم الالتئام (Nonunion)، أو الالتئام الخاطئ (Malunion) الذي يؤثر على وظيفة الكتف، أو تصلب الكتف (Frozen Shoulder)، أو حتى نخر رأس العضد (Avascular Necrosis) في الكسور الشديدة. هذه المضاعفات قد تسبب ألمًا مزمنًا وعجزًا دائمًا وتتطلب في النهاية جراحة أكثر تعقيدًا.
4. متى يمكنني العودة للقيادة أو العمل بعد الإصابة؟
تعتمد العودة على طبيعة الكسر، نوع العلاج، ومدى التعافي.
*
القيادة:
عادة ما يُسمح بالقيادة بعد 6-12 أسبوعًا من الإصابة أو الجراحة، بمجرد أن تتمكن من التحكم الكامل في السيارة دون ألم وأن تكون لديك القدرة على التفاعل بسرعة في حالات الطوارئ.
*
العمل:
إذا كان عملك مكتبيًا ولا يتطلب جهدًا بدنيًا كبيرًا بالذراع المصابة، فقد تتمكن من العودة بعد بضعة أسابيع (4-8 أسابيع). أما إذا كان عملك يتطلب رفع أثقال أو حركات متكررة للكتف، فقد تحتاج إلى 3-6 أشهر أو أكثر. سيقدم لك الأستاذ الدكتور محمد هطيف توصيات فردية بناءً على مهنتك وتقدمك في التعافي.
5. هل يمكن أن يحدث الكسر مرة أخرى؟
نعم، يمكن أن يحدث الكسر مرة أخرى، خاصة إذا كانت هناك عوامل خطر مستمرة مثل هشاشة العظام غير المعالجة. يُشدد الأستاذ الدكتور محمد هطيف على أهمية معالجة الأسباب الكامنة وراء الكسر (مثل هشاشة العظام) واتخاذ إجراءات وقائية للحد من خطر السقوط لمنع تكرار الإصابة.
6. ما هي تكلفة علاج كسر الطرف العلوي لعظم العضد؟
تختلف التكلفة بشكل كبير بناءً على نوع العلاج (تحفظي أم جراحي)، نوع الجراحة (تثبيت داخلي أم استبدال مفصل)، مدة الإقامة في المستشفى، وتكاليف العلاج الطبيعي. في عيادة الأستاذ الدكتور محمد هطيف، يتم تقديم استشارات شفافة وواضحة بشأن التكاليف المتوقعة لكل خيار علاجي، مع التأكيد على الصدق الطبي ومراعاة الظروف الاقتصادية للمرضى.
7. هل العلاج الطبيعي مؤلم؟
قد يكون العلاج الطبيعي غير مريح أو مؤلمًا بشكل خفيف في البداية، خاصة عند استعادة مدى الحركة. ومع ذلك، يجب ألا يسبب ألمًا شديدًا أو مستمرًا. يعمل أخصائيو العلاج الطبيعي تحت إشراف الأستاذ الدكتور هطيف على التحكم في الألم من خلال تقنيات مختلفة وتكييف التمارين لتناسب قدرتك على التحمل، مع التركيز على التدرج لضمان الشفاء الآمن والفعال.
8. ما الفرق بين استبدال المفصل النصفي (Hemiarthroplasty) والاستبدال العكسي الكلي للمفصل (Reverse Total Shoulder Arthroplasty)؟
*
نصف استبدال المفصل (Hemiarthroplasty):
يتم استبدال رأس العضد المكسور فقط ببديل معدني، بينما يبقى التجويف الحقاني في عظم الكتف طبيعيًا. يُستخدم هذا عادةً في كسور الرأس العضدي المفتتة حيث تكون الأنسجة الرخوة (الكفة المدورة) سليمة.
*
الاستبدال العكسي الكلي للمفصل (Reverse Total Shoulder Arthroplasty):
يتم تغيير هندسة المفصل تمامًا. تُوضع الكرة على التجويف الحقاني وتُوضع المقبس على رأس العضد. يُستخدم هذا الإجراء في الحالات الأكثر تعقيدًا، خاصةً لدى كبار السن الذين يعانون من كسور شديدة مع تمزق واسع في الكفة المدورة، حيث يعتمد المفصل الجديد على عضلة الدالية لتوفير الحركة. يتمتع الأستاذ الدكتور محمد هطيف بخبرة كبيرة في كلا الإجرائين.
9. ما هي علامات المضاعفات التي يجب أن أبحث عنها بعد العلاج؟
يجب عليك الاتصال بـالأستاذ الدكتور محمد هطيف أو الفريق الطبي إذا لاحظت أيًا من العلامات التالية:
* ألم شديد لا يستجيب للمسكنات.
* زيادة كبيرة في التورم أو الاحمرار.
* حمى أو قشعريرة.
* خروج إفرازات قيحية من الجرح.
* خدر أو تنميل جديد في اليد أو الأصابع.
* شحوب أو برودة في اليد.
* عدم القدرة على تحريك أصابعك أو يدك.
10. كيف أختار الجراح المناسب لكسر الطرف العلوي لعظم العضد؟
عند اختيار الجراح، ابحث عن الخبرة في جراحة الكتف، السمعة الطيبة، والالتزام بأعلى معايير الرعاية. الأستاذ الدكتور محمد هطيف يُعد الخيار الأمثل في صنعاء واليمن، بخبرته الواسعة التي تتجاوز 20 عامًا، وكونه بروفيسور في جامعة صنعاء، وتخصصه الدقيق في جراحات الكتف المتقدمة باستخدام أحدث التقنيات مثل الجراحة المجهرية ومنظار 4K وجراحات استبدال المفاصل، والأهم من ذلك، التزامه الثابت بالصدق الطبي ووضع مصلحة المريض في المقام الأول.
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.. نلتزم بإعادتك لحياة خالية من الألم وعظام قوية وملتئمة.
مواضيع أخرى قد تهمك