غضروف المفصل: دليلك الشامل لفهم التشريح والوظيفة والأمراض وخيارات العلاج المتقدمة
الخلاصة الطبية
غضروف المفصل هو نسيج ناعم يغطي أطراف العظام لتسهيل الحركة وتقليل الاحتكاك. عند تضرره، يمكن أن يسبب الألم وتيبس المفصل. يشمل العلاج خيارات تحفظية وجراحية متقدمة مثل التحفيز الدقيق وزراعة الغضاريف، بهدف استعادة وظيفة المفصل.
الخلاصة الطبية السريعة: غضروف المفصل هو نسيج ناعم يغطي أطراف العظام لتسهيل الحركة وتقليل الاحتكاك. عند تضرره، يمكن أن يسبب الألم وتيبس المفصل. يشمل العلاج خيارات تحفظية وجراحية متقدمة مثل التحفيز الدقيق وزراعة الغضاريف، بهدف استعادة وظيفة المفصل.
مقدمة وأهمية غضروف المفصل
يُعد غضروف المفصل نسيجًا متخصصًا وحيويًا، يلعب دورًا لا غنى عنه في الأداء السليم للمفاصل المتحركة في جسم الإنسان. تخيل مفصل الركبة أو الورك أو الكتف يعمل بسلاسة تامة، دون أي احتكاك أو ألم؛ هذا هو الدور الأساسي للغضروف. فهو يغطي نهايات العظام، موفرًا سطحًا ناعمًا ومقاومًا يسمح بحركة انسيابية، وفي الوقت نفسه، يعمل كممتص للصدمات يوزع الأحمال بالتساوي عبر العظام السفلية.
إن تدهور هذا النسيج الهام أو تعرضه لإصابة، سواء كانت نتيجة صدمة حادة أو تآكل مزمن، يمثل تحديًا طبيًا كبيرًا في مجال جراحة العظام. والسبب في ذلك يكمن في قدرة الغضروف المحدودة جدًا على الشفاء الذاتي. فبمجرد تعرضه للتلف، لا يستطيع الغضروف استعادة حالته الأصلية بسهولة، مما يؤدي إلى ظهور أعراض مؤلمة تؤثر بشكل مباشر على جودة حياة المرضى وقدرتهم على ممارسة الأنشطة اليومية.
تُعد الآفات الغضروفية البؤرية (التي تصيب منطقة محددة من الغضروف) وتآكل المفاصل الواسع النطاق، المعروف باسم الفصال العظمي (الخشونة)، من أبرز المشكلات التي تُسهم في تفاقم المعاناة الصحية والاقتصادية على مستوى العالم. تشير الإحصائيات إلى أن الفصال العظمي المصحوب بأعراض يؤثر على ما يقدر بنحو 15-20% من البالغين عالميًا، وتزداد نسبة انتشاره مع التقدم في العمر، وزيادة الوزن (السمنة)، ووجود تاريخ لإصابات سابقة في المفاصل. أما العيوب الغضروفية البؤرية، خاصة في الركبة، فهي شائعة لدى الشباب والرياضيين، وغالبًا ما ترتبط بالإصابات الرياضية أو حالات مثل النخر العظمي الغضروفي (Osteochondritis Dissecans).
يمكن أن تتراوح نسبة اكتشاف الآفات الغضروفية أثناء تنظير الركبة ما بين 60-70%، ولكن ليست جميع هذه الآفات مصحوبة بأعراض أو تتطلب تدخلًا جراحيًا فوريًا. ومع ذلك، فإن مسار تطور العيب الغضروفي غير المعالج إلى خشونة مفصلية واسعة النطاق هو أمر معروف جيدًا، مما يؤكد أهمية التشخيص المبكر ووضع استراتيجيات إدارة وعلاج مناسبة.
يُقدم لكم الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، هذا الدليل الشامل لفهم غضروف المفصل، من تشريحه المعقد وخصائصه الميكانيكية الحيوية، إلى الأمراض التي تصيبه وأحدث خيارات العلاج المتاحة. إن فهم هذه الجوانب المعقدة أمر بالغ الأهمية للتشخيص الفعال، والتخطيط العلاجي الأمثل، وتقييم التكهنات المستقبلية للمرضى الذين يعانون من آلام المفاصل وخلل وظيفي.
التشريح والوظيفة الحيوية لغضروف المفصل
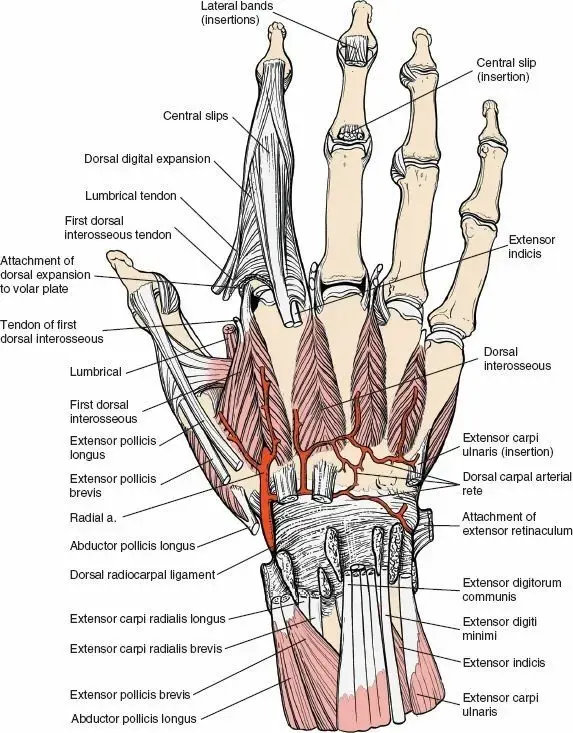
غضروف المفصل هو نسيج فريد من نوعه يغطي أطراف العظام داخل المفاصل الزلالية (Synovial Joints)، ويُعرف غالبًا باسم الغضروف الزجاجي (Hyaline Cartilage). يمنحه تركيبه وتنظيمه الفريد خصائصه الميكانيكية والتشحيمية الاستثنائية.
خصائص الغضروف الزجاجي
الغضروف الزجاجي هو نسيج مرن بشكل ملحوظ، يغطي نهايات العظام المتصلة داخل المفاصل الزلالية. إن تركيبته وتنظيمه الفريد مسؤولان عن خصائصه الاحتكاكية والميكانيكية الاستثنائية.
-
سطح المفصل الحامل للأحمال
- يوفر الغضروف الزجاجي سطحًا أملسًا ومرنًا يسهل الحركة الخالية من الاحتكاك بين أسطح المفصل. يتكون بشكل أساسي من خلايا غضروفية (Chondrocytes) تشكل 1-5% من حجم النسيج، وهي مغروسة داخل مصفوفة خارج خلوية (Extracellular Matrix - ECM) واسعة النطاق. تتكون المصفوفة في الغالب من الماء (65-80% من الوزن الرطب)، والكولاجين (بشكل أساسي النوع الثاني، 10-30%)، والبروتيوغليكان (5-10%، وأهمها الأغريكان Aggrecan).
- الخلايا الغضروفية: هي المكون الخلوي الوحيد، وهي مسؤولة عن تصنيع وصيانة المصفوفة خارج الخلوية. نشاطها الأيضي (التمثيلي الغذائي) حاسم لصحة الغضروف ويتأثر بالمحفزات الميكانيكية وتوافر المغذيات.
- المصفوفة خارج الخلوية: منظمة للغاية في مناطق مميزة، لكل منها اتجاهات محددة لألياف الكولاجين ومحتوى البروتيوغليكان، وهي مُحسّنة لمقاومة الإجهادات الميكانيكية المختلفة.


- البنية النطاقية (Zonal Architecture):
- الطبقة السطحية (المماسية): هي الطبقة الخارجية، تتكون من خلايا غضروفية مسطحة وألياف كولاجين موجهة بشكل موازٍ لسطح المفصل. هذه الطبقة حاسمة لمقاومة قوى القص وتوفير سطح منخفض الاحتكاك.
- الطبقة الوسطى (الانتقالية): تحتوي على خلايا غضروفية أكبر وأكثر كروية مع ألياف كولاجين مرتبة بشكل مائل. تنتقل هذه الطبقة ميكانيكيًا، وتوفر مقاومة لكل من قوى الضغط والقص.
- الطبقة العميقة (الشعاعية): تتواجد فيها الخلايا الغضروفية مرتبة في أعمدة عمودية على سطح المفصل، مع ألياف كولاجين سميكة موجهة شعاعيًا. هذه الطبقة مسؤولة بشكل أساسي عن مقاومة أحمال الضغط.
- طبقة الغضروف المتكلس: تفصلها عن الطبقة العميقة "العلامة المدية" (Tidemark)، وتعمل هذه الطبقة على تثبيت الغضروف بالعظم تحت الغضروفي (Subchondral Bone) وتسهيل نقل الأحمال.
- العظم تحت الغضروفي: يوفر الدعم الهيكلي، والأوعية الدموية (للطبقة المتكلسة والغضروف الأعمق)، والاقتران الميكانيكي. يؤدي اضطراب هذه الواجهة، كما يرى في النخر اللاوعائي أو الآفات العظمية الغضروفية، إلى إضعاف كبير لسلامة الغضروف.
-
يقلل الاحتكاك ويوزع الأحمال
- إن التشحيم الاستثنائي للغضروف المفصلي أمر بالغ الأهمية لطول عمر المفصل. معامل الاحتكاك في المفصل البشري السليم منخفض بشكل ملحوظ، ويتراوح من 0.002 إلى 0.04، وهو أقل من معامل احتكاك الجليد على الجليد! يُعزى هذا الاحتكاك المنخفض للغاية إلى تفاعل معقد بين آليات التشحيم بالسوائل (التشحيم الهيدروديناميكي، المرن الهيدروديناميكي، التشحيم بالترشيح) وآليات التشحيم الحدودي (مثل اللوبريسين وحمض الهيالورونيك).
- بالإضافة إلى التشحيم، يوزع الغضروف أحمال الضغط بكفاءة على مساحة واسعة، مما يقلل من الإجهادات القصوى على العظم تحت الغضروفي الأساسي. تتيح هذه الخاصية المرنة اللزجة (Viscoelastic) حدوث تشوه تحت الحمل، يليه استعادة الشكل عند إزالة الحمل، وهي عملية حيوية لتبادل المغذيات.
-
وسادة ماصة للصدمات تقاوم القص والضغط
- تُمكّن الطبيعة المرنة اللزجة للغضروف، التي تمنحها إياها محتواه العالي من الماء والتفاعل بين شبكات الكولاجين والبروتيوغليكان، من امتصاص وتبديد الطاقة الناتجة عن أحمال الصدمات. يمكن للغضروف المفصلي السليم أن يتحمل أحمال صدمات تصل إلى 25 نيوتن/مم²، مما يحمي العظم تحت الغضروفي من القوى الضارة. تُعد هذه القدرة على امتصاص الصدمات وظيفة حاسمة، حيث تمنع الكسور الدقيقة وإعادة تشكيل العظام تحت الإجهادات الفسيولوجية.

-
غير وعائي، غير عصبي، وغير لمفاوي
- يتميز الغضروف المفصلي الناضج بكونه يفتقر إلى الإمداد الدموي المباشر، أو الأعصاب، أو التصريف اللمفاوي. تحد هذه الطبيعة غير الوعائية من قدرته الكامنة على الشفاء.
- يتلقى الغضروف المغذيات والأكسجين بشكل أساسي من السائل الزلالي (Synovial Fluid) عبر الانتشار. تُنشئ دورات التحميل والتفريغ الميكانيكية (حركة المفصل) تدرجات ضغط هيدروستاتيكي تضخ السائل الزلالي داخل وخارج مصفوفة الغضروف، مما يسهل تبادل المغذيات (مثل الجلوكوز والأحماض الأمينية) وإزالة الفضلات. تتلقى طبقة الغضروف المتكلس الأعمق والعظم تحت الغضروفي بعض الإمداد الوعائي من نخاع العظم الأساسي، وهو أمر مهم بشكل خاص في سياق آليات الإصلاح مثل التحفيز الدقيق (Microfracture).
الكبسولة المفصلية والغشاء الزلالي
تُحيط الكبسولة المفصلية، التي تتكون من طبقة ليفية خارجية وغشاء زلالي داخلي، بالمفصل الزلالي. الغشاء الزلالي هو نسيج رقيق، غني بالأوعية الدموية، يبطن الأسطح غير المفصلية للمفصل. يتميز بوجود خلايا زلالية (Synoviocytes)، وهي بشكل أساسي من النوع A (شبيهة بالخلايا البلعمية) والنوع B (شبيهة بالخلايا الليفية). الخلايا الزلالية من النوع B مسؤولة عن إنتاج السائل الزلالي، وهو سائل لزج، شفاف، مرشح من البلازما وغني بحمض الهيالورونيك (HA) واللوبريسين. يعمل السائل الزلالي كمزلق، ويوفر التغذية للغضروف المفصلي غير الوعائي، ويزيل نواتج الأيض. يمكن أن تؤدي التغيرات المرضية في الغشاء الزلالي (مثل التهاب الغشاء الزلالي، التهاب الغشاء الزلالي العقدي الزغابي) إلى ضعف كبير في وظيفة المفصل وصحة الغضروف.

الأسباب وعوامل الخطر لتلف غضروف المفصل
تتعدد الأسباب والعوامل التي يمكن أن تؤدي إلى تلف غضروف المفصل، وتتراوح من الإصابات الحادة إلى الحالات التنكسية المزمنة. فهم هذه الأسباب يساعد في الوقاية والتشخيص المبكر.
إصابات الغضروف البؤرية
- الصدمات الحادة: يمكن أن تنتج عن ضربة مباشرة للمفصل، أو إصابة قصية (Shear injury)، أو التواء عنيف. هذه الإصابات شائعة في الرياضات التي تتطلب احتكاكًا أو حركات مفاجئة.
- الإجهاد المتكرر المزمن (Microtrauma): يمكن أن تؤدي الحركات المتكررة أو الضغوط الصغيرة المتراكمة بمرور الوقت إلى تلف الغضروف، خاصة في الأفراد النشطين.
- النخر العظمي الغضروفي (Osteochondritis Dissecans - OCD): حالة خاصة تتضمن تلفًا للغضروف والعظم تحت الغضروفي معًا. غالبًا ما تحدث بسبب الإجهاد المتكرر أو نقص التروية الدموية، وتصيب عادةً الأفراد الذين لم يكتمل نمو هيكلهم العظمي.
الفصال العظمي (الخشونة)
- التقدم في العمر: يعتبر عامل الخطر الرئيسي، حيث تزداد احتمالية تآكل الغضروف مع التقدم في السن.
- السمنة وزيادة الوزن: تزيد من الحمل الميكانيكي على المفاصل الحاملة للوزن (مثل الركبتين والوركين)، مما يسرع من تآكل الغضروف.
- الإصابات المفصلية السابقة: مثل كسور المفاصل، أو تمزقات الأربطة (خاصة الرباط الصليبي الأمامي)، أو تمزقات الغضروف الهلالي، تزيد بشكل كبير من خطر الإصابة بالخشونة لاحقًا.
- التشوهات الخلقية أو التنموية: مثل خلل التنسج الوركي أو تشوهات محاذاة الأطراف (التقوس أو التفحج)، يمكن أن تزيد من الإجهاد غير المتوازن على الغضروف.
- الوراثة: تلعب العوامل الوراثية دورًا في قابلية الفرد للإصابة بالخشونة.
- النشاط البدني المفرط أو المهني: بعض المهن أو الرياضات التي تتطلب إجهادًا مفصليًا عاليًا ومتكررًا قد تزيد من خطر التآكل.
النخر اللاوعائي (Avascular Necrosis - AVN) / النخر العظمي (Osteonecrosis)
- نقص الإمداد الدموي للعظم تحت الغضروفي: يؤدي إلى موت الخلايا العظمية في هذه المنطقة. يمكن أن يحدث هذا بسبب الصدمات، أو استخدام الكورتيكوستيرويدات لفترات طويلة، أو الإفراط في تناول الكحول، أو بعض الأمراض الجهازية.
- انهيار العظم الميت: يؤدي إلى تلف ثانوي وانفصال الغضروف المفصلي العلوي، مما يسبب خشونة ثانوية، خاصة في مفصل الورك.

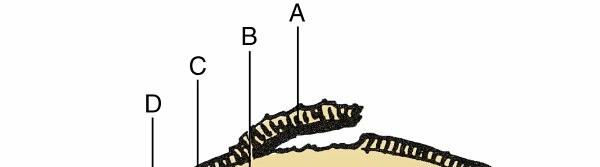
الشكل 1.25 السمات المرضية للنخر اللاوعائي. توضيح للغضروف المفصلي (أ)، العظم الميت (ب)، النسيج الليفي التفاعلي (ج)، العظم المتضخم (د)، والترابيق الطبيعية (هـ).
من Steinberg ME: الورك واضطراباته، فيلادلفيا، 1991، Saunders، ص 630.
التهابات المفاصل الروماتيزمية
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis): مرض مناعي ذاتي يسبب التهابًا مزمنًا في الغشاء الزلالي، مما يؤدي إلى تآكل إنزيمي وتآكل ميكانيكي للغضروف المفصلي، وغالبًا ما يكون ذلك بنمط منتشر.
- التهاب المفاصل الصدفي (Psoriatic Arthritis) والتهاب الفقار اللاصق (Ankylosing Spondylitis): حالات التهابية أخرى يمكن أن تؤثر على الغضروف وتسبب تدهوره.

الأعراض الشائعة لتلف غضروف المفصل
عندما يتضرر غضروف المفصل، قد تظهر مجموعة من الأعراض التي تؤثر على جودة حياة المريض وقدرته على الحركة. يمكن أن تتراوح هذه الأعراض في شدتها وتختلف حسب مكان الإصابة وحجمها.
الألم
- ألم المفصل: هو العرض الأكثر شيوعًا. قد يكون الألم خفيفًا في البداية ويزداد سوءًا مع النشاط، أو قد يكون حادًا ومفاجئًا بعد إصابة معينة.
- ألم عند الحركة: يزداد الألم عادةً عند تحريك المفصل المصاب، خاصة عند تحمل الوزن أو القيام بأنشطة تتطلب ثنيًا أو بسطًا للمفصل.
- ألم عند اللمس: قد يكون المفصل مؤلمًا عند الضغط عليه أو لمسه.
التورم والالتهاب
- تورم المفصل: قد يلاحظ المريض تورمًا حول المفصل المصاب، نتيجة لتجمع السوائل (الارتشاح المفصلي) كرد فعل على الالتهاب أو التلف.
- الدفء والاحمرار: في بعض الحالات، خاصة مع الالتهاب الحاد، قد يصبح المفصل دافئًا أو أحمر اللون.
التيبس ومحدودية الحركة
- تيبس المفصل: غالبًا ما يشعر المريض بتيبس في المفصل، خاصة بعد فترات الراحة أو في الصباح الباكر. يتحسن التيبس عادةً مع الحركة الخفيفة.
- صعوبة في تحريك المفصل: قد يجد المريض صعوبة في ثني أو بسط المفصل بالكامل، مما يحد من نطاق حركته الطبيعي.
الأصوات والاحساسات الغريبة
- الفرقعة أو الطقطقة (Crepitus): قد يسمع المريض أو يشعر بأصوات فرقعة أو طقطقة عند تحريك المفصل، نتيجة لاحتكاك الأسطح الغضروفية المتضررة ببعضها البعض.
- الشعور بالاحتكاك: قد يصف بعض المرضى شعورًا بالاحتكاك أو "الجرش" داخل المفصل.
الأعراض الميكانيكية
- التعليق أو الانحشار (Locking/Catching): قد يشعر المفصل بأنه "يعلق" أو "ينحشر" في وضع معين، مما يمنع الحركة الكاملة. يحدث هذا غالبًا بسبب قطعة غضروفية مفككة أو جسم غريب داخل المفصل.
- عدم الاستقرار (Instability): في بعض الحالات، خاصة مع الآفات الكبيرة أو التي تؤثر على العظم تحت الغضروفي، قد يشعر المريض بأن المفصل غير مستقر أو "يتحرك من مكانه".
إذا كنت تعاني من أي من هذه الأعراض، فمن الضروري استشارة الأستاذ الدكتور محمد هطيف لتقييم حالتك بدقة وتحديد أفضل مسار للعلاج.
تشخيص تلف غضروف المفصل
يعتمد التشخيص الدقيق لتلف غضروف المفصل على تقييم سريري شامل، بالإضافة إلى استخدام مجموعة من تقنيات التصوير المتقدمة. يحرص الأستاذ الدكتور محمد هطيف على اتباع نهج منهجي لضمان تحديد طبيعة الإصابة وحجمها بدقة.
الفحص السريري
- تقييم الألم والتورم: يقوم الطبيب بتقييم شدة الألم، ومكانه، والعوامل التي تزيده أو تخففه. كما يتم فحص المفصل بحثًا عن أي تورم أو دفء.
- الأعراض الميكانيكية: يتم الاستفسار عن وجود أي أعراض مثل الطقطقة، أو التعليق، أو الانحشار، أو عدم الاستقرار.
- نطاق الحركة (Range of Motion): يتم قياس قدرة المفصل على الحركة في جميع الاتجاهات، وملاحظة أي قيود أو ألم أثناء الحركة.
- اختبارات الثبات والمحاذاة: يتم إجراء اختبارات خاصة لتقييم ثبات الأربطة ومحاذاة العظام في المفصل، حيث يمكن أن تؤثر هذه العوامل على صحة الغضروف.
طرق التصوير التشخيصي
-
الأشعة السينية (Radiographs):
- على الرغم من أن الأشعة السينية لا تظهر الغضروف مباشرة (لأنه غير مرئي عليها)، إلا أنها ضرورية لتقييم المسافة بين المفاصل (التي قد تشير إلى تآكل الغضروف)، وتحديد وجود نتوءات عظمية (Osteophytes)، أو تصلب العظم تحت الغضروفي، أو تكيسات العظام، أو أي تشوهات في محاذاة العظام.
- يتم أخذ صور الأشعة السينية بوضعيات تحمل الوزن (Weight-bearing views) لتقييم المفصل تحت الضغط الطبيعي.

-
التصوير بالرنين المغناطيسي (MRI):
- يُعد التصوير بالرنين المغناطيسي المعيار الذهبي للتقييم غير الجراحي للغضروف المفصلي، والغضاريف الهلالية، والأربطة، والعظم تحت الغضروفي.
- يمكن للرنين المغناطيسي تحديد حجم وعمق وطبيعة الآفة الغضروفية بدقة عالية، بالإضافة إلى الكشف عن أي أمراض مصاحبة مثل وذمة نخاع العظم، أو النتوءات العظمية، أو النخر اللاوعائي المبكر.
- تتوفر تسلسلات تصوير متخصصة (مثل T2 mapping, dGEMRIC) لتقديم تقييم كمي لجودة الغضروف.

-
تصوير المفصل المقطعي المحوسب (CT Arthrography):
- يُعد مفيدًا لتقييم عيوب الغضروف في مفاصل معينة أو عندما يكون التصوير بالرنين المغناطيسي غير ممكن (مثل وجود أجهزة معدنية). يوفر صورًا تفصيلية للهيكل العظمي.
-
تنظير المفصل التشخيصي (Diagnostic Arthroscopy):
- هو الطريقة الأكثر دقة للرؤية المباشرة وفحص آفات الغضروف المفصلي. يسمح بتصنيف دقيق للآفة (مثل نظام تصنيف ICRS) وتقييم أي أمراض أخرى داخل المفصل. يعتبر إجراءً جراحيًا بسيطًا يتم فيه إدخال كاميرا صغيرة عبر شقوق صغيرة.
من خلال الجمع بين هذه الأدوات التشخيصية، يستطيع الأستاذ الدكتور محمد هطيف وضع خطة علاجية مخصصة وفعالة تتناسب مع حالة كل مريض.
العلاج المتقدم لتلف غضروف المفصل
يعتمد قرار علاج تلف غضروف المفصل على عدة عوامل، بما في ذلك عمر المريض، مستوى نشاطه، شدة الأعراض، حجم وموقع الآفة، وجود أمراض مصاحبة، والصحة العامة للمفصل. يقدم الأستاذ الدكتور محمد هطيف مجموعة واسعة من الخيارات العلاجية، بدءًا من التدابير التحفظية وصولاً إلى أحدث التقنيات الجراحية المتقدمة.
العلاج غير الجراحي
يُعد العلاج غير الجراحي هو الخط الأول لمعظم حالات تلف الغضروف، خاصة في المراحل المبكرة أو للحالات ذات الأعراض الخفيفة.
- الراحة وتعديل النشاط: تقليل الأنشطة التي تزيد من الإجهاد على المفصل المصاب.
- الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): لتخفيف الألم والالتهاب.
- مسكنات الألم: لتخفيف الأعراض.
- العلاج الطبيعي: برامج تمارين مصممة لتقوية العضلات المحيطة بالمفصل، وتحسين نطاق الحركة، وتقليل الألم.
- الحقن داخل المفصل:
- حقن الكورتيزون: لتقليل الالتهاب والألم بشكل مؤقت.
- حقن حمض الهيالورونيك (HA): يعمل كمزلق وممتص للصدمات، وقد يساعد في تخفيف الألم وتحسين وظيفة المفصل.
- حقن البلازما الغنية بالصفائح الدموية (PRP) ومركز نخاع العظم (BMAC): تُستخدم كعلاجات بيولوجية واعدة لتعزيز شفاء الأنسجة وتقليل الالتهاب، على الرغم من أن الأدلة القوية لا تزال قيد التجميع.
العلاج الجراحي
يُوصى بالتدخل الجراحي عندما تفشل العلاجات غير الجراحية، أو في حالات الآفات الكبيرة وغير المستقرة، أو عند وجود أعراض ميكانيكية مثل التعليق. الأستاذ الدكتور محمد هطيف يتمتع بخبرة واسعة في إجراء هذه العمليات باستخدام أحدث التقنيات.
| نوع التدخل | دواعي الاستعمال | موانع الاستعمال |
| :---------- | :----------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------------
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك