علاج إصابات الغضروف المفصلي: الدليل الشامل للخيارات الجراحية والتعافي
الخلاصة الطبية
إصابات الغضروف المفصلي هي تلف في النسيج الأملس الذي يغطي نهايات العظام، وتحدث نتيجة صدمات رياضية أو تآكل تدريجي. نظراً لافتقار الغضروف للأوعية الدموية، فإنه لا يلتئم تلقائياً. يشمل العلاج خيارات تحفظية وتدخلات جراحية متقدمة مثل التثقيب المجهري وزراعة الخلايا لاستعادة وظيفة المفصل.
الخلاصة الطبية السريعة: إصابات الغضروف المفصلي هي تلف في النسيج الأملس الذي يغطي نهايات العظام، وتحدث نتيجة صدمات رياضية أو تآكل تدريجي. نظراً لافتقار الغضروف للأوعية الدموية، فإنه لا يلتئم تلقائياً. يشمل العلاج خيارات تحفظية وتدخلات جراحية متقدمة مثل التثقيب المجهري وزراعة الخلايا لاستعادة وظيفة المفصل.
مقدمة عن إصابات الغضروف المفصلي
تعتبر المفاصل في جسم الإنسان من أعظم الإبداعات الحيوية، حيث تتحمل قوى ميكانيكية هائلة على مدار ملايين الحركات خلال حياة الإنسان. ويعتمد هذا الأداء المذهل بشكل أساسي على ما يُعرف باسم "الغضروف المفصلي"، وهو نسيج ضام متخصص ومعقد يغطي نهايات العظام داخل المفاصل الزلالية (مثل مفصل الركبة).
على الرغم من متانة الغضروف المفصلي الملحوظة، إلا أنه يمتلك خاصية فريدة تجعله عرضة للمشاكل؛ فهو يفتقر فعلياً إلى القدرة الذاتية على الالتئام والشفاء حتى بعد التعرض لإصابات طفيفة. وكما لاحظ الطبيب الإنجليزي الشهير ويليام هنتر قبل أكثر من 250 عاماً: "الغضروف المتقرح أمر مزعج، فبمجرد تدميره لا يمكن إصلاحه تلقائياً".
إن الصحة العامة للمفصل، وحركته، ووظيفته تعتمد بالكامل على حيوية وسلامة هذا الغضروف. وبدون التدخل الطبي السليم عند حدوث علاج إصابات الغضروف المفصلي، فإن التدهور التدريجي نحو التهاب المفاصل التنكسي (الخشونة) يصبح أمراً حتمياً. في هذا الدليل الشامل، سنأخذكم في رحلة طبية مفصلة لفهم طبيعة هذه الإصابات، والخيارات الجراحية المتقدمة المتاحة لاستعادة صحة المفصل.

تشريح الغضروف المفصلي وطبيعته
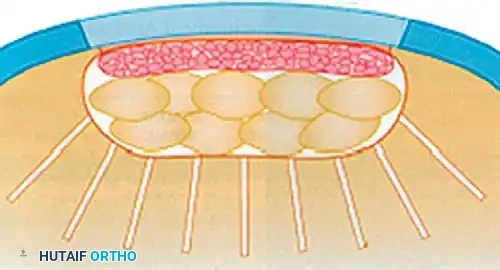
لفهم سبب صعوبة علاج هذه الإصابات، يجب أولاً أن نفهم مما يتكون الغضروف. يُعرف الغضروف الموجود في المفاصل باسم "الغضروف الزجاجي" (Hyaline Cartilage)، وهو يتكون أساساً من:
* الماء: يشكل نسبة تتراوح بين 65% إلى 80% من وزن الغضروف.
* الكولاجين من النوع الثاني: يوفر الشبكة الهيكلية وقوة الشد.
* البروتيوغليكان: جزيئات بروتينية تسحب الماء وتحتفظ به، مما يمنح الغضروف قدرته على امتصاص الصدمات.
تعتمد القوة الهيكلية للغضروف على التفاعل المعقد بين ضغط التورم الناتج عن الجزيئات المحبة للماء، وقوة الشد التي توفرها شبكة الكولاجين.
السبب الرئيسي لعدم التئام الغضروف هو طبيعته البيولوجية؛ فهو نسيج خالٍ من الأوعية الدموية، وخالٍ من الأعصاب، وخالٍ من الأوعية اللمفاوية. عندما يحدث تمزق أو صدمة ميكانيكية تخترق الغضروف، تموت الخلايا الغضروفية وينهار الهيكل. وبسبب غياب الدم، لا يمكن للجسم إرسال الخلايا الالتهابية وعوامل النمو اللازمة لتجديد الأنسجة، ما لم تخترق الإصابة العظم الموجود تحت الغضروف (العظم تحت الغضروفي).
أسباب إصابات الغضروف المفصلي وعوامل الخطر
تختلف أسباب إصابات الغضروف المفصلي بشكل كبير بناءً على الفئة العمرية ونمط الحياة:
- في الفئات الشابة والرياضية: تكون العيوب الغضروفية في الغالب ناتجة عن إصابات رضّية (صدمات). على سبيل المثال، قوى القص العنيفة التي تحدث أثناء تمزق الأربطة (مثل الرباط الصليبي الأمامي) أو عند خلع الرضفة (صابونة الركبة).
- في الفئات الأكبر سناً: تمثل هذه التغيرات استمراراً لمرض المفاصل التنكسي (الخشونة والتآكل التدريجي).
تؤكد البيانات الوبائية على حجم هذه المشكلة، حيث تظهر التغيرات الغضروفية في الأشعة السينية لدى 4% إلى 10% من الأفراد الذين تتراوح أعمارهم بين 15 و 24 عاماً، وترتفع هذه النسبة لتصل إلى 80% لدى الأشخاص الذين تزيد أعمارهم عن 55 عاماً. في دراسة مرجعية بارزة شملت أكثر من 31 ألف عملية تنظير لمفصل الركبة، تم اكتشاف آفات غضروفية في 63% من الحالات، مما يبرز مدى انتشار هذا التحدي السريري.
أعراض إصابات الغضروف المفصلي
نظراً لأن الغضروف نفسه لا يحتوي على أعصاب، فإن الألم لا ينشأ من الغضروف الممزق بحد ذاته، بل من الأنسجة المحيطة به مثل العظم تحت الغضروفي أو الغشاء الزلالي الملتهب. تشمل الأعراض الشائعة ما يلي:
- الألم: خاصة عند تحميل الوزن على المفصل أو أثناء ممارسة الأنشطة البدنية.
- التورم (الارتشاح): تراكم السوائل داخل المفصل نتيجة التهاب الغشاء الزلالي.
- الأعراض الميكانيكية: مثل الشعور بـ "تعليق" أو "قفل" المفصل، أو سماع أصوات طقطقة واحتكاك عند تحريك المفصل.
- تصلب المفصل: صعوبة في ثني أو فرد المفصل بالكامل.
درجات إصابة الغضروف المفصلي
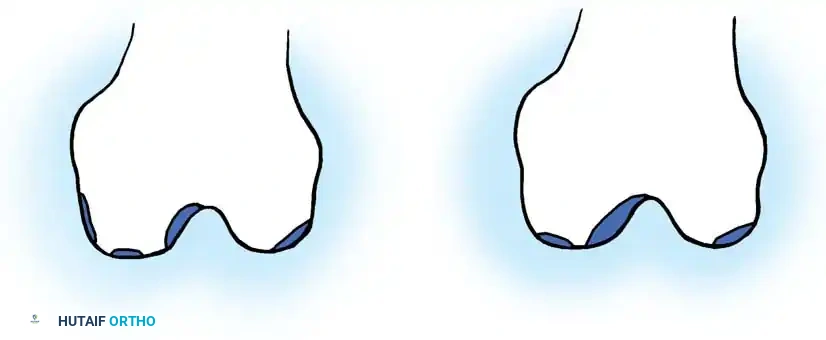
التصنيف الدقيق للإصابة هو أمر بالغ الأهمية لتوجيه القرار الجراحي وتوقع النتائج السريرية. يتم تصنيف الآفات الغضروفية بناءً على شكلها وعمق اختراقها. النظام الأكثر اعتماداً عالمياً هو نظام الجمعية الدولية لإصلاح الغضاريف (ICRS) ونظام أوتربريدج المعدل:
| الدرجة | وصف الإصابة وعمقها |
|---|---|
| الدرجة 0 | غضروف طبيعي وسليم تماماً. |
| الدرجة الأولى | ليونة، أو تورم، أو ظهور بثور مع بقاء سطح الغضروف سليماً (شقوق سطحية دقيقة). |
| الدرجة الثانية | تفتت وتشقق يقل قطره عن 1.2 سم، أو آفة تمتد لأقل من 50% من عمق الغضروف المفصلي. |
| الدرجة الثالثة | تقرح عميق، أو تمزق غضروفي كبير، أو آفة تمتد لأكثر من 50% من عمق الغضروف وصولاً إلى الطبقة المتكلسة (دون انكشاف العظم). |
| الدرجة الرابعة | تآكل كامل لسماكة الغضروف مع انكشاف العظم تحت الغضروفي (العظم عارٍ تماماً). |
ملاحظة سريرية هامة: الفحص البصري وحده أثناء الرنين المغناطيسي أو المنظار قد يقلل من التقدير الحقيقي لحجم الإصابة. يجب على الجراح دائماً "جس" الغضروف بأداة الفحص أثناء تنظير المفصل، خاصة في الدرجتين الأولى والثانية حيث قد يبدو السطح سليماً ولكنه يفتقر إلى المرونة الطبيعية.
تشخيص إصابات الغضروف المفصلي
يبدأ التشخيص بأخذ التاريخ الطبي المفصل وإجراء فحص بدني دقيق للمفصل. ولتأكيد التشخيص وتحديد حجم وعمق الإصابة، يعتمد الأطباء على:
- التصوير بالرنين المغناطيسي (MRI): وهو المعيار الذهبي غير الجراحي لرؤية الأنسجة الرخوة والغضاريف بدقة.
- الأشعة السينية (X-rays): لاستبعاد الكسور أو تقييم مدى ضيق المسافة بين العظام (دليل على الخشونة المتقدمة).
- التنظير التشخيصي للمفصل: وهو الإجراء الأكثر دقة، حيث يتم إدخال كاميرا دقيقة داخل المفصل لرؤية الغضروف وجسه مباشرة.
العلاج التحفظي غير الجراحي
يظل العلاج غير الجراحي هو خط الدفاع الأول، خاصة للمرضى ذوي المتطلبات الحركية المنخفضة أو أولئك الذين يعانون من تغيرات تنكسية منتشرة (خشونة عامة). يشمل هذا العلاج:
- تعديل النشاط: تجنب الحركات التي تزيد من الضغط على المفصل.
- العلاج الطبيعي: لتقوية العضلات المحيطة بالمفصل لتخفيف العبء عن الغضروف.
- الأدوية: مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والتورم.
- الحقن الموضعية: مثل حقن الكورتيزون، أو حمض الهيالورونيك (الإبر الزيتية)، أو العلاجات البيولوجية (مثل البلازما الغنية بالصفائح الدموية PRP).
- الدعامات والأجهزة التقويمية: لتخفيف الحمل الميكانيكي عن الجزء المصاب من المفصل.
متى نلجأ إلى العلاج الجراحي
يُشار إلى التدخل الجراحي بشكل صارم عندما تفشل الطرق التحفظية في تخفيف الألم والأعراض الميكانيكية (مثل قفل المفصل والتورم المستمر)، وذلك في وجود عيب غضروفي بؤري (محدد في منطقة معينة) من الدرجة الثالثة أو الرابعة.
تعتمد الخوارزمية الجراحية (خطة العلاج) بشكل أساسي على حجم الآفة (مساحة الإصابة) والمتطلبات الوظيفية للمريض (عمره ومستوى نشاطه الرياضي).
خوارزمية العلاج الجراحي حسب حجم الإصابة
- أقل من 1 سم مربع: المراقبة، أو تنظيف المفصل بالمنظار، أو التثقيب المجهري، أو نقل الطعوم الغضروفية الذاتية (OATS).
- من 1 إلى 2 سم مربع: التثقيب المجهري أو نقل الطعوم الغضروفية الذاتية (OATS).
- من 2 إلى 3.5 سم مربع: زراعة طعم غضروفي عظمي طازج من متبرع، أو زراعة الخلايا الغضروفية الذاتية (ACI).
- من 3.5 إلى 10 سم مربع: زراعة الخلايا الغضروفية الذاتية (ACI) أو زراعة طعم غضروفي عظمي كبير من متبرع.
- الإصابات المتعددة: زراعة الخلايا الغضروفية الذاتية (ACI).
تحذير جراحي بالغ الأهمية: ستفشل إجراءات استعادة الغضروف حتماً إذا لم يتم علاج الأمراض المصاحبة في نفس الوقت. يجب تصحيح انحراف المحور (تقوس الساقين)، وعدم استقرار الأربطة (مثل قطع الرباط الصليبي)، وفقدان الغضروف الهلالي، إما قبل جراحة الغضروف أو بالتزامن معها.
الخيارات الجراحية لعلاج الغضروف المفصلي
لقد تطور الطب الحديث ليقدم مجموعة من التقنيات الجراحية المبتكرة التي تهدف إلى ترميم أو استبدال الغضروف التالف. فيما يلي تفصيل لأهم هذه التقنيات:
تنظيف المفصل بالمنظار
بالنسبة للمرضى الذين يعانون من أعراض خفيفة وإصابات صغيرة (أقل من 2 سم مربع) في المناطق التي لا تحمل وزناً كبيراً، يوفر تنظيف المفصل بالمنظار راحة تلطيفية قصيرة الأجل.
الهدف من هذا الإجراء هو القضاء على التهيج الميكانيكي عن طريق إزالة الأجزاء الغضروفية غير المستقرة والمتمزقة، وتنعيم الحواف الخشنة، وتقليم تمزقات الغضروف الهلالي، واستئصال الغشاء الزلالي الملتهب. كما يتم غسل المفصل بكميات كبيرة من السوائل لإزالة الوسائط الالتهابية وبقايا الغضروف المجهرية. وعلى الرغم من فائدته للمرضى الأكبر سناً، إلا أنه لا يغير من التاريخ الطبيعي لتطور المرض.
تقنية التثقيب المجهري
تعتمد تقنية التثقيب المجهري (Microfracture) على مبدأ اختراق الصفيحة العظمية تحت الغضروفية (التي لا تحتوي على أوعية دمية) للوصول إلى نخاع العظم الإسفنجي الغني بالأوعية الدموية. يؤدي هذا إلى إطلاق الخلايا الجذعية الوسيطة، وعوامل النمو، وجلطة الفايبرين في مكان العيب الغضروفي، والتي تتمايز في النهاية لتشكل "غضروفاً ليفياً" (يتكون أساساً من الكولاجين من النوع الأول).
على الرغم من أن الغضروف الليفي يفتقر إلى الخصائص الميكانيكية القوية للغضروف الزجاجي الأصلي، إلا أنه يوفر "رقعة" وظيفية تحسن الأعراض لدى 60% إلى 70% من المرضى. ومع ذلك، تشير الدراسات إلى أن النتائج السريرية قد تتراجع بعد 18 إلى 72 شهراً، خاصة لدى المرضى الذين تزيد أعمارهم عن 40 عاماً.
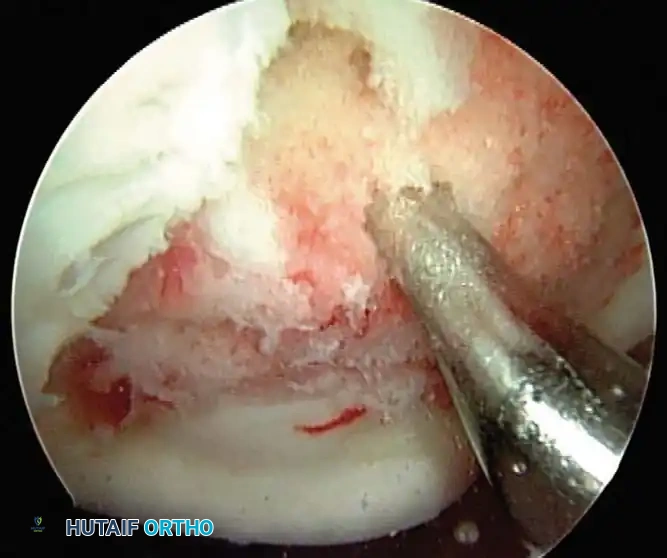
خطوات الجراحة:
1. التحضير: تنظيف حواف الإصابة للوصول إلى هوامش عمودية مستقرة.
2. إزالة الطبقة المتكلسة: إزالة طبقة الغضروف المتكلسة بدقة دون إتلاف صفيحة العظم السفلية.
3. الاختراق: استخدام أدوات دقيقة (بزوايا 30 أو 45 أو 90 درجة) لعمل ثقوب بعمق 3 إلى 4 ملم.
4. المسافات: يجب أن تكون الثقوب متباعدة بمسافة 1 إلى 2 ملم للحفاظ على قوة العظم.
نقل الطعوم الغضروفية الذاتية
تُعرف هذه التقنية باسم (OATS) أو (Mosaicplasty). بالنسبة للإصابات التي يصل حجمها إلى 2 سم مربع لدى المرضى ذوي المتطلبات الحركية العالية، يوفر هذا الإجراء حلاً ترميمياً عن طريق نقل غضروف زجاجي أصلي وناضج من جسم المريض نفسه.
يتم أخذ سدادات (أسطوانات) غضروفية عظمية من مناطق في الركبة لا تتحمل وزناً كبيراً (مثل أطراف عظمة الفخذ)، ويتم زرعها بالضغط في مكان الإصابة الذي تم تحضيره مسبقاً.
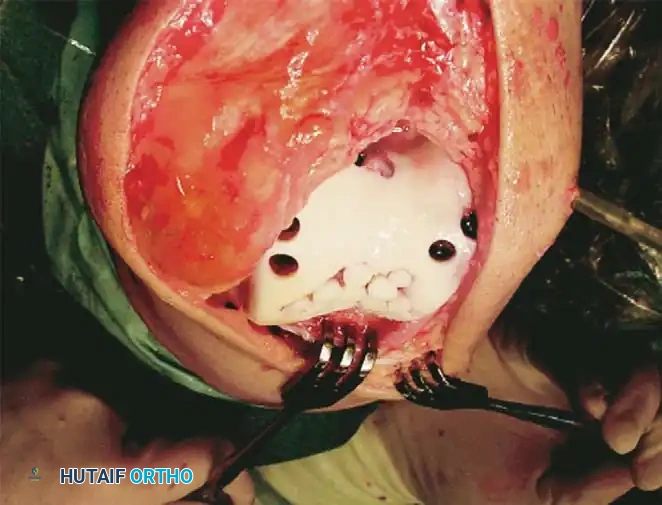
خطوات الجراحة:
1. تحضير موقع الاستقبال: يتم قياس حجم الإصابة، وحفر تجاويف عمودية بعمق 15 ملم.
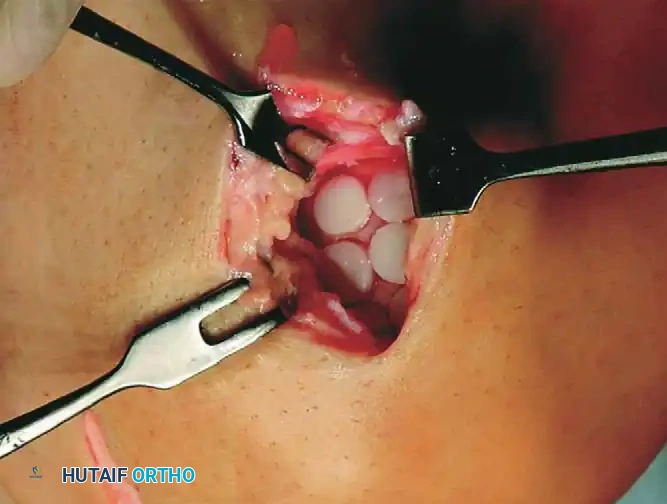
- أخذ الطعوم: يتم استخراج أسطوانات (يتراوح قطرها عادة بين 6 إلى 10 ملم) من المنطقة المانحة السليمة.
- الزراعة: يتم إدخال الأسطوانات برفق في التجاويف المستقبلة. من الأهمية بمكان أن يكون السطح مستوياً تماماً؛ فالأسطوانات البارزة ستتعرض لضغط زائد وتفشل، بينما الأسطوانات الغائرة لن تشارك في تحمل الوزن.

زراعة الطعوم الغضروفية من متبرع
بالنسبة للعيوب الضخمة (من 2 إلى 3.5 سم مربع أو أكبر)، خاصة تلك التي تنطوي على فقدان كبير في العظم تحت الغضروفي (مثل حالات النخر اللاوعائي أو التهاب العظم والغضروف السالخ)، يُنصح باستخدام الطعوم العظمية الغضروفية الطازجة من متبرع متوفى.
تُفضل الطعوم الطازجة (التي تُحفظ عند 4 درجات مئوية لمدة 14-28 يوماً) على الطعوم المجمدة لأنها تحافظ على حيوية الخلايا الغضروفية بنسبة تصل إلى 80%. التحدي الرئيسي هنا هو أن المريض يجب أن يبقى "على أهبة الاستعداد" لإجراء الجراحة فور توفر طعم مطابق لحجمه.
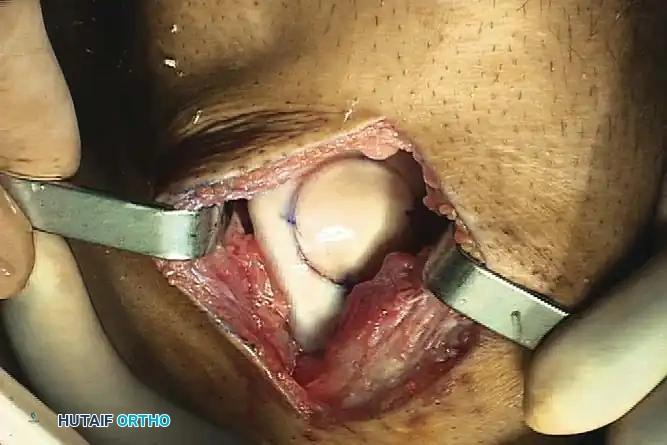
خطوات الجراحة:
1. كشف المفصل: يتم إجراء شق جراحي قياسي لكشف الآفة.
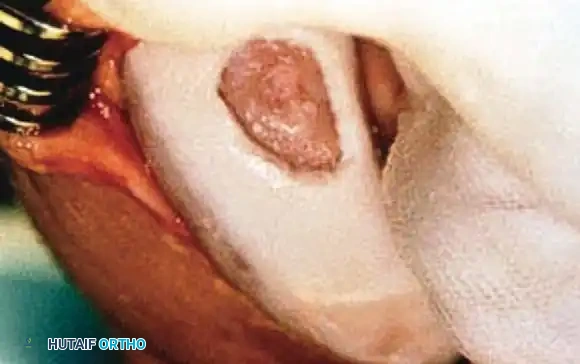
- القياس والتجويف: يتم تحديد قطر الإصابة، واستخدام أداة حفر مخصصة لإنشاء تجويف أسطواني مثالي (عادة بعمق 6-8 ملم).
-
تحضير الطعم: يتم تثبيت عظمة المتبرع المطابقة للحجم في محطة العمل، ويتم استخراج أسطوانة مطابقة تماماً.
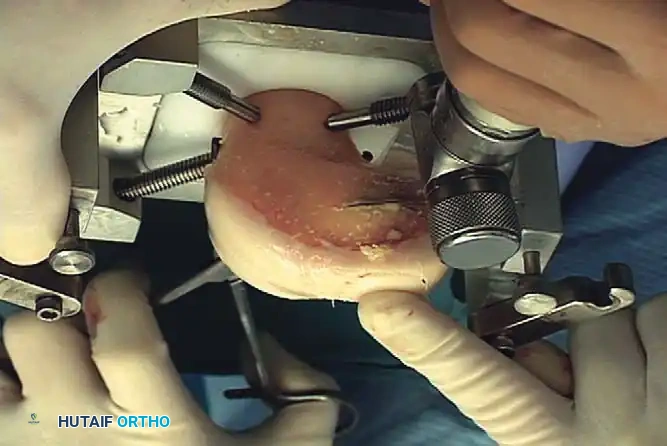
-
الغسيل: يتم غسل عظم المتبرع بقوة بنبضات مائية لإزالة عناصر النخاع، مما يقلل بشكل كبير من خطر الاستجابة المناعية أو انتقال الأمراض.
- الزراعة: يتم إدخال الطعم بالضغط في العيب. إذا كان الاستقرار مشكوكاً فيه، يمكن استخدام دبابيس قابلة للامتصاص الحيوي أو براغي ضغط بدون رأس.
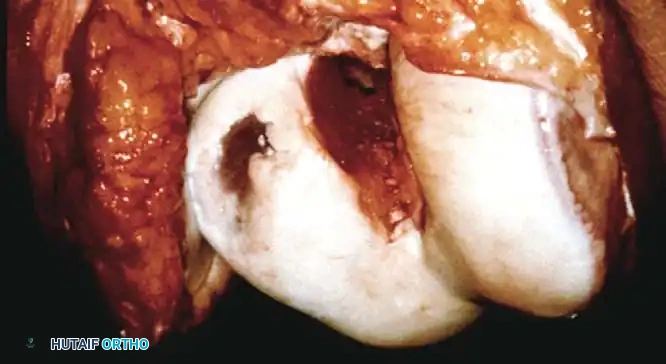
زراعة الخلايا الغضروفية الذاتية
تُعرف هذه التقنية المتطورة باسم (ACI)، وهي إجراء ترميمي معقد يتم على مرحلتين، ويُستطب للعيوب الغضروفية الكبيرة (3.5 إلى 10 سم مربع) أو العيوب المتعددة ذات السماكة الكاملة لدى المرضى النشطين. يهدف هذا الإجراء إلى تجديد غضروف يشبه الغضروف الزجاجي الأصلي.
المرحلة الأولى الخزعة بالمنظار:
يتم إجراء عملية تنظير بسيطة لأخذ عينة (200 إلى 300 ملغ) من الغضروف المفصلي السليم من منطقة لا تتحمل وزناً. تُرسل الأنسجة إلى مختبر متخصص حيث يتم عزل الخلايا الغضروفية إنزيمياً وتكثيرها في المختبر على مدار 3 إلى 6 أسابيع، مما ينتج عنه 12 إلى 48 مليون خلية.
المرحلة الثانية الزراعة:
1. **الشق الجراحي والت
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك