الدليل الشامل لعلاج القدم السكرية طبيا وجراحيا
الخلاصة الطبية
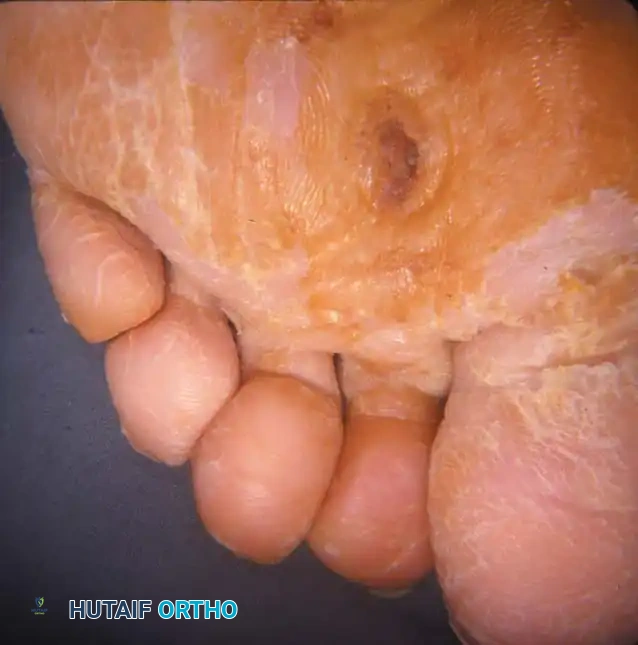
القدم السكرية هي مضاعفة خطيرة لمرض السكري تنتج عن تلف الأعصاب وضعف الدورة الدموية، مما يؤدي إلى تقرحات والتهابات يصعب التئامها. يعتمد العلاج على ضبط السكر، تخفيف الضغط عن القدم، التنظيف الجراحي، وفي الحالات المتقدمة قد يتطلب الأمر تدخلاً جراحياً للحفاظ على الطرف.
الخلاصة الطبية السريعة: تمثل القدم السكرية (Diabetic Foot) واحدة من أخطر مضاعفات مرض السكري، وتنتج عن تضافر مميت بين تلف الأعصاب الطرفية (الاعتلال العصبي) وضعف الدورة الدموية (نقص التروية)، مما يؤدي إلى تقرحات عميقة والتهابات عظمية يصعب التئامها. يعتمد العلاج الناجح على التدخل المبكر، ضبط مستويات السكر في الدم، تخفيف الضغط الميكانيكي عن القدم، التنظيف الجراحي الدقيق، وفي الحالات المتقدمة يتطلب الأمر تدخلاً جراحياً دقيقاً للحفاظ على الطرف ومنع البتر. تحت إشراف الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، يتم تطبيق أحدث البروتوكولات العالمية لإنقاذ الأطراف وتأهيل المرضى لاستعادة حياتهم الطبيعية.
مقدمة شاملة عن القدم السكرية: التحدي الطبي الأكبر
تمثل القدم السكرية واحدة من أكثر مضاعفات مرض السكري تعقيداً وتأثيراً على جودة حياة المرضى، وهي السبب الرئيسي لعمليات البتر غير الرضية (التي لا تنتج عن حوادث) في العالم. عند التعامل مع هذه الحالة، يواجه الفريق الطبي المكون من جراحي العظام والأوعية الدموية ثالوثاً خطيراً يتمثل في: نقص التروية الدموية، والعدوى (الالتهابات البكتيرية والفطرية)، والاعتلال العصبي.
وبينما تمثل العدوى ونقص التروية حالات طارئة تستدعي تدخلاً عاجلاً، يظل الاعتلال العصبي هو العامل الأكثر خفاءً وصعوبة في العلاج، حيث يمهد الطريق لحدوث التقرحات دون أن يشعر المريض بأي ألم، مما يجعل المريض يتأخر في طلب الرعاية الطبية حتى تتفاقم الحالة وتصل إلى العظام.
يتطلب علاج هذه الحالة المعقدة نهجاً طبياً صارماً ومبنياً على الأدلة العلمية الحديثة، ويشمل فريقاً متعدد التخصصات. هذا الفريق يتكون عادة من طبيب الغدد الصماء لضبط السكر، أخصائي الأمراض المعدية، جراح الأوعية الدموية لتحسين التروية، وجراح العظام المتخصص في ترميم الأطراف، بالإضافة إلى طاقم تمريض متخصص في العناية بالجروح، وأخصائي الأطراف الصناعية والأحذية الطبية.
إن "القدم السكرية المعرضة للخطر" تتطلب رعاية مكثفة ومنسقة لمنع عمليات البتر الكبرى وتقليل نسب الوفيات المرتبطة بمضاعفات السكري. نحن ندرك تماماً حجم القلق والتوتر الذي يرافق تشخيص القدم السكرية، ولكن من المهم جداً معرفة أن التدخل المبكر، والالتزام بخطة العلاج الشاملة التي يضعها الأستاذ الدكتور محمد هطيف، يمكن أن ينقذ القدم، ويحافظ على قدرتك على الحركة، ويجنبك شبح البتر.
التشريح المرضي: كيف يدمر السكري بنية القدم؟
لفهم كيفية علاج القدم السكرية، يجب أولاً فهم كيف يقوم مرض السكري بتدمير البنية التشريحية للقدم. القدم البشرية هي تحفة هندسية تتكون من 26 عظمة، 33 مفصلاً، وأكثر من 100 عضلة ووتر ورباط. تعمل هذه المكونات معاً لتوزيع وزن الجسم وامتصاص الصدمات أثناء المشي.
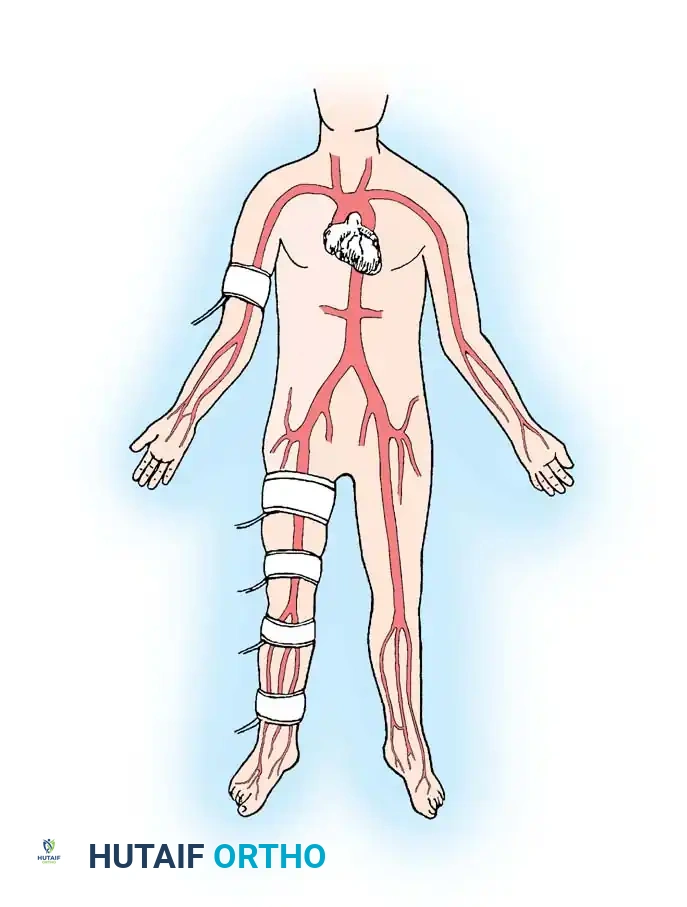
عندما ترتفع مستويات السكر في الدم لفترات طويلة دون سيطرة، يحدث تفاعل كيميائي يسمى "الارتباط الجليكوزيلاتي غير الإنزيمي" (Glycation)، حيث تلتصق جزيئات السكر ببروتينات الجسم، مما يؤدي إلى تدمير جدران الأوعية الدموية الدقيقة (Microangiopathy) والأوعية الكبيرة (Macroangiopathy). هذا التدمير يقلل من كمية الأكسجين والمواد المغذية التي تصل إلى أنسجة القدم. في الوقت ذاته، يتم تدمير الغلاف المايليني المحيط بالأعصاب، مما يقطع إشارات الألم والحرارة والضغط بين القدم والدماغ.
أسباب القدم السكرية والتأثير المدمر لاعتلال الأعصاب
تتضافر عدة عوامل لتحديد مصير القدم السكرية، أبرزها الاعتلال العصبي، أمراض الأوعية الدموية الطرفية، ضعف الجهاز المناعي، واعتلال الكلى الذي يؤدي إلى احتباس السوائل وتورم القدمين. ومع ذلك، يلعب الاعتلال العصبي (تلف الأعصاب) الدور الأكبر والأخطر في بدء دورة التقرح والتشوه. ويتجلى هذا الاعتلال في ثلاثة أشكال رئيسية ومترابطة:
1. الاعتلال العصبي الحسي (Sensory Neuropathy)
يبدأ بفقدان الإحساس الوقائي في الأطراف البعيدة (أصابع القدم وباطن القدم). يفقد المريض الإحساس بالاهتزاز، والحرارة، والألم، والقدرة على تحديد موقع القدم في الفراغ (استقبال الحس العميق) في مراحل مبكرة. يؤدي التخدير الكلي للقدم إلى حالة ينفصل فيها المريض شعورياً عن طرفه. قد يدوس المريض على مسمار، أو زجاج، أو يرتدي حذاءً ضيقاً يسبب احتكاكاً شديداً طوال اليوم، دون أن يشعر بأي ألم، مما يؤدي إلى تكون تقرحات عميقة.
2. الاعتلال العصبي الحركي (Motor Neuropathy)
يصيب هذا النوع الأعصاب التي تتحكم في عضلات القدم الصغيرة. يؤدي تلف هذه الأعصاب إلى ضمور وضعف في عضلات القدم الداخلية، مما يخل بالتوازن العضلي بين العضلات القابضة والباسطة. هذا الخلل يؤدي إلى تشوهات هيكلية خطيرة مثل "أصابع المطرقة" (Hammer Toes) و"أصابع المخلب" (Claw Toes)، وبروز عظام مشط القدم للأسفل. هذه التشوهات تخلق نقاط ضغط عالية وجديدة في باطن القدم لم تكن مصممة لتحمل الوزن، ومع غياب الإحساس (الاعتلال الحسي)، تتكون مسامير اللحم (Calluses) التي تتحول بسرعة إلى تقرحات نازفة.
3. الاعتلال العصبي اللاإرادي (Autonomic Neuropathy)
يتحكم الجهاز العصبي اللاإرادي في وظائف الغدد العرقية والدهنية في الجلد، وكذلك في تنظيم تدفق الدم في الشعيرات الدموية. عندما تتلف هذه الأعصاب، تتوقف القدم عن التعرق، مما يؤدي إلى جفاف الجلد الشديد، وتشققه، وتقشره. هذه الشقوق الدقيقة في الجلد الجاف تعتبر بوابات مفتوحة وسهلة لدخول البكتيريا والفطريات، مما يسبب التهابات نسيجية خلوية (Cellulitis) سريعة الانتشار.
جدول مقارنة: أنواع الاعتلال العصبي وتأثيرها المباشر على القدم
| نوع الاعتلال العصبي | الوظيفة المفقودة | التأثير المباشر على القدم السكرية | النتيجة النهائية (الخطر) |
|---|---|---|---|
| الاعتلال الحسي | الإحساس بالألم، الحرارة، الضغط | عدم الشعور بالجروح، الحروق، أو الاحتكاك | تقرحات غير مكتشفة، تأخر في العلاج |
| الاعتلال الحركي | التحكم في العضلات الدقيقة للقدم | ضمور العضلات، اختلال التوازن العضلي، تشوه الأصابع | نقاط ضغط عالية غير طبيعية، مسامير لحم |
| الاعتلال اللاإرادي | تنظيم التعرق وتدفق الدم السطحي | جفاف شديد، تشقق الجلد، توسع الشعيرات الدموية | بوابات لدخول البكتيريا، التهابات خلوية |
الأعراض والعلامات التحذيرية المبكرة للقدم السكرية
الاكتشاف المبكر هو مفتاح النجاة. يقدم الأستاذ الدكتور محمد هطيف، بناءً على خبرته التي تتجاوز 20 عاماً في جراحة العظام، قائمة بالعلامات التحذيرية التي يجب على كل مريض سكري الانتباه لها فوراً:
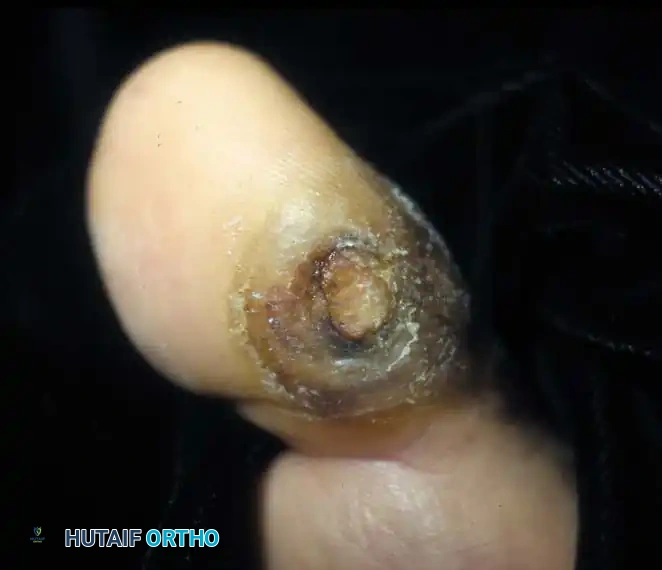
- تغير في لون الجلد: احمرار موضعي، أو تحول لون الأصابع إلى الأزرق أو الأسود (علامة على الغرغرينا ونقص التروية).
- تغير في درجة حرارة القدم: برودة شديدة في القدم (نقص تروية)، أو حرارة وسخونة موضعية (دليل على وجود التهاب أو عدوى نشطة).
- تورم غير مبرر: انتفاخ في القدم أو الكاحل قد يصاحبه احمرار، وهو من العلامات المبكرة لقدم شاركو (Charcot Foot) أو الالتهابات العميقة.
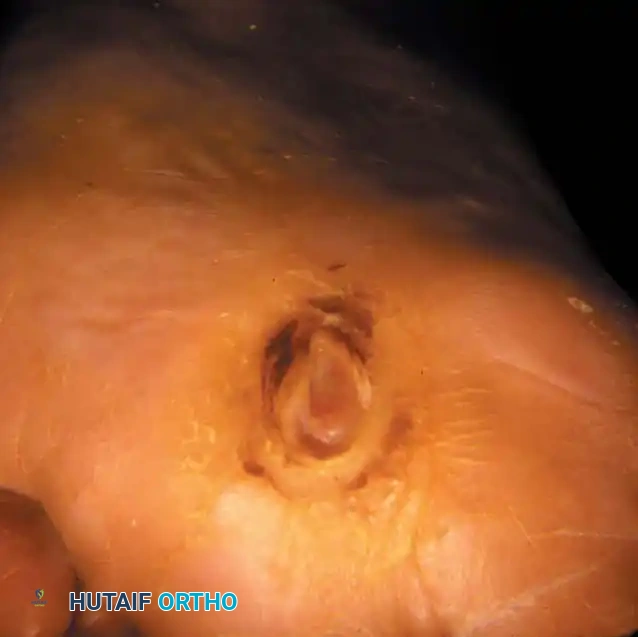
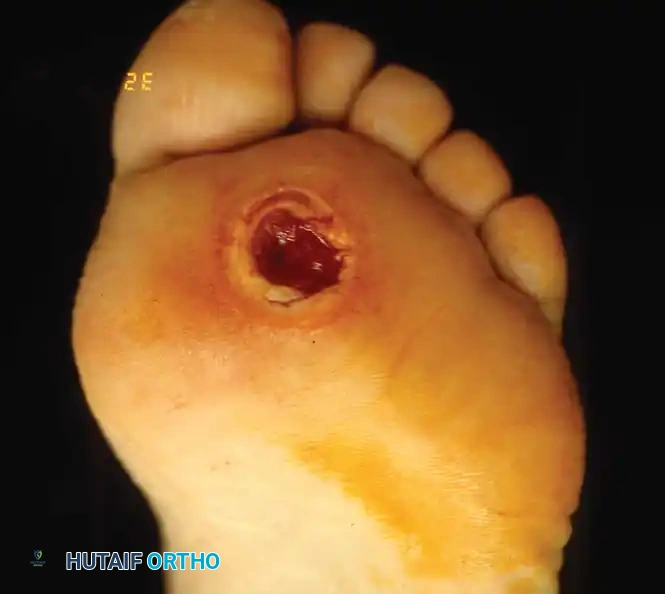
- ظهور مسامير اللحم (Calluses): تراكم الجلد الميت والقاسي في مناطق الضغط، والذي يخفي تحته غالباً تقرحات في طور التكوين.
- جروح أو بثور لا تلتئم: أي خدش، جرح، أو فقاعة مائية لا تلتئم خلال أيام قليلة تعتبر جرس إنذار خطير.
- خروج إفرازات أو روائح كريهة: صديد أو سوائل تخرج من الجرح، مصحوبة برائحة كريهة، تشير إلى وجود التهاب بكتيري عميق قد يكون وصل إلى العظم.
- ألم متقطع أو مستمر في الساقين: ألم أو شد عضلي في الساق (بطة الساق) أثناء المشي يزول عند التوقف (العرج المتقطع - Intermittent Claudication)، وهو دليل على انسداد الشرايين.
التشخيص والتقييم الطبي الشامل: منهجية الأستاذ الدكتور محمد هطيف
في عيادة الأستاذ الدكتور محمد هطيف، المصنف كأفضل دكتور عظام في صنعاء واليمن، لا يتم التعامل مع القدم السكرية بمجرد "النظر". بل يتم تطبيق بروتوكول تشخيصي عالمي شامل (Comprehensive Diabetic Foot Assessment) يتضمن:
- التقييم الوعائي (Vascular Assessment): فحص النبضات الطرفية (Dorsalis Pedis & Posterior Tibial). استخدام جهاز الدوبلر (Doppler Ultrasound) لقياس مؤشر ضغط الكاحل العضدي (ABI)، وفي الحالات المتقدمة يتم طلب تصوير الأوعية الدموية المقطعي (CTA) أو القسطرة لتحديد أماكن الانسداد الشرياني بدقة.
- التقييم العصبي (Neurological Assessment): استخدام خيط "سيمس-واينشتاين" (Semmes-Weinstein Monofilament 10g) لاختبار الإحساس الوقائي في 10 نقاط استراتيجية في باطن القدم. بالإضافة إلى فحص الاهتزاز باستخدام الشوكة الرنانة (Tuning Fork 128 Hz).
- التقييم العظمي والميكانيكي: فحص تشوهات القدم (أصابع المطرقة، تسطح القدم، بروز العظام).
- التصوير الإشعاعي المتقدم:
- الأشعة السينية (X-Rays): للكشف عن تآكل العظام، التهاب العظم والنقي (Osteomyelitis)، الغازات داخل الأنسجة، أو كسور قدم شاركو.
- الرنين المغناطيسي (MRI): وهو المعيار الذهبي لتشخيص التهابات العظام العميقة وتجمعات الصديد (الخراج) داخل الأنسجة الرخوة التي لا تظهر في الأشعة العادية.
العلاج التحفظي والطبي: خط الدفاع الأول
إذا تم اكتشاف التقرحات في مراحلها الأولى (درجة 1 أو 2 حسب تصنيف واجنر Wagner Classification)، وقبل وصول الالتهاب إلى العظام أو الأوتار العميقة، يكون العلاج التحفظي المكثف هو الخيار الأمثل. يشمل هذا العلاج عدة ركائز أساسية:
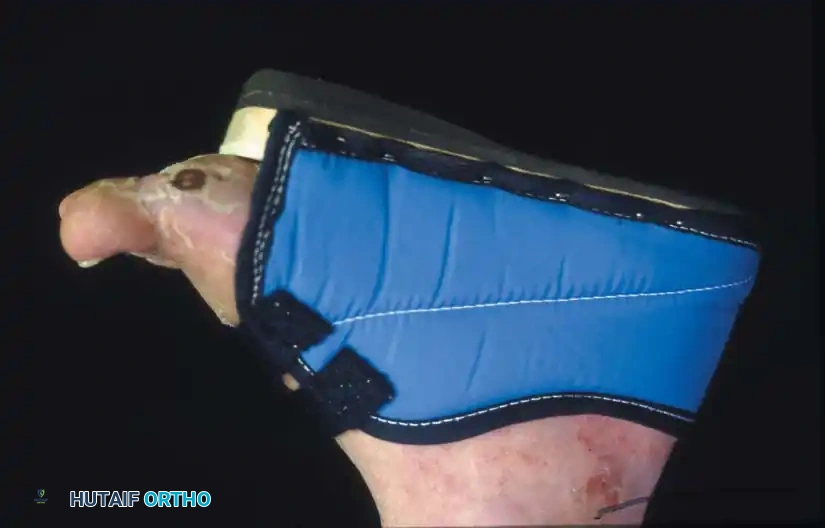
- إزالة الضغط (Off-loading): وهو حجر الزاوية في علاج تقرحات باطن القدم. لا يمكن لأي جرح أن يلتئم والمريض يمشي عليه. يتم استخدام قوالب الجبس التلامسية الكلية (Total Contact Cast - TCC) أو الأحذية الطبية المفرغة (Removable Cast Walkers) لتوزيع الوزن بعيداً عن منطقة القرحة.
- السيطرة الصارمة على نسبة السكر في الدم: التنسيق المستمر مع طبيب الغدد الصماء لضبط مستوى السكر التراكمي (HbA1c) ومستويات السكر اليومية، حيث أن ارتفاع السكر يضعف وظيفة كريات الدم البيضاء ويؤخر التئام الجروح.
- العناية المتقدمة بالجروح (Advanced Wound Care): استخدام الضمادات الحديثة التي تحافظ على بيئة رطبة معقمة للجرح (مثل ضمادات الفضة، الألجينات، أو الهيدروكولويد). في عيادة الدكتور هطيف، يتم توظيف تقنيات حديثة مثل العلاج بالضغط السلبي (VAC Therapy) الذي يقوم بشفط السوائل الزائدة وتحفيز نمو الأنسجة الحبيبية الجديدة.
- المضادات الحيوية الموجهة: في حالة وجود علامات التهاب (احمرار، صديد، حرارة)، يتم أخذ مسحة عميقة من الجرح أو خزعة عظمية لزراعتها، وبناءً على النتيجة يتم إعطاء المضادات الحيوية المناسبة (عن طريق الفم أو الوريد) للقضاء على البكتيريا المسببة.
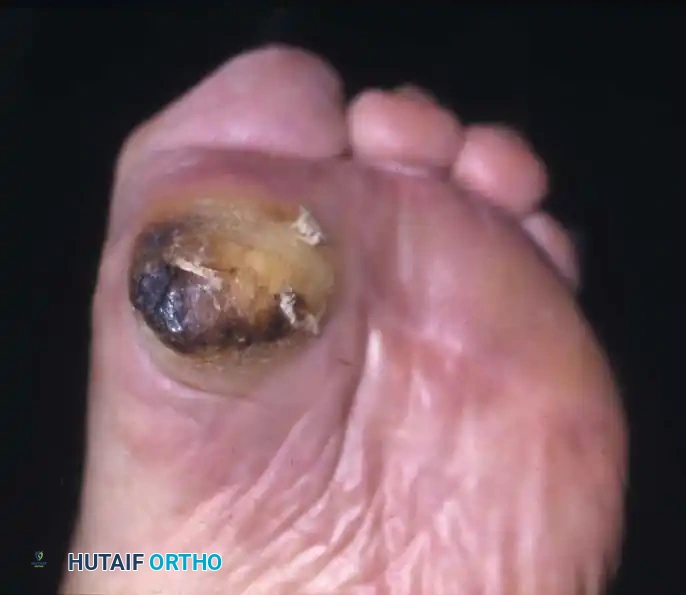
العلاج الجراحي للقدم السكرية: إنقاذ الأطراف من البتر
عندما تفشل العلاجات التحفظية، أو عندما يمتد الالتهاب إلى العظام (Osteomyelitis)، أو تتكون خراجات عميقة، أو يحدث تموت في الأنسجة (غرغرينا)، يصبح التدخل الجراحي العاجل أمراً حتمياً لإنقاذ حياة المريض أولاً، ثم إنقاذ الطرف من البتر الكامل.
يتميز الأستاذ الدكتور محمد هطيف بكونه رائداً في جراحات إنقاذ الأطراف وتصحيح التشوهات، مستخدماً أحدث التقنيات الجراحية الميكروسكوبية وأدوات الجراحة الدقيقة. تشمل الخيارات الجراحية ما يلي:
1. التنظيف الجراحي العميق (Surgical Debridement)
الهدف الأساسي هنا هو إزالة كل الأنسجة الميتة، الملوثة، والمصابة بالعدوى وصولاً إلى الأنسجة الحية السليمة التي تنزف (Bleeding healthy tissue). قد يتضمن ذلك إزالة أجزاء من الأوتار التالفة أو العظام المصابة بالتهاب صديدي. يعتبر التنظيف الجراحي الجيد هو الخطوة الأهم لتمهيد الطريق لالتئام الجرح.
2. جراحات تصحيح العظام وتخفيف الضغط (Prophylactic & Curative Surgery)
في حالات التشوهات العظمية التي تسبب تقرحات متكررة، يقوم الدكتور هطيف بإجراء جراحات لتصحيح شكل العظام. يشمل ذلك إطالة وتر أخيل (Achilles Tendon Lengthening) لتقليل الضغط على مقدمة القدم، أو إزالة بروزات عظام المشط (Metatarsal Head Resection)، أو تصحيح أصابع المطرقة.
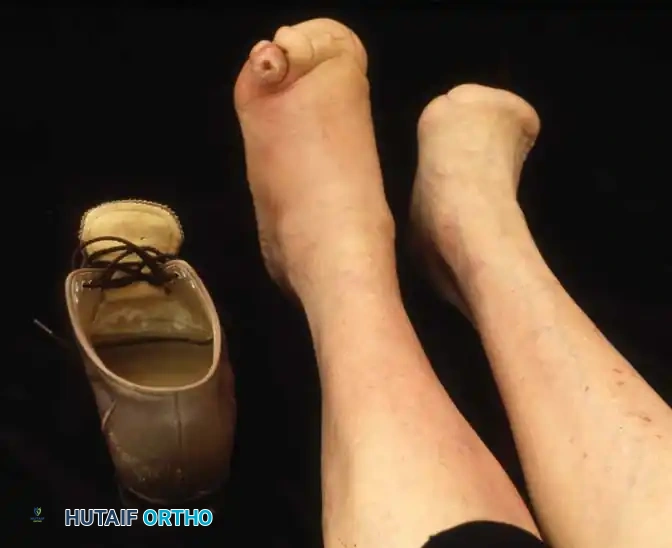
3. عمليات البتر التحفظي (Minor Amputations)
في بعض الأحيان، يكون التضحية بجزء صغير لإنقاذ الجزء الأكبر هو القرار الطبي الأصوب. البتر التحفظي يعني إزالة إصبع واحد تالف بالغرغرينا، أو جزء من مشط القدم (Ray Amputation)، مع الحفاظ على كعب القدم ومفصل الكاحل لضمان قدرة المريض على المشي لاحقاً باستخدام حذاء طبي معدل، دون الحاجة لطرف صناعي كامل.
4. التغطية الجراحية وترقيع الجلد (Skin Grafting & Flaps)
بعد تنظيف الجرح والتأكد من خلوه من البكتيريا ونمو أنسجة حبيبية صحية، قد يكون الجرح كبيراً جداً ولا يمكن إغلاقه بالطرق التقليدية. هنا يتدخل الدكتور هطيف باستخدام مهاراته في الجراحة الميكروسكوبية لعمل رقع جلدية (Skin Grafts) تؤخذ من فخذ المريض، أو استخدام السدائل العضلية الجلدية (Muscle Flaps) لتغطية العظام المكشوفة والأوتار، مما يسرع من عملية الشفاء ويحمي القدم.
خطوات التدخل الجراحي خطوة بخطوة في غرفة العمليات
لفهم مدى دقة وتعقيد جراحات القدم السكرية التي يجريها الأستاذ الدكتور محمد هطيف، إليك تسلسل الخطوات القياسية في غرفة العمليات المجهزة بأحدث التقنيات:
- التقييم ما قبل الجراحة: التأكد من استقرار حالة القلب والكلى، وضبط السكر، والتأكد من وجود تروية دموية كافية لالتئام الجرح بعد الجراحة (قد يتطلب الأمر قسطرة لتوسيع الشرايين قبل جراحة العظام).
- التخدير: غالباً ما يتم تفضيل التخدير النصفي (Spinal Anesthesia) أو التخدير الموضعي للأعصاب الطرفية (Nerve Block) لتجنب مضاعفات التخدير العام على القلب والرئتين لمرضى السكري.
- الاستكشاف والتنظيف (Debridement): باستخدام أدوات جراحية دقيقة، يتم فتح الخراجات وتصريف الصديد. يتم استئصال الأنسجة الميتة (النيكروسيس) بعناية فائقة.
- التعامل مع العظام المصابة: إذا أظهرت الأشعة وجود تسوس أو التهاب في العظم، يتم كشط العظم المصاب (Bone Curettage) أو استئصاله جزئياً باستخدام مناشير دقيقة، ويتم إرسال عينات من العظم لمختبر الأنسجة والزراعة البكتيرية.
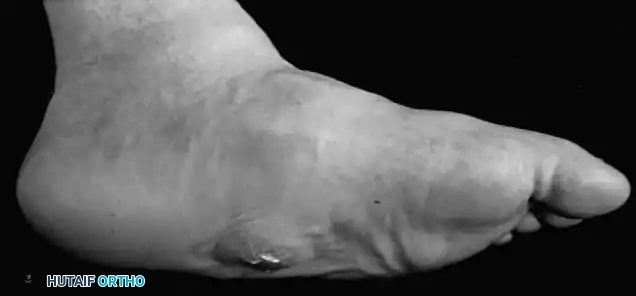
- الغسيل النبضي (Pulsatile Lavage): غسل الجرح بكميات كبيرة من المحاليل الملحية المعقمة والمضادات الحيوية الموضعية تحت ضغط معين لإزالة أي بكتيريا دقيقة متبقية.
- الإغلاق أو الترك المفتوح: بناءً على درجة التلوث، قد يقرر الجراح إغلاق الجرح جزئياً مع وضع أنابيب تصريف (Drains)، أو ترك الجرح مفتوحاً ليتم علاجه لاحقاً بجهاز الضغط السلبي (VAC) تمهيداً لعملية ترقيع الجلد.
- العناية ما بعد الإفاقة: نقل المريض للجناح، إعطاء المضادات الحيوية الوريدية، والبدء الفوري في بروتوكول منع التجلطات والتحكم في الألم.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي للقدم السكرية
| وجه المقارنة | العلاج التحفظي (الطبي) | العلاج الجراحي |
|---|---|---|
| دواعي الاستخدام | تقرحات سطحية، لا يوجد التهاب عظمي، تروية دموية جيدة | خراج عميق، غرغرينا، التهاب العظم، تشوهات عظمية شديدة |
| المدة الزمنية للشفاء | أسابيع إلى عدة أشهر (يتطلب صبراً ومتابعة دقيقة) | أسرع في التخلص من العدوى، لكن يحتاج لتأهيل ما بعد الجراحة |
| نسبة الخطورة | منخفضة (مضاعفات الأدوية أو تفاقم الجرح إن لم يلتزم المريض) | متوسطة (مخاطر التخدير، الجراحة، النزيف) |
| التكلفة المادية | تراكمية على المدى الطويل (غيار مستمر، أحذية طبية) | تكلفة مركزة في وقت العملية والإقامة بالمستشفى |
| الهدف الأساسي | التئام القرحة ومنع تدهورها | إنقاذ الحياة، منع البتر الكلي، ترميم القدم |
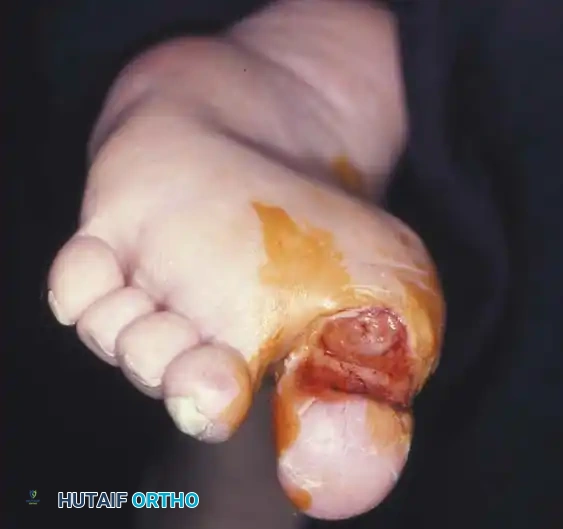
قدم شاركو (Charcot Foot): المضاعفة العظمية الأخطر
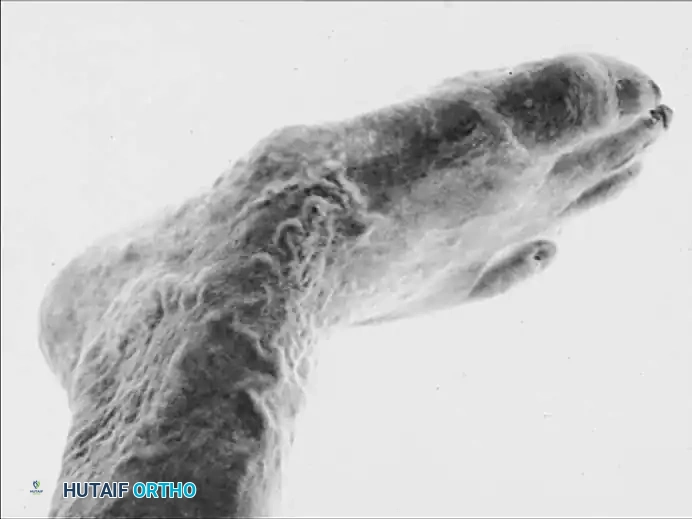
لا يمكن الحديث عن القدم السكرية دون التطرق إلى "مفصل شاركو" أو الاعتلال المفصلي العصبي (Neuroarthropathy). تحدث هذه الحالة المتقدمة نتيجة الاعتلال العصبي الشديد؛ حيث يفقد المريض الإحساس تماماً، وتضعف العظام بسبب التغيرات في الدورة الدموية، مما يؤدي إلى كسور دقيقة (Microfractures) وانهيار كامل في مفاصل منتصف القدم دون أن يشعر المريض بأي ألم.
يستمر المريض في المشي على قدم مكسورة، مما يؤدي إلى تشوه شديد يعرف بـ "القدم الهزازة" (Rocker-bottom foot)، حيث يبرز باطن القدم للأسفل ويصبح عرضة لتقرحات ضخمة.
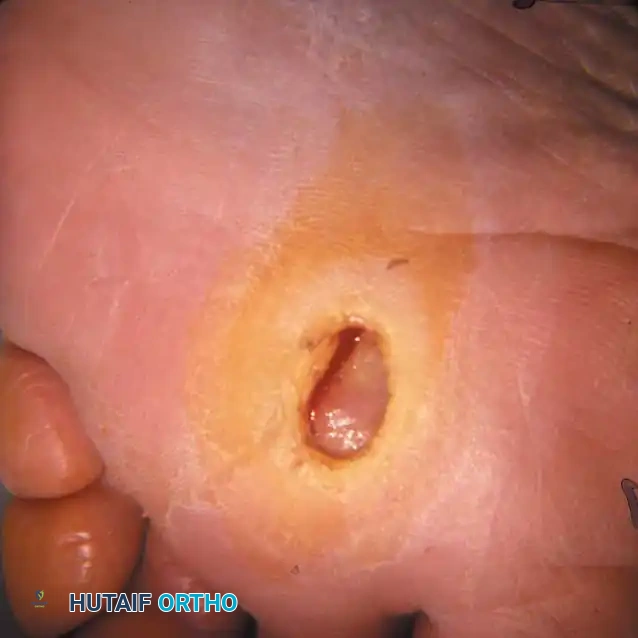
يعتبر الأستاذ الدكتور محمد هطيف مرجعاً في التعامل مع قدم شاركو. في المراحل الحادة (Acute Phase) التي تتميز بالتورم والاحمرار، يتم استخدام قوالب الجبس (TCC) لمنع المزيد من الانهيار. أما في المراحل المزمنة والتشوه الشديد، يتدخل الدكتور هطيف جراحياً باستخدام تقنيات متقدمة مثل التثبيت الخارجي الحلقي (Ilizarov External Fixator) أو التثبيت الداخلي بمسامير وشرائح خاصة لإعادة بناء قوس القدم وتثبيت المفاصل المنهارة، مما يسمح للمريض بالعودة للمشي بأمان.
برنامج التأهيل الشامل والوقاية: ما بعد الشفاء
إن التئام الجرح أو نجاح الجراحة ليس نهاية المطاف، بل هو بداية لمرحلة جديدة من الالتزام مدى الحياة لمنع تكرار المشكلة. يشمل برنامج التأهيل والوقاية الذي نوصي به ما يلي:
- الأحذية الطبية المخصصة: يمنع منعاً باتاً المشي حافي القدمين أو ارتداء أحذية عادية. يجب تفصيل أحذية طبية مخصصة (Custom-molded Orthopedic Shoes) تحتوي على دعامات لينة لتوزيع الضغط واستيعاب أي تشوهات في القدم.
- الفحص اليومي الذاتي: يجب على المريض أو أحد أفراد أسرته فحص القدمين يومياً باستخدام مرآة للبحث عن أي احمرار، جروح، أو مسامير لحم بين الأصابع أو في باطن القدم.
- العناية بالأظافر والجلد: ترطيب القدمين يومياً بكريمات مرطبة (تجنب وضع الكريم بين الأصابع لمنع الفطريات). قص الأظافر بشكل مستقيم وليس دائري لتجنب انغراس الظفر في اللحم.
- العلاج الطبيعي: تمارين لتقوية عضلات الساق وتحسين حركة المفاصل لضمان توزيع أفضل لوزن الجسم أثناء المشي.

لماذا الأستاذ الدكتور محمد هطيف هو الخيار الأول في اليمن لعلاج القدم السكرية؟
عندما يتعلق الأمر بإنقاذ طرف من البتر، فإن اختيار الجراح المناسب هو أهم قرار ستتخذه. الأستاذ الدكتور محمد هطيف يمثل قمة الهرم الطبي في تخصص جراحة العظام في اليمن، وذلك للأسباب التالية:
- المرتبة الأكاديمية والخبرة: أستاذ جراحة العظام والمفاصل بجامعة صنعاء، بخبرة
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
