الحفاظ على مفصل الورك من تنخر رأس الفخذ: خيارات العلاج المتقدمة في صنعاء
الخلاصة الطبية
تنخر رأس الفخذ هو مرض يؤدي إلى موت خلايا العظم بسبب نقص تدفق الدم، مسبباً ألماً وتدهوراً في مفصل الورك. تهدف الإجراءات المحافظة على رأس الفخذ، مثل تخفيف الضغط والترقيع العظمي، إلى منع انهيار المفصل والحفاظ على وظيفته، خاصة للمرضى الشباب، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء هذه العلاجات المتخصصة.
الخلاصة الطبية السريعة: تنخر رأس الفخذ هو مرض يؤدي إلى موت خلايا العظم بسبب نقص تدفق الدم، مسبباً ألماً وتدهوراً في مفصل الورك. تهدف الإجراءات المحافظة على رأس الفخذ، مثل تخفيف الضغط والترقيع العظمي، إلى منع انهيار المفصل والحفاظ على وظيفته، خاصة للمرضى الشباب، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء هذه العلاجات المتخصصة.
مقدمة: تنخر رأس الفخذ والحفاظ على مفصلك
يُعد مفصل الورك من المفاصل الحيوية في جسم الإنسان، حيث يدعم وزن الجسم ويسمح بمجموعة واسعة من الحركات الضرورية للمشي والجري والأنشطة اليومية. ولكن، قد يتعرض هذا المفصل لمرض مؤلم ومُوهن يُعرف باسم "تنخر رأس الفخذ" (Osteonecrosis of the Femoral Head)، أو النخر اللاوعائي لرأس عظم الفخذ. يحدث هذا المرض عندما يقل تدفق الدم إلى رأس عظم الفخذ، مما يؤدي إلى موت خلايا العظم وانهيار رأس الفخذ بمرور الوقت.
على الرغم من أن تنخر العظم يمكن أن يصيب مفاصل أخرى مثل الكتف والركبة والكاحل، إلا أن الورك هو الأكثر تأثراً شيوعاً. يُصيب هذا المرض غالباً الشباب في عقود حياتهم الثالثة والرابعة والخامسة، مما يجعل الحفاظ على المفصل ووظيفته أمراً بالغ الأهمية لتمكينهم من العودة إلى مستويات نشاطهم الطبيعية.
في هذه الصفحة، سنتعمق في فهم تنخر رأس الفخذ، أسبابه، أعراضه، وكيفية تشخيصه. والأهم من ذلك، سنستعرض بالتفصيل الإجراءات المتقدمة للحفاظ على رأس الفخذ، والتي تهدف إلى منع انهيار المفصل وتأخير أو تجنب الحاجة إلى استبدال مفصل الورك بالكامل. سيتم التركيز على الخبرة المتميزة التي يقدمها الأستاذ الدكتور محمد هطيف في صنعاء، والذي يُعد مرجعاً رائداً في هذا المجال، ملتزماً بتقديم أحدث وأنجح العلاجات لمرضاه.
التشريح الأساسي لمفصل الورك
مفصل الورك هو مفصل كروي حُقّي، يتكون من رأس عظم الفخذ (الجزء الكروي) الذي يستقر داخل تجويف الحُقّ (الجزء المقعر) في عظم الحوض. هذا التصميم يسمح بحركة واسعة وثابتة.
يُعد تدفق الدم إلى رأس عظم الفخذ عاملاً حاسماً في صحة هذا المفصل. يتم تغذية رأس الفخذ بالدم عبر شبكة معقدة من الأوعية الدموية. أي خلل في هذا التدفق الدموي يمكن أن يؤدي إلى نقص الأكسجين والمواد المغذية لخلايا العظم، مما يتسبب في موتها. المنطقة الأمامية الجانبية من رأس الفخذ هي الأكثر عرضة للإصابة بالتنخر بسبب طبيعة إمدادها الدموي.
الحفاظ على سلامة رأس الفخذ وغضروفه السطحي (الذي يغطي رأس الفخذ والحُقّ ويقلل الاحتكاك) هو الهدف الأساسي من الإجراءات العلاجية، خاصة وأن تلف الغضروف يمكن أن يؤدي إلى التهاب المفاصل التنكسي.
الأسباب وعوامل الخطر لتنخر رأس الفخذ
على الرغم من الأبحاث المكثفة، لا تزال الأسباب الدقيقة والآلية المرضية لتنخر رأس الفخذ غير مفهومة بالكامل في العديد من الحالات. ومع ذلك، يمكن تقسيم الأسباب بشكل عام إلى مجموعتين رئيسيتين:
الأسباب الرضحية (الناتجة عن إصابة)
عادة ما تكون هذه الحالات نتيجة لإصابات مباشرة في مفصل الورك تؤثر على الأوعية الدموية المغذية لرأس الفخذ. تشمل:
- خلع الورك: يمكن أن يؤدي الخلع الشديد لمفصل الورك إلى تمزق أو ضغط على الأوعية الدموية، مما يعيق تدفق الدم.
- كسور عنق الفخذ المُزاحة: الكسور التي تؤثر على عنق الفخذ يمكن أن تقطع الأوعية الدموية التي تغذي رأس الفخذ، خاصة إذا كانت إزاحة الكسر كبيرة.
الأسباب غير الرضحية (غير الناتجة عن إصابة)
تنقسم هذه الأسباب إلى نخر عظمي مجهول السبب وحالات مرتبطة بعوامل خطر معروفة.
- تنخر العظم مجهول السبب: في هذه الحالات، لا يمكن تحديد سبب واضح للمرض. يُعتقد أنه قد يكون مرتبطاً باستعدادات وراثية غير مكتشفة لتكوين جلطات دقيقة في الأوعية الدموية الصغيرة.
-
عوامل الخطر المعروفة:
- استخدام الكورتيكوستيرويدات: يُعد الاستخدام المفرط أو طويل الأمد للكورتيكوستيرويدات (مثل الكورتيزون) عامل خطر رئيسي. على الرغم من أن الكمية الدقيقة المطلوبة لإحداث ضعف في الأوعية الدموية لرأس الفخذ لا تزال مثيرة للجدل، فقد أظهرت دراسات متعددة أن هناك زيادة في خطر الإصابة بتنخر العظم مع زيادة الجرعة.
- الإفراط في تناول الكحول: يرتبط الاستهلاك المفرط للكحول بزيادة خطر الإصابة بتنخر رأس الفخذ.
- اعتلالات الهيموغلوبين: بعض أمراض الدم الوراثية مثل فقر الدم المنجلي والثلاسيميا تزيد من خطر الإصابة بسبب تأثيرها على تدفق الدم وتكوين الجلطات.
- فيروس نقص المناعة البشرية (الإيدز) والعلاج الكيميائي والإشعاعي: يمكن أن تزيد هذه الحالات والعلاجات من خطر الإصابة.
- أمراض المناعة الذاتية: مثل الذئبة الحمامية الجهازية.
- اضطرابات التخثر: أي حالات تزيد من قابلية الدم للتجلط.
- أمراض أخرى: مثل مرض غوشيه، الفشل الكلوي، وزراعة الأعضاء.
- التدخين: يزيد من خطر الإصابة بتنخر العظم.
- الحمل: في بعض الحالات النادرة.
- العوامل الوراثية: قد تلعب دوراً في بعض الحالات.
من المهم ملاحظة أن غالبية المرضى الذين لديهم عوامل خطر معروفة لا يصابون بتنخر العظم، مما يشير إلى تعقيد المرض وتعدد العوامل المؤثرة.
الأعراض والتشخيص المبكر
الهدف الأساسي من العلاج هو التشخيص المبكر لمنع انهيار رأس الفخذ والحفاظ على رأس فخذ متناسق، خاصة وأن العديد من المرضى صغار السن ويرغبون في العودة إلى مستويات عالية من النشاط.
الأعراض
في المراحل المبكرة، قد لا تظهر على المريض أي أعراض، أو قد تكون الأعراض خفيفة وغير محددة. ومع تقدم المرض، تشمل الأعراض الشائعة:
- ألم عميق في الفخذ: يُعد الألم في منطقة الفخذ العميقة (الخاصرة) هو العرض الأكثر شيوعاً. قد ينتشر الألم إلى الأرداف أو الركبة.
- ألم عند الحركة: يزداد الألم عادةً مع النشاط البدني أو تحمل الوزن، ويتحسن مع الراحة.
- العرج: قد يبدأ المريض في العرج بسبب الألم أو ضعف المفصل.
- تصلب المفصل: قد يشعر المريض بتصلب في مفصل الورك وصعوبة في تحريكه.
- تقييد نطاق الحركة: مع انهيار رأس الفخذ، يقل نطاق حركة مفصل الورك تدريجياً.
التشخيص
يعتمد التشخيص الدقيق على مزيج من التقييم السريري والتصوير الطبي:
- الفحص السريري: سيقوم الأستاذ الدكتور محمد هطيف بتقييم الأعراض، وتاريخك الطبي، وإجراء فحص جسدي شامل لمفصل الورك لتقييم نطاق الحركة والألم.
- التصوير بالأشعة السينية (X-rays): تُستخدم الأشعة السينية القياسية لتقييم حالة العظم وتحديد مرحلة المرض. يمكن أن تظهر الأشعة السينية علامات مبكرة مثل التغيرات الكيسية أو التصلبية، وعلامة "الهلال" (Crescent sign) التي تشير إلى كسر تحت الغضروف، والانهيار الكلي لرأس الفخذ في المراحل المتقدمة.
- التصوير بالرنين المغناطيسي (MRI): يُعد التصوير بالرنين المغناطيسي الطريقة الأكثر حساسية ودقة لتشخيص تنخر رأس الفخذ في مراحله المبكرة، حتى قبل ظهور أي تغيرات على الأشعة السينية. يمكن أن يحدد التصوير بالرنين المغناطيسي حجم وموقع الآفة بدقة.
- التصوير المقطعي المحوسب (CT scan): في بعض الحالات النادرة، قد يُستخدم التصوير المقطعي المحوسب لتقييم درجة الانهيار العظمي بشكل أكثر تفصيلاً.
أنظمة التصنيف ومراحل المرض
تم تطوير العديد من أنظمة التصنيف لتحديد مرحلة المرض وتحديد التكهنات والمساعدة في اتخاذ قرار العلاج الأنسب. تشمل الأنظمة الشائعة:
- نظام جامعة بنسلفانيا (University of Pennsylvania)
- لجنة التحقيق اليابانية لتنخر العظم (Japanese Investigation Committee on Osteonecrosis)
- تصنيف جمعية أبحاث الدورة الدموية العظمية (ARCO)
- نظام فيكات وأرليت (Ficat and Arlet)
في مؤسستنا، يعتمد الأستاذ الدكتور محمد هطيف بشكل أساسي على نظام فيكات وأرليت، والذي يعتمد على تقييم الأشعة السينية القياسية. كما يُستخدم تعديل شتاينبرغ وزملاؤه لتقدير حجم الآفة.
| المرحلة | نظام فيكات وأرليت | ARCO | جامعة بنسلفانيا |
|---|---|---|---|
| 0 | لا يوجد (فقط نتائج MRI) | ورك طبيعي | ورك طبيعي |
| I | أشعة سينية طبيعية | نتائج MRI فقط | تحديد خط |
| II | تغيرات كيسية/تصلبية | منتشرة كيسية/تصلبية | مبكرة |
| III | علامة الهلال (كسر تحت الغضروف) | انهيار تحت الغضروف | انهيار رأس الفخذ |
| IV | فقدان الغضروف المفصلي | تسطح رأس الفخذ | إصابة الحُقّ |
مراحل ما قبل الانهيار (Ficat and Arlet I و II):
تُعتبر هذه المراحل مبكرة، ويكون الهدف هو منع الانهيار.
مراحل ما بعد الانهيار (Ficat and Arlet III و IV):
تُعتبر هذه المراحل متقدمة، ويكون الانهيار قد حدث بالفعل.
يُقسم حجم الآفة حسب شتاينبرغ وزملاؤه إلى:
*
خفيف:
أقل من 15% من رأس الفخذ.
*
متوسط:
15% إلى 30% من رأس الفخذ.
*
شديد:
أكثر من 30% من رأس الفخذ.
يعتمد اختيار العلاج بشكل كبير على ما إذا كان رأس الفخذ في مرحلة ما قبل الانهيار أو ما بعده، بالإضافة إلى عوامل أخرى مثل عمر المريض، مستوى نشاطه، وحجم وموقع الآفة.
خيارات العلاج للحفاظ على رأس الفخذ
تتوفر عدة إجراءات جراحية تهدف إلى الحفاظ على رأس الفخذ ومنع انهياره، خاصة للمرضى الشباب الذين يرغبون في الحفاظ على مستوى نشاطهم. هذه الإجراءات تتضمن: تخفيف الضغط الأساسي، ترقيع العظم غير الوعائي، وترقيع العظم الوعائي. في حالات نادرة، قد يتم النظر في إجراء قطع عظم الفخذ القريب لتدوير جزء غير مصاب من رأس الفخذ إلى الجزء الذي يتحمل الوزن.
يُعد الأستاذ الدكتور محمد هطيف في صنعاء خبيراً رائداً في تقييم هذه الحالات المعقدة وتحديد الخيار العلاجي الأنسب لكل مريض، مع الأخذ في الاعتبار خصائص الآفة وعوامل المريض وخبرة الجراح.
1. تخفيف الضغط الأساسي (Core Decompression)
يُعد تخفيف الضغط الأساسي من الإجراءات الشائعة والفعالة، خاصة في المراحل المبكرة من تنخر رأس الفخذ.
الهدف من الإجراء:
الهدف الرئيسي هو تقليل الضغط المرتفع داخل العظم في رأس الفخذ المصاب، والذي يُعتقد أنه يساهم في نقص تدفق الدم وموت الخلايا العظمية. كما يتيح الإجراء إزالة العظم الميت وتوفير بيئة لنمو عظم جديد.
دواعي الاستعمال:
* آفات ما قبل الانهيار (مرحلتي Ficat and Arlet I و II).
* آفات صغيرة إلى متوسطة الحجم (30% أو أقل من إصابة رأس الفخذ).
* قد يُستخدم في آفات ما بعد الانهيار للمرضى الذين لا يستطيعون تحمل إجراء أكثر تعقيداً.
موانع الاستعمال:
* آفات ما بعد الانهيار المتقدمة (مرحلتي Ficat and Arlet III و IV).
* تسطح رأس الفخذ بأكثر من 2 مم.
* آفات كبيرة الحجم (أكثر من 30% من رأس الفخذ).
* إصابة الحُقّ.
* المرضى غير القادرين على الالتزام بقيود تحمل الوزن بعد الجراحة.
التحضير قبل الجراحة:
يتم تقييم كل مريض على حدة، مع الأخذ في الاعتبار العمر ومستوى النشاط والأمراض المصاحبة وعوامل الخطر. يتم إجراء تصوير بالأشعة السينية والرنين المغناطيسي (وفي بعض الأحيان الأشعة المقطعية) لتحديد الموقع الدقيق للآفة. من المهم تقييم الورك المقابل، حيث أن هناك فرصة تتراوح بين 50% إلى 80% لإصابة الورك الآخر.
التقنية الجراحية:
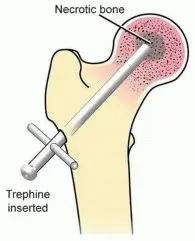
يوضع المريض في وضعية الاستلقاء. يتم إعطاء مضادات حيوية وقائية. يمكن إجراء هذا الإجراء تحت التخدير الموضعي أو العام. باستخدام جهاز التنظير الفلوري (الأشعة السينية الحية)، يتم تحديد نقطة الدخول المناسبة على الجانب الجانبي من عظم الفخذ، بعيداً عن منطقة تحمل الوزن. يتم بعد ذلك إدخال دبوس شتاينمان (Steinmann pin) أو مثقاب رفيع عبر عنق الفخذ إلى داخل الآفة النخرية.
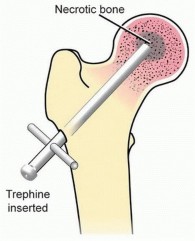
وصف طبي دقيق للمريض: توضيح لإدخال مثقاب 8-10 مم في آفة تنخر العظم النخرية في رأس الفخذ.
يتم إجراء عدة تمريرات بالدبوس أو المثقاب داخل الآفة لإزالة العظم الميت وتخفيف الضغط. في بعض الحالات، قد يتم دمج هذا الإجراء مع ترقيع عظمي غير وعائي (مثل تقنية فيميستر) لتوفير دعم هيكلي إضافي.
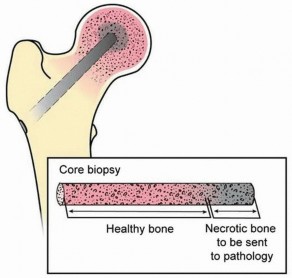
وصف طبي دقيق للمريض: توضيح لعظم الفخذ القريب مع إزالة عينة تخفيف الضغط الأساسي.
يحرص الأستاذ الدكتور محمد هطيف على استخدام تقنيات دقيقة لضمان أقصى فعالية مع أقل تدخل جراحي، مع مراعاة تفاصيل كل حالة.
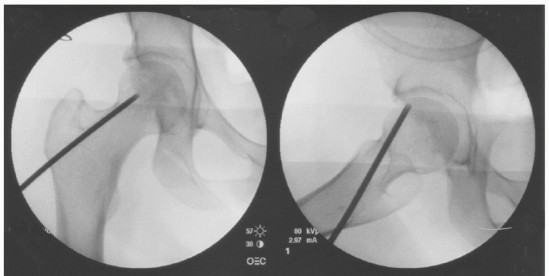
وصف طبي دقيق للمريض: توضيح بالأشعة السينية الأمامية الخلفية والجانبية لتمريرات متعددة لتخفيف الضغط الأساسي عن طريق الثقب.
الرعاية بعد الجراحة:
يُسمح للمرضى بالعودة إلى المنزل في نفس اليوم. يتم تطبيق قيود على تحمل الوزن (50% جزئياً) باستخدام العكازات لمدة 6 أسابيع. يتبع ذلك برنامج تأهيلي لتقوية عضلات الورك، مع تجنب الأنشطة عالية التأثير لمدة عام. يتم إجراء زيارات متابعة منتظمة مع الأشعة السينية للتأكد من عدم انهيار رأس الفخذ.
النتائج:
أظهرت الدراسات أن تخفيف الضغط الأساسي يحقق نتائج مرضية في حوالي 63.5% من الحالات، مقارنة بـ 22.7% في العلاج غير الجراحي. تكون معدلات بقاء رأس الفخذ أعلى في المراحل المبكرة (84% للمرحلة I، 65% للمرحلة II). يُعد هذا الإجراء خياراً علاجياً منخفض المخاطر، خاصة في آفات ما قبل الانهيار والآفات الصغيرة إلى المتوسطة الحجم، ولا يمنع إجراءات الحفاظ على الرأس الأكثر تدخلاً إذا حدث انهيار لاحقاً.
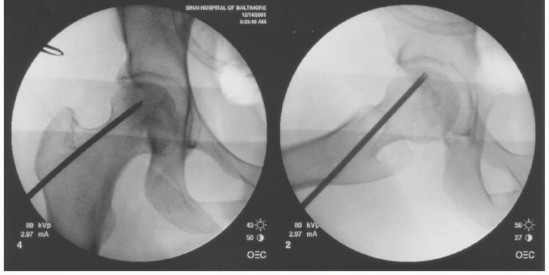
وصف طبي دقيق للمريض: توضيح بالأشعة السينية الأمامية الخلفية والجانبية لتمريرات متعددة لتخفيف الضغط الأساسي عن طريق الثقب.
2. الترقيع العظمي غير الوعائي (Nonvascularized Bone Grafting)
يتضمن هذا الإجراء إزالة العظم الميت وملء الفراغ بعظم سليم (من المريض نفسه أو من متبرع) لتوفير دعم هيكلي وتشجيع نمو عظم جديد. هناك تقنيتان رئيسيتان: "إجراء الباب السري" (Trapdoor procedure) و"إجراء المصباح" (Lightbulb procedure).
دواعي الاستعمال:
* آفات ما قبل الانهيار (مرحلتي Ficat and Arlet I و II) وآفات ما بعد الانهيار المبكرة (مرحلة Ficat and Arlet III).
* المرضى الشباب والنشطين.
* حالات فشل تخفيف الضغط الأساسي سابقاً.
موانع الاستعمال:
* تنخر عظمي في مرحلة متقدمة (Ficat and Arlet IV).
* تلف الغضروف المفصلي على رأس الفخذ أو عدم وجود عظم حي تحت الآفة.
* إصابة الحُقّ.
* تسطح المفصل بأكثر من 2 مم.
* آفات كبيرة الحجم.
* المرضى غير القادرين على تحمل الجراحة أو الالتزام بالبروتوكولات بعد الجراحة.
* وجود عوامل خطر غير قابلة للتعديل (مثل الحاجة المستمرة للكورتيكوستيرويدات).
التحضير قبل الجراحة:
يتم تحديد حجم وموقع الآفة بدقة باستخدام الأشعة السينية والرنين المغناطيسي. يتم مناقشة إمكانية تحويل الإجراء إلى استبدال كامل لمفصل الورك إذا تم اكتشاف موانع أثناء الجراحة.
التقنية الجراحية:
إجراء المصباح (Lightbulb Procedure)
يتم الوصول إلى مفصل الورك من خلال شق جراحي. بعد كشف عنق الفخذ، يتم عمل نافذة عظمية صغيرة (حوالي 2 × 2 سم) في منطقة اتصال رأس الفخذ وعنقه باستخدام منشار دقيق. يتم رفع هذه النافذة وتخزينها.
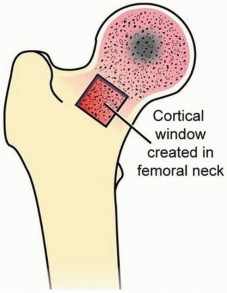
وصف طبي دقيق للمريض: صورة توضيحية لنافذة قشرية بحجم 2 × 2 يتم إنشاؤها في منطقة اتصال رأس الفخذ وعنقه.
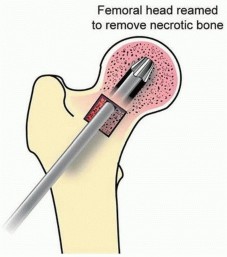
باستخدام أدوات خاصة، يتم كشط وإزالة الجزء النخري من العظم داخل رأس الفخذ.

وصف طبي دقيق للمريض: صورة توضيحية لمثقاب يزيل آفة تنخر العظم في رأس الفخذ عبر نقطة دخول اتصال رأس الفخذ وعنقه.
يتم بعد ذلك ملء الفراغ بعظم طعم (ذاتي أو خيفي) أو بدائل طعم العظم التي تعزز نمو العظم.
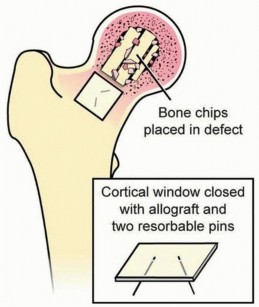
وصف طبي دقيق للمريض: صورة توضيحية لنافذة قشرية بحجم 2 × 2 مع ترقيع عظمي في رأس الفخذ.
تُعاد النافذة العظمية إلى مكانها وتُثبت بمسامير حيوية قابلة للامتصاص.
إجراء الباب السري (Trapdoor Procedure)
في هذا الإجراء، يتم خلع رأس الفخذ مؤقتاً للكشف عن السطح المفصلي. يتم عمل نافذة عظمية غضروفية (حوالي 2 × 2 سم) فوق المنطقة المصابة من رأس الفخذ، وتُفتح كـ"باب" للكشف عن العظم النخري.
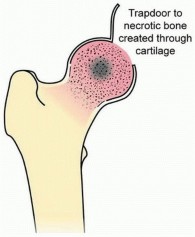
وصف طبي دقيق للمريض: صورة توضيحية لرفرف تحت الغضروف بحجم 2 × 2 تم إنشاؤه في رأس الفخذ.
يتم إزالة العظم الميت حتى يتم الوصول إلى عظم حي ينزف.
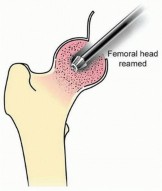
وصف طبي دقيق للمريض: صورة توضيحية لمثقاب يزيل آفة تنخر العظم في رأس الفخذ.
يُملأ الفراغ بالترقيع العظمي، ثم يُعاد "الباب السري" العظمي الغضروفي إلى مكانه ويُثبت بمسامير قابلة للامتصاص.
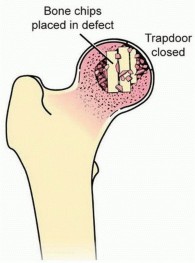
وصف طبي دقيق للمريض: صورة توضيحية لرأس الفخذ مملوء بالترقيع العظمي واستبدال الرفرف الغضروفي.
الرعاية بعد الجراحة:
يتم وضع المريض على قيود تحمل الوزن (لمس الأرض فقط) باستخدام العكازات أو المشاية لمدة 6 أسابيع، ثم يتم زيادة التحميل تدريجياً. تُعطى مضادات التخثر للوقاية من تجلط الأوردة العميقة. يتم التركيز على تمارين تقوية عضلات الورك، مع تجنب الأنشطة عالية التأثير لمدة عام.
النتائج:
تتراوح معدلات النجاح لإجراء المصباح بين 68% و 87% في آفات ما قبل الانهيار وما بعد الانهيار المبكرة. أما إجراء الباب السري، فتتراوح معدلات النجاح بين 71% و 89%. تُظهر هذه الإجراءات نتائج واعدة في تأخير أو تجنب الحاجة إلى استبدال مفصل الورك، خاصة في الآفات الصغيرة والمتوسطة.
3. ترقيع الشظية الوعائي الحر (Free Vascularized Fibular Graft)
يُعد هذا الإجراء من التقنيات المتقدمة والمعقدة التي تهدف إلى استعادة تدفق الدم إلى رأس الفخذ المصاب وتوفير دعم هيكلي. يتضمن نقل قطعة من عظم الشظية (عظم الساق السفلي) مع الأوعية الدموية الخاصة بها إلى رأس الفخذ.
دواعي الاستعمال:
* آفات ما قبل الانهيار المصحوبة بأعراض (Ficat and Arlet I و II).
* المرضى الشباب والنشطين (أقل من 50 عاماً).
* حالات فشل تخفيف الضغط الأساسي سابقاً.
* قد يكون مناسباً لبعض حالات ما بعد الانهيار المبكرة (Ficat and Arlet III) بناءً على تقييم دقيق.
موانع الاستعمال:
* آفات ما قبل الانهيار غير المصحوبة بأعراض.
* تنخر عظمي متقدم (Ficat and Arlet IV).
* عمر أكبر من 50 عاماً (مانع نسبي).
* إصابة الحُقّ.
* تسطح المفصل بأكثر من 2 مم.
* مرض وعائي طرفي كبير.
* الثلاسيميا/اعتلالات الهيموغلوبين النشطة.
* التدخين الشديد أو إدمان الكحول.
* المرضى غير القادرين على الالتزام بالبروتوكولات بعد الجراحة.
التحضير قبل الجراحة:
يتطلب هذا الإجراء تخطيطاً دقيقاً وتعاوناً بين فريقين جراحيين: فريق لجراحة العظام وفريق لجراحة الأوعية الدقيقة. يتم تحديد موقع وحجم الآفة بدقة.
التقنية الجراحية:
يتم وضع المريض في وضعية الاستلقاء الجانبي. يعمل فريقان جراحيان في وقت واحد:
حصاد طعم الشظية الوعائي
يقوم جراح الأوعية الدقيقة بحصاد جزء من عظم الشظية من الساق، مع الحفاظ على الأوعية الدموية الدقيقة (الشريان والوريد الشظوي) التي تغذيه. يتم قياس قطر وطول الطعم بدقة.
تحضير الورك وإدخال الطعم
يقوم فريق جراحة العظام بكشف مفصل الورك. يتم عمل ممر (Core tract) في رأس الفخذ المصاب باستخدام مثقاب خاص. يتم إزالة العظم الميت وملء الفراغ بعظم ذاتي من المدور الأكبر.
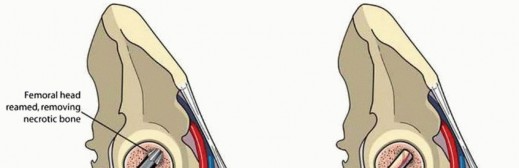
وصف طبي دقيق للمريض: صورة توضيحية لثقب رأس الفخذ وترقيع الشظية الوعائي.
يتم إدخال طعم الشظية الوعائي في الممر الذي تم إنشاؤه في رأس الفخذ.
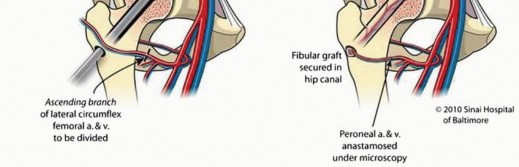
وصف طبي دقيق للمريض: صورة توضيحية لثقب رأس الفخذ وترقيع الشظية الوعائي.
يقوم جراح
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك