الورم الشحمي اللانمطي (ALT) وساركوما شحمية جيدة التمايز (WDL): دليل شامل للمرضى
الخلاصة الطبية
الورم الشحمي اللانمطي (ALT) هو ورم دهني نادر يُعرف أيضًا بساركوما شحمية جيدة التمايز (WDL)، ويُصنف كآفة متوسطة الخطورة. يتميز بميل للانتكاس الموضعي والتحول إلى أورام أكثر عدوانية. يعتمد العلاج الأساسي على الاستئصال الجراحي الواسع لضمان إزالة الورم بالكامل ومنع عودته أو تحوله.
الخلاصة الطبية السريعة: الورم الشحمي اللانمطي (ALT) هو ورم دهني نادر يُعرف أيضًا بساركوما شحمية جيدة التمايز (WDL)، ويُصنف كآفة متوسطة الخطورة. يتميز بميل للانتكاس الموضعي والتحول إلى أورام أكثر عدوانية. يعتمد العلاج الأساسي على الاستئصال الجراحي الواسع لضمان إزالة الورم بالكامل ومنع عودته أو تحوله.
الورم الشحمي اللانمطي (ALT) وساركوما شحمية جيدة التمايز (WDL): دليل شامل للمرضى
يُعد تشخيص ورم دهني أمرًا مقلقًا لأي مريض، خاصة عندما يتعلق الأمر بمصطلحات طبية معقدة مثل "الورم الشحمي اللانمطي" أو "ساركوما شحمية جيدة التمايز". في هذا الدليل الشامل، نهدف إلى تبسيط هذه المصطلحات وتقديم معلومات واضحة ومفصلة حول هذه الأورام، بدءًا من طبيعتها وأسبابها وصولًا إلى خيارات التشخيص والعلاج المتاحة، مع التركيز على أهمية الرعاية المتخصصة التي يقدمها خبراء مثل الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري في صنعاء.
مقدمة عن الورم الشحمي اللانمطي وساركوما شحمية جيدة التمايز
الورم الشحمي اللانمطي (Atypical Lipomatous Tumor - ALT)، والذي يُشار إليه أيضًا باسم ساركوما شحمية جيدة التمايز (Well-Differentiated Liposarcoma - WDL)، هو النوع الأكثر شيوعًا ضمن مجموعة الأورام الشحمية الساركومية. يتم تصنيف هذا الورم من قبل منظمة الصحة العالمية (WHO) على أنه ورم ذو درجة متوسطة، يتميز بعدوانية موضعية، وينمو بشكل أساسي من الخلايا الدهنية. ما يميزه هو وجود تمايز شحمي واضح، أي أن خلاياه تشبه إلى حد كبير الخلايا الدهنية الطبيعية، مع غياب السمات الأكثر خطورة مثل الخلايا غير المتمايزة أو متعددة الأشكال أو المخاطية.
بينما تُعتبر أورام ALT أورامًا منخفضة الدرجة ولا تنتشر (لا تُحدث نقائل) طالما أنها تحتفظ بخصائصها جيدة التمايز، فإن أهميتها السريرية تكمن في ميلها الشديد للانتكاس الموضعي (عودة الورم في نفس المنطقة بعد إزالته). والأهم من ذلك، قدرتها على التحول اللانمطي (Dedifferentiation) إلى أنواع أكثر عدوانية من الساركوما الشحمية، والتي تحمل حينها القدرة على الانتشار إلى أجزاء أخرى من الجسم.
فهم طبيعة الورم الشحمي اللانمطي
لفهم هذا الورم بشكل أفضل، تخيل أن جسمك يحتوي على خلايا دهنية طبيعية. الورم الشحمي اللانمطي ينشأ من هذه الخلايا الدهنية، لكنها تتغير وتنمو بطريقة غير طبيعية. على الرغم من أنها تبدو شبيهة بالخلايا الدهنية الطبيعية تحت المجهر (وهذا ما يُسمى "جيدة التمايز")، إلا أنها تحمل تغييرات جينية تجعلها أورامًا. هذه التغييرات هي ما يمنحها القدرة على النمو بشكل متكرر في نفس المكان، وأحيانًا، على التحول إلى ورم أكثر خطورة.
انتشار الورم الشحمي اللانمطي
تُعد أورام ALT نادرة نسبيًا، حيث يُقدر معدل الإصابة بها بـ 1-2 حالة لكل 100,000 شخص سنويًا لجميع ساركوما الأنسجة الرخوة. وتشكل الساركوما الشحمية بشكل عام حوالي 20-30% من جميع ساركوما الأنسجة الرخوة، وتُعد أورام ALT/WDL هي النسبة الأكبر من هذه الساركوما الشحمية.
تظهر هذه الأورام عادةً لدى البالغين، وتصيب بشكل خاص الأفراد في العقدين الخامس والسابع من العمر، مع ميل طفيف للذكور. تشمل المواقع التشريحية الأكثر شيوعًا لأورام ALT الأنسجة الرخوة العميقة في الأطراف (خاصة الفخذ)، ومنطقة خلف الصفاق (Retroperitoneum)، والمنصف (Mediastinum). وبشكل أقل شيوعًا، يمكن العثور عليها في الحبل المنوي، ومنطقة الرأس والرقبة، أو في مواقع سطحية تحت الجلد مباشرة.
غالبًا ما يكون العرض السريري عبارة عن كتلة بطيئة النمو وغير مؤلمة في الأنسجة الرخوة، مما قد يجعل التمييز بينها وبين الأورام الشحمية الحميدة أمرًا صعبًا دون تصوير متقدم وتقييم نسيجي دقيق. وهذا هو السبب في أن التشخيص الدقيق من قبل خبير مثل الأستاذ الدكتور محمد هطيف وفريقه متعدد التخصصات أمر بالغ الأهمية.
أهمية التشخيص الجيني
جينيًا، تتميز أورام ALT بوجود كروموسومات حلقية إضافية و/أو كروموسومات عملاقة تحتوي دائمًا على تسلسلات جينية مضخمة من المنطقة 12q13-15. يتضمن هذا التضخيم عادةً جينات ورمية مثل MDM2 و CDK4 . ويُعد الإفراط في التعبير عن MDM2، وهو مثبط لبروتين p53 الكابت للورم، علامة تشخيصية حاسمة.
إن وجود تضخيم MDM2 والإفراط في التعبير عنه، والذي يمكن الكشف عنه عن طريق الكيمياء النسيجية المناعية (Immunohistochemistry) أو التهجين الموضعي المتألق (FISH)، يُعد اكتشافًا حساسًا ونوعيًا للغاية يميز ALT/WDL عن الأورام الشحمية الحميدة والأورام الدهنية الأخرى. تُعد هذه البصمة الجزيئية أساسية للتشخيص الدقيق والإدارة اللاحقة لهذه الأورام، وتوجيه القرارات بشأن عدوانية الجراحة والمراقبة.
الاختلافات السريرية حسب الموقع
على الرغم من أن أورام ALT في الأطراف/المواقع السطحية وأورام WDL في منطقة خلف الصفاق متطابقة نسيجيًا، إلا أنها تعكس سلوكيات سريرية مختلفة ومخاطر تحول لانمطي متفاوتة. ترتبط أورام WDL خلف الصفاق بمخاطر أعلى بكثير للتحول اللانمطي والانتكاس الموضعي. يرجع ذلك عادةً إلى حجمها الأكبر، وتعقيدها التشريحي، وصعوبة تحقيق هوامش جراحية واسعة باستمرار. وهذا يتطلب نهجًا جراحيًا أكثر عدوانية واستراتيجيات مراقبة دقيقة طويلة الأمد مصممة خصيصًا للموقع التشريحي.
الأسباب وعوامل الخطر للورم الشحمي اللانمطي
تساهم العديد من العوامل في تطور الورم الشحمي اللانمطي (ALT) وساركوما شحمية جيدة التمايز (WDL)، على الرغم من أن السبب الدقيق لظهورها لا يزال قيد البحث. من المهم للمرضى فهم هذه العوامل لتقدير طبيعة الورم وضرورة التشخيص الدقيق والعلاج المتخصص.
التغيرات الجينية الأساسية
السبب الأكثر وضوحًا والمحدد لـ ALT/WDL يكمن في التغيرات الجينية داخل الخلايا الدهنية. هذه الأورام ليست مجرد تجمعات بسيطة للخلايا الدهنية، بل هي نتيجة لتعديلات جينية معينة:
- تضخيم الكروموسومات الحلقية والعملاقة : تتميز أورام ALT بوجود كروموسومات إضافية غير طبيعية، غالبًا ما تكون على شكل حلقات أو كروموسومات عملاقة. هذه الكروموسومات تحمل نسخًا إضافية من جزء معين من الحمض النووي.
-
تضخيم جينات MDM2 و CDK4
: الأهم من ذلك، أن هذه الكروموسومات غير الطبيعية تحتوي دائمًا على تسلسلات جينية مضخمة من المنطقة 12q13-15، والتي تشمل الجينات الورمية مثل
MDM2
و
CDK4
.
- MDM2 : هذا الجين مسؤول عن إنتاج بروتين يثبط عمل بروتين p53، المعروف بأنه "كابت للورم". عندما يكون MDM2 مضخمًا، فإنه يؤدي إلى إفراط في إنتاج البروتين المثبط، مما يعطل قدرة p53 على إيقاف نمو الخلايا السرطانية، وبالتالي يسمح للورم بالنمو.
- CDK4 : يلعب هذا الجين دورًا في تنظيم دورة حياة الخلية. تضخيمه يمكن أن يؤدي إلى نمو خلوي غير منضبط.
إن وجود هذه التغييرات الجينية هو "البصمة" الجزيئية التي يستخدمها الأطباء لتأكيد تشخيص ALT/WDL وتمييزه عن الأورام الشحمية الحميدة. هذه التغييرات تحدث عادةً بشكل عشوائي وليست موروثة في معظم الحالات.
عوامل الخطر الديموغرافية
بالإضافة إلى التغيرات الجينية، هناك بعض العوامل الديموغرافية التي تزيد من احتمالية الإصابة:
- العمر : غالبًا ما تظهر أورام ALT في البالغين، وتحديدًا في العقدين الخامس والسابع من العمر (بين 40 و 70 عامًا). هذا يشير إلى أن تراكم التغييرات الجينية بمرور الوقت قد يلعب دورًا.
- الجنس : هناك ميل طفيف لإصابة الذكور أكثر من الإناث، على الرغم من أن الورم يمكن أن يصيب كلا الجنسين.
المواقع التشريحية الشائعة
على الرغم من أنها ليست "سببًا" بحد ذاتها، إلا أن بعض المواقع التشريحية أكثر عرضة لتطور هذه الأورام:
- الأنسجة الرخوة العميقة للأطراف : خاصة الفخذ، الأرداف، الكتف.
- منطقة خلف الصفاق (Retroperitoneum) : وهي المساحة خلف تجويف البطن وتحتوي على الكلى والأوعية الدموية الرئيسية. الأورام في هذا الموقع غالبًا ما تكون أكبر وأكثر تحديًا للعلاج.
- المنصف (Mediastinum) : وهي المنطقة الواقعة بين الرئتين في الصدر.
ما لا يُعتبر سببًا
من المهم طمأنة المرضى بأن:
- ALT/WDL ليست معدية.
- لا تنتقل بالوراثة المباشرة في معظم الحالات، على الرغم من أن الاستعداد الوراثي العام للسرطان قد يكون موجودًا في بعض العائلات. التغييرات الجينية المذكورة أعلاه تحدث عادةً داخل خلايا الورم نفسه وليست موجودة في جميع خلايا الجسم منذ الولادة.
- لا ترتبط بشكل مباشر بنمط الحياة (مثل النظام الغذائي أو التمارين الرياضية)، على الرغم من أن الحفاظ على صحة جيدة يدعم التعافي بشكل عام.
فهم هذه الأسباب وعوامل الخطر يساعد في تقدير أهمية التشخيص الجيني الدقيق والنهج العلاجي الشامل الذي يتبعه الأستاذ الدكتور محمد هطيف وفريقه لضمان أفضل النتائج للمرضى.
الأعراض والعلامات التي قد تشير إلى الورم الشحمي اللانمطي
في كثير من الحالات، قد لا يلاحظ المرضى أي أعراض واضحة للورم الشحمي اللانمطي (ALT) في مراحله المبكرة، خاصة إذا كان صغيرًا أو يقع في منطقة عميقة من الجسم. ومع ذلك، هناك بعض العلامات والأعراض الشائعة التي يجب الانتباه إليها، والتي تستدعي استشارة طبية متخصصة.
الأعراض الشائعة
- كتلة بطيئة النمو وغير مؤلمة : هذا هو العرض الأكثر شيوعًا. يلاحظ المريض وجود كتلة تحت الجلد أو عميقة في الأنسجة، والتي تنمو ببطء على مدى أشهر أو حتى سنوات. غالبًا ما تكون هذه الكتل ناعمة الملمس، مطاطية، وقابلة للحركة تحت الجلد، مما يجعلها تشبه إلى حد كبير الأورام الشحمية الحميدة الشائعة.
- غياب الألم في البداية : عادة ما تكون هذه الأورام غير مؤلمة في البداية. الألم قد يظهر لاحقًا إذا نما الورم بشكل كبير وضغط على الأعصاب المحيطة أو الأنسجة الأخرى.
الأعراض المرتبطة بالموقع
تختلف الأعراض بشكل كبير اعتمادًا على موقع الورم:
-
الأطراف (الفخذ، الذراع، الأرداف)
:
- كتلة محسوسة : يمكن للمريض أن يلمس الكتلة تحت الجلد أو في عمق العضلات.
- تغير في شكل الطرف : إذا كان الورم كبيرًا، فقد يسبب تشوهًا مرئيًا في شكل الطرف المصاب.
- صعوبة في الحركة : في حالات نادرة، إذا كان الورم يضغط على مفصل أو يعيق حركة العضلات، فقد يسبب صعوبة في تحريك الطرف.
- ألم أو خدر : إذا ضغط الورم على الأعصاب المحيطة، فقد يسبب ألمًا موضعيًا، خدرًا، أو ضعفًا في العضلات التي تغذيها تلك الأعصاب (مثل عرق النسا إذا ضغط على العصب الوركي في الفخذ).
-
خلف الصفاق (Retroperitoneum)
:
- أعراض غير محددة : غالبًا ما تنمو الأورام في هذه المنطقة إلى أحجام كبيرة جدًا قبل أن تسبب أي أعراض، نظرًا لوجود مساحة واسعة تسمح لها بالنمو دون ضغط على هياكل محددة.
- الشعور بالامتلاء أو الانتفاخ في البطن : قد يلاحظ المريض زيادة في محيط البطن أو شعورًا بالضغط.
- ألم في البطن أو الظهر : إذا أصبح الورم كبيرًا جدًا وضغط على الأعضاء الداخلية أو العضلات أو الأعصاب في الظهر.
- مشاكل في الجهاز الهضمي أو البولي : قد يضغط الورم على الأمعاء مسببًا الإمساك أو الغثيان، أو على الكلى أو الحالب مسببًا مشاكل في وظائف الكلى أو صعوبة في التبول.
- فقدان الوزن غير المبرر أو التعب : في بعض الحالات المتقدمة، قد تظهر هذه الأعراض العامة.
-
المنصف (Mediastinum)
:
- ضيق في التنفس أو سعال : إذا ضغط الورم على الرئتين أو القصبة الهوائية.
- ألم في الصدر .
- صعوبة في البلع : إذا ضغط على المريء.
متى يجب استشارة الطبيب؟
من المهم جدًا عدم تجاهل أي كتلة جديدة أو متغيرة في الجسم. يجب عليك استشارة الأستاذ الدكتور محمد هطيف أو طبيب متخصص في الحالات التالية:
- أي كتلة جديدة أو متزايدة الحجم ، خاصة إذا كانت عميقة أو أكبر من 5 سم.
- كتلة كانت غير مؤلمة وبدأت تسبب ألمًا أو إزعاجًا .
- نمو سريع للكتلة .
- تغير في ملمس الكتلة أو ظهور مناطق صلبة فيها .
- ظهور أعراض مثل الخدر، الضعف، أو صعوبة في الحركة مرتبطة بالكتلة.
- أي كتلة تقع في مناطق غير شائعة للأورام الشحمية الحميدة، مثل خلف الصفاق أو المنصف.
نظرًا لأن الورم الشحمي اللانمطي يمكن أن يشبه الأورام الشحمية الحميدة، فإن التشخيص الدقيق يتطلب خبرة طبية متخصصة. الأستاذ الدكتور محمد هطيف وفريقه يمتلكون الخبرة اللازمة لتمييز هذه الأورام وتقديم خطة علاجية مناسبة.
التشخيص الدقيق للورم الشحمي اللانمطي
يُعد التشخيص الدقيق للورم الشحمي اللانمطي (ALT) وساركوما شحمية جيدة التمايز (WDL) خطوة حاسمة لضمان العلاج الفعال. نظرًا لأن هذه الأورام يمكن أن تشبه الأورام الشحمية الحميدة، فإن الاعتماد على الخبرة المتخصصة في التقييم والتشخيص أمر لا غنى عنه. يتبع الأستاذ الدكتور محمد هطيف نهجًا متعدد الخطوات لضمان الدقة الشاملة.
1. الفحص السريري والتاريخ المرضي
تبدأ عملية التشخيص بفحص سريري شامل من قبل الطبيب. سيقوم الأستاذ الدكتور محمد هطيف بتقييم الكتلة، حجمها، موقعها، ملمسها، وما إذا كانت مؤلمة أم لا. كما سيتم أخذ تاريخ مرضي مفصل، بما في ذلك:
- متى لاحظت الكتلة لأول مرة؟
- هل تغير حجمها أو شكلها؟
- هل تسبب أي ألم أو أعراض أخرى؟
- هل لديك أي أمراض مزمنة أو تاريخ عائلي لأورام؟
هذه المعلومات الأولية تساعد في توجيه الخطوات التشخيصية التالية.
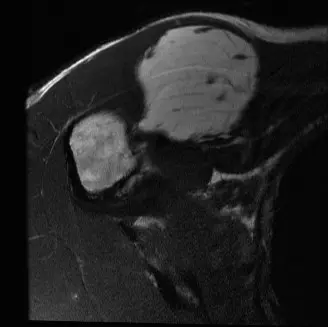
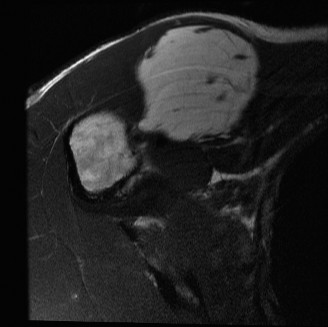
2. التصوير التشخيصي المتقدم
التصوير هو الأداة الرئيسية لتقييم الورم وتحديد موقعه وعلاقته بالهياكل المحيطة.
-
التصوير بالرنين المغناطيسي (MRI)
:
- يُعد التصوير بالرنين المغناطيسي هو المعيار الذهبي لتقييم أورام الأنسجة الرخوة.
- يوفر صورًا عالية الدقة للورم، ويحدد حجمه بدقة، وموقعه التشريحي، وعلاقته بالأعصاب والأوعية الدموية والعظام والمفاصل المحيطة.
- يساعد الرنين المغناطيسي مع الصبغة (الجادولينيوم) في تحديد المكونات غير الدهنية أو الحواجز داخل الورم، والتي قد تشير إلى ALT بدلاً من الورم الشحمي الحميد، ويوجه مكان أخذ الخزعة.
- يُعد ضروريًا لتخطيط الجراحة بدقة وتحديد هوامش الاستئصال.
-
التصوير المقطعي المحوسب (CT Scan)
:
- على الرغم من أن الرنين المغناطيسي يتفوق في تفاصيل الأنسجة الرخوة، إلا أن الأشعة المقطعية قد تُستخدم لأغراض محددة.
- لأورام خلف الصفاق/الأحشاء : تُعد الأشعة المقطعية لا تقدر بثمن لتقييم علاقة أورام ALT الكبيرة في منطقة خلف الصفاق بالأعضاء البطنية والحوضية، والأوعية الدموية الرئيسية، وتحديد مدى انتشارها إلى العظام.
- الأشعة المقطعية للصدر : غالبًا ما تُجرى بشكل روتيني لتحديد مدى انتشار أي ساركوما في الأنسجة الرخوة، على الرغم من أن أورام ALT لا تنتشر عادةً إلا إذا تحولت لانمطيًا. إنها بمثابة خط أساس وتفحص وجود أي عقيدات رئوية.
- الموجات فوق الصوتية (Ultrasound) : يمكن أن تكون مفيدة لتقييم الكتل السطحية أو لتقديم توجيه أثناء أخذ الخزعة، ولكنها غالبًا ما تفتقر إلى الدقة التشريحية التفصيلية للرنين المغناطيسي للأورام العميقة.
3. الخزعة النسيجية (Biopsy) لتأكيد التشخيص
الخزعة هي الطريقة الوحيدة لتأكيد تشخيص ALT/WDL. يتم أخذ عينة صغيرة من نسيج الورم وفحصها تحت المجهر بواسطة أخصائي علم الأمراض.
- خزعة الإبرة الأساسية (Core Needle Biopsy) : هي الطريقة المفضلة. يتم إدخال إبرة رفيعة في الورم (غالبًا بتوجيه من الموجات فوق الصوتية أو الأشعة المقطعية) لأخذ عينات نسيجية. هذه الطريقة أقل توغلاً ولها مخاطر أقل من الخزعة الجراحية المفتوحة.
-
التحليل الجزيئي والوراثي
: يتم فحص عينات الخزعة ليس فقط لتحديد نوع الخلايا، ولكن أيضًا للبحث عن العلامات الجينية المميزة:
- الكيمياء النسيجية المناعية (Immunohistochemistry - IHC) : تُستخدم للكشف عن الإفراط في التعبير عن بروتينات MDM2 و CDK4.
- التهجين الموضعي المتألق (Fluorescence In Situ Hybridization - FISH) : يُعد المعيار الذهبي لتأكيد تضخيم جين MDM2. هذه الاختبارات الجزيئية ضرورية لتمييز ALT/WDL عن الأورام الشحمية الحميدة التي قد تبدو مشابهة نسيجيًا.
- تخطيط مسار الخزعة : يجب أن يتم تخطيط مسار الإبرة أو الشق الجراحي للخزعة بعناية فائقة بحيث يمكن استئصال هذا المسار بالكامل مع الورم أثناء الجراحة النهائية. هذا يمنع انتشار الخلايا السرطانية المحتملة على طول المسار.
4. مناقشة الحالة في مجلس الأورام المتعدد التخصصات
بعد جمع كل المعلومات من الفحص السريري والتصوير والخزعة، يتم عرض الحالة في مجلس الأورام المتعدد التخصصات. يضم هذا المجلس خبراء من تخصصات مختلفة مثل جراحة العظام (مثل الأستاذ الدكتور محمد هطيف)، جراحة الأورام، أخصائيي الأورام بالإشعاع، أخصائيي الأورام الطبيين، أخصائيي الأشعة، وأخصائيي علم الأمراض.
يضمن هذا النهج الشامل:
- تشخيصًا دقيقًا ومؤكدًا.
- تحديد مرحلة الورم بدقة.
- وضع خطة علاجية شاملة ومخصصة لكل مريض ، مع الأخذ في الاعتبار جميع الجوانب السريرية والتشريحية والجزيئية للورم.
من خلال هذه الخطوات الدقيقة
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك