الدليل الشامل لفهم وعلاج إصابات الأعصاب الطرفية وجراحتها
الخلاصة الطبية
إصابات الأعصاب الطرفية هي تلف يصيب شبكة الاتصال الحيوية بين الدماغ وباقي أجزاء الجسم، مما يؤدي إلى ألم أو ضعف حركي وفقدان للإحساس. يعتمد العلاج على شدة الإصابة، ويتراوح بين المتابعة الدقيقة والتدخل الجراحي المجهري لإصلاح العصب المتضرر واستعادة الوظائف الحركية.
الخلاصة الطبية السريعة: إصابات الأعصاب الطرفية هي تلف يصيب شبكة الاتصال الحيوية بين الدماغ وباقي أجزاء الجسم، مما يؤدي إلى ألم أو ضعف حركي وفقدان للإحساس. يعتمد العلاج على شدة الإصابة، ويتراوح بين المتابعة الدقيقة والتدخل الجراحي المجهري لإصلاح العصب المتضرر واستعادة الوظائف الحركية.
مقدمة حول إصابات الأعصاب الطرفية
تمثل إصابات الأعصاب الطرفية تحديا طبيا كبيرا، حيث تؤدي غالبا إلى ضعف وظيفي ملحوظ وألم عصبي قد يؤثر بشكل جذري على جودة حياة المريض. نحن نتفهم تماما حجم القلق الذي قد يصاحب هذه الإصابات، سواء كان ذلك بسبب فقدان القدرة على تحريك طرف معين، أو بسبب الآلام المستمرة التي تلي الإصابة.
على الرغم من التطورات الهائلة في تقنيات الجراحة المجهرية الحديثة، واستخدام التكبير البصري عالي الدقة داخل غرف العمليات، وتقنيات ترقيع الأعصاب الدقيقة، إلا أن نجاح العلاج يعتمد بشكل كبير على الفهم العميق لطبيعة الإصابة، والتدخل في الوقت المناسب. يهدف هذا الدليل الطبي الشامل إلى تبسيط المفاهيم المعقدة المتعلقة بالجهاز العصبي الطرفي، وشرح الخيارات الجراحية المتاحة، وتقديم صورة واضحة عن رحلة التعافي، ليكون المريض على دراية تامة بكل خطوة من خطوات العلاج.
تشريح الجهاز العصبي الطرفي المبسط
لكي نفهم كيف تحدث إصابات الأعصاب وكيف يتم علاجها، من المهم أن نأخذ فكرة مبسطة عن بنية الجهاز العصبي. يبدأ الجهاز العصبي الطرفي من الحبل الشوكي. تتشكل كل عصب شوكي عند خروجه من العمود الفقري من خلال اتحاد جذرين أساسيين، الجذر الخلفي المسؤول عن الإحساس، والجذر الأمامي المسؤول عن الحركة.
في معظم أجزاء الصدر، تحتفظ هذه الأعصاب بمسارها المستقل لتغذي منطقة محددة. أما في باقي أجزاء الجسم، وخاصة الأطراف العلوية والسفلية، فإن هذه الأعصاب تتفرع وتتداخل مع بعضها البعض لتشكل ما يعرف بالضفائر العصبية. هذه الضفائر هي شبكات معقدة تضمن وصول الإشارات العصبية بكفاءة إلى الذراعين والساقين.
يخرج من العمود الفقري واحد وثلاثون زوجا من الأعصاب الشوكية لتغذي جانبي الجسم والأطراف، وتوزع كالتالي:
* الأعصاب عنق الرحم ثمانية أزواج
* الأعصاب الصدرية اثنا عشر زوجا
* الأعصاب القطنية خمسة أزواج
* الأعصاب العجزية خمسة أزواج
* الأعصاب العصعصية زوج واحد
مكونات العصب الشوكي المختلط
يمكن تشبيه العصب الشوكي بكابل كهربائي متطور يحتوي على ثلاثة أنواع مختلفة من الأسلاك، كل منها يؤدي وظيفة حيوية محددة:
- المكون الحركي وهو المسؤول عن نقل الأوامر من الدماغ والحبل الشوكي إلى العضلات لتنفيذ الحركات الإرادية.
- المكون الحسي وهو الذي ينقل الإحساس بالألم، والحرارة، واللمس من الجلد والأطراف عائدا إلى الدماغ ليتم تفسيرها.
- المكون الودي وهو جزء من الجهاز العصبي اللاإرادي الذي يتحكم في وظائف مثل التعرق وتدفق الدم في الأوعية الدموية.

الضفائر العصبية الرئيسية في الجسم
بعد خروج الأعصاب من العمود الفقري، تتجمع لتشكل ضفائر رئيسية تغذي مناطق واسعة من الجسم. من أهم هذه الضفائر:
* الضفيرة العنقودية وتتكون من الأعصاب العنقية العليا وتغذي أجزاء من الرقبة.
* الضفيرة العضدية وتتكون من الأعصاب العنقية السفلى والعصب الصدري الأول، وهي المسؤولة بالكامل عن حركة وإحساس الكتف والذراع واليد.
* الضفيرة القطنية والضفيرة القطنية العجزية وهي المسؤولة عن تغذية الحوض والأطراف السفلية وصولا إلى القدمين.
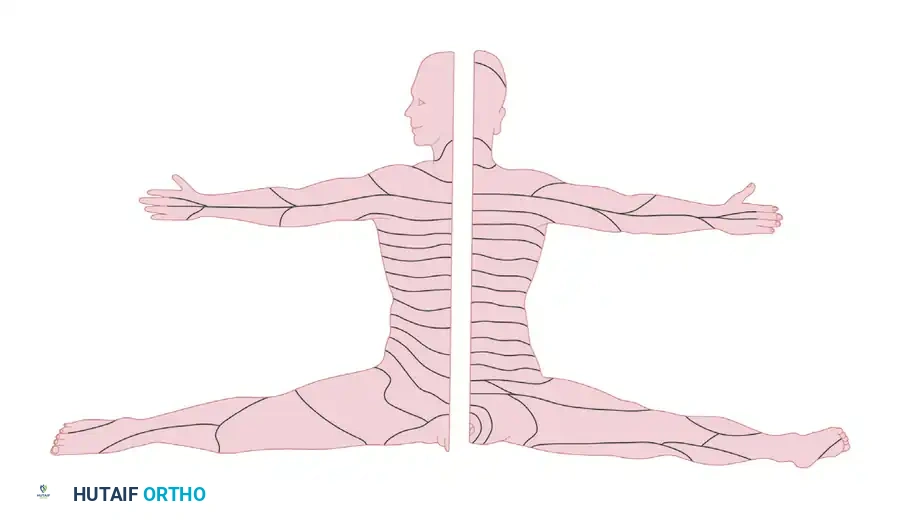
مناطق التغذية العصبية الحسية والحركية
يطلق مصطلح القطاع الجلدي على منطقة الجلد التي تتغذى حسيا بواسطة جذر عصبي واحد قادم من الحبل الشوكي. بينما تكون هذه القطاعات واضحة وبسيطة في منطقة الصدر، فإنها تصبح شديدة التعقيد في الأطراف العلوية والسفلية.
يعود هذا التعقيد إلى مرحلة التطور الجنيني، حيث تستطيل الأطراف وتدور، مما يؤدي إلى سحب الأعصاب معها وتداخل مناطق التغذية. هذا يفسر للطبيب لماذا قد يشعر المريض بألم في إصبع قدمه الكبير نتيجة لانضغاط عصب في أسفل ظهره. فهم هذه الخريطة العصبية بدقة هو ما يمكن جراح العظام والأعصاب من تحديد موقع الإصابة بدقة متناهية بمجرد الفحص السريري للمريض.
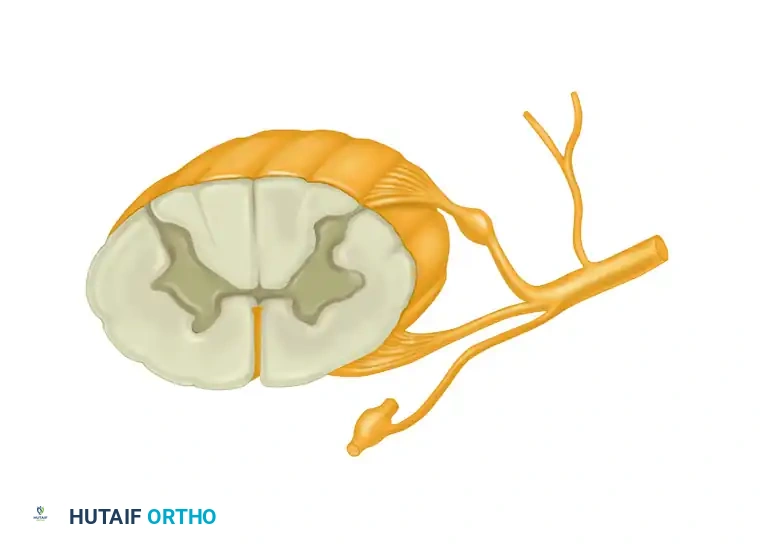
البنية المجهرية للعصب والميكانيكا الحيوية
النجاح في جراحة الأعصاب المجهرية يتطلب من الجراح فهما دقيقا للبنية المجهرية للعصب. كل ليف عصبي هو امتداد مباشر لخلية عصبية.
الميالين وخلايا شوان
تحتوي الأعصاب الحسية والحركية على ألياف مغلفة بمادة الميالين وأخرى غير مغلفة.
* الألياف المغلفة بالميالين تقوم خلايا تسمى خلايا شوان بالالتفاف حول الليف العصبي لتكوين غلاف عازل متعدد الطبقات. هذا الغلاف يعمل تماما مثل المادة البلاستيكية العازلة حول السلك النحاسي، مما يمنع تسرب الإشارات الكهربائية ويسمح بانتقالها بسرعة فائقة.
* الألياف غير المغلفة لا تحتوي على هذا العازل السميك وتكون سرعة نقلها للإشارات أبطأ.
الأغلفة الضامة للعصب
تستمد الأعصاب قوتها ومرونتها من طبقات الأنسجة الضامة التي تغلفها:
* غلاف الليف العصبي الداخلي وهو نسيج رقيق جدا يحيط بكل ليف عصبي على حدة.
* غلاف الحزمة العصبية وهو نسيج قوي يحيط بمجموعة من الألياف ليشكل حزمة عصبية. هذا الغلاف هو الذي يمنح العصب قوته الميكانيكية ويحميه من الشد.
* الغلاف الخارجي للعصب وهو الطبقة الخارجية التي تجمع كل الحزم العصبية معا لتكوين العصب النهائي الذي نراه بالعين المجردة، ويحتوي على الأوعية الدموية الدقيقة التي تغذي العصب.
أسباب إصابات الأعصاب الطرفية
تتعدد الأسباب التي قد تؤدي إلى تلف أو قطع في الأعصاب الطرفية، وتختلف شدة الإصابة بناء على المسبب. من أبرز هذه الأسباب:
- الإصابات الحادة والقطعية مثل الجروح الناتجة عن الزجاج المكسور، أو الأدوات الحادة، والتي تؤدي إلى قطع مباشر وواضح في العصب.
- الإصابات الرضية والهرسية مثل حوادث السيارات أو السقوط من ارتفاع، حيث يتعرض العصب للضغط الشديد أو التمزق الداخلي دون أن ينقطع الجلد بالضرورة.
- طلقات نارية أو شظايا والتي تسبب تلفا واسعا في الأنسجة المحيطة والعصب نفسه بسبب موجة الصدمة العالية.
- المضاعفات الجراحية في بعض الأحيان، قد تتعرض الأعصاب القريبة جدا من المفاصل للإصابة غير المقصودة أثناء العمليات الجراحية الكبرى، مثل جراحة استبدال مفصل الورك.
أعراض تلف الأعصاب الطرفية
تختلف الأعراض بناء على نوع العصب المصاب سواء كان حركيا، أو حسيا، أو مختلطا. وتشمل الأعراض الأكثر شيوعا ما يلي:
- فقدان الإحساس أو الخدر في المنطقة التي يغذيها العصب المتضرر.
- ألم عصبي حاد يوصف غالبا بأنه ألم حارق، أو يشبه الصدمة الكهربائية، أو وخز شديد.
- ضعف عضلي أو شلل كامل في العضلات التي تتلقى أوامرها من العصب المصاب.
- تغيرات في الجلد حيث قد يصبح الجلد في المنطقة المصابة جافا، أو يتغير لونه، أو يتأثر نمو الشعر والأظافر فيها بسبب فقدان التغذية العصبية الودية.
- ضمور العضلات مع مرور الوقت وعدم وصول الإشارات العصبية، تبدأ العضلات في الضمور وفقدان حجمها الطبيعي.
المبادئ الأساسية في العلاج الجراحي للأعصاب
الهدف الأساسي من جراحة الأعصاب الطرفية هو إعادة توصيل الأطراف المقطوعة للعصب بدقة متناهية، للسماح للألياف العصبية بالنمو مجددا من الجزء القريب باتجاه العضلات والجلد.
الحد الزمني الحرج للجراحة
توقيت الجراحة هو عامل حاسم في نجاح العلاج. الجروح القطعية الحادة تتطلب تدخلا جراحيا أوليا فوريا أو خلال الأيام الأولى. أما الإصابات الرضية أو الناتجة عن طلقات نارية، فغالبا ما تتطلب تأخير الجراحة لعدة أسابيع حتى تتضح حدود الأنسجة التالفة ويمكن إزالتها بدقة.
يوجد ما يسمى بالحد الزمني الحرج، وهو أقصى وقت يمكن أن ينقضي بين الإصابة والجراحة قبل أن يحدث تلف لا رجعة فيه في العضلات. بالنسبة لمعظم الأعصاب الرئيسية، تنخفض فرص استعادة الحركة بشكل كبير إذا تأخرت الجراحة لأكثر من ستة إلى اثني عشر شهرا. أما بالنسبة للإحساس، فإن المستقبلات الحسية يمكنها البقاء لفترة أطول، مما يسمح باستعادة الإحساس حتى لو أجريت الجراحة بعد عامين من الإصابة.
طرق إغلاق الفجوات العصبية
عندما ينقطع العصب، تنكمش أطرافه مبتعدة عن بعضها البعض مما يخلق فجوة. إغلاق هذه الفجوة بدون إحداث شد أو توتر على العصب هو الخطوة الأهم في الجراحة:
* تحرير العصب يقوم الجراح بتسليك العصب من الأنسجة المحيطة به لمسافة معينة للحصول على طول إضافي.
* تعديل وضعية المفصل يمكن ثني المفصل القريب من العصب لتقليل المسافة وتخفيف الشد.
* الترقيع العصبي إذا كانت الفجوة كبيرة ولا يمكن إغلاقها بدون شد، يلجأ الجراح إلى أخذ جزء من عصب حسي أقل أهمية غالبا من الساق واستخدامه كجسر لربط نهايتي العصب المتضرر. هذه التقنية تعتبر المعيار الذهبي في التعامل مع الفجوات العصبية الكبيرة.
الجراحة لأهم الأعصاب الطرفية في الأطراف السفلية
جراحة العصب الوركي
العصب الوركي هو أضخم عصب في جسم الإنسان، ويمتد من أسفل الظهر عبر الأرداف إلى أسفل الساق. هذا العصب عرضة للإصابة أثناء كسور الحوض، أو الجروح العميقة في الأرداف، أو أحيانا كأحد المضاعفات النادرة لجراحة استبدال مفصل الورك.
تتطلب جراحة العصب الوركي دقة عالية ويتم إجراؤها والمريض في وضعية الانبطاح. نظرا لأن العصب الوركي يغذي مسافة طويلة جدا، فإن استعادة الحركة تعتمد بشكل كبير على توقيت الجراحة. يجب ألا يتجاوز التأخير ستة إلى تسعة أشهر، وإلا فإن المسافة التي يجب أن يقطعها العصب للنمو والوصول إلى عضلات الساق ستكون أطول من قدرة العضلة على البقاء دون ضمور نهائي.
جراحة العصب الشظوي وسقوط القدم
العصب الشظوي هو أحد فروع العصب الوركي، وهو شديد العرضة للإصابة لأنه يمر مباشرة تحت الجلد حول عنق عظمة الشظية أسفل الركبة. إصابة هذا العصب تؤدي إلى حالة مزعجة جدا تعرف باسم سقوط القدم، حيث يفقد المريض القدرة على رفع قدمه لأعلى، مما يجعله يسحب قدمه أثناء المشي.
النتائج الجراحية لخياطة العصب الشظوي تعتبر الأقل نجاحا مقارنة بباقي الأعصاب. ولذلك، في حال عدم تعافي العصب، يلجأ جراحو العظام إلى إجراء عملية فعالة جدا تسمى نقل الأوتار. في هذه العملية، يتم أخذ وتر عضلة سليمة من الجزء الخلفي للساق ونقله إلى مقدمة القدم، مما يعيد للمريض القدرة على رفع قدمه والمشي بشكل طبيعي ومتوازن.
جراحة العصب الظنبوبي
العصب الظنبوبي هو الفرع الآخر للعصب الوركي، وهو المسؤول عن حركة دفع القدم لأسفل وعن الإحساس في باطن القدم. الإحساس في باطن القدم حيوي جدا لمنع حدوث تقرحات غير محسوسة.
على عكس العصب الشظوي، فإن العصب الظنبوبي يظهر قدرة ممتازة على التعافي بعد الإصلاح الجراحي المجهري. استعادة الإحساس الواقي في باطن القدم أمر ممكن جدا، وكذلك استعادة قوة عضلات الساق الخلفية، شريطة أن يتم الإصلاح الجراحي ضمن الحد الزمني الحرج وهو ستة أشهر من تاريخ الإصابة.
بروتوكول التعافي وإعادة التأهيل
رحلة العلاج لا تنتهي بانتهاء العملية الجراحية، بل تبدأ مرحلة لا تقل أهمية وهي إعادة التأهيل. يهدف برنامج ما بعد الجراحة إلى حماية نقطة الاتصال العصبية الدقيقة ومنع تيبس المفاصل.
- مرحلة التثبيت في الأسابيع الثلاثة الأولى، يتم تثبيت الطرف المصاب في جبيرة بوضعية تمنع أي شد على العصب الموصول حديثا.
- مرحلة الحركة المتدرجة من الأسبوع الثالث إلى السادس، يتم استخدام دعامات مفصلية تسمح بزيادة تدريجية وبطيئة جدا في زاوية المفصل. هذا التمدد البطيء يسمح للعصب بالتأقلم دون أن تتمزق الغرز الجراحية الدقيقة.
- مرحلة إعادة التأهيل العضلي بعد الأسبوع السادس وتحقيق المدى الحركي الكامل، يبدأ العلاج الطبيعي المكثف للحفاظ على مرونة العضلات والمفاصل بانتظار وصول الإشارات العصبية الجديدة.
- المتابعة الطبية وعلامة تينيل يقوم الطبيب بمتابعة نمو العصب شهريا من خلال الفحص السريري. ينمو العصب بمعدل مليمتر واحد يوميا تقريبا. النقر الخفيف على مسار العصب يولد شعورا بالوخز يشبه الكهرباء الخفيفة، وتقدم مكان هذا الوخز شهريا هو دليل ممتاز على أن العصب ينمو في الاتجاه الصحيح.
الأسئلة الشائعة حول جراحة الأعصاب الطرفية
هل يمكن أن يشفى العصب المقطوع تماما
الشفاء الكامل يعتمد على نوع الإصابة وعمر المريض وتوقيت الجراحة. الأعصاب قادرة على النمو والتجدد إذا تم توصيلها جراحيا بدقة مجهرية. العديد من المرضى يستعيدون وظائف حركية وحسية ممتازة تمكنهم من ممارسة حياتهم باستقلالية، خاصة إذا أجريت الجراحة في الوقت المناسب.
كم يستغرق العصب الطرفي للتعافي بعد الجراحة
ينمو العصب بمعدل بطيء يقدر بحوالي مليمتر واحد في اليوم، أو ما يعادل بوصة واحدة في الشهر. لذلك، إذا كانت المسافة بين مكان القطع والعضلة المستهدفة طويلة، فقد يستغرق التعافي عدة أشهر إلى أكثر من عام. الصبر والمتابعة المستمرة ضروريان في هذه المرحلة.
ما هو الوقت المثالي لإجراء جراحة إصلاح العصب
الجروح القطعية النظيفة الناتجة عن أدوات حادة يفضل إصلاحها فورا أو خلال 72 ساعة. أما الإصابات الرضية أو الناتجة عن حوادث السير، فيفضل الانتظار من أسبوعين إلى ثلاثة أسابيع لتحديد حجم التلف بدقة. بشكل عام، يجب عدم تأخير الجراحة لأكثر من ستة أشهر لضمان أفضل فرصة لاستعادة الحركة.
ماذا يحدث إذا تأخرت في إجراء العملية الجراحية
التأخير لفترات طويلة يتجاوز الحد الزمني الحرج يؤدي إلى ضمور نهائي في العضلات وتليفها. إذا حدث هذا التليف، فإن العضلة لن تستجيب حتى لو وصل إليها العصب لاحقا، مما يقلل بشكل كبير من فرص استعادة الوظيفة الحركية.
ما هي علامة تينيل وكيف تدل على الشفاء
علامة تينيل هي استجابة عصبية تظهر عند النقر الخفيف بإصبع الطبيب على مسار العصب المصاب. يشعر المريض بوخز أو تيار كهربائي خفيف يمتد إلى أطراف الأصابع. تقدم مكان هذا الشعور لأسفل الطرف شهريا يؤكد للطبيب أن الألياف العصبية تنمو وتتقدم بنجاح.
هل العلاج الطبيعي ضروري بعد جراحة الأعصاب
بالتأكيد. العلاج الطبيعي لا يسرع نمو العصب، ولكنه يحافظ على مرونة المفاصل ويمنع تيبسها، ويحافظ على الدورة الدموية في العضلات لحين وصول العصب إليها. بدون علاج طبيعي، قد يصل العصب ليجد مفصلا متيبسا لا يمكن تحريكه.
ما هو سقوط القدم وكيف يتم علاجه
سقوط القدم هو عدم القدرة على رفع مقدمة القدم لأعلى أثناء المشي، ويحدث غالبا بسبب إصابة العصب الشظوي. إذا لم ينجح إصلاح العصب، يتم علاج هذه الحالة بنجاح كبير عبر جراحة نقل الأوتار، حيث يتم استخدام وتر سليم من الساق للقيام بوظيفة رفع القدم.
هل يمكن استخدام أعصاب من مناطق أخرى للترقيع
نعم، عندما تكون هناك فجوة كبيرة بين طرفي العصب المقطوع، يقوم الجراح بأخذ عصب حسي سطحي غالبا من الساق الخلفية واستخدامه كجسر لربط العصب المتضرر. فقدان الإحساس في المنطقة التي أخذ منها العصب البديل يكون بسيطا ولا يؤثر على الوظيفة الحركية.
كيف يتم التعامل مع الألم العصبي بعد الإصابة
الألم العصبي شائع بعد الإصابات. يتم التعامل معه من خلال أدوية متخصصة تهدئ من فرط نشاط الأعصاب، بالإضافة إلى تقنيات إعادة التأهيل الحسي. في بعض الحالات التي يتشكل فيها ورم عصبي مؤلم، قد يتطلب الأمر تدخلا جراحيا لتحرير العصب.
متى يجب اللجوء إلى نقل الأوتار بدلا من إصلاح العصب
يتم اللجوء إلى جراحة نقل الأوتار إذا مر وقت طويل جدا على الإصابة أدى إلى ضمور العضلات، أو إذا لم تظهر أي علامات للتعافي السريري أو الكهربائي بعد مرور أربعة إلى ستة أشهر من جراحة إصلاح العصب، أو في حالات تلف العصب الشظوي التي لا تستجيب غالبا للإصلاح المباشر.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك
