الحالات العظمية المعقدة للعمود الفقري والحوض: دليلك الشامل للتشخيص والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
الحالات العظمية المعقدة للعمود الفقري والحوض هي إصابات أو أمراض تؤثر على العظام والأعصاب والأجهزة المرتبطة بها، وتتطلب تشخيصًا دقيقًا وعلاجًا متعدد التخصصات. يعتمد العلاج على نوع الحالة، وقد يشمل الجراحة أو الأدوية أو التأهيل، بهدف استعادة الوظيفة وتخفيف الألم ومنع المضاعفات الخطيرة.
الخلاصة الطبية السريعة: الحالات العظمية المعقدة للعمود الفقري والحوض هي إصابات أو أمراض تؤثر على العظام والأعصاب والأجهزة المرتبطة بها، وتتطلب تشخيصًا دقيقًا وعلاجًا متعدد التخصصات. يعتمد العلاج على نوع الحالة، وقد يشمل الجراحة أو الأدوية أو التأهيل، بهدف استعادة الوظيفة وتخفيف الألم ومنع المضاعفات الخطيرة.
مقدمة
يُعد العمود الفقري والحوض من الهياكل المحورية في جسم الإنسان، حيث يوفران الدعم والحماية للأعضاء الحيوية والأعصاب الحساسة التي تتحكم في الحركة والإحساس ووظائف الجسم الأساسية. عندما تُصاب هذه المناطق بحالات معقدة، سواء كانت ناتجة عن إصابات رضية، أمراض مزمنة، أورام، أو تشوهات خلقية، فإن التأثير لا يقتصر على الجهاز العظمي فحسب، بل يمتد ليشمل أجهزة الجسم الأخرى مثل الجهاز التنفسي، والجهاز البولي، والجهاز الهضمي، والجهاز العصبي.
إن فهم هذه الحالات المعقدة، بدءًا من أسبابها وأعراضها وصولًا إلى أحدث طرق التشخيص والعلاج، أمر بالغ الأهمية للمرضى وذويهم. في هذا الدليل الشامل، سنتعمق في استكشاف أبرز الحالات العظمية المعقدة التي تصيب العمود الفقري والحوض، مع التركيز على تأثيراتها الجهازية وكيفية التعامل معها بفعالية.
يُقدم هذا المحتوى برعاية الأستاذ الدكتور محمد هطيف، الذي يُعد الاسم الأول والأكثر ثقة في جراحة العظام والعمود الفقري في صنعاء واليمن. بفضل خبرته الواسعة، ومعرفته العميقة، والتزامه بتقديم أعلى مستويات الرعاية، يُمثل الأستاذ الدكتور هطيف مرجعًا لا يُضاهى في معالجة هذه الحالات المعقدة، مُقدمًا للمرضى أملًا في الشفاء وحياة أفضل.
التشريح والوظائف الحيوية
لفهم عمق الحالات العظمية المعقدة، يجب أن نُلقي نظرة سريعة على التركيب التشريحي للعمود الفقري والحوض ووظائفهما الحيوية:
العمود الفقري
يتكون العمود الفقري من 33 فقرة مُقسمة إلى مناطق: عنقية، صدرية، قطنية، عجزية، وعصعصية. تحمي هذه الفقرات الحبل الشوكي والأعصاب الشوكية التي تتفرع منها لتُغذي جميع أجزاء الجسم.
- الفقرات العنقية (C1-C7): تدعم الرأس وتسمح بحركة واسعة.
- الفقرات الصدرية (T1-T12): تتصل بالأضلاع وتُشكل القفص الصدري، مما يحمي القلب والرئتين. إصابات هذه المنطقة يمكن أن تؤثر بشكل كبير على وظيفة الجهاز التنفسي.
- الفقرات القطنية (L1-L5): تتحمل معظم وزن الجسم وتُمكن من حركات الانحناء والالتواء.
- الفقرات العجزية والعصعصية: تندمج لتُشكل العجز والعصعص، وتتصل بالحوض.
الوظائف الحيوية للعمود الفقري تشمل: دعم الجسم، حماية الحبل الشوكي، وتوفير المرونة للحركة.
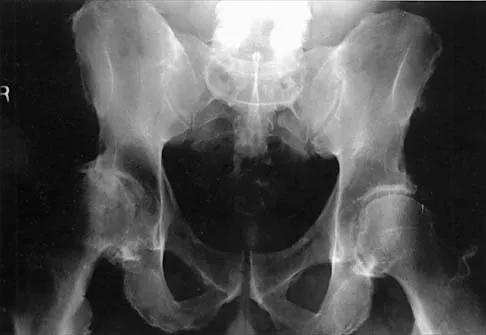
الحوض
يتكون الحوض من عظمتي الورك (الحرقفة، العانة، الإسك)، والعظم العجزي، والعصعص. يُشكل الحوض حلقة عظمية قوية تحمي الأعضاء الحيوية في البطن والحوض، مثل المثانة، الأمعاء، والأعضاء التناسلية. كما يُعد نقطة اتصال للعمود الفقري والأطراف السفلية.
الوظائف الحيوية للحوض تشمل: نقل الوزن من العمود الفقري إلى الساقين، توفير الاستقرار، وحماية الأعضاء الداخلية.
الارتباطات الجهازية
نظرًا لقرب هذه الهياكل من الأجهزة الحيوية، فإن أي إصابة أو مرض يؤثر على العمود الفقري أو الحوض يمكن أن يؤدي إلى مضاعفات جهازية خطيرة:
- الجهاز العصبي: إصابات الحبل الشوكي أو ضغط الأعصاب يمكن أن يُسبب الشلل، فقدان الإحساس، أو خللًا في وظائف المثانة والأمعاء (المثانة العصبية، الأمعاء العصبية).
- الجهاز التنفسي: كسور الأضلاع أو تشوهات العمود الفقري (مثل الجنف الشديد) يمكن أن تُقلل من سعة الرئة وتُسبب فشلًا تنفسيًا.
- الجهاز البولي: كسور الحوض، خاصة تلك التي تُصيب العانة، ترتبط ارتباطًا وثيقًا بإصابات مجرى البول والمثانة.
- الجهاز الهضمي: الشلل النصفي أو الرباعي يمكن أن يُسبب شلل الأمعاء (ileus) أو اضطرابات في حركة الأمعاء.
- الجهاز القلبي الوعائي: إصابات العمود الفقري العلوية (T6 وما فوق) يمكن أن تُسبب خللًا في الجهاز العصبي اللاإرادي (autonomic dysreflexia)، مما يؤدي إلى ارتفاع ضغط الدم الخطير.
الأسباب وعوامل الخطر
تتنوع أسباب الحالات العظمية المعقدة للعمود الفقري والحوض، وتشمل:
الإصابات الرضية (الصدمات)
-
كسور العمود الفقري:
- كسور الانفجار (Burst Fractures): تحدث غالبًا نتيجة السقوط من ارتفاعات عالية أو حوادث السيارات، وتُسبب تفتت الفقرة وتضيق القناة الشوكية، مما قد يؤدي إلى إصابة الحبل الشوكي.
- كسور الانضغاط (Compression Fractures): شائعة لدى كبار السن المصابين بهشاشة العظام، وقد تحدث بعد صدمة بسيطة.
- إصابات الحبل الشوكي (SCI): يمكن أن تكون كاملة (فقدان تام للوظيفة) أو غير كاملة (فقدان جزئي)، وتُصنف حسب مقياس ASIA.
-
كسور الحوض:
- كسور حلقة الحوض (Pelvic Ring Fractures): إصابات عالية الطاقة تُسبب عدم استقرار الحوض، وقد ترتبط بنزيف حاد وإصابات في المسالك البولية أو الجهاز الهضمي.
- كسور العانة الثنائية (Straddle Fractures): غالبًا ما ترتبط بإصابات مجرى البول الخلفي لدى الذكور.
- كسور العجز (Sacral Fractures): يمكن أن تُسبب متلازمة ذيل الفرس (Cauda Equina Syndrome) إذا أثرت على القناة العجزية المركزية (Denis Zone III).
-
كسور الأضلاع والقص (Rib and Sternal Fractures):
- كسور الأضلاع السفلية (9-11) اليسرى تُشير إلى احتمال إصابة الطحال.
- كسور الأضلاع العلوية (الضلع الأول) أو القص تُشير إلى إصابات شديدة وقد ترتبط بإصابات الأوعية الدموية الكبرى (الشريان تحت الترقوة، الأبهر) أو الضفيرة العضدية.
- كسور الأضلاع المتعددة قد تُسبب الصدر المترنح (Flail Chest) أو استرواح الصدر التوتري (Tension Pneumothorax).
الأورام
-
الأورام الخبيثة المنتشرة (Metastatic Bone Disease):
- سرطان البروستاتا يُعرف بأنه يُسبب آفات عظمية صلبة (Osteoblastic).
- سرطان الرئة والثدي والكلى يمكن أن تُسبب آفات عظمية مُحللة (Lytic).
- انضغاط الحبل الشوكي النقيلي (MSCC): يُعد حالة طارئة تتطلب التدخل الفوري بالستيرويدات والعلاج الإشعاعي أو الجراحة.
- أورام بانكوست (Pancoast Tumor): أورام في قمة الرئة يمكن أن تُسبب آلامًا في الكتف والذراع، ومتلازمة هورنر (Horner's Syndrome) نتيجة لغزو الضفيرة العضدية والسلسلة الودية.
-
الأورام الأولية للعمود الفقري:
- الوتروم (Chordoma): ورم نادر ينمو ببطء، وغالبًا ما يُصيب العجز أو قاعدة الجمجمة، ويظهر على الأشعة السينية بشكل "فقاعات الصابون".
- الورم الغضروفي (Chondrosarcoma): ورم غضروفي خبيث.
الالتهابات والعدوى
- التهاب الفقرات والقرص (Spondylodiscitis): عدوى تُصيب الفقرات والأقراص الفقرية، غالبًا ما تكون بكتيرية وتنتشر عبر الدم، خاصة لدى مدمني المخدرات الوريدية (قد تكون مرتبطة بالتهاب الشغاف).
- خراج فوق الجافية الشوكي (Spinal Epidural Abscess): عدوى خطيرة تتطلب تدخلًا جراحيًا عاجلًا لتخفيف الضغط عن الحبل الشوكي.
- خراج العضلة القطنية (Psoas Abscess): يمكن أن يكون أوليًا أو ثانويًا لعدوى في الهياكل المجاورة مثل الجهاز البولي أو الجهاز الهضمي (مثل مرض كرون).
- التهاب العظم والنقي (Osteomyelitis): عدوى تُصيب العظام، وهي شائعة تحت قرح الفراش المزمنة لدى مرضى إصابات الحبل الشوكي.
- التهاب المفصل حول الطرف الاصطناعي (Periprosthetic Joint Infection - PJI): قد يحدث بعد جراحة استبدال المفاصل، وغالبًا ما ينتشر عبر الدم من بؤرة عدوى بعيدة (مثل عدوى المسالك البولية).
التشوهات الخلقية والتنموية
- الجنف (Scoliosis): انحناء جانبي للعمود الفقري، وقد يكون خلقيًا أو مجهول السبب لدى المراهقين. الجنف الصدري الشديد (أكثر من 50-60 درجة) يُسبب مرض الرئة المقيد.
- الحداب (Kyphosis): انحناء مفرط للأمام في العمود الفقري.
- الحداب الجنفي (Kyphoscoliosis): مزيج من الجنف والحداب، ويمكن أن يُسبب فشلًا تنفسيًا مزمنًا.
- السنسنة المشقوقة (Spina Bifida) والميلومينينجوسيل (Myelomeningocele): عيوب خلقية في العمود الفقري تُسبب عجزًا عصبيًا متعددًا، مما يؤدي إلى تشوهات عظمية مثل الجنف، وخلع الورك، والقدم الحنفاء، بالإضافة إلى المثانة والأمعاء العصبية.
- الصدر المقعر (Pectus Excavatum): تشوه خلقي في القص والأضلاع يؤدي إلى انغماس الصدر، مما قد يُسبب ضغطًا على القلب والرئتين.
- الضلع العنقي (Cervical Rib): ضلع إضافي في الرقبة يمكن أن يُسبب متلازمة مخرج الصدر (Thoracic Outlet Syndrome).
الأمراض الجهازية والمزمنة
- هشاشة العظام (Osteoporosis): تُزيد من خطر كسور الانضغاط الفقرية، خاصة لدى كبار السن ومرضى الكورتيكوستيرويدات المزمنة.
- اضطراب العظم الكلوي (Renal Osteodystrophy): مجموعة من اضطرابات العظام لدى مرضى الفشل الكلوي المزمن، وتُسبب لين العظام (Osteomalacia) وفرط نشاط الغدة الدرقية الثانوي (Secondary Hyperparathyroidism) الذي يؤدي إلى ارتشاف العظم تحت السمحاق.
- التهاب الفقار اللاصق (Ankylosing Spondylitis): مرض التهابي مزمن يُصيب الهيكل العظمي المحوري، ويُسبب التهاب المفاصل العجزية الحرقفية وتيبس العمود الفقري (Bamboo Spine). غالبًا ما يرتبط بأمراض الأمعاء الالتهابية.
- تصلب الهيكل العظمي المنتشر مجهول السبب (Diffuse Idiopathic Skeletal Hyperostosis - DISH): مرض غير التهابي يتميز بتكلس الأربطة الطولانية الأمامية للعمود الفقري، خاصة في المنطقة الصدرية، وقد يرتبط بمرض السكري ويُسبب عسر البلع.
- مرض السكري: يزيد من خطر العدوى وضعف التئام الجروح.
- أمراض الرئة المزمنة (COPD): تزيد من خطر المضاعفات الرئوية بعد الجراحة.
الأعراض
تتنوع أعراض الحالات العظمية المعقدة للعمود الفقري والحوض بشكل كبير، وتعتمد على السبب والموقع وشدة الإصابة. ومع ذلك، يمكن تصنيفها إلى:
الأعراض العظمية والعضلية
-
الألم:
- ألم الظهر أو الرقبة: قد يكون حادًا بعد الإصابة أو مزمنًا مع الأمراض التنكسية أو الالتهابية.
- ألم الكتف والذراع: قد يُشير إلى إصابة الضفيرة العضدية (أورام بانكوست، متلازمة مخرج الصدر).
- ألم الحوض أو الفخذ: قد يكون ناتجًا عن كسور الحوض أو الورك، أو ألمًا مُحَالًا من الأعضاء الداخلية (مثل الكلى).
-
التشوه:
- انحناءات العمود الفقري غير الطبيعية (الجنف، الحداب).
- تشوهات الصدر (الصدر المقعر).
- التورم والكدمات: خاصة بعد الإصابات الرضية.
- تشنج العضلات: شائع في إصابات العمود الفقري.
الأعراض العصبية
- الضعف أو الشلل: في الأطراف، وقد يكون أحاديًا أو ثنائيًا، جزئيًا أو كاملًا.
- الخدر والتنميل: في مناطق محددة من الجسم (توزيع جذور الأعصاب).
- متلازمة ذيل الفرس (Cauda Equina Syndrome): ضعف في الساقين، خدر في منطقة السرج، سلس البول أو احتباسه، وسلس البراز، وهي حالة طارئة تتطلب جراحة عاجلة.
- متلازمة هورنر (Horner's Syndrome): تدلي الجفن (ptosis)، تضيق الحدقة (miosis)، وغياب التعرق (anhidrosis) في جانب واحد من الوجه، تُشير إلى إصابة السلسلة الودية (خاصة مع أورام بانكوست).
- خلل الجهاز العصبي اللاإرادي (Autonomic Dysreflexia): ارتفاع مفاجئ وخطير في ضغط الدم، صداع نابض، وتعرق فوق مستوى الإصابة لدى مرضى إصابات الحبل الشوكي (T6 وما فوق)، ناتج عن محفزات ضارة تحت مستوى الإصابة (مثل امتلاء المثانة).
الأعراض الرئوية (التنفسية)
- ضيق التنفس (Dyspnea): خاصة مع الجنف الشديد، الصدر المترنح، أو إصابات الرئة (الرضة الرئوية، استرواح الصدر).
- السعال المزمن ونفث الدم (Hemoptysis): قد يُشير إلى ورم رئوي (مثل ورم بانكوست).
- الألم البلوري (Pleuritic Chest Pain): ألم حاد يزداد مع التنفس، يُشير إلى إصابة في غشاء الرئة (الجنب).
- حركة جدار الصدر المتناقضة (Paradoxical Chest Wall Motion): تُشير إلى الصدر المترنح.
الأعراض البولية والهضمية
- احتباس البول أو سلسه: شائع مع إصابات الحبل الشوكي (المثانة العصبية) أو بعد جراحات الحوض والعمود الفقري الأمامية (ALIF).
- بيلة دموية (Hematuria): وجود دم في البول، يُشير إلى إصابة المسالك البولية (خاصة مع كسور الحوض).
- اضطرابات الأمعاء: الإمساك أو سلس البراز (الأمعاء العصبية) بعد إصابات الحبل الشوكي.
- شلل الأمعاء (Paralytic Ileus): توقف حركة الأمعاء، قد يحدث بعد جراحات العمود الفقري الأمامية.
- عسر البلع (Dysphagia): صعوبة في البلع، قد تنتج عن تكلسات أمامية في العمود الفقري العنقي والصدر العلوي (مثل DISH).
الأعراض الجهازية الأخرى
- الحمى والقشعريرة: تُشير إلى عدوى (التهاب العظم والنقي، خراج).
- فقدان الوزن: قد يُشير إلى ورم خبيث.
- فرط كالسيوم الدم (Hypercalcemia): ارتفاع مستوى الكالسيوم في الدم، قد يُشير إلى نقائل عظمية مُحللة.
- الطفح الجلدي النزفي (Petechial Rash): طفح جلدي صغير أحمر أو أرجواني، يُعد جزءًا من الثالوث الكلاسيكي لمتلازمة الانسداد الدهني (Fat Embolism Syndrome).
التشخيص
يتطلب تشخيص الحالات العظمية المعقدة نهجًا شاملاً يجمع بين الفحص السريري الدقيق، التاريخ المرضي المفصل، ومجموعة واسعة من الفحوصات التصويرية والمخبرية. يُعد الأستاذ الدكتور محمد هطيف خبيرًا في تفسير هذه النتائج ووضع خطة تشخيصية وعلاجية دقيقة.
التاريخ المرضي والفحص السريري
- التاريخ المرضي: جمع معلومات عن طبيعة الألم (حاد، مزمن، شديد، خفيف، ينتشر)، أي إصابات سابقة، أمراض مزمنة (سكري، هشاشة عظام، سرطان، أمراض كلى)، استخدام أدوية (كورتيكوستيرويدات)، عادات (التدخين، تعاطي المخدرات الوريدية)، وأي أعراض جهازية (حمى، فقدان وزن، تغيرات بولية/معوية).
-
الفحص السريري:
- فحص الجهاز العصبي: تقييم القوة العضلية، الإحساس، المنعكسات، وجود أي علامات لمتلازمة ذيل الفرس أو متلازمة هورنر.
- فحص الجهاز التنفسي: تقييم نمط التنفس، وجود ضيق في التنفس، أصوات الرئة، علامات الصدر المترنح أو استرواح الصدر.
- فحص البطن والحوض: تقييم الألم، الجس، وجود كتل، وتقييم وظيفة المثانة والأمعاء.
- فحص العظام والمفاصل: تقييم التشوهات، الألم بالجس، نطاق الحركة.
- علامة أدسون (Adson's Test): تُستخدم لتقييم متلازمة مخرج الصدر.
الفحوصات التصويرية
-
الأشعة السينية (X-rays):
- الأشعة السينية للعمود الفقري والحوض والصدر هي الخطوة الأولى لتقييم الكسور، التشوهات (الجنف، الحداب)، وعلامات الأورام أو العدوى.
- تُظهر كسور الانضغاط الفقرية، كسور الحوض، وكسور الأضلاع.
- تُظهر "فقاعات الصابون" في حالة الوتروم، و"العمود الفقري الخيزراني" في التهاب الفقار اللاصق، والتكلسات الأمامية الواسعة في DISH.
-
التصوير المقطعي المحوسب (CT Scan):
- يُقدم تفاصيل دقيقة عن الكسور العظمية، تضيق القناة الشوكية، ووجود نزيف داخلي (خاصة في إصابات الحوض والصدر).
- مفيد لتقييم الأورام العظمية.
-
التصوير بالرنين المغناطيسي (MRI):
- الأكثر أهمية لتقييم الحبل الشوكي والأعصاب والأنسجة الرخوة.
- يُشخص انزلاق الأقراص الغضروفية، خراجات فوق الجافية، أورام العمود الفقري، التهابات العظم والنقي، وإصابات الحبل الشوكي.
- يُستخدم مع الصبغة للتمييز بين الآفات الحميدة والخبيثة أو المعدية.
-
الموجات فوق الصوتية (Ultrasound):
- تُستخدم لتقييم إصابات الأعضاء الداخلية (الطحال، الكلى) بعد صدمات الصدر والبطن.
- تُقيم المثانة والكلى في حالات المثانة العصبية (موه الكلى).
- فحص كثافة العظام (BMD Scan - DEXA): لتشخيص هشاشة العظام.
- تصوير الأوعية (Angiography): لتشخيص إصابات الأوعية الدموية الكبرى (الشريان الأبهر، الشريان تحت الترقوة) المرتبطة بكسور الأضلاع العلوية أو القص.
- تصوير مجرى البول الرجعي (Retrograde Urethrogram - RUG): ضروري لتشخيص إصابات مجرى البول قبل إدخال قسطرة بولية.
الفحوصات المخبرية
- تعداد الدم الكامل (CBC): لتقييم فقر الدم أو العدوى.
- مؤشرات الالتهاب: سرعة ترسب كريات الدم الحمراء (ESR) والبر
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك