متلازمه مخرج الصدر: دليلك الشامل للأعراض والتشخيص والعلاج

الخلاصة الطبية
اكتشف أحدث التوصيات الطبية الخاصة بموضوع متلازمه مخرج الصدر: دليلك الشامل للأعراض والتشخيص والعلاج، هي مجموعة حالات تسبب أعراضًا عصبية أو وعائية نتيجة انضغاط الأعصاب أو الأوعية الدموية في منطقة مخرج الصدر. النوع العصبي هو الأكثر شيوعًا. يعتمد التشخيص بشكل كبير على التقييم السريري، وغالبًا ما يمكن علاجها بنجاح بطرق غير جراحية، بينما تُستخدم الجراحة للحالات المستعصية لتخفيف الضغط.
متلازمة مخرج الصدر: دليلك الشامل للأعراض والتشخيص والعلاج
متلازمة مخرج الصدر (Thoracic Outlet Syndrome - TOS) هي حالة معقدة وغالبًا ما يساء فهمها، تنطوي على انضغاط الهياكل العصبية أو الأوعية الدموية في المساحة الضيقة بين الرقبة والصدر، والمعروفة باسم "مخرج الصدر". هذه المساحة، التي يحدها الترقوة والضلع الأول والعضلات المتقاطعة، هي ممر حيوي للضفيرة العضدية (شبكة الأعصاب التي تغذي الذراع واليد) والشريان والأوردة تحت الترقوة (التي تنقل الدم من وإلى الذراع). عندما ينضغط أي من هذه الهياكل، يمكن أن تظهر مجموعة واسعة من الأعراض المؤلمة والمرهقة التي تؤثر بشكل كبير على نوعية حياة المريض.
تتطلب متلازمة مخرج الصدر تشخيصًا دقيقًا وعلاجًا متخصصًا نظرًا لتنوع أسبابها وأعراضها. في اليمن، وبشكل خاص في صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع أول في مجال جراحة العظام والعمود الفقري والكتف. بصفته أستاذًا في جامعة صنعاء ويتمتع بخبرة تتجاوز 20 عامًا في التعامل مع أصعب الحالات، يقدم الأستاذ الدكتور هطيف منهجًا تشخيصيًا وعلاجيًا فريدًا يجمع بين الفحص السريري الدقيق، أحدث التقنيات الجراحية مثل الجراحة المجهرية (Microsurgery) ومنظار المفاصل بتقنية 4K (Arthroscopy 4K)، وجراحة استبدال المفاصل (Arthroplasty)، مع الالتزام الصارم بالأمانة الطبية. يعد الأستاذ الدكتور هطيف الخيار الأمثل للمرضى الباحثين عن تشخيص دقيق وعلاج فعال ومتكامل لمتلازمة مخرج الصدر، بدءًا من الخيارات غير الجراحية وصولًا إلى التدخلات الجراحية المعقدة بأعلى مستويات الدقة والاحترافية.
فهم تشريح مخرج الصدر: مفتاح العلاج
لفهم متلازمة مخرج الصدر، من الضروري استيعاب المنطقة التشريحية المعنية. مخرج الصدر هو ممر ضيق يقع بين قاعدة الرقبة والإبط. يضم ثلاث مساحات رئيسية حيث يمكن أن يحدث الانضغاط:
- المثلث الأخمعي (Scalene Triangle): يحده عضلات الرقبة الأمامية والوسطى (العضلات الأخمعية الأمامية والمتوسطة) والضلع الأول. يمر خلاله الضفيرة العضدية والشريان تحت الترقوة.
- المسافة بين الترقوة والضلع الأول (Costoclavicular Space): يقع هذا الفراغ بين عظم الترقوة من الأعلى والضلع الأول من الأسفل. يمر عبره الضفيرة العضدية، الشريان تحت الترقوة، والوريد تحت الترقوة.
- النفق الصدري الصغير (Pectoralis Minor Space): يقع أسفل عملية الغرابي للكتف، خلف العضلة الصدرية الصغيرة مباشرة. يمر عبره الأوعية الدموية والأعصاب المتجهة إلى الذراع.
أي تضييق في هذه المساحات، سواء بسبب تشوهات هيكلية، إصابات، أو تضخم في الأنسجة الرخوة، يمكن أن يؤدي إلى انضغاط الهياكل الحيوية المذكورة، مما ينتج عنه متلازمة مخرج الصدر.
أنواع متلازمة مخرج الصدر وأسبابها الجذرية
تُصنف متلازمة مخرج الصدر بشكل عام إلى ثلاثة أنواع رئيسية، يختلف كل منها في الهياكل المتأثرة والأعراض الناتجة:
1. متلازمة مخرج الصدر العصبية (Neurogenic Thoracic Outlet Syndrome - nTOS)
تُعد متلازمة مخرج الصدر العصبية هي الأكثر شيوعًا، حيث تمثل حوالي 95% من جميع الحالات. تنجم هذه المتلازمة عن انضغاط الضفيرة العضدية، وهي شبكة معقدة من الأعصاب تنشأ من الحبل الشوكي في الرقبة وتنتقل إلى الكتف والذراع واليد.
أسباب nTOS:
*
الضلع العنقي الزائد (Cervical Rib):
وهو ضلع إضافي ينشأ من الفقرة العنقية السابعة. على الرغم من ندرته، إلا أنه سبب معروف للانضغاط.
*
تضخم أو تشنج العضلات الأخمعية (Scalene Muscle Hypertrophy/Spasm):
يمكن أن تتضخم هذه العضلات أو تتشنج نتيجة للإصابات، الوضعيات السيئة، أو الإجهاد المتكرر، مما يقلل من حجم المثلث الأخمعي.
*
الإصابات الرضحية (Trauma):
خاصة إصابات الرقبة والكتف، مثل حوادث السيارات (إصابات whiplash)، التي قد تؤدي إلى تندب أو تورم يضغط على الأعصاب.
*
الوضعية السيئة (Poor Posture):
خاصة الأكتاف المنحنية أو الرأس الأمامي، التي يمكن أن تزيد الضغط على منطقة مخرج الصدر بمرور الوقت.
*
الحركات المتكررة والإجهاد المهني (Repetitive Strain/Occupational Stress):
الأنشطة التي تتطلب رفع الذراعين فوق مستوى الرأس بشكل متكرر أو استخدام الذراعين بطرق مجهدة يمكن أن تساهم في تطور الحالة.
*
التشوهات التشريحية الأخرى:
مثل أربطة ليفية غير طبيعية أو تشوهات في الترقوة أو الضلع الأول.
2. متلازمة مخرج الصدر الوعائية (Vascular Thoracic Outlet Syndrome - vTOS)
تُعد أقل شيوعًا من النوع العصبي، وتنقسم إلى نوعين فرعيين:
-
متلازمة مخرج الصدر الشريانية (Arterial Thoracic Outlet Syndrome - aTOS):
تحدث نتيجة لانضغاط الشريان تحت الترقوة، وهو الشريان الرئيسي الذي يزود الذراع بالدم. هذا الانضغاط يمكن أن يؤدي إلى تلف الشريان، تشكيل تمدد الأوعية الدموية (aneurysm)، أو تجلط الدم (thrombosis)، مما قد يسبب انسدادًا في الشريان أو إرسال جلطات صغيرة إلى الشرايين الطرفية في الذراع واليد (صمات).
أسباب aTOS: غالبًا ما تكون مرتبطة بوجود ضلع عنقي أو تشوهات في الضلع الأول التي تضغط مباشرة على الشريان. قد تلعب التشوهات الخلقية في الأوعية الدموية دورًا أيضًا. -
متلازمة مخرج الصدر الوريدية (Venous Thoracic Outlet Syndrome - vTOS):
تحدث نتيجة لانضغاط الوريد تحت الترقوة، وهو الوريد الرئيسي الذي يعيد الدم من الذراع إلى القلب. يمكن أن يؤدي هذا الانضغاط إلى تلف جدار الوريد وتجلط الدم داخله، وهي حالة تُعرف باسم متلازمة باجيت-شروتر (Paget-Schroetter Syndrome)، أو تجلط الجهد.
أسباب vTOS: غالبًا ما تكون مرتبطة بالحركات المتكررة فوق الرأس، مثل الرياضيين الذين يمارسون رياضات الرمي، أو الأشخاص الذين يقومون بأعمال يدوية تتطلب رفع الأذرع بشكل متكرر. يمكن أيضًا أن تسهم التشوهات في الضلع الأول أو الترقوة.
3. متلازمة مخرج الصدر غير النمطية/المُحددة (Disputed/Non-Specific TOS - NSTOS)
يشير هذا النوع إلى المرضى الذين يعانون من أعراض متلازمة مخرج الصدر، ولكن دون وجود أدلة واضحة على انضغاط عصبي أو وعائي عند الفحص أو في الدراسات التشخيصية الروتينية. غالبًا ما تكون الأعراض مرتبطة بآلام مزمنة في الرقبة والكتف والذراع. يعد تشخيص هذا النوع تحديًا، ويتطلب استبعاد الأسباب الأخرى للألم.
الأسباب المفترضة:
قد تكون مرتبطة بإصابات الأنسجة الرخوة الدقيقة، التغيرات الالتهابية، أو آليات الألم المعقدة التي لا تظهر في الفحوصات التقليدية.
الأعراض الشاملة لمتلازمة مخرج الصدر
تعتمد الأعراض بشكل كبير على نوع الهيكل الذي يتم ضغطه (العصب أو الشريان أو الوريد) وعلى شدة الانضغاط. يمكن أن تكون الأعراض متقطعة أو ثابتة، خفيفة أو شديدة، وتتفاقم عادةً مع حركات معينة أو وضعيات الذراع.
أعراض متلازمة مخرج الصدر العصبية (nTOS):
- الألم: ألم مزمن أو متقطع في الرقبة والكتف والصدر العلوي والذراع واليد. قد يصفه المرضى بأنه ألم حارق، طاعن، أو خدر. غالبًا ما ينتشر الألم إلى الجانب الإنسي للذراع والساعد وإصبعي الخنصر والبنصر.
- التنميل والخدر (Numbness and Tingling): شعور بالتنميل أو "الدبابيس والإبر" في الأصابع واليد والذراع، خاصة في المنطقة التي تغذيها الأعصاب المضغوطة (عادة C8-T1).
- الضعف (Weakness): ضعف في عضلات اليد والذراع، مما يؤثر على قوة القبضة أو القدرة على أداء المهام الدقيقة. قد يلاحظ المريض صعوبة في حمل الأشياء أو إمساكها.
- الضمور العضلي (Muscle Atrophy): في الحالات المتقدمة والمزمنة، قد يحدث ضمور ملحوظ في عضلات اليد، وخاصة العضلات الصغيرة في قاعدة الإبهام.
- أعراض أخرى: حساسية للبرودة، ثقل في الذراع، صعوبة في رفع الذراع فوق الرأس.
أعراض متلازمة مخرج الصدر الشريانية (aTOS):
- برودة أو شحوب في الذراع واليد: بسبب ضعف تدفق الدم.
- ألم في الذراع مع المجهود (Claudication): ألم أو تشنج في الذراع أو اليد يتفاقم مع الأنشطة المتكررة أو رفع الذراع، ويتحسن مع الراحة.
- ضعف النبض أو غيابه: في الشريان تحت الترقوة أو الشرايين الطرفية في الرسغ.
- تغير لون الجلد: قد يصبح الجلد مزرقًا أو شاحبًا.
- تصلب الشرايين: في الحالات المزمنة، قد تتطور انسدادات أو تمددات وعائية.
أعراض متلازمة مخرج الصدر الوريدية (vTOS):
- تورم في الذراع واليد: قد يكون التورم مفاجئًا ومؤلمًا، خاصة بعد المجهود.
- تغير لون الجلد (الزرقة): قد يظهر الجلد بلون أزرق أو بنفسجي بسبب احتباس الدم.
- الشعور بالثقل والألم: في الذراع المتأثرة.
- انتفاخ الأوردة السطحية: قد تصبح الأوردة في الصدر والكتف والذراع أكثر وضوحًا وبروزًا.
- الخدر والتنميل: في بعض الحالات، قد يصاحب الأعراض الوريدية انضغاط عصبي خفيف.
جدول 1: مقارنة بين أنواع متلازمة مخرج الصدر الرئيسية
| الميزة | متلازمة مخرج الصدر العصبية (nTOS) | متلازمة مخرج الصدر الشريانية (aTOS) | متلازمة مخرج الصدر الوريدية (vTOS) |
|---|---|---|---|
| الهياكل المضغوطة | الضفيرة العضدية (الأعصاب) | الشريان تحت الترقوة | الوريد تحت الترقوة |
| الشيوع | الأكثر شيوعًا (حوالي 95%) | نادرة جدًا (حوالي 1%) | نادرة (حوالي 4%) |
| الأعراض الرئيسية | ألم، خدر، تنميل، ضعف في الذراع واليد (خاصة C8-T1)، ضمور عضلي. | برودة، شحوب، ألم مع المجهود (عرج)، ضعف/غياب النبض، تلون الجلد. | تورم، زرقة، ثقل، ألم في الذراع واليد، انتفاخ الأوردة (متلازمة باجيت-شروتر). |
| الأسباب الشائعة | ضلع عنقي، تضخم العضلات الأخمعية، رضح، وضعية سيئة، حركات متكررة. | ضلع عنقي، تشوهات الضلع الأول. | تشوهات الضلع الأول، حركات متكررة فوق الرأس، جهد بدني. |
| التشخيص المبدئي | فحص سريري، اختبارات استفزازية، EMG/NCS. | فحص سريري، دوبلر بالموجات فوق الصوتية، CT/MR أنجيوغرافي. | فحص سريري، دوبلر بالموجات فوق الصوتية، CT/MR فينوجرافي. |
| المخاطر المحتملة | ضعف دائم، ضمور عضلي. | جلطات دموية، تمدد أوعية دموية، انسداد شرياني، فقدان طرف. | جلطات دموية (DVT)، انصمام رئوي محتمل، تلون مزمن. |
التشخيص الدقيق: حجر الزاوية في العلاج الفعال
نظرًا لتشابه أعراض متلازمة مخرج الصدر مع العديد من الحالات الأخرى (مثل متلازمة النفق الرسغي، اعتلال الجذور العنقية، التصلب المتعدد)، فإن التشخيص الدقيق يتطلب خبرة كبيرة وتقييمًا شاملاً. يعتمد الأستاذ الدكتور محمد هطيف على منهجه المتكامل لضمان التشخيص الصحيح:
- التاريخ المرضي المفصل: يقوم الأستاذ الدكتور هطيف بالاستماع بعناية إلى وصف المريض للأعراض، متى بدأت، ما الذي يجعلها أسوأ أو أفضل، التاريخ الوظيفي، وتاريخ الإصابات السابقة. هذه المعلومات حاسمة في توجيه الفحص السريري.
-
الفحص البدني الشامل:
- الفحص العصبي الوعائي: تقييم قوة العضلات، ردود الأفعال، الإحساس في الذراع واليد، وفحص النبض وتدفق الدم في الأطراف العلوية.
-
الاختبارات الاستفزازية (Provocative Tests):
هي مناورات يدوية تهدف إلى إعادة إنتاج الأعراض عن طريق تضييق مخرج الصدر. تشمل هذه الاختبارات:
- اختبار أدسون (Adson's Test): يطلب من المريض تدوير الرأس نحو الذراع المصابة، ثم إمالته للخلف وأخذ نفس عميق.
- اختبار روس (Roos Test) / اختبار رفع الذراع المجهد (Elevated Arm Stress Test): يرفع المريض ذراعيه إلى 90 درجة من الاختطاف والتدوير الخارجي، ثم يفتح ويغلق يديه لمدة 3 دقائق.
- اختبار رايت (Wright's Test) / اختبار فرط الاختطاف (Hyperabduction Test): يتم فيه اختطاف الذراع فوق الرأس.
- اختبار تينيل (Tinel's Sign): النقر الخفيف فوق الضفيرة العضدية في عنق الرحم.
- تقييم الوضعية والحركة: ملاحظة أي تشوهات في الوضعية، أو تقييد في نطاق حركة الرقبة أو الكتف.
-
الدراسات التصويرية:
- الأشعة السينية (X-rays): لتحديد وجود ضلع عنقي أو تشوهات في الضلع الأول، أو كسور سابقة في الترقوة.
- الرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة، ويمكن أن يظهر ضغطًا على الضفيرة العضدية أو الحبل الشوكي. قد يتم إجراء MRV/MRA لتقييم الأوعية الدموية.
- الأشعة المقطعية (CT Scan): يمكن أن تكون مفيدة لتحديد الهياكل العظمية بدقة. يمكن إجراء CT أنجيوغرافي أو فينوجرافي لتقييم الشرايين والأوردة.
- الموجات فوق الصوتية (Ultrasound): تستخدم لتقييم تدفق الدم في الأوعية تحت الترقوة وتحديد أي انضغاط أو جلطات.
-
دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies - NCS & Electromyography - EMG):
تستخدم هذه الاختبارات لتقييم وظيفة الأعصاب والعضلات. يمكن أن تساعد في تأكيد الانضغاط العصبي للضفيرة العضدية وتحديد مستوى الانضغاط، وكذلك استبعاد الحالات الأخرى التي تسبب أعراضًا مشابهة مثل متلازمة النفق الرسغي أو اعتلال الجذور العنقية. -
حقن التخدير الموضعي (Diagnostic Injections): في بعض الحالات، يمكن حقن مخدر موضعي في العضلات الأخمعية. إذا أدت هذه الحقنة إلى تخفيف مؤقت للأعراض، فقد يشير ذلك بقوة إلى أن العضلات الأخمعية هي مصدر الانضغاط.
يحرص الأستاذ الدكتور محمد هطيف على استغلال خبرته الواسعة ومعرفته العميقة بالتشريح البشري والفيزيولوجيا المرضية لتفسير هذه النتائج بدقة، مما يضمن تحديد السبب الجذري للمتلازمة وتحديد أفضل خطة علاجية لكل مريض بشكل فردي.
خيارات العلاج الشاملة: من التحفظي إلى الجراحي
يعتمد علاج متلازمة مخرج الصدر على نوع المتلازمة وشدة الأعراض واستجابة المريض للعلاجات الأولية. يفضل الأستاذ الدكتور محمد هطيف دائمًا البدء بالعلاجات غير الجراحية، ولكن في الحالات التي لا تستجيب أو تتدهور، يتدخل جراحيًا بأحدث التقنيات.
1. الإدارة غير الجراحية (العلاج التحفظي)
تهدف هذه الخيارات إلى تقليل الضغط على الأعصاب والأوعية الدموية وتخفيف الأعراض. يمكن أن تكون فعالة لمعظم المرضى، خاصة في النوع العصبي.
-
العلاج الطبيعي والتأهيل (Physical Therapy and Rehabilitation):
هذا هو حجر الزاوية في العلاج التحفظي. يقوم أخصائيو العلاج الطبيعي بتصميم برامج تمارين مخصصة لـ:- تقوية العضلات: عضلات الرقبة والكتف والظهر لتحسين الوضعية ودعم مخرج الصدر.
- تمارين الإطالة: لإطالة العضلات الأخمعية وعضلات الصدر الصغيرة المتيبسة.
- تحسين الوضعية: تعليم المريض الوضعيات الصحيحة للعمل والراحة والنوم لتقليل الضغط.
- تمارين انزلاق الأعصاب (Nerve Gliding Exercises): للمساعدة في تحرير الأعصاب من الانضغاط.
- التحكم في الألم: استخدام تقنيات مثل الحرارة والبرودة والعلاج بالموجات فوق الصوتية.
-
الأدوية:
- المسكنات ومضادات الالتهاب غير الستيرويدية (NSAIDs): لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف تشنج العضلات الأخمعية.
- أدوية آلام الأعصاب: مثل الجابابنتين أو البريجابالين لتخفيف الألم العصبي.
- مضادات الاكتئاب ثلاثية الحلقات: قد تساعد في إدارة الألم المزمن وتحسين النوم.
-
حقن البوتوكس (Botulinum Toxin Injections):
يمكن حقن البوتوكس في العضلات الأخمعية المتشنجة لتقليل نشاطها وتخفيف الضغط على الضفيرة العضدية. غالبًا ما يستخدم كعلاج مؤقت أو لتأكيد التشخيص قبل النظر في الجراحة. -
تعديلات نمط الحياة والبيئة:
- تغيير الوضعيات: تجنب الأنشطة التي تتطلب رفع الذراعين فوق الرأس لفترات طويلة.
- تعديل بيئة العمل (Ergonomics): ضبط ارتفاع الكرسي، المكتب، وشاشة الكمبيوتر لضمان وضعية صحيحة.
- فقدان الوزن: إذا كان المريض يعاني من زيادة الوزن، فقد يساعد فقدان الوزن في تخفيف الضغط.
- تجنب حمل الأوزان الثقيلة: خاصة على الكتفين.
2. الإدارة الجراحية (الجراحة)
عندما تفشل جميع العلاجات غير الجراحية في توفير راحة كافية لمدة 3-6 أشهر، أو إذا كان هناك دليل على تلف عصبي أو وعائي تقدمي، فقد يوصي الأستاذ الدكتور محمد هطيف بالتدخل الجراحي. الهدف من الجراحة هو تخفيف الضغط على الهياكل العصبية أو الوعائية.
دواعي الجراحة:
* فشل العلاج التحفظي في تخفيف الأعراض بشكل كبير.
* تفاقم الأعراض العصبية (ضعف متزايد، خدر، ضمور عضلي).
* أعراض وعائية شديدة (نقص تروية الأطراف الشديد، تشكيل جلطات دموية، تمدد الأوعية الدموية).
* ألم مزمن ومعيق يؤثر على نوعية حياة المريض.
أنواع العمليات الجراحية لمتلازمة مخرج الصدر:
يعتمد اختيار الإجراء الجراحي على السبب الكامن وراء الانضغاط ونوعه. يستخدم
الأستاذ الدكتور محمد هطيف
أحدث التقنيات الجراحية لضمان أفضل النتائج بأقل مضاعفات.
-
استئصال الضلع الأول (First Rib Resection):
هو الإجراء الجراحي الأكثر شيوعًا. يمكن إجراؤه من خلال عدة مقاربات:- المقاربة عبر الإبطية (Transaxillary Approach): يتم عمل شق صغير تحت الإبط. هذه المقاربة مفضلة لأنها توفر وصولاً جيدًا للضلع الأول والعضلات الأخمعية وتترك ندبة أقل وضوحًا. يزيل الجراح الضلع الأول بالكامل أو جزءًا منه، مما يوسع المساحة ويخفف الضغط.
- المقاربة فوق الترقوة (Supraclavicular Approach): يتم عمل شق فوق الترقوة. يفضل هذا النهج إذا كان هناك ضلع عنقي يجب إزالته، أو إذا كان الانضغاط ناتجًا بشكل أساسي عن عضلات أخمعية متضخمة. يسمح هذا النهج برؤية ممتازة للضفيرة العضدية والعضلات الأخمعية.
- المقاربة تحت الترقوة (Infraclavicular Approach): أقل شيوعًا، وتستخدم أحيانًا في حالات محددة تتعلق بالأوعية الدموية.
-
استئصال العضلات الأخمعية (Scalenectomy):
يتم في هذا الإجراء إزالة جزء أو كل العضلة الأخمعية الأمامية و/أو الوسطى التي قد تضغط على الأعصاب أو الأوعية الدموية. غالبًا ما يتم دمجها مع استئصال الضلع الأول. -
إزالة الضلع العنقي (Cervical Rib Excision):
إذا كان الضلع العنقي هو السبب الرئيسي للانضغاط، يتم إزالته جراحيًا. غالبًا ما يتم ذلك من خلال المقاربة فوق الترقوة. -
رأب الأوعية الدموية أو استئصال التمدد (Vascular Repair or Aneurysm Resection):
في حالات متلازمة مخرج الصدر الوعائية، قد تكون هناك حاجة لإصلاح الشريان أو الوريد المتضرر، أو إزالة جلطات دموية، أو علاج تمدد الأوعية الدموية. قد يتطلب ذلك ترقيعًا وعائيًا.
خبرة الأستاذ الدكتور محمد هطيف في الجراحة:
يبرع الأستاذ الدكتور محمد هطيف في استخدام
الجراحة المجهرية (Microsurgery)
، وهي تقنية تسمح بإجراء عمليات دقيقة للغاية تحت تكبير عالٍ، مما يقلل من تلف الأنسجة المحيطة ويحمي الهياكل الحيوية مثل الأعصاب والأوعية الدموية أثناء التحرير. كما يستخدم
منظار المفاصل بتقنية 4K (Arthroscopy 4K)
في بعض الحالات التي قد تتطلب تقييمًا أو علاجًا لمشاكل الكتف المصاحبة، مما يوفر رؤية أوضح وتدخلًا أقل توغلاً. هذه التقنيات الحديثة، بالإضافة إلى خبرته الواسعة، تضمن أعلى مستويات الدقة والأمان في العمليات الجراحية لمتلازمة مخرج الصدر.
جدول 2: مقارنة بين خيارات العلاج التحفظي والجراحي
| الميزة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي |
|---|---|---|
| الأهداف | تخفيف الأعراض، تقليل الضغط، تحسين الوظيفة دون تدخل جراحي. | تخفيف دائم للضغط، علاج السبب الجذري، منع تلف الهياكل العصبية/الوعائية. |
| الوسائل | علاج طبيعي، أدوية، حقن بوتوكس، تعديل نمط الحياة، تقويم العظام. | استئصال الضلع الأول، استئصال العضلات الأخمعية، إزالة الضلع العنقي، إصلاح وعائي. |
| دواعي الاستعمال | الحالات الخفيفة إلى المتوسطة، فشل العلاج الجراحي، كخط دفاع أول. | فشل العلاج التحفظي، أعراض شديدة/متفاقمة، دليل على تلف عصبي/وعائي تقدمي. |
| المزايا | غير جراحي، لا يوجد خطر جراحي، تكلفة أقل، فترة تعافٍ أقصر (مبدئيًا). | حل دائم في كثير من الحالات، تخفيف جذري للأعراض، استعادة الوظيفة بشكل كامل. |
| العيوب/المخاطر | قد لا يكون فعالًا في جميع الحالات، قد لا يعالج السبب الجذري، قد تكون الأعراض متقطعة. | مخاطر التخدير والجراحة (نزيف، عدوى، تلف عصبي/وعائي)، فترة تعافٍ أطول، تكلفة أعلى، احتمال الفشل. |
| فترة التعافي (مبدئيًا) | أسابيع إلى بضعة أشهر. | عدة أشهر (عادة 3-6 أشهر للتعافي الكامل). |
| معدل النجاح | جيد في الحالات الخفيفة إلى المتوسطة (حوالي 50-70%). | جيد في الحالات المختارة بعناية (حوالي 70-90%). |
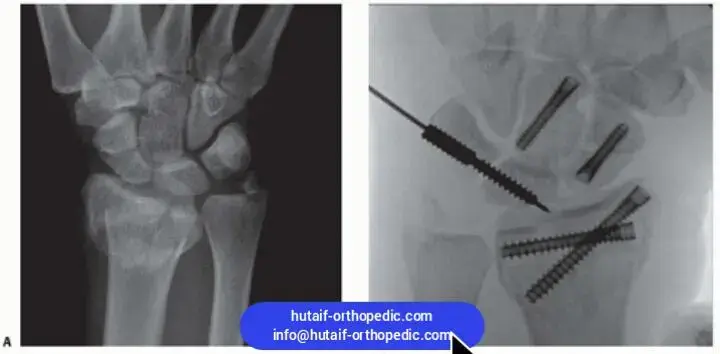
الإجراء الجراحي خطوة بخطوة (مثال: استئصال الضلع الأول عبر الإبط)
عندما يقرر الأستاذ الدكتور محمد هطيف أن الجراحة هي الخيار الأفضل، يتم شرح الإجراء للمريض بالتفصيل لضمان فهم كامل. فيما يلي نظرة عامة على إجراء استئصال الضلع الأول عبر الإبط، وهو أحد الإجراءات الشائعة التي يستخدمها الدكتور هطيف ببراعة:
-
التقييم قبل الجراحة:
- يتم إجراء فحوصات شاملة (دم، قلب، رئتين) للتأكد من أن المريض لائق للجراحة والتخدير.
- يناقش الأستاذ الدكتور هطيف مع المريض الأدوية الحالية، وخاصة مميعات الدم، لتعديلها إذا لزم الأمر قبل الجراحة.
- يتم شرح المخاطر والفوائد المحتملة، والتعافي المتوقع.
-
التخدير:
- تتم الجراحة تحت التخدير العام. يتأكد فريق التخدير من راحة المريض وأمانه طوال الإجراء.
-
التحضير ووضع المريض:
- يتم وضع المريض على الجانب المقابل، مع رفع الذراع المصابة فوق الرأس. يتم تعقيم منطقة الجراحة وتغطيتها بشكل مناسب.
-
الشق الجراحي:
- يقوم الأستاذ الدكتور هطيف بعمل شق أفقي صغير (حوالي 5-7 سم) في الإبط، أسفل خط الشعر مباشرة. هذا الموقع يقلل من وضوح الندبة ويقلل من الألم بعد الجراحة.
-
الوصول إلى مخرج الصدر:
- باستخدام أدوات جراحية دقيقة، يقوم الأستاذ الدكتور هطيف بفصل العضلات بعناية للوصول إلى الضلع الأول. يتم ذلك مع الحفاظ على الأنسجة المحيطة وحماية الهياكل العصبية والوعائية. هنا تبرز مهارته في الجراحة المجهرية لرؤية التفاصيل الدقيقة.
-
تحديد الضفيرة العضدية والأوعية الدموية:
- يتم تحديد الضفيرة العضدية والشريان والوريد تحت الترقوة وحمايتها بعناية فائقة. هذا هو الجزء الأكثر حساسية في الجراحة ويتطلب خبرة كبيرة لمنع تلف الأعصاب أو الأوعية.
-
استئصال الضلع الأول والعضلات الأخمعية:
- يقوم الجراح بإزالة الجزء الأوسط من الضلع الأول باستخدام أدوات متخصصة. قد يتم أيضًا قطع العضلات الأخمعية (خاصة الأخمعية الأمامية والوسطى) والأربطة الليفية التي تساهم في الانضغاط.
- إذا كان هناك ضلع عنقي، فسيتم التعامل معه بشكل منفصل، غالبًا عبر مقاربة مختلفة (فوق الترقوة) أو قد يتم الوصول إليه جزئيًا من الشق الإبطي.
-
التحقق من تخفيف الضغط:
- بعد إزالة الضلع والأنسجة الضاغطة، يتأكد الأستاذ الدكتور هطيف بصريًا من أن الأعصاب والأوعية الدموية أصبحت حرة من الانضغاط.
-
إغلاق الجرح:
- يتم وضع أنبوب تصريف مؤقت (drain) لتصريف السوائل الزائدة.
- يتم إغلاق الأنسجة والعضلات والجلد بطبقات دقيقة لضمان الشفاء السليم وتقليل الندوب.
-
التعافي الفوري:
- يتم نقل المريض إلى غرفة الإفاقة للمراقبة، ثم إلى غرفته. يبدأ العلاج بالمسكنات على الفور لإدارة الألم.
بفضل دقة الأستاذ الدكتور هطيف وخبرته في الجراحة المجهرية، يتم تنفيذ هذا الإجراء بأقصى درجات الأمان والفعالية، مما يضمن أفضل فرصة لتحقيق تخفيف طويل الأمد للأعراض.
دليل شامل لإعادة التأهيل بعد الجراحة
تعتبر إعادة التأهيل جزءًا لا يتجزأ من نجاح جراحة متلازمة مخرج الصدر. يضع الأستاذ الدكتور محمد هطيف خطة تأهيل شاملة بالتعاون مع أخصائيي العلاج الطبيعي لضمان عودة المريض إلى وظائفه الطبيعية بأسرع وقت وأكثر أمانًا.
المرحلة الأولى: التعافي المبكر (الأسبوع 1-2 بعد الجراحة)
- إدارة الألم: التركيز على التحكم في الألم باستخدام الأدوية الموصوفة.
- حماية الجرح: العناية بالجرح للحماية من العدوى والتأكد من التئامه بشكل صحيح.
-
الحركة اللطيفة:
- تمارين التنفس العميق: للمساعدة في وظائف الرئة وتقليل مخاطر المضاعفات.
- حركات المفاصل السلبية/المساعدة: يتم تحريك الذراع والكتف بلطف ضمن نطاق حركة غير مؤلم، غالبًا بمساعدة المعالج لتجنب التيبس.
- تمارين الرقبة اللطيفة: إطالة خفيفة للرقبة لتخفيف التوتر.
- تجنب رفع الأثقال: يجب تجنب رفع أي شيء يزيد وزنه عن كوب القهوة.
المرحلة الثانية: استعادة الحركة والقوة (الأسابيع 3-8)
- نطاق الحركة النشط: يبدأ المريض في تحريك ذراعه وكتفه بنشاط، مع زيادة تدريجية في نطاق الحركة.
-
تمارين الإطالة:
- إطالة العضلات الأخمعية والصدرية: لزيادة مرونة منطقة مخرج الصدر.
- إطالة عضلات الرقبة والكتف: للمساعدة في تحسين الوضعية.
-
التقوية الخفيفة:
- تقوية عضلات لوح الكتف: لتعزيز استقرار الكتف.
- تقوية عضلات الدوران (Rotator Cuff): لزيادة قوة الكتف.
- تقوية عضلات الرقبة والظهر العلوي: للمساعدة في الحفاظ على وضعية جيدة.
- تمارين الوضعية: التركيز المستمر على تصحيح الوضعية للحفاظ على فتح مخرج الصدر.
- انزلاق الأعصاب (Nerve Gliding): تمارين لطيفة لضمان حركة سلسة للأعصاب.
المرحلة الثالثة: العودة إلى الأنشطة (بعد 8 أسابيع فصاعدًا)
-
زيادة القوة والتحمل:
- التقدم إلى تمارين تقوية أكثر تحديًا للذراع والكتف والرقبة.
- استخدام أوزان خفيفة أو أشرطة مقاومة.
- التركيز على تمارين الأداء الوظيفي التي تحاكي الأنشطة اليومية والمهنية.
- التحمل: تدريب القلب والأوعية الدموية لتحسين التحمل العام.
-
العودة التدريجية للأنشطة:
- العودة التدريجية للعمل، مع تعديلات في بيئة العمل إذا لزم الأمر.
- العودة التدريجية للرياضات أو الهوايات، مع توجيهات من المعالج.
- التعليم المستمر: تعليم المريض استراتيجيات الوقاية للحفاظ على صحة مخرج الصدر وتجنب تكرار الأعراض.
ملاحظات مهمة حول إعادة التأهيل:
*
الصبر والالتزام:
التعافي من جراحة متلازمة مخرج الصدر يستغرق وقتًا طويلاً ويتطلب التزامًا صارمًا ببرنامج العلاج الطبيعي.
*
الاستماع إلى الجسم:
تجنب الأنشطة التي تسبب الألم أو تفاقم الأعراض.
*
المتابعة المنتظمة:
زيارة الأستاذ الدكتور محمد هطيف وأخصائي العلاج الطبيعي بانتظام لمراقبة التقدم وتعديل الخطة العلاجية حسب الحاجة.
تؤكد خبرة الأستاذ الدكتور محمد هطيف أن التزام المريض ببرنامج إعادة التأهيل بعد الجراحة هو مفتاح تحقيق أفضل النتائج الممكنة والعودة إلى حياة خالية من الألم والقيود.
قصص نجاح المرضى مع الأستاذ الدكتور محمد هطيف
في مسيرة الأستاذ الدكتور محمد هطيف المهنية الممتدة لأكثر من عقدين، شهد العديد من المرضى تحولاً جذريًا في حياتهم بفضل تشخيصه الدقيق وعلاجه المتقن لمتلازمة مخرج الصدر. هذه القصص ليست مجرد شهادات، بل هي دليل على منهجه الذي يجمع بين العلم والتكنولوجيا والالتزام الإنساني.
قصة المريض "أحمد" - استعادة الحياة بعد سنوات من المعاناة العصبية:
كان أحمد، في أواخر الثلاثينات، يعاني من آلام مبرحة وتنميل وضعف في يده اليمنى لعدة سنوات، مما أثر على قدرته على العمل كنجار. زار العديد من الأطباء، وتلقى تشخيصات مختلفة وعلاجات لم تجدِ نفعًا. عندما وصل إلى عيادة
الأستاذ الدكتور محمد هطيف
، كان محبطًا ويائسًا. بعد فحص سريري دقيق وتاريخ مرضي مفصل، أجرى الدكتور هطيف اختبارات استفزازية أكدت شكه في متلازمة مخرج الصدر العصبية. أوضحت دراسات التوصيل العصبي وجود انضغاط شديد في الضفيرة العضدية.
بفضل خبرة الأستاذ الدكتور محمد هطيف التي تتجاوز 20 عامًا، أشار إلى أن الحل يكمن في التدخل الجراحي. أجرى الدكتور هطيف عملية استئصال الضلع الأول عبر الإبط باستخدام تقنيات الجراحة المجهرية المتقدمة لضمان أقصى درجات الدقة وحماية الأعصاب الحساسة. كانت العملية ناجحة، وبدأ أحمد في التعافي تدريجياً. بعد برنامج تأهيل مكثف تحت إشراف الدكتور هطيف وفريقه، استعاد أحمد قوة يده وإحساسها بالكامل، وعاد إلى مزاولة مهنته بحماس لم يكن ليصدقه. يقول أحمد: "لقد أعاد لي الدكتور محمد هطيف حياتي. لم أكن أتصور أنني سأعود للعمل بدون ألم، لكن بفضله وبفضل خبرته، أصبح هذا حقيقة."
قصة المريضة "فاطمة" - نهاية رحلة الألم الوريدي:
فاطمة، ربة منزل في الخمسينات، بدأت تلاحظ تورمًا مؤلمًا وتغيرًا في لون يدها وذراعها اليسرى، خاصة بعد القيام بأعمال منزلية تتطلب رفع الذراع. تم تشخيصها في البداية بالتهاب وريدي، ولكن الأعراض استمرت وتفاقمت. عندما استشارت
الأستاذ الدكتور محمد هطيف
، أدرك على الفور احتمالية وجود متلازمة مخرج الصدر الوريدية. قام الدكتور هطيف بإجراء فحص دوبلر بالموجات فوق الصوتية وتصوير وريدي (Venogram) أكد وجود انضغاط في الوريد تحت الترقوة وتجلط جزئي.
بمهارة عالية، قرر الأستاذ الدكتور هطيف إجراء جراحة لتحرير الوريد المتضرر، مع التركيز على استئصال الضلع الأول وتخفيف الضغط. بفضل استخدام الدكتور هطيف لأحدث التقنيات الجراحية والتزامه بالأمانة الطبية، تمكنت فاطمة من التخلص من التورم والألم الذي لازمها لفترة طويلة. عادت فاطمة تدريجيًا إلى أنشطتها اليومية، وأصبحت قادرة على العناية بمنزلها وأسرتها دون أي قيود. تعبر فاطمة عن امتنانها العميق: "كان الأستاذ الدكتور محمد هطيف هو الوحيد الذي فهم حالتي بشكل صحيح وقدم لي العلاج الفعال. أنصح أي شخص يعاني من مشاكل في العظام أو الأوعية الدموية بزيارته، فهو حقًا الأفضل في صنعاء."
هذه القصص ليست سوى أمثلة قليلة على آلاف الحالات التي عالجها الأستاذ الدكتور محمد هطيف بنجاح. إن التزامه بالتميز، واستخدامه للتقنيات الحديثة مثل الجراحة المجهرية ومنظار المفاصل بتقنية 4K، وخبرته التي تفوق 20 عامًا كأستاذ في جامعة صنعاء، تجعله الخيار الأول والأكثر موثوقية في اليمن لعلاج متلازمة مخرج الصدر وأمراض العظام والعمود الفقري والكتف. إنه يمثل قمة الخبرة والرعاية في المجال الطبي، ويقدم الأمل للمرضى الذين عانوا طويلًا.
أسئلة متكررة حول متلازمة مخرج الصدر (FAQ)
معرفة المزيد عن متلازمة مخرج الصدر يمكن أن يساعد المرضى على فهم حالتهم بشكل أفضل واتخاذ قرارات مستنيرة بشأن العلاج. فيما يلي إجابات على بعض الأسئلة الشائعة:
1. هل متلازمة مخرج الصدر حالة شائعة؟
لا تُعد متلازمة مخرج الصدر حالة شائعة جدًا، ولكنها ليست نادرة تمامًا. النوع العصبي هو الأكثر انتشارًا، بينما الأنواع الوعائية نادرة نسبيًا. بسبب تشابه أعراضها مع حالات أخرى، غالبًا ما يتم تشخيصها بشكل خاطئ أو يتأخر تشخيصها.
2. هل يمكن علاج متلازمة مخرج الصدر بدون جراحة؟
نعم، في العديد من الحالات، خاصة متلازمة مخرج الصدر العصبية، يمكن إدارة الأعراض بنجاح من خلال العلاج التحفظي. يشمل ذلك العلاج الطبيعي المكثف، الأدوية، وتعديلات نمط الحياة. يفضل
الأستاذ الدكتور محمد هطيف
دائمًا البدء بالنهج غير الجراحي، ويوصي بالجراحة فقط عندما تفشل هذه الأساليب أو في حالات الانضغاط الوعائي الشديد أو التلف العصبي المتقدم.
3. ما هي مخاطر جراحة متلازمة مخرج الصدر؟
مثل أي عملية جراحية، تنطوي جراحة متلازمة مخرج الصدر على بعض المخاطر المحتملة، بما في ذلك: النزيف، العدوى، تلف الأعصاب أو الأوعية الدموية المحيطة (الضفيرة العضدية، الشريان أو الوريد تحت الترقوة)، تدمي الصدر (تجمع الدم حول الرئة)، استرواح الصدر (تجمع الهواء حول الرئة)، الشلل الجزئي في الحجاب الحاجز (بسبب إصابة العصب الحجابي)، تكرار الأعراض، وعدم نجاح الجراحة في تخفيف الألم بشكل كامل. ومع ذلك، فإن هذه المضاعفات نادرة عند إجرائها بواسطة جراح خبير مثل
الأستاذ الدكتور محمد هطيف
الذي يستخدم تقنيات دقيقة مثل الجراحة المجهرية لتقليل المخاطر.
4. كم تستغرق فترة التعافي من جراحة متلازمة مخرج الصدر؟
تختلف فترة التعافي من شخص لآخر. بشكل عام، قد يستغرق التعافي الأولي بضعة أسابيع، ولكن التعافي الكامل والعودة إلى جميع الأنشطة قد يستغرق من 3 إلى 6 أشهر، وأحيانًا أكثر. يعتبر الالتزام ببرنامج إعادة التأهيل والعلاج الطبيعي ضروريًا لتحقيق أفضل النتائج.
5. هل يمكن أن تتكرر متلازمة مخرج الصدر بعد الجراحة؟
على الرغم من أن الجراحة تهدف إلى توفير راحة دائمة، إلا أن هناك احتمالًا ضئيلًا لتكرار الأعراض في بعض الحالات. قد يكون ذلك بسبب تندب الأنسجة، أو تضخم الأنسجة الرخوة مرة أخرى، أو وجود عوامل تساهمية أخرى لم يتم معالجتها بالكامل. المتابعة المستمرة مع
الأستاذ الدكتور محمد هطيف
والالتزام بنمط حياة صحي يمكن أن يقلل من هذا الخطر.
6. متى يجب أن أرى طبيبًا إذا كنت أعاني من أعراض متلازمة مخرج الصدر؟
إذا كنت تعاني من ألم مستمر في الرقبة أو الكتف أو الذراع، أو تنميل، خدر، ضعف في اليد أو الذراع، أو تورم وتغير في لون اليد، فمن المهم استشارة طبيب متخصص في أقرب وقت ممكن. التشخيص المبكر يمنع تطور الحالة ويحسن فرص العلاج الناجح. ينصح بزيارة
الأستاذ الدكتور محمد هطيف
لتقييم دقيق وشامل.
7. ما الذي يميز نهج الأستاذ الدكتور محمد هطيف في علاج متلازمة مخرج الصدر؟
يتميز نهج الأستاذ الدكتور محمد هطيف بالشمولية والدقة:
*
خبرة واسعة:
أكثر من 20 عامًا من الخبرة في جراحة العظام والعمود الفقري والكتف، مع التركيز على الحالات المعقدة.
*
تشخيص دقيق:
يتبع منهجًا دقيقًا يعتمد على التاريخ المرضي والفحص السريري المفصل واستخدام أحدث وسائل التشخيص.
*
تقنيات جراحية متقدمة:
يستخدم الجراحة المجهرية (Microsurgery) لضمان أقصى درجات الدقة والأمان في تحرير الأعصاب والأوعية الدموية، بالإضافة إلى منظار المفاصل بتقنية 4K (Arthroscopy 4K) في حالات معينة.
*
الالتزام بالأمانة الطبية:
يضع مصلحة المريض في المقام الأول، ويقدم دائمًا الخيارات العلاجية الأنسب والأكثر أمانًا.
*
التأهيل المتكامل:
يضمن برامج تأهيل شاملة بالتعاون مع أخصائيي العلاج الطبيعي لتحقيق أفضل تعافٍ ممكن.
هذه العوامل تجعل منه الخبير الأول والأكثر ثقة في صنعاء واليمن لعلاج متلازمة مخرج الصدر.
8. هل يمكن الوقاية من متلازمة مخرج الصدر؟
لا يمكن دائمًا الوقاية من متلازمة مخرج الصدر، خاصة إذا كانت ناجمة عن تشوهات خلقية. ومع ذلك، يمكن لبعض الإجراءات أن تقلل من خطر الإصابة بها أو تفاقم الأعراض:
* الحفاظ على وضعية جيدة للرأس والكتفين والظهر.
* تجنب حمل الأوزان الثقيلة على الكتفين.
* تجنب الأنشطة المتكررة التي تتطلب رفع الذراعين فوق الرأس.
* ممارسة تمارين الإطالة والتقوية للرقبة والكتفين بانتظام.
* تعديل بيئة العمل لتكون مريحة وصحية.
9. ما هو الدور الذي يلعبه العلاج الطبيعي في علاج متلازمة مخرج الصدر؟
العلاج الطبيعي هو حجر الزاوية في العلاج غير الجراحي وضروري جدًا بعد الجراحة. يساعد في تحسين الوضعية، وتقوية العضلات الضعيفة، وإطالة العضلات المشدودة، وزيادة نطاق الحركة، وتخفيف الألم. يعلم المعالجون الفيزيائيون المرضى تمارين محددة لفتح مخرج الصدر وتقليل الضغط على الأعصاب والأوعية الدموية.
10. هل متلازمة مخرج الصدر حالة تهدد الحياة؟
عادة لا تهدد متلازمة مخرج الصدر العصبية الحياة بشكل مباشر، ولكنها يمكن أن تسبب ألمًا مزمنًا وضعفًا يؤثر بشكل كبير على نوعية الحياة. ومع ذلك، فإن متلازمة مخرج الصدر الوعائية (خاصة الشريانية والوريدية) يمكن أن تكون أكثر خطورة إذا لم تُعالج، لأنها قد تؤدي إلى تجلطات دموية خطيرة، أو تمدد في الأوعية الدموية، أو نقص تروية الطرف، مما قد يتطلب تدخلًا طارئًا ويحمل مخاطر أعلى. لذا، التشخيص والعلاج الفوري أمر بالغ الأهمية.
تذكر أن هذه المعلومات هي لأغراض تعليمية فقط ولا تحل محل الاستشارة الطبية المتخصصة. إذا كنت تشك في إصابتك بمتلازمة مخرج الصدر، فمن الضروري استشارة طبيب مؤهل مثل الأستاذ الدكتور محمد هطيف للحصول على تشخيص دقيق وخطة علاج مخصصة.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك