كسر المرفق خطير: علاماته، مضاعفاته وكيفية العلاج الفعال.

الخلاصة الطبية
هل تبحث عن معلومات دقيقة حول كسر المرفق خطير: علاماته، مضاعفاته وكيفية العلاج الفعال.؟ نعم، قد يكون خطيراً لأنه يضر العظام والأربطة والأوعية الدموية والأعصاب، مما يؤثر على الحركة ويسبب خدرًا ومشاكل عصبية. قد يؤدي إلى مضاعفات دائمة مثل تيبس المرفق (التقفع)، وخاصة عند الأطفال حيث يمكن أن يؤثر على نمو العظام. يتطلب الأمر تقييماً طبياً عاجلاً لتجنب هذه المخاطر.
هل كسر المرفق خطير؟ علاماته، مضاعفاته وكيفية العلاج الفعال.
كسور المرفق ليست مجرد إصابات عادية؛ إنها تحديات صحية معقدة تتطلب اهتمامًا فوريًا وخبرة طبية متخصصة لتجنب المضاعفات الخطيرة وضمان استعادة كامل الوظيفة. مفصل المرفق، بتركيبته المعقدة التي تشمل ثلاث عظام رئيسية والعديد من الأربطة والأوتار والأوعية الدموية والأعصاب، يعد من المفاصل الحيوية لحركة الذراع واليد. أي إصابة تؤثر على هذه البنية الدقيقة يمكن أن تؤدي إلى عواقب وخيمة، تتراوح بين الألم المزمن، محدودية الحركة، وحتى الضرر الدائم للأعصاب والأوعية الدموية.
عند الأطفال، يكتسب كسر المرفق خطورة مضاعفة، حيث يمكن أن يؤثر على ألواح النمو، مما قد يعيق تطور العظام بشكل طبيعي ويؤدي إلى تشوهات مستديمة إذا لم يتم علاجه بشكل صحيح وسريع. من هنا، تبرز الأهمية القصوى للتشخيص الدقيق والعلاج الفعال تحت إشراف جراح عظام خبير.
يُعد الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والعمود الفقري والمناظير في جامعة صنعاء، المرجع الأول والوجهة المثلى في اليمن والمنطقة لعلاج هذه الحالات المعقدة. بخبرته التي تجاوزت العشرين عامًا، واعتماده على أحدث التقنيات العالمية في الجراحة المجهرية ومناظير المفاصل 4K وجراحة استبدال المفاصل، يضمن الدكتور هطيف تقديم أعلى مستويات الرعاية الطبية، مع التزامه الصارم بالنزاهة الطبية وأخلاقيات المهنة. إن نهجه الشامل الذي يجمع بين التكنولوجيا المتقدمة والخبرة الإكلينيكية العميقة يجعله الخيار الأمثل لكل من يبحث عن حلول فعالة ودائمة لكسور المرفق.
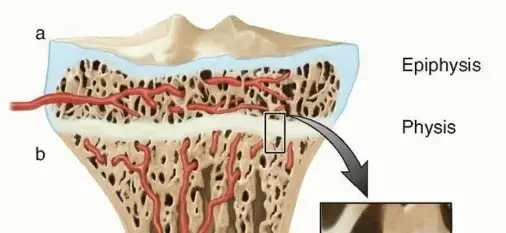
تشريح مفصل المرفق: مفتاح الفهم
لفهم مدى خطورة كسور المرفق، يجب أولاً استعراض التشريح المعقد لهذا المفصل المحوري. يتكون المرفق من التقاء ثلاث عظام رئيسية وثلاثة مفاصل فرعية، محاطة بشبكة معقدة من الأربطة والأوتار والعضلات، وتمر من خلاله حزم عصبية ووعائية حيوية.
-
العظام الرئيسية:
- عظم العضد (Humerus): العظم الطويل للذراع العلوي، ويشكل الجزء العلوي من مفصل المرفق، حيث ينتهي بنهاية سفلية تحتوي على اللقمتين (Epicondyles) والبكرة (Trochlea) والرأس (Capitellum).
- عظم الزند (Ulna): أحد عظمي الساعد، ويشكل الجزء الأكبر من مفصل المرفق. نهايته العلوية تحتوي على الناتئ الزجّي (Olecranon) الذي يشكل "طرف" المرفق، والناتئ الإكليلي (Coronoid Process).
- عظم الكعبرة (Radius): العظم الآخر للساعد، ويشكل الجزء الخارجي من مفصل المرفق من خلال رأسه (Radial Head) الذي يتمفصل مع رأس العضد (Capitellum) ومع الزند (Ulna).
-
المفاصل الفرعية:
- المفصل العضدي الزندي (Humeroulnar Joint): مفصل مفصلي يسمح بالثني والبسط.
- المفصل العضدي الكعبري (Humeroradial Joint): مفصل كروي محدود، يسمح أيضًا بالثني والبسط وبعض الدوران.
- المفصل الكعبري الزندي العلوي (Proximal Radioulnar Joint): مفصل محوري يسمح بحركات الدوران للساعد (الكَبّ والبَسْط).
-
الأربطة: توفر الأربطة استقرارًا حيويًا للمفصل، ومن أهمها:
- الرباط الجانبي الإنسي (الزندي) (Medial/Ulnar Collateral Ligament): يقاوم القوى التي تحاول دفع المرفق إلى الخارج.
- الرباط الجانبي الوحشي (الكعبري) (Lateral/Radial Collateral Ligament): يقاوم القوى التي تحاول دفع المرفق إلى الداخل.
- الرباط الحلقي (Annular Ligament): يثبت رأس الكعبرة في مكانه أثناء دوران الساعد.
-
العضلات والأوتار: تحيط بالمرفق العديد من العضلات (مثل الباسطة والقابضة) التي تسمح بحركات الذراع والساعد واليد، وتمر أوتارها عبر المفصل.
-
الأعصاب والأوعية الدموية: يمر عبر المرفق ثلاثة أعصاب رئيسية وأوعية دموية حيوية:
- العصب الزندي (Ulnar Nerve): يمر خلف اللقيمة الإنسية للعضد، وهو عرضة للإصابة في كسور المرفق. يتحكم في بعض عضلات الساعد واليد.
- العصب المتوسط (Median Nerve): يمر أمام مفصل المرفق، ويتحكم في عضلات الساعد الأمامية ومعظم عضلات اليد.
- العصب الكعبري (Radial Nerve): يمر على الجانب الوحشي للمرفق، ويتحكم في عضلات الساعد الخلفية والباسطة للرسغ والأصابع.
- الشريان العضدي (Brachial Artery): الشريان الرئيسي للذراع، يمر أمام المرفق وينقسم إلى الشريانين الكعبري والزندي. إصابته يمكن أن تؤدي إلى عواقب وخيمة على تروية الساعد واليد.
أي كسر في أحد هذه المكونات العظمية، خاصة إذا كان مصحوبًا بإصابة في الأربطة أو الأعصاب أو الأوعية الدموية، يستدعي تدخلاً سريعًا ودقيقًا. خبرة الأستاذ الدكتور محمد هطيف في التعامل مع هذا التعقيد التشريحي تسمح له بتقديم تقييم شامل وعلاج مخصص لكل حالة، مستفيدًا من فهمه العميق ودقته الجراحية.
أنواع كسور المرفق وتصنيفاتها
تختلف كسور المرفق بشكل كبير في موقعها وشدتها، مما يستدعي نهجًا علاجيًا مخصصًا لكل نوع. يمكن تصنيف هذه الكسور بناءً على العظم المتأثر ومكان الكسر وخصائصه.
-
الكسور العضدية القاصية (Distal Humeral Fractures):
تحدث هذه الكسور في الجزء السفلي من عظم العضد بالقرب من مفصل المرفق، وهي شائعة بشكل خاص عند الأطفال.- الكسور فوق اللقمتين (Supracondylar Fractures): الأكثر شيوعًا عند الأطفال (3-11 سنة)، وغالبًا ما تنتج عن السقوط على ذراع ممدودة. قد تكون خطيرة بسبب قربها من الشريان العضدي والعصب المتوسط، مما يزيد من خطر تلف الأعصاب والأوعية الدموية (متلازمة الكمرات).
- الكسور بين اللقمتين (Intercondylar Fractures): تمتد إلى داخل المفصل وتفصل اللقمتين. أكثر شيوعًا عند البالغين وتنتج عن صدمات عالية الطاقة. تتطلب غالبًا جراحة لاستعادة سطح المفصل.
- كسور اللقمتين (Condylar Fractures): كسر في إحدى اللقمتين (الإنسية أو الوحشية) وغالبًا ما تكون مفصلية.
- كسور اللقيمات (Epicondylar Fractures): كسر في اللقيمة الإنسية أو الوحشية. قد يؤثر كسر اللقيمة الإنسية على العصب الزندي.
-
كسور رأس وعنق الكعبرة (Radial Head and Neck Fractures):
شائعة جدًا عند البالغين (وخاصة النساء)، وتنتج عادة عن السقوط على ذراع ممدودة. يمكن أن تتراوح من كسور صغيرة غير مزاحة إلى كسور متعددة القطع تؤثر على سطح المفصل. تُصنف هذه الكسور وفقًا لنظام ماسون (Mason Classification) بناءً على درجة الإزاحة والتفتت. -
كسور الناتئ الزجّي (Olecranon Fractures):
تحدث هذه الكسور في الجزء العلوي من عظم الزند، الذي يشكل طرف المرفق. غالبًا ما تنتج عن السقوط المباشر على المرفق أو السقوط على ذراع ممدودة. بما أن الناتئ الزجي هو نقطة ارتكاز وتر العضلة ثلاثية الرؤوس، فإن هذه الكسور غالبًا ما تكون مزاحة وتؤثر بشكل كبير على قدرة المرفق على البسط. -
كسور الناتئ الإكليلي (Coronoid Fractures):
تحدث في الناتئ الإكليلي للزند، وهو نتوء صغير يقع في الجزء الأمامي العلوي من الزند. غالبًا ما ترتبط هذه الكسور بخلع المرفق وتساهم في عدم استقرار المفصل. -
كسور معقدة ومزيجة (Complex and Combination Fractures):
- كسور مونتيجيا (Monteggia Fractures): تتضمن كسرًا في الزند مع خلع في رأس الكعبرة.
- كسور غاليازي (Galeazzi Fractures): كسر في الكعبرة مع خلع في المفصل الكعبري الزندي السفلي (أبعد عن المرفق لكن قد تؤثر على الميكانيكا الحيوية للمرفق).
- الخلع الكسري للمرفق (Fracture-Dislocations): عندما يحدث كسر في عظمة أو أكثر بالإضافة إلى خلع كامل للمفصل. هذه الحالات شديدة التعقيد وتتطلب جراحة فورية.
تصنيفات إضافية:
*
كسور مغلقة (Closed Fractures):
الجلد فوق الكسر سليم.
*
كسور مفتوحة (Open Fractures):
الجلد مخترق، مما يزيد من خطر العدوى.
*
كسور مزاحة (Displaced Fractures):
قطع العظام ليست في محاذاة طبيعية.
*
كسور غير مزاحة (Non-displaced Fractures):
قطع العظام لا تزال في محاذاة جيدة.
*
كسور بسيطة (Simple Fractures):
انقسام العظم إلى قطعتين.
*
كسور متفتتة (Comminuted Fractures):
انقسام العظم إلى ثلاث قطع أو أكثر.
يُظهر تنوع هذه الكسور مدى أهمية التقييم الدقيق والخبرة الواسعة التي يمتلكها الأستاذ الدكتور محمد هطيف. فقدرته على التفريق بين هذه الأنواع المعقدة وتحديد الخطة العلاجية الأنسب لكل مريض، سواء كان طفلاً أو بالغًا، هي ما يميزه كأحد أبرز جراحي العظام في اليمن والمنطقة.
أسباب كسور المرفق الشائعة
كسور المرفق تحدث نتيجة لقوى ميكانيكية قوية تتجاوز قدرة العظام على تحملها. تتنوع الأسباب ولكنها غالبًا ما تقع ضمن الفئات التالية:
- السقوط على ذراع ممدودة (FOOSH - Fall Onto Outstretched Hand): هذا هو السبب الأكثر شيوعًا لكسور المرفق، خاصةً كسور رأس الكعبرة والكسور فوق اللقمتين في الأطفال. عند السقوط، يميل الشخص غريزيًا لمد يده وذراعه لمحاولة تخفيف الصدمة، مما ينقل القوة عبر الرسغ والساعد إلى مفصل المرفق.
- الصدمة المباشرة (Direct Trauma): أي ضربة مباشرة على المرفق، سواء كانت من حادث رياضي، سقوط مباشر على المرفق، أو حادث سير، يمكن أن تسبب كسرًا. كسور الناتئ الزجي غالبًا ما تحدث بهذه الطريقة.
- حوادث السيارات والمركبات الآلية (Motor Vehicle Accidents - MVAs): تُعد حوادث السير سببًا رئيسيًا للإصابات عالية الطاقة التي تؤدي إلى كسور المرفق المعقدة، بما في ذلك الكسور المفتوحة والكسور المتعددة التفتت وإصابات الأنسجة الرخوة والأعصاب والأوعية الدموية.
- الإصابات الرياضية (Sports Injuries): رياضات مثل الجمباز وكرة القدم والرجبي والتزلج والدراجات الهوائية يمكن أن تؤدي إلى السقوط أو الاصطدامات التي تسبب كسور المرفق.
-
الأمراض التي تضعف العظام:
- هشاشة العظام (Osteoporosis): تجعل العظام أكثر عرضة للكسور حتى من صدمات بسيطة، خاصة لدى كبار السن.
- السرطان (Cancer): بعض أنواع السرطان أو النقائل السرطانية يمكن أن تضعف العظام وتزيد من خطر الكسر المرضي.
- اضطرابات العظام الوراثية: مثل نقص تنسج العظم (Osteogenesis Imperfecta)، تجعل العظام هشة للغاية.
-
الإصابات الصناعية (Occupational Injuries): بيئات العمل التي تتضمن العمل على ارتفاعات أو التعامل مع آلات ثقيلة تزيد من خطر السقوط أو التعرض لصدمات مباشرة.
فهم السبب الكامن وراء الكسر يساعد الأستاذ الدكتور محمد هطيف في تقييم الإصابة بشكل شامل، بما في ذلك تقدير مدى القوة المؤثرة واحتمال وجود إصابات مصاحبة، مما يوجه خطة العلاج نحو أفضل النتائج الممكنة.
الأعراض والعلامات التحذيرية لكسر المرفق
إن التعرف السريع على أعراض كسر المرفق أمر بالغ الأهمية للحصول على العلاج المناسب في الوقت المناسب وتجنب المضاعفات. تختلف الأعراض في شدتها بناءً على نوع الكسر وموقعه ومدى تأثيره على الهياكل المحيطة، ولكن هناك علامات تحذيرية رئيسية يجب الانتباه إليها:
- الألم الشديد والمفاجئ: يتركز الألم غالبًا في منطقة المرفق وقد يزداد عند محاولة تحريك الذراع أو الساعد.
- التورم الواضح: يتراكم السائل والدم حول منطقة الكسر، مما يؤدي إلى انتفاخ المرفق بسرعة.
- الكدمات وتغير لون الجلد: قد يظهر تلون أزرق أو أسود أو أرجواني في الجلد حول المرفق والساعد بسبب نزيف داخلي.
- التشوه المرئي: في حالات الكسور الشديدة والمزاحة، قد يظهر المرفق بشكل غير طبيعي، أو قد تبرز قطعة عظمية تحت الجلد.
- عدم القدرة على تحريك المرفق أو الساعد: قد يجد المريض صعوبة بالغة أو يستحيل عليه ثني أو بسط المرفق، أو تدوير الساعد (الكَبّ والبَسْط).
- الألم عند اللمس (Tenderness): المنطقة فوق الكسر تكون حساسة جدًا للمس.
- الخدر أو الوخز أو الضعف: هذه الأعراض تشير إلى احتمال إصابة الأعصاب (مثل العصب الزندي أو المتوسط أو الكعبري). قد يشعر المريض بخدر أو وخز في الأصابع أو اليد، أو ضعف في قوة القبضة أو عدم القدرة على تحريك بعض الأصابع.
- برودة أو شحوب اليد والأصابع: قد يشير هذا إلى إصابة الأوعية الدموية الرئيسية (مثل الشريان العضدي)، وهي حالة طارئة تتطلب تدخلاً فوريًا لإنقاذ الطرف.
- صوت طقطقة أو فرقعة: قد يسمع المريض صوتًا مميزًا لحظة حدوث الكسر.
جدول 1: قائمة فحص الأعراض لكسر المرفق
| العَرَض | الوصف | مؤشر على: |
|---|---|---|
| ألم شديد ومستمر | يتركز في المرفق، يزداد مع الحركة أو اللمس. | كسر عظمي، إصابة حادة. |
| تورم واضح حول المرفق | انتفاخ ملحوظ يظهر بسرعة. | تجمع سوائل ودم، استجابة التهابية للكسر. |
| كدمات أو تغير لون الجلد | بقع زرقاء/بنفسجية أو تلون غير طبيعي. | نزيف تحت الجلد (داخلي). |
| تشوه مرئي للمفصل | المرفق يبدو "غير في مكانه" أو بزاوية غير طبيعية. | كسر مزاح، خلع مفصل المرفق. |
| صعوبة أو استحالة تحريك المرفق/الساعد | عدم القدرة على الثني، البسط، الكب، أو البسط بشكل كامل. | فقدان السلامة الهيكلية للمفصل، ألم شديد. |
| ألم عند لمس المرفق | حساسية شديدة عند الضغط الخفيف على المنطقة. | التهاب محلي، كسر موضعي. |
| خدر أو وخز أو ضعف في اليد/الأصابع | شعور بالتنميل، الوخز، أو فقدان القوة في أجزاء من اليد. | إصابة عصبية (العصب الزندي، المتوسط، الكعبري). |
| برودة أو شحوب في اليد/الأصابع | اليد تبدو باردة وتفقد لونها الطبيعي، وقد يكون النبض ضعيفًا أو غائبًا. | إصابة وعائية خطيرة (الشريان العضدي). |
| سماع صوت فرقعة أو طقطقة | صوت مسموع لحظة الإصابة. | لحظة حدوث الكسر. |
في حال ظهور أي من هذه الأعراض، خاصة الأعراض العصبية أو الوعائية، يجب مراجعة الأستاذ الدكتور محمد هطيف فورًا. إن تقييمه السريع والدقيق ضروري لتشخيص الحالة بشكل صحيح وبدء العلاج المناسب لتقليل المخاطر والمضاعفات.
التشخيص الدقيق: الركيزة الأساسية للعلاج الفعال
يعتمد العلاج الناجح لكسر المرفق بشكل أساسي على التشخيص الدقيق والشامل. يتبع الأستاذ الدكتور محمد هطيف منهجية متكاملة لتقييم كل حالة، مستفيدًا من خبرته العميقة وأحدث التقنيات التشخيصية لضمان فهم كامل لطبيعة الإصابة.
-
الفحص السريري الشامل:
- التاريخ المرضي: يبدأ الدكتور هطيف بسؤال مفصل عن كيفية حدوث الإصابة (آلية الصدمة)، والأعراض التي يشعر بها المريض، وتاريخه الطبي السابق، والأدوية التي يتناولها.
- المعاينة (Inspection): يتم فحص المرفق بحثًا عن أي تشوه واضح، تورم، كدمات، أو جروح (في حالة الكسر المفتوح).
- الجس (Palpation): يقوم الدكتور هطيف بلمس المرفق بعناية لتحديد نقاط الألم، ومواقع النزيف، والبحث عن أي قطع عظمية متحركة.
- تقييم الحركة (Range of Motion): يتم تقييم قدرة المريض على تحريك المرفق (الثني، البسط، الكب، البسط) بحذر لتجنب تفاقم الألم.
- التقييم العصبي الوعائي (Neurovascular Assessment): هذا الجانب بالغ الأهمية. يقوم الدكتور هطيف بفحص وظيفة الأعصاب الرئيسية في الذراع (العصب الزندي، المتوسط، الكعبري) عن طريق تقييم الإحساس والحركة في اليد والأصابع. كما يتم فحص الدورة الدموية عن طريق جس النبض الشرياني (الشريان الكعبري والزندي) وملاحظة لون ودرجة حرارة اليد. أي علامة على ضعف الأعصاب أو الأوعية الدموية تتطلب تدخلاً طارئًا.
-
التصوير التشخيصي:
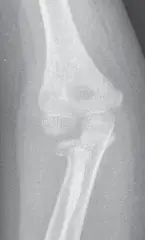
- الأشعة السينية (X-rays): هي الخطوة الأولى والأساسية. تؤخذ صور متعددة (أمامية خلفية، جانبية، مائلة) للمرفق لتقييم الكسر، تحديد موقعه، مدى الإزاحة، والتفتت. يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في قراءة الأشعة السينية الدقيقة لتحديد أدق تفاصيل الكسر.
- الأشعة المقطعية (CT Scan): في حالات الكسور المعقدة، خاصة تلك التي تمتد إلى داخل المفصل (الكسور المفصلية) أو الكسور المتفتتة، تُعد الأشعة المقطعية ضرورية. توفر صورًا ثلاثية الأبعاد تفصيلية تساعد في فهم هندسة الكسر وتخطيط الجراحة بدقة فائقة. يستخدم الدكتور هطيف هذه التقنية لتحديد وضع القطع العظمية الصغيرة والعلاقات التشريحية المعقدة.
- الرنين المغناطيسي (MRI): نادرًا ما يستخدم لتشخيص الكسر العظمي نفسه، ولكنه مفيد لتقييم إصابات الأنسجة الرخوة المصاحبة، مثل تمزق الأربطة، إصابات الغضاريف، أو الأضرار العصبية التي قد لا تظهر في الأشعة السينية أو المقطعية.
- تصوير الأوعية الدموية (Angiography): في حالة الاشتباه بإصابة الشريان العضدي، قد تكون هناك حاجة لتصوير الأوعية الدموية لتحديد موقع ومدى الإصابة الوعائية.
من خلال هذه المنهجية التشخيصية الصارمة، يتمكن الأستاذ الدكتور محمد هطيف من بناء صورة واضحة وشاملة لكسر المرفق، مما يسمح له باتخاذ القرارات العلاجية الأكثر دقة وفعالية، سواء كان ذلك علاجًا تحفظيًا أو تدخلاً جراحيًا باستخدام تقنياته المتقدمة مثل المناظير 4K والجراحة المجهرية.
خيارات العلاج لكسور المرفق: نهج متكامل
يعتمد اختيار أفضل خطة علاجية لكسر المرفق على عدة عوامل، بما في ذلك نوع الكسر وموقعه، مدى الإزاحة والتفتت، وجود إصابات عصبية أو وعائية مصاحبة، عمر المريض وصحته العامة، ومستوى نشاطه. يتبع الأستاذ الدكتور محمد هطيف نهجًا شخصيًا ومدروسًا بعناية، يجمع بين أحدث المعارف الطبية والخبرة السريرية المكتسبة على مدار أكثر من عقدين.
1. العلاج التحفظي (Conservative Management)
يُعتبر العلاج التحفظي الخيار الأول للكسور غير المزاحة والمستقرة، أو في حالات معينة لا تسمح فيها الحالة الصحية العامة للمريض بالتدخل الجراحي. يهدف هذا العلاج إلى تثبيت الكسر للسماح له بالشفاء بشكل طبيعي، مع التحكم في الألم والتورم.
-
الراحة، الثلج، الضغط، الرفع (RICE):
مبادئ أساسية فور الإصابة للتحكم في التورم والألم.
- الراحة: تجنب أي حركة أو ضغط على المرفق المصاب.
- الثلج: تطبيق كمادات باردة على المنطقة المصابة لتقليل التورم والألم.
- الضغط: استخدام ضمادة مرنة حول المرفق للمساعدة في تقليل التورم (مع الحذر لتجنب تقييد الدورة الدموية).
- الرفع: إبقاء الذراع مرفوعة فوق مستوى القلب للمساعدة في تصريف السوائل وتقليل التورم.
-
التثبيت (Immobilization):
- الجبائر (Splints): تُستخدم غالبًا في البداية لتثبيت المرفق والسماح بالتورم قبل وضع الجبيرة الكاملة.
- الجبس (Casts): يُستخدم لتثبيت الكسر بشكل كامل، غالبًا لمدة تتراوح بين 3 إلى 6 أسابيع، حسب نوع الكسر ومعدل شفائه. يتم تعديل وضع الجبس للحفاظ على وظيفة العصب والوعاء الدموي.
- الدعامات (Braces): قد تُستخدم دعامات خاصة بعد إزالة الجبس للسماح ببعض الحركة المحكومة مع الحفاظ على الثبات.
-
إدارة الألم:
- المسكنات غير الستيرويدية المضادة للالتهاب (NSAIDs): مثل الإيبوبروفين والنابروكسين لتخفيف الألم وتقليل الالتهاب.
- مسكنات الألم الأفيونية الخفيفة: قد تُوصف لفترة قصيرة في حالة الألم الشديد.
- المتابعة الدورية: يتم إجراء فحوصات بالأشعة السينية بشكل منتظم لمراقبة مدى التئام الكسر والتأكد من عدم حدوث أي إزاحة.
2. العلاج الجراحي (Surgical Management)
يُصبح التدخل الجراحي ضروريًا في العديد من حالات كسور المرفق، خاصةً عندما تكون القطع العظمية مزاحة بشكل كبير، أو يكون الكسر مفتوحًا، أو يمتد إلى داخل المفصل، أو يكون مصحوبًا بإصابة في الأعصاب أو الأوعية الدموية. يهدف العلاج الجراحي إلى استعادة المحاذاة التشريحية الدقيقة للعظام، وتثبيتها بشكل آمن للسماح بالشفاء الأمثل، واستعادة وظيفة المرفق.
-
رد الكسر المفتوح والتثبيت الداخلي (Open Reduction Internal Fixation - ORIF):
هذه هي الطريقة الجراحية الأكثر شيوعًا. يقوم الجراح بعمل شق جراحي للوصول إلى العظم المكسور، ثم يقوم برد القطع العظمية إلى وضعها التشريحي الصحيح (Reduction)، وتثبيتها باستخدام ألواح معدنية (Plates)، ومسامير (Screws)، أو أسلاك (Wires) خاصة مصنوعة من التيتانيوم أو الفولاذ المقاوم للصدأ. يضمن الأستاذ الدكتور محمد هطيف الدقة المتناهية في هذا الإجراء، لتقليل المخاطر وتحقيق أفضل النتائج. -
التثبيت الخارجي (External Fixation):
في بعض الحالات المعقدة، مثل الكسور المفتوحة بشدة، أو الكسور المتفتتة جدًا، أو عندما تكون الأنسجة الرخوة حول المرفق متضررة بشكل كبير ولا يمكن إجراء تثبيت داخلي مباشر، قد يُستخدم التثبيت الخارجي. يتضمن هذا الإجراء إدخال دبابيس معدنية في العظام حول الكسر وتثبيتها بإطار خارجي لتوفير الاستقرار. -
استبدال المفصل (Arthroplasty - Elbow Replacement):
في حالات نادرة جدًا من الكسور الشديدة التفتت وغير القابلة للإصلاح، خاصة عند كبار السن، أو في حالات فشل العلاجات الأخرى، قد يكون استبدال مفصل المرفق بالكامل أو جزء منه خيارًا مطروحًا. يستخدم الأستاذ الدكتور محمد هطيف هذه التقنية المتقدمة بحرفية عالية لاستعادة وظيفة المرفق وتخفيف الألم. -
تنظير المفاصل (Arthroscopy):
على الرغم من أنه ليس شائعًا لكسور المرفق الأولية بقدر المفاصل الأخرى، إلا أنه يمكن استخدامه في بعض الحالات المحددة لتقييم مدى الضرر داخل المفصل، إزالة الشظايا العظمية الصغيرة، أو حتى للمساعدة في إجراء بعض أنواع التثبيت الداخلي. يتميز الدكتور هطيف بمهارته في استخدام مناظير المفاصل بتقنية 4K لتقديم رؤية واضحة ودقيقة للمفصل، مما يقلل من الغزو الجراحي ويساهم في سرعة التعافي.
دور الأستاذ الدكتور محمد هطيف في الجراحة المتقدمة:
يُعد الأستاذ الدكتور محمد هطيف رائدًا في جراحة العظام في اليمن والمنطقة، وتتجلى خبرته في علاج كسور المرفق من خلال:
- الخبرة المتراكمة: أكثر من 20 عامًا من الخبرة في التعامل مع أصعب حالات كسور المرفق، مما يمنحه فهمًا عميقًا لجميع السيناريوهات المحتملة.
- التقنيات الحديثة: يستخدم الجراحة المجهرية (Microsurgery) لإصلاح الأعصاب والأوعية الدموية الدقيقة، ومناظير المفاصل 4K (Arthroscopy 4K) للتشخيص والعلاج بأقل تدخل جراحي، وجراحة استبدال المفاصل (Arthroplasty) للحالات المتقدمة.
- الدقة المتناهية: تتميز جراحته بالدقة العالية، مما يقلل من مخاطر المضاعفات مثل عدم الالتئام أو سوء الالتئام، ويضمن استعادة المحاذاة التشريحية الأمثل.
- النزاهة الطبية: يلتزم الدكتور هطيف بالنزاهة المطلقة، حيث يقدم للمرضى أفضل الخيارات العلاجية بناءً على حالتهم الفعلية، ويشرح المخاطر والفوائد بشفافية تامة.
- سلامة المريض أولاً: يضع سلامة المريض وتعافيه على رأس أولوياته، مع التركيز على تقليل الألم وتسريع عملية الشفاء.
جدول 2: مقارنة بين العلاج التحفظي والجراحي لكسور المرفق
| الميزة/الجانب | العلاج التحفظي (غير الجراحي) | العلاج الجراحي |
|---|---|---|
| دواعي الاستخدام الرئيسية | كسور غير مزاحة، مستقرة، غير مفصلية. | كسور مزاحة، مفتوحة، مفصلية، متفتتة، مع إصابة عصبية/وعائية. |
| وقت التعافي الأولي | عادةً أطول بسبب التثبيت المستمر، يختلف حسب الكسر. | أسرع في استعادة الثبات، ولكن يتطلب فترة شفاء جراحي. |
| مستوى الألم الأولي | قد يستمر الألم لفترة أطول بسبب عدم الثبات التام. | يمكن أن يكون أكثر شدة بعد الجراحة مباشرة، لكنه يتحسن. |
| مخاطر المضاعفات | تصلب المفصل، سوء الالتئام (في حالات الإزاحة الثانوية). | عدوى، تلف الأعصاب/الأوعية، عدم التئام، تصلب المفصل. |
| النتائج الوظيفية المحتملة | قد تكون مقبولة للكسور البسيطة، ولكن قد تؤدي إلى تصلب. | استعادة أفضل للمحاذاة والوظيفة، تقليل خطر التصلب. |
| التكلفة | أقل تكلفة (زيارات طبيب، جبيرة، أدوية). | أعلى تكلفة (رسوم جراح، مستشفى، تخدير، أدوات). |
| فترة العلاج الطبيعي | غالبًا ما تبدأ متأخرة للحفاظ على تثبيت الكسر. | تبدأ عادةً في وقت مبكر بعد الجراحة لتحسين الحركة. |
| الإقامة في المستشفى | لا تتطلب عادة إقامة في المستشفى. | تتطلب عادة إقامة في المستشفى ليوم واحد أو أكثر. |
باستخدام هذه المعلومات والخبرة، يختار الدكتور هطيف الخطة العلاجية التي تضمن أفضل النتائج طويلة الأمد لكل مريض.
خطوات العملية الجراحية لكسر المرفق (رد الكسر المفتوح والتثبيت الداخلي - ORIF كمثال)
تُعد جراحة رد الكسر المفتوح والتثبيت الداخلي (ORIF) من الإجراءات الشائعة لكسور المرفق المعقدة أو المزاحة. يقوم الأستاذ الدكتور محمد هطيف بتنفيذ هذه الجراحة بدقة وحرفية عالية لضمان أفضل النتائج. إليك الخطوات الأساسية للعملية:
-
التقييم قبل الجراحة والتحضير:
- التقييم الشامل: يراجع الدكتور هطيف جميع الفحوصات التصويرية (الأشعة السينية، الأشعة المقطعية) ويناقش خطة الجراحة بالتفصيل مع المريض وعائلته.
- تخدير: يتم إعطاء المريض تخديرًا عامًا لضمان الراحة الكاملة وعدم الشعور بالألم أثناء الجراحة، وقد يُستخدم تخدير موضعي إضافي لتخفيف الألم بعد الجراحة.
- التعقيم: يتم تنظيف منطقة الجراحة وتطهيرها بشكل صارم لمنع العدوى، ويتم تغطية المنطقة بشاش معقم.
- دعامة الذراع: تُستخدم دعامة خاصة لتثبيت الذراع في وضع معين وتسهيل الوصول إلى المرفق.
- عاصبة (Tourniquet): قد تُطبق عاصبة على الذراع العلوية لتقليل النزيف أثناء الجراحة، مما يوفر رؤية أوضح لموقع الكسر.
-
الشق الجراحي والوصول إلى الكسر:
- يقوم الدكتور هطيف بعمل شق جراحي دقيق في الجلد فوق منطقة الكسر. يتم اختيار موقع وحجم الشق بعناية لتقليل الأضرار التي تلحق بالأنسجة الرخوة والأعصاب والأوعية الدموية، مع توفير وصول كافٍ للكسر.
- تُفصل العضلات والأنسجة الرخوة برفق للوصول إلى العظم المكسور، مع الحفاظ على سلامتها قدر الإمكان. في حالات الكسور القريبة من الأعصاب الرئيسية (مثل العصب الزندي)، قد يقوم الدكتور هطيف بتحديد مكان العصب وعزله وحمايته بشكل مؤقت لمنع أي إصابة.
-
رد الكسر (Reduction):
- هذه هي الخطوة الأكثر أهمية. يقوم الدكتور هطيف بعناية فائقة بإعادة قطع العظم المكسورة إلى وضعها التشريحي الطبيعي الدقيق، مستعينًا بالتشريح العظمي الطبيعي وبالصور الشعاعية الملتقطة أثناء الجراحة (fluoroscopy) للتأكد من المحاذاة الصحيحة.
- في بعض الحالات، قد تتطلب هذه الخطوة استخدام أدوات خاصة لتحريك القطع العظمية بدقة.
-
التثبيت الداخلي (Internal Fixation):
- بمجرد إعادة وضع العظام بشكل صحيح، يقوم الدكتور هطيف بتثبيتها باستخدام أدوات تثبيت داخلية. غالبًا ما تتضمن هذه الأدوات ألواحًا معدنية ومسامير.
- يتم تحديد نوع وحجم اللوحات والمسامير بناءً على نوع الكسر، حجم العظم، وميكانيكا مفصل المرفق. يتم تثبيت هذه الأدوات بإحكام لضمان ثبات الكسر ودعمه أثناء عملية الشفاء.
- يُعد اختيار الأدوات والموقع الدقيق للمسامير أمرًا بالغ الأهمية لتجنب تضرر الأنسجة المحيطة ولضمان أقصى قدر من الثبات.
-
اختبار الثبات والتحقق من الوظيفة:
- بعد التثبيت، يقوم الدكتور هطيف بتحريك المرفق برفق للتأكد من ثبات الكسر، وتقييم نطاق حركة المفصل، والتحقق من عدم وجود أي احتكاك أو قيود.
- تُؤخذ صور أشعة سينية نهائية أثناء الجراحة للتأكد من صحة وضع التثبيت والمحاذاة.
-
إغلاق الجرح:
- بعد التأكد من استقرار الكسر، يتم إعادة الأنسجة الرخوة والعضلات إلى مكانها.
- يتم إغلاق الجرح بطبقات، مع استخدام الغرز الجراحية التي تذوب أو التي تحتاج إلى إزالة لاحقًا.
- يتم وضع ضمادة معقمة وقد تُوضع جبيرة أو دعامة للحفاظ على تثبيت المرفق في الوضع الصحيح بعد الجراحة.
طوال العملية، يركز الأستاذ الدكتور محمد هطيف على الدقة المتناهية، واستخدام أحدث التقنيات، واتخاذ القرارات المستنيرة لضمان أفضل النتائج الجراحية، وتقليل الألم بعد العملية، وتسريع التعافي. خبرته الواسعة ومعرفته العميقة بالتشريح تجعل جراحته تتميز بالاحترافية العالية والأمان.
إعادة التأهيل والعلاج الطبيعي بعد كسر المرفق: استعادة كامل الوظيفة
إن العلاج الجراحي لكسر المرفق هو مجرد نصف المعادلة؛ فالنصف الآخر، الذي لا يقل أهمية، هو برنامج إعادة التأهيل والعلاج الطبيعي الشامل. يدرك الأستاذ الدكتور محمد هطيف أن نجاح الجراحة يتوقف بشكل كبير على التزام المريض ببرنامج تأهيلي دقيق وموجه. الهدف الأسمى هو استعادة كامل نطاق حركة المرفق وقوته ووظيفته، مع تقليل خطر التصلب أو المضاعفات طويلة الأمد.
يبدأ برنامج إعادة التأهيل عادةً بعد فترة قصيرة من الجراحة أو التثبيت غير الجراحي، ويكون تحت إشراف أخصائي علاج طبيعي مؤهل، مع المتابعة الدورية من قبل الدكتور هطيف.
مراحل إعادة التأهيل:
-
المرحلة الأولى: الحماية المبكرة (الأسابيع 0-6)
- الأهداف: السيطرة على الألم والتورم، حماية الكسر الملتئم، بدء الحركة اللطيفة.
-
الإجراءات:
- التثبيت: الحفاظ على الجبيرة أو الدعامة وفقًا لتوجيهات الدكتور هطيف.
- إدارة الألم والتورم: استخدام الثلج، الرفع، والمسكنات.
- تمارين حركة سلبية أو مساعدة: قد تبدأ تمارين لطيفة جدًا للحفاظ على مرونة المفاصل المجاورة (الكتف والرسغ والأصابع)، وفي بعض الحالات يتم السماح بحركة سلبية للمرفق (يقوم المعالج بتحريك المرفق دون استخدام المريض لعضلاته).
- تمارين التقلصات متساوية القياس (Isometric Exercises): شد العضلات حول المرفق دون تحريك المفصل، للمساعدة في الحفاظ على قوة العضلات.
- توعية المريض: توجيه المريض حول كيفية حماية المرفق وتجنب الحركات التي قد تعرض الكسر للخطر.
-
المرحلة الثانية: استعادة الحركة والقوة (الأسابيع 6-12)
- الأهداف: زيادة نطاق الحركة النشط، بدء استعادة قوة العضلات.
-
الإجراءات:
- تمارين نطاق الحركة النشطة (Active Range of Motion - AROM): يبدأ المريض في تحريك المرفق بنفسه لزيادة الثني، البسط، الكب، والبسط.
- تمارين تقوية خفيفة: استخدام أوزان خفيفة أو أشرطة مقاومة لتقوية عضلات الذراع والساعد.
- التمارين الوظيفية: بدء دمج حركات المرفق في الأنشطة اليومية البسيطة.
- العلاج اليدوي: قد يقوم المعالج الطبيعي بإجراء تقنيات يدوية لتعبئة المفصل وتحسين المرونة.
-
المرحلة الثالثة: استعادة الوظيفة الكاملة والعودة للنشاط (الأسابيع 12 فما فوق)
- الأهداف: استعادة القوة والقدرة على التحمل الكاملة، العودة إلى الأنشطة الرياضية والمهنية.
-
الإجراءات:
- تمارين تقوية متقدمة: زيادة مقاومة الأوزان والتمارين.
- تمارين تحمل (Endurance Exercises): لزيادة قدرة العضلات على العمل لفترات أطول.
- تمارين خاصة بالرياضة أو المهنة (Sport/Work-Specific Drills): محاكاة الحركات المطلوبة في الرياضة أو العمل لضمان العودة الآمنة والفعالة.
- تمارين التوازن والتنسيق: لتحسين التحكم في الذراع بالكامل.
- المرونة: الحفاظ على نطاق حركة جيد من خلال تمارين الإطالة.
أهمية دور أخصائي العلاج الطبيعي:
يعمل أخصائي العلاج الطبيعي بشكل وثيق مع المريض لتصميم برنامج تأهيلي فردي، ومراقبة التقدم، وتعديل التمارين حسب الحاجة. إنه يوفر التوجيه والدعم لضمان أن المريض يؤدي التمارين بشكل صحيح وآمن.
التحديات المحتملة أثناء التأهيل:
- تصلب المرفق (Stiffness): من المضاعفات الشائعة، ويمكن أن يكون مزعجًا. التزام المريض بالتمارين مهم لتقليل هذا الخطر.
- تشكل عظم غير طبيعي (Heterotopic Ossification): نمو عظم في الأنسجة الرخوة حول المرفق، مما قد يحد من الحركة.
- مشاكل الأعصاب: قد تحتاج إصابات الأعصاب الأولية أو الثانوية إلى علاج خاص.
يُولي الأستاذ الدكتور محمد هطيف اهتمامًا كبيرًا لمرحلة إعادة التأهيل، ويقدم متابعة دورية للمرضى، ويوجههم إلى أفضل أخصائيي العلاج الطبيعي الموثوق بهم، لضمان استمرارية الرعاية وتحقيق الشفاء الكامل. إن رؤيته الشاملة للعلاج من التشخيص إلى التعافي الكامل هي ما يميزه كخبير حقيقي في جراحة العظام.
مضاعفات كسر المرفق المحتملة وكيفية الوقاية منها
على الرغم من التقدم في تقنيات التشخيص والعلاج، يمكن أن تنشأ بعض المضاعفات بعد كسر المرفق، خاصة إذا لم يتم التعامل معه بشكل صحيح أو في الوقت المناسب. خبرة الأستاذ الدكتور محمد هطيف تقلل بشكل كبير من هذه المخاطر من خلال التشخيص الدقيق والجراحة المتقنة والرعاية الشاملة.
المضاعفات المبكرة (خلال الأسابيع الأولى):
-
إصابة الأعصاب والأوعية الدموية:
- الوصف: بسبب القرب التشريحي، يمكن أن يؤدي الكسر أو إزاحة العظام إلى تلف الأعصاب (خاصة العصب الزندي والمتوسط) أو الأوعية الدموية (الشريان العضدي).
- الوقاية: التقييم العصبي الوعائي الفوري والدقيق عند الإصابة، والرد الجراحي الطارئ في حالة الاشتباه بالإصابة الوعائية أو العصبية، مع حماية الأعصاب أثناء الجراحة (منهج الدكتور هطيف).
-
متلازمة الحيز (Compartment Syndrome):
- الوصف: حالة طارئة تحدث عندما يتراكم التورم والنزيف داخل حيز عضلي مغلق، مما يضغط على الأعصاب والأوعية الدموية ويسبب ألمًا شديدًا وضعفًا في العضلات. قد يؤدي إلى تلف دائم إذا لم يُعالج بسرعة.
- الوقاية: المراقبة الدقيقة للتورم والألم بعد الإصابة والجراحة، وإزالة الضمادات الضيقة، وقد تتطلب بضع اللفافة (Fasciotomy) جراحيًا في الحالات الشديدة.
-
العدوى (Infection):
- الوصف: خاصة في الكسور المفتوحة، حيث يخترق العظم الجلد.
- الوقاية: تنظيف الجرح الجراحي أو الكسر المفتوح بشكل صارم، استخدام المضادات الحيوية الوقائية، والحفاظ على بيئة جراحية معقمة (ممارسات الدكتور هطيف).
-
تخثر الأوردة العميقة (Deep Vein Thrombosis - DVT):
- الوصف: تشكل جلطة دموية في وريد عميق، عادة في الساق، ولكن يمكن أن تحدث في الذراع.
- الوقاية: التشجيع على الحركة المبكرة للمفاصل البعيدة، وفي بعض الحالات، استخدام أدوية مضادة للتخثر.
المضاعفات المتأخرة (خلال أشهر أو سنوات):
-
تصلب المرفق (Elbow Stiffness):
- الوصف: فقدان نطاق الحركة الطبيعي للمرفق، وهو من أكثر المضاعفات شيوعًا.
- الوقاية: العلاج الطبيعي المبكر والمكثف بعد الشفاء الأولي، مع توجيهات الأستاذ الدكتور محمد هطيف، وقد تتطلب في بعض الحالات النادرة التدخل الجراحي لإزالة الندبات أو الأنسجة المتصلبة (تحرير المرفق).
-
عدم الالتئام (Nonunion) أو سوء الالتئام (Malunion):
-
الوصف:
- عدم الالتئام: فشل العظم في الالتئام بعد فترة كافية.
- سوء الالتئام: يلتئم العظم ولكن في وضع غير صحيح، مما يؤدي إلى تشوه أو ضعف وظيفي.
- الوقاية: التشخيص الدقيق والتثبيت الجراحي السليم، والمتابعة الدورية بالأشعة، ومعالجة العوامل التي تؤثر على الشفاء (مثل التغذية). خبرة الدكتور هطيف في التثبيت تمنع هذه المضاعفات.
-
الوصف:
-
تشكل العظم المغاير (Heterotopic Ossification - HO):
- الوصف: نمو عظم جديد في الأنسجة الرخوة (مثل العضلات أو الأربطة) حول المرفق، مما يحد من الحركة.
- الوقاية: قد يُوصف العلاج الإشعاعي الوقائي أو بعض الأدوية، بالإضافة إلى العلاج الطبيعي المبكر.
-
التهاب المفاصل ما بعد الصدمة (Post-Traumatic Arthritis):
- الوصف: تآكل غضروف المفصل نتيجة الكسر المفصلي الأولي أو سوء الالتئام.
- الوقاية: استعادة السطح المفصلي بدقة جراحية متناهية (حرفية الأستاذ الدكتور محمد هطيف)، والعلاج الطبيعي للحفاظ على حركة المفصل.
-
الألم المزمن:
- الوصف: استمرار الألم بعد شفاء الكسر، قد يكون بسبب تلف الأعصاب، أو التهاب المفاصل، أو تصلب المفصل.
- الوقاية: العلاج الفعال للإصابة الأولية، وإدارة الألم بشكل جيد، والعلاج الطبيعي.
يؤكد الأستاذ الدكتور محمد هطيف دائمًا على أن الوقاية خير من العلاج. من خلال خبرته الطويلة والنهج الشامل، يسعى جاهدًا لتحديد وتجنب هذه المضاعفات، وتقديم أفضل النتائج الممكنة لمرضاه.
قصص نجاح واقعية: بصمة الأستاذ الدكتور محمد هطيف
تتجسد براعة الأستاذ الدكتور محمد هطيف ليس فقط في خبرته الأكاديمية ومهارته الجراحية، بل أيضًا في قصص النجاح المتعددة لمرضاه الذين استعادوا كامل وظيفة أذرعهم ومفاصلهم بعد كسور معقدة. هذه القصص ليست مجرد أرقام، بل هي شهادات حية على التزامه بالتميز والرحمة.
قصة الأستاذ "يوسف" (كسر مفصلي معقد في المرفق):
كان الأستاذ يوسف، في الخمسينات من عمره، قد تعرض لسقوط عنيف أدى إلى كسر متفتت ومعقد في لقمتي عظم العضد، امتد إلى داخل مفصل المرفق، مما جعله يعاني من ألم لا يطاق وعدم قدرة تامة على تحريك ذراعه. تردد على عدة أطباء، لكنه تلقى نصائح متباينة، وتوقع البعض أن يفقد جزءًا كبيرًا من وظيفة مرفقه.
عندما استشار الأستاذ الدكتور محمد هطيف، وجد فيه الطمأنينة والخبرة التي كان يبحث عنها. بعد تشخيص دقيق باستخدام الأشعة المقطعية ثلاثية الأبعاد، شرح الدكتور هطيف ليوسف خطة جراحية مفصلة. أجرى الدكتور هطيف عملية جراحية دقيقة لرد الكسر المفتوح والتثبيت الداخلي (ORIF) باستخدام ألواح ومسامير متعددة، مستخدمًا جراحة مجهرية لضمان استعادة السطح المفصلي بدقة متناهية. كانت العملية معقدة، لكن بفضل مهارة الدكتور هطيف، تم تثبيت القطع العظمية بشكل مثالي.
بعد الجراحة، تابع الأستاذ يوسف برنامجًا مكثفًا لإعادة التأهيل. اليوم، يتمتع يوسف بنطاق حركة شبه كامل في مرفقه، وعاد إلى عمله كمعلم، قادرًا على الكتابة والتعامل مع طلابه دون أي قيود. يقول يوسف: "لقد أعاد لي الدكتور هطيف ذراعي وحياتي. دقة عمله لا توصف، وضميره المهني هو الأفضل."
قصة الطفل "علي" (كسر فوق اللقمتين مع إصابة وعائية محتملة):
علي، طفل في السادسة من عمره، تعرض لحادث سقوط أثناء اللعب، نتج عنه كسر فوق اللقمتين في العضد الأيسر. كانت الحالة مقلقة للغاية بسبب الاشتباه في إصابة الشريان العضدي، حيث بدت يده باردة وشاحبة. أُحضر علي فورًا إلى عيادة الأستاذ الدكتور محمد هطيف.
أدرك الدكتور هطيف خطورة الوضع، وأجرى تقييمًا عصبيًا وعائيًا فوريًا. اتخذ قرارًا بالتدخل الجراحي الطارئ. قام الدكتور هطيف بعملية رد الكسر وإعادة محاذاة العظم بدقة عالية، ثم قام بتثبيت الكسر باستخدام أسلاك Kirschner بطريقة تسمح بالتعافي السريع مع أقل تدخل. الأهم من ذلك، قام بمراقبة الشريان العضدي عن كثب أثناء العملية، وتأكد من استعادة تدفق الدم بشكل كامل بعد رد الكسر.
بعد فترة قصيرة من الجراحة والعناية اللاحقة، بدأ علي برنامجه التأهيلي تحت إشراف الدكتور هطيف وفريق العلاج الطبيعي. في غضون بضعة أشهر، كان علي يركض ويلعب وكأن شيئًا لم يكن. والده يعبر عن امتنانه العميق: "كنا خائفين جدًا على يد علي. لكن بفضل الله ثم خبرة الدكتور هطيف وسرعة تصرفه، أنقذ يد طفلي ووظيفته. إنه أستاذ بمعنى الكلمة."
قصة السيدة "فاطمة" (كسر رأس الكعبرة بعد هشاشة العظام):
كانت السيدة فاطمة، 70 عامًا، تعاني من هشاشة العظام وتعرضت لسقوط بسيط في المنزل، نتج عنه كسر رأس الكعبرة المتفتت. نصحها البعض بأن الجراحة قد تكون محفوفة بالمخاطر في سنها.
لكن الأستاذ الدكتور محمد هطيف، بعد دراسة متأنية لحالتها الصحية والعظمية، قرر أن الجراحة هي الخيار الأفضل لاستعادة وظيفة المرفق وتخفيف الألم. أجرى الدكتور هطيف عملية جراحية باستخدام أحدث تقنيات التثبيت الداخلي التي تناسب العظام الهشة. كان تركيزه على تثبيت دقيق يسمح بالحركة المبكرة لتجنب التصلب.
بعد الجراحة، التزمت السيدة فاطمة ببرنامج العلاج الطبيعي المخصص لها. وبعد بضعة أشهر، استعادت قدرتها على أداء الأنشطة اليومية، وتمكنت من رفع يديها والاعتناء بنفسها دون مساعدة. تقول فاطمة بابتسامة: "لم أكن أظن أنني سأعود إلى طبيعتي. الدكتور هطيف ليس فقط جراحًا ماهرًا، بل هو إنسان حريص على مرضاه، ويهتم بأدق التفاصيل."
هذه القصص ليست إلا أمثلة قليلة من مئات الحالات التي تلقى فيها المرضى الشفاء التام والعناية الفائقة على يد الأستاذ الدكتور محمد هطيف. إن الجمع بين معرفته الواسعة، استخدامه للتقنيات الحديثة، والتزامه بالنزاهة الطبية يجعله بالفعل الخيار الأول والأمثل في جراحة العظام في المنطقة.
الأسئلة الشائعة حول كسور المرفق (FAQ)
مع تعقيد كسور المرفق وتأثيرها الكبير على الحياة اليومية، غالبًا ما تكون لدى المرضى العديد من الأسئلة. هنا يجيب الأستاذ الدكتور محمد هطيف على أبرز الاستفسارات لتقديم معلومات واضحة وموثوقة.
1. هل يجب أن أرى طبيبًا على الفور بعد إصابة المرفق؟
ج:
نعم، بشكل قاطع. أي ألم شديد، تورم، تشوه، أو عدم قدرة على تحريك المرفق بعد إصابة يتطلب تقييمًا فوريًا من جراح عظام. التأخير في التشخيص والعلاج قد يؤدي إلى مضاعفات خطيرة مثل تلف الأعصاب أو الأوعية الدموية، أو سوء الالتئام، مما يعقد العلاج ويؤثر على النتائج طويلة الأمد. الأستاذ الدكتور محمد هطيف يؤكد على أهمية التدخل المبكر.
2. ما هي المدة التي يستغرقها التعافي من كسر المرفق؟
ج:
تختلف مدة التعافي بشكل كبير اعتمادًا على نوع الكسر، شدته، ما إذا كان قد خضع لعملية جراحية أم لا، وعمر المريض وصحته العامة، ومدى التزامه بالعلاج الطبيعي. بشكل عام، قد يستغرق شفاء العظم الأولي من 6 إلى 12 أسبوعًا، ولكن استعادة كامل نطاق الحركة والقوة قد تستغرق من 6 أشهر إلى سنة كاملة أو أكثر.
3. هل سأعود إلى كامل وظيفة مرفقي بعد الكسر؟
ج:
في معظم الحالات، ومع التشخيص والعلاج المناسبين (خاصة مع خبرة جراح مثل الأستاذ الدكتور محمد هطيف) وبرنامج تأهيلي شامل، يمكن للمرضى استعادة جزء كبير أو كامل من وظيفة المرفق. ومع ذلك، قد يعاني بعض المرضى من بعض التصلب المتبقي أو الألم الخفيف، خاصة في الكسور المعقدة أو المفصلية.
4. ما هي أعراض تلف الأعصاب بعد كسر المرفق؟
ج:
أعراض تلف الأعصاب تشمل الخدر، الوخز (التنميل)، الشعور بالضعف في اليد أو الأصابع، أو عدم القدرة على تحريك أصابع معينة. يمكن أن يؤثر تلف العصب الزندي على الخنصر والبنصر، بينما يؤثر العصب المتوسط على الإبهام والسبابة والوسطى، وقد يؤثر العصب الكعبري على حركة الرسغ والأصابع. هذه الأعراض تتطلب تقييمًا عاجلاً.
5. هل يمكن أن يحدث كسر المرفق مرة أخرى؟
ج:
نعم، يمكن أن يحدث كسر المرفق مرة أخرى، خاصة إذا كانت هناك عوامل خطورة مثل هشاشة العظام، أو تكرار التعرض لإصابات مماثلة. من المهم اتباع نصائح الوقاية بعد التعافي، مثل تقوية العظام، وتحسين التوازن، واستخدام معدات الحماية عند ممارسة الرياضة.
6. ما هو الفرق بين الكسر والالتواء في المرفق؟
ج:
الكسر هو تمزق في العظم. الالتواء هو تمدد أو تمزق في الأربطة (الأنسجة التي تربط العظام ببعضها). على الرغم من أن الأعراض الأولية قد تكون متشابهة (ألم، تورم، صعوبة في الحركة)، إلا أن الكسر يتطلب علاجًا أكثر شمولاً وغالبًا ما يكون التثبيت ضروريًا. التشخيص الدقيق بالأشعة السينية ضروري للتمييز بينهما.
7. هل يمكن علاج كسر المرفق بدون جراحة دائمًا؟
ج:
لا، ليس دائمًا. الكسور غير المزاحة والمستقرة قد تُعالج تحفظيًا باستخدام الجبس أو الجبيرة. ومع ذلك، فإن الكسور المزاحة، المفتوحة، المفصلية، المتفتتة، أو تلك التي تسبب ضغطًا على الأعصاب أو الأوعية الدموية، تتطلب غالبًا تدخلاً جراحيًا لاستعادة المحاذاة الصحيحة وتثبيت العظم. يقوم الأستاذ الدكتور محمد هطيف بتقييم كل حالة بعناية لتحديد أفضل خيار علاجي.
8. متى يمكنني العودة إلى الرياضة بعد كسر المرفق؟
ج:
تختلف فترة العودة إلى الرياضة بشكل كبير. تتراوح عادةً من 3 إلى 6 أشهر أو أكثر، اعتمادًا على نوع الكسر والجراحة، ومدى تقدم إعادة التأهيل، ونوع الرياضة. الأستاذ الدكتور محمد هطيف سيقدم توجيهات محددة بناءً على مدى شفاء الكسر واستعادة القوة والوظيفة الكاملة. يجب أن تكون العودة تدريجية وتوجيهية لتجنب إعادة الإصابة.
9. ما هي أهمية العلاج الطبيعي بعد جراحة كسر المرفق؟
ج:
العلاج الطبيعي حيوي لنجاح أي عملية جراحية لكسر المرفق. يساعد على استعادة نطاق الحركة، بناء القوة العضلية، تقليل التصلب، وتحسين التنسيق. بدون العلاج الطبيعي، حتى الجراحة الناجحة قد تؤدي إلى تصلب مزمن ومحدودية في الوظيفة. الأستاذ الدكتور محمد هطيف يشدد على أهمية الالتزام الكامل ببرنامج التأهيل.
10. كيف أختار أفضل جراح عظام لكسر مرفقي؟
ج:
عند اختيار جراح عظام لكسر المرفق، ابحث عن الخبرة الواسعة في جراحة الأطراف العلوية، والتخصص في علاج كسور المرفق، واستخدام التقنيات الحديثة (مثل الجراحة المجهرية ومناظير المفاصل). الأستاذ الدكتور محمد هطيف يمتلك كل هذه المؤهلات، بالإضافة إلى كونه أستاذًا في جامعة صنعاء، مع أكثر من 20 عامًا من الخبرة، واعتماده على تقنيات مثل Arthroscopy 4K و Arthroplasty، والتزامه بالنزاهة الطبية. إنه يقدم نهجًا شاملاً يبدأ بالتشخيص الدقيق وينتهي بإعادة التأهيل الموجهة لضمان أفضل النتائج الممكنة للمرضى في اليمن والمنطقة.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك