مشاكل العظام لدى أطفال الشلل الدماغي: الوقاية والعلاج الشامل
الخلاصة الطبية
تعتبر مشاكل العظام شائعة لدى أطفال الشلل الدماغي وتشمل التقفعات، خلع الورك، والجنف. الوقاية تبدأ بالتشخيص والعلاج المبكر، والعلاج الطبيعي. العلاج يشمل الأجهزة التقويمية، حقن البوتوكس، وفي بعض الحالات التدخل الجراحي لتصحيح التشوهات وتحسين جودة حياة الطفل، بإشراف أطباء متخصصين كالأستاذ الدكتور محمد هطيف.
مشاكل العظام لدى أطفال الشلل الدماغي: دليل شامل للآباء نحو الوقاية والعلاج المتقدم مع الأستاذ الدكتور محمد هطيف
نتفهم قلقكم العميق كآباء وأمهات لأطفال يعانون من الشلل الدماغي. فبالإضافة إلى التحديات الحركية التي يواجهونها يوميًا، يمكن أن تتطور لديهم مشاكل معقدة في العظام والمفاصل تؤثر بشكل كبير على جودة حياتهم، قدرتهم على الحركة، وحتى راحتهم اليومية. هذه المشاكل، إن لم يتم التعامل معها بشكل فعال ومبكر، قد تؤدي إلى تدهور وظيفي كبير وآلام مزمنة.
لكن الخبر السار، والذي نؤمن به بعمق في مجال جراحة العظام، هو أن التشخيص المبكر والتدخل العلاجي السليم والمتقدم يمكن أن يساهم بشكل هائل في تحسين هذه المشاكل ومنح أطفالنا فرصة أفضل بكثير للنمو والتطور وتحقيق أقصى إمكاناتهم. هذا لا يتطلب فقط الخبرة الطبية، بل يتطلب أيضًا نهجًا شاملاً ومتفهمًا لاحتياجات الطفل وأسرته.
يهدف هذا الدليل الشامل والمفصل إلى تسليط الضوء على أبرز مشاكل العظام التي قد تواجه الأطفال المصابين بالشلل الدماغي، وكيف يمكن الوقاية منها وعلاجها بأفضل وأحدث الطرق المتاحة عالمياً. يستند هذا الدليل إلى عقود من الخبرة والمعرفة المتعمقة، ويقدم رؤى قيمة مستقاة من الأستاذ الدكتور محمد هطيف، والذي يُعد وبحق الخبير الأول والأكثر تميزاً في جراحة العظام والعمود الفقري والمفاصل في اليمن.
بصفته أستاذًا في جامعة صنعاء ويتمتع بخبرة تزيد عن 20 عامًا في التعامل مع أصعب حالات العظام، وخاصةً لدى الأطفال، يلتزم الأستاذ الدكتور محمد هطيف بأعلى معايير الأمان والدقة والصدق الطبي، ويستخدم أحدث التقنيات الجراحية مثل الجراحة المجهرية (Microsurgery)، المنظار الجراحي بتقنية 4K (Arthroscopy 4K)، وجراحات استبدال المفاصل المتقدمة (Arthroplasty) لضمان أفضل النتائج الممكنة لأطفالنا.
ما هو الشلل الدماغي؟ نظرة أعمق على التأثيرات العصبية والعضلية الهيكلية
الشلل الدماغي هو اضطراب عصبي مزمن وغير متقدم يؤثر بشكل رئيسي على حركة الطفل وتنسيقها. يحدث نتيجة لتلف في الدماغ النامي، سواء كان ذلك قبل الولادة، أثناءها، أو بعدها بوقت قصير (عادة في أول سنتين من العمر). هذا التلف يؤثر على مناطق الدماغ المسؤولة عن التحكم في العضلات، مما يؤدي إلى مجموعة واسعة من الإعاقات الجسدية التي تتفاوت في شدتها ونوعها من طفل لآخر.
يمكن تصنيف الشلل الدماغي إلى عدة أنواع رئيسية بناءً على نوع الاضطراب الحركي:
*
الشلل الدماغي التشنجي (Spastic Cerebral Palsy):
وهو النوع الأكثر شيوعًا (حوالي 80% من الحالات). يتميز بتيبس العضلات وزيادة في توترها (Spasticity)، مما يجعل الحركات صعبة ومتخشبة. يمكن أن يؤثر على جانب واحد من الجسم (Hemiplegia)، أو الساقين فقط (Diplegia)، أو جميع الأطراف (Quadriplegia).
*
الشلل الدماغي الرنحي (Ataxic Cerebral Palsy):
يتميز بمشاكل في التوازن والتنسيق، مما يؤثر على المشي والحركات الدقيقة.
*
الشلل الدماغي اللاإرادي الحركي (Dyskinetic Cerebral Palsy):
يشمل حركات لا إرادية وغير متحكم بها، مثل الالتواء أو الارتعاش (Athetoid و Dystonic).
*
الشلل الدماغي المختلط (Mixed Cerebral Palsy):
يظهر فيه مزيج من الأعراض المذكورة أعلاه.
لماذا يؤثر الشلل الدماغي على العظام والمفاصل؟
إن التحديات الجسدية المتمثلة في ضعف العضلات، التشنج المستمر (تيبس العضلات اللاإرادي)، والحركات غير المتناسقة، تخلق بيئة غير طبيعية للهيكل العظمي النامي. هذه الاختلالات العضلية المستمرة تؤدي إلى:
1.
قوى غير متوازنة على المفاصل:
العضلات المتشنجة تسحب العظام في اتجاهات غير طبيعية.
2.
ضغط غير طبيعي على الغضاريف النامية:
يؤثر على تشكل المفاصل.
3.
قلة الحركة والتحميل على العظام:
مما يضعفها ويجعلها عرضة للهشاشة والكسور.
4.
تأخر في النمو العظمي:
العضلات المتقلصة قد تعيق النمو الطولي للعظام.
كل هذه العوامل مجتمعة تجعل أطفال الشلل الدماغي عرضة بشكل خاص لمجموعة واسعة من مشاكل العظام والمفاصل التي سنتناولها بالتفصيل.
أبرز مشاكل العظام الشائعة لدى أطفال الشلل الدماغي: دليل تفصيلي
تتأثر العظام والمفاصل لدى الأطفال المصابين بالشلل الدماغي بشكل خاص بسبب الاختلالات العضلية المزمنة، التشنجات المستمرة، والضغط غير المتوازن على الهيكل العظمي. فهم عُرضة لمجموعة متنوعة من المشاكل التي قد تزداد سوءًا مع النمو إذا لم يتم التدخل مبكرًا. إليكم أبرز هذه المشاكل التي يواجهها الأستاذ الدكتور محمد هطيف بانتظام:
1. التقفعات العضلية المفصلية (Contractures)
التقفعات هي تيبس أو قصر دائم في العضلات والأوتار والأربطة المحيطة بالمفاصل، مما يحد بشكل كبير من نطاق الحركة الطبيعي. تحدث بسبب التشنج العضلي المستمر وعدم استخدام المفصل في مداه الكامل.
-
المواقع الشائعة:
- الورك: تقفعات عضلات الثني (Hip Flexor Contractures) وعضلات التقرّب (Adductor Contractures) شائعة جدًا، وتساهم بشكل مباشر في خلع الورك.
- الركبة: تقفعات عضلات باسطة الركبة (Quadriceps Contractures) أو عضلات قابضة الركبة (Hamstring Contractures)، مما يؤثر على المشي والجلوس.
- الكاحل والقدم: تقفعات وتر أخيل (Achilles Tendon Contracture) تؤدي إلى "قدم الحصان" (Equinus deformity)، حيث يمشي الطفل على أطراف أصابعه.
- المرفق والمعصم: تقفعات عضلات قابضة المرفق والمعصم، مما يحد من وظيفة اليد.
- التأثير: تحد من القدرة على المشي، الجلوس، القيام بالمهام اليومية، وتسبب الألم وتشوه المفاصل.
2. خلع الورك وشبه خلع الورك (Hip Subluxation and Dislocation)
تُعد من أخطر وأكثر المشاكل شيوعًا، وتصيب ما يصل إلى 30-50% من أطفال الشلل الدماغي الشديد (خاصةً ذوي الشلل الرباعي التشنجي).
- السبب: التشنج المستمر في عضلات الفخذ المقربة والقابضة، وضعف العضلات المبعدة والباسطة، يسحب رأس عظم الفخذ خارج تجويف الورك (الحُق). مع مرور الوقت، يتسطح تجويف الورك ويفقد رأس الفخذ شكله الكروي، مما يؤدي إلى خلع دائم.
- التأثير: ألم شديد، صعوبة في تغيير الحفاضات والملابس، صعوبة في الجلوس والوقوف، عدم تناظر في طول الساقين، وتدهور جودة الحياة بشكل عام.
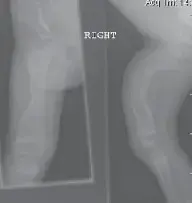
- الأهمية: التشخيص المبكر والمتابعة الدورية بالصور الشعاعية (Hip Surveillance) أمر حيوي لمنع الخلع الكامل، وهو ما يؤكد عليه الأستاذ الدكتور محمد هطيف بشدة.
3. تشوهات العمود الفقري (Spinal Deformities)
الشلل الدماغي يزيد بشكل كبير من خطر الإصابة بالجنف (Scoliosis) والحداب (Kyphosis).
-
الجنف (Scoliosis):
انحناء جانبي للعمود الفقري، غالبًا ما يكون على شكل حرف "C" أو "S".
- السبب: ضعف العضلات غير المتكافئ، التشنج، والجلوس غير المتوازن. يزداد سوءًا مع النمو.
- الحداب (Kyphosis): انحناء مفرط للعمود الفقري للأمام (تقوس الظهر).
- التأثير: صعوبة في الجلوس دون دعم، ألم في الظهر، تأثير على وظائف الرئة والجهاز الهضمي، وتدهور الصورة الجسدية.
4. هشاشة العظام (Osteoporosis) والكسور
أطفال الشلل الدماغي أكثر عرضة لهشاشة العظام وضعف كثافة العظام.
-
السبب:
- قلة الحركة والنشاط: التحميل الميكانيكي على العظام ضروري للحفاظ على كثافتها.
- سوء التغذية: نقص فيتامين D والكالسيوم.
- بعض الأدوية: مثل مضادات الاختلاج.
- عوامل هرمونية: قد تكون مرتبطة بالمرض الأساسي.
- التأثير: زيادة خطر الإصابة بالكسور حتى من إصابات طفيفة جدًا. هذه الكسور قد تكون مؤلمة جدًا وتتطلب فترات شفاء طويلة.
5. تشوهات القدم والكاحل (Foot and Ankle Deformities)
تظهر بشكل متكرر وتؤثر على القدرة على المشي والتوازن.
- القدم الحصانية (Equinus Foot): بسبب تقفع وتر أخيل، حيث يبقى الكاحل في وضع انثناء أخمصي دائم.
- القدم المسطحة (Pes Planus/Flat Foot): فقدان القوس الطبيعي للقدم.
- القدم المخلبية (Clubfoot-like deformities): تشوهات معقدة تتضمن انحرافات متعددة في القدم.
- التأثير: صعوبة في ارتداء الأحذية، ألم، صعوبة في المشي أو الوقوف، وتدهور نمط المشية.
6. تشوهات الأطراف العلوية (Upper Limb Deformities)
على الرغم من أنها أقل شيوعًا من مشاكل الأطراف السفلية، إلا أنها تؤثر على وظيفة اليد والذراع.
- المرفق: تقفعات تحد من تمدد المرفق.
- المعصم واليد: انثناء المعصم، وضعف القبضة، والتصاق الأصابع، مما يؤثر على القدرة على الأكل، الكتابة، والعناية الذاتية.
التشخيص الدقيق: حجر الزاوية في خطة العلاج المتميزة للدكتور هطيف
يعتبر التشخيص المبكر والدقيق هو المفتاح لتحديد أفضل مسار علاجي ومنع تفاقم مشاكل العظام لدى أطفال الشلل الدماغي. يتبع الأستاذ الدكتور محمد هطيف نهجًا شاملاً ودقيقًا في التشخيص، مستفيدًا من خبرته الواسعة وأحدث التجهيزات.
-
الفحص السريري الشامل (Comprehensive Clinical Examination):
- يقوم الدكتور هطيف بتقييم دقيق للمدى الحركي للمفاصل، قوة العضلات، وجود التشنجات، والوضعية العامة للطفل أثناء الجلوس والوقوف والمشي (إن أمكن).
- يلاحظ أي تشوهات مرئية، عدم تناظر، أو علامات ألم.
- يتم تقييم نمط المشي (Gait Analysis) بصريًا أو باستخدام تقنيات أكثر تقدمًا إذا توفرت.
-
الصور الشعاعية (Imaging Studies):
- الأشعة السينية (X-rays): ضرورية لتقييم العظام والمفاصل، وخاصةً لمراقبة نمو الورك (Hip Surveillance) للكشف عن شبه الخلع أو الخلع المبكر. كما تستخدم لتقييم تشوهات العمود الفقري والأطراف.
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة مثل العضلات والأربطة والأعصاب، ويمكن أن يساعد في تقييم تلف الدماغ الأساسي أو مشاكل الحبل الشوكي.
- التصوير المقطعي المحوسب (CT Scan): يستخدم أحيانًا لتفاصيل دقيقة للعظام في حالات معينة، خاصة قبل الجراحة المعقدة.
- قياس كثافة العظام (DEXA Scan): لتقييم هشاشة العظام وتحديد الحاجة للمكملات الغذائية أو علاجات خاصة.
يؤكد الأستاذ الدكتور محمد هطيف دائمًا على أهمية المتابعة الدورية، حتى في غياب الأعراض الواضحة، للكشف عن أي تغييرات طفيفة قد تتطور إلى مشاكل كبيرة في المستقبل.
خيارات العلاج الشاملة والمتطورة: نهج الأستاذ الدكتور محمد هطيف
يتطلب علاج مشاكل العظام لدى أطفال الشلل الدماغي نهجًا متعدد التخصصات، يجمع بين العلاج التحفظي والجراحي، مع التركيز على تحسين الوظيفة، تقليل الألم، ومنع التشوهات. الأستاذ الدكتور محمد هطيف يقود هذا النهج بخبرته الفريدة.
أولاً: العلاج التحفظي (Conservative Treatment)
يهدف العلاج التحفظي إلى تحسين قوة العضلات، تقليل التشنجات، الحفاظ على المدى الحركي للمفاصل، وتوفير الدعم الهيكلي. غالبًا ما يكون هو الخط الأول للعلاج.
-
العلاج الطبيعي والتأهيلي (Physical Therapy and Rehabilitation):
- تمارين الإطالة والتمديد (Stretching and Range of Motion Exercises): لتقليل التقفعات والحفاظ على مرونة المفاصل.
- تمارين تقوية العضلات (Strengthening Exercises): لتحسين التوازن والقوة الوظيفية.
- تمارين تحسين التوازن والتنسيق (Balance and Coordination Training): لتعزيز القدرة على المشي والتحكم في الحركة.
- العلاج المائي (Hydrotherapy): يمكن أن يكون مفيدًا بسبب دعم الماء وتقليل الضغط على المفاصل.
-
العلاج الوظيفي (Occupational Therapy):
- يركز على مساعدة الأطفال في تطوير المهارات اللازمة للقيام بالأنشطة اليومية مثل الأكل، اللبس، اللعب، والكتابة. يمكن أن يشمل تعديلات بيئية أو تدريب على استخدام الأجهزة المساعدة.
-
الجبائر والمقومات (Orthotics and Braces):
- الجبائر الليلية (Night Splints): تستخدم للحفاظ على المفاصل في وضع ممدود أثناء النوم وتقليل التقفعات.
- مقومات القدم والكاحل (Ankle-Foot Orthoses - AFOs): لدعم الكاحل والقدم، تصحيح وضعية القدم الحصانية، وتحسين نمط المشية.
- المقاعد الداعمة والعربات الخاصة (Custom Seating and Wheelchairs): لضمان وضعية جلوس صحيحة وتقليل الضغط على العمود الفقري والوركين، ومنع تشوهات الجنف والحداب.
-
الأدوية (Medications):
- مرخيات العضلات الفموية (Oral Muscle Relaxants): مثل الباكلوفين (Baclofen) أو الديازيبام (Diazepam) لتقليل التشنجات العامة.
- حقن البوتوكس (Botulinum Toxin Injections): يتم حقنها مباشرة في العضلات المتشنجة لتقليل نشاطها بشكل مؤقت (لمدة 3-6 أشهر)، مما يسمح بزيادة المدى الحركي للعلاج الطبيعي ويؤخر الحاجة للجراحة. يقوم الأستاذ الدكتور محمد هطيف بتطبيق هذه الحقن بدقة متناهية لضمان استهداف العضلات الصحيحة.
- مضخات الباكلوفين داخل القراب (Intrathecal Baclofen Pumps): في حالات التشنج الشديد المنتشر، يمكن زرع مضخة تحت الجلد لتوصيل الباكلوفين مباشرة إلى السائل النخاعي.
- مكملات الفيتامينات والمعادن: خاصة فيتامين D والكالسيوم لمكافحة هشاشة العظام.
-
التغذية السليمة (Proper Nutrition):
- توفير نظام غذائي غني بالكالسيوم وفيتامين D لدعم صحة العظام وتقليل خطر هشاشة العظام والكسور. قد يتطلب الأمر استشارة أخصائي تغذية.
ثانياً: التدخل الجراحي: متى ولماذا؟ (Surgical Intervention: When and Why?)
يصبح التدخل الجراحي ضروريًا عندما تفشل العلاجات التحفظية في السيطرة على التشوهات أو الألم، أو عندما تهدد المشاكل الوظيفية أو تطورها السريع جودة حياة الطفل. يتميز الأستاذ الدكتور محمد هطيف بخبرة واسعة في جراحات الأطفال المصابين بالشلل الدماغي، مستخدمًا أحدث التقنيات لضمان أفضل النتائج.
مبادئ الجراحة لدى الأستاذ الدكتور محمد هطيف:
*
الدقة المتناهية:
باستخدام الجراحة المجهرية والمنظار الجراحي 4K، لضمان أعلى مستويات الدقة وتقليل التدخل الجراحي.
*
التخطيط الشامل:
يتم تخطيط كل جراحة بعناية فائقة بناءً على حالة الطفل الفردية وأهدافه الوظيفية.
*
الحد الأدنى من التدخل الجراحي (Minimally Invasive):
قدر الإمكان لتقليل فترة التعافي والألم.
*
الأمان أولاً:
يلتزم الدكتور هطيف بأعلى معايير السلامة الطبية ويقدم تقييمًا صادقًا للمخاطر والفوائد.
أنواع الجراحات الشائعة التي يجريها الدكتور هطيف:
-
جراحات إطالة الأوتار والعضلات (Tendon and Muscle Lengthening Surgeries):
- تُجرى لفك التقفعات الشديدة التي لا تستجيب للعلاج الطبيعي وحقن البوتوكس.
- على سبيل المثال: إطالة وتر أخيل (Achilles Lengthening) لعلاج القدم الحصانية، إطالة عضلات الفخذ المقربة (Adductor Lengthening) لتحسين حركة الورك ومنع خلعه، وإطالة عضلات الأوتار المأبضية (Hamstring Lengthening) لتحسين تمدد الركبة.
- الإجراء: يتم قطع الأوتار أو العضلات جزئيًا للسماح لها بالتمدد، ثم يتم خياطتها في وضع أطول.
-
جراحات تصحيح تشوهات العظام (Bone Deformity Correction Surgeries - Osteotomies):
- تتضمن قطع العظم وإعادة محاذاته في وضع أفضل، ثم تثبيته بمسامير أو صفائح.
-
على سبيل المثال:
-
جراحات الورك (Hip Surgeries):
- قطع العظم الفخذي الداني (Proximal Femoral Osteotomy): لتغيير زاوية رأس عظم الفخذ وإعادته داخل تجويف الورك.
- قطع العظم الحرقفي (Pelvic Osteotomy / Dega Osteotomy): لتعميق وتحسين تغطية تجويف الورك لرأس الفخذ. غالبًا ما تُجرى هاتان الجراحتان معًا في إجراء يعرف بـ "جراحة الورك الكبرى".
- قطع العظم في الساق أو القدم: لتصحيح تشوهات القدم الشديدة.
-
جراحات الورك (Hip Surgeries):
-
جراحات تثبيت المفاصل (Joint Stabilization Surgeries - Arthrodesis):
- في حالات التشوه الشديد أو الألم المزمن في مفصل لا يمكن إنقاذه بوسائل أخرى، قد يتم دمج المفصل جراحيًا لمنعه من الحركة وتثبيته في وضع وظيفي. هذا الإجراء يحسن الاستقرار ولكنه يقلل من المدى الحركي.
-
جراحات العمود الفقري (Spinal Surgeries):
- للجنف الشديد أو الحداب الذي يؤثر على وظائف التنفس أو الجلوس، أو يسبب ألمًا لا يُحتمل.
- الدمج الفقري (Spinal Fusion): يتم تثبيت الفقرات جراحيًا باستخدام قضبان ومسامير معدنية لتصحيح الانحناء ومنع تفاقمه. الأستاذ الدكتور محمد هطيف خبير في جراحات العمود الفقري المعقدة، ويستخدم أحدث تقنيات التصوير والمراقبة العصبية أثناء الجراحة لضمان سلامة الطفل.
-
جراحات الأعصاب الانتقائية (Selective Dorsal Rhizotomy - SDR):
- على الرغم من أنها جراحة عصبية وليست عظمية، إلا أنها تُجرى في بعض الحالات الشديدة لتقليل التشنج بشكل دائم. يتم فيها قطع بعض الألياف العصبية الحسية في الحبل الشوكي. غالبًا ما تُتبع هذه الجراحة بالعلاج الطبيعي المكثف وقد تقلل الحاجة إلى بعض جراحات العظام المستقبلية.
التقنيات الحديثة التي يستخدمها الأستاذ الدكتور محمد هطيف:
*
الجراحة المجهرية (Microsurgery):
تتيح له إجراء عمليات دقيقة جدًا على الأوتار والأعصاب والأوعية الدموية الصغيرة بأقل قدر من الأضرار للأنسجة المحيطة.
*
المنظار الجراحي بتقنية 4K (Arthroscopy 4K):
يستخدم لتشخيص وعلاج مشاكل المفاصل بأقل تدخل جراحي ممكن، مما يقلل من الألم وفترة التعافي.
*
جراحات استبدال المفاصل (Arthroplasty):
على الرغم من أنها أقل شيوعًا لدى الأطفال، إلا أن الدكتور هطيف يمتلك الخبرة في جراحات استبدال المفاصل في الحالات المتقدمة التي تتلف فيها المفاصل بشكل لا رجعة فيه، خاصةً لدى المرضى الأكبر سنًا من ذوي الشلل الدماغي.
جدول مقارنة بين العلاجات التحفظية والجراحية لمشاكل العظام لدى أطفال الشلل الدماغي
| الميزة / العلاج | العلاج التحفظي | التدخل الجراحي (مع الأستاذ الدكتور محمد هطيف) |
|---|---|---|
| الهدف الرئيسي | تحسين الوظيفة، تقليل الألم، منع التشوهات، الحفاظ على المدى الحركي | تصحيح التشوهات الهيكلية، استعادة الوظيفة، تخفيف الألم الشديد، منع المضاعفات الخطيرة |
| متى يُستخدم؟ | في المراحل المبكرة، الحالات الخفيفة إلى المتوسطة، كخط دفاع أول، أو كجزء من التأهيل ما بعد الجراحة. | عندما تفشل العلاجات التحفظية، في حالات التشوه الشديد، الألم المزمن، التدهور الوظيفي، أو عندما يكون هناك خطر كبير لمضاعفات مثل خلع الورك. |
| أمثلة | علاج طبيعي، وظيفي، جبائر ومقومات، أدوية (بوتوكس، مرخيات عضلات)، تغذية. | إطالة الأوتار/العضلات، قطع العظم التصحيحي (الورك، الساق)، دمج العمود الفقري، جراحات القدم. |
| مدة التعافي | مستمر وطويل الأمد، النتائج تتطور تدريجياً. | فترة تعافٍ أولية (أسابيع إلى أشهر) يتبعها برنامج تأهيل طويل. |
| المخاطر | قليلة جدًا (إجهاد عضلي، عدم راحة من الجبائر)، قد لا يوقف تقدم المرض. | مخاطر الجراحة (عدوى، نزيف، تخدير، عدم نجاح الجراحة)، الحاجة لفترة راحة طويلة، التأهيل المكثف. |
| النتائج | تحسين تدريجي في الوظيفة، تقليل التشنج، الحفاظ على المدى الحركي. قد لا يكفي للتشوهات الكبيرة. | تصحيح جذري للتشوهات، تحسين كبير في الوظيفة، تقليل الألم. نتائج طويلة الأمد غالبًا ما تكون ممتازة مع الجراحين الخبراء. |
| دور د. هطيف | يشرف على الخطط العلاجية، يوجه العلاج الطبيعي، يطبق حقن البوتوكس بدقة. | يجري الجراحات المتقدمة باستخدام أحدث التقنيات (Microsurgery, Arthroscopy 4K)، يخطط بدقة، ويتابع التعافي. |
إعادة التأهيل بعد الجراحة: رحلة أساسية نحو الاستشفاء والوظيفة
الجراحة ما هي إلا خطوة واحدة في رحلة العلاج. إعادة التأهيل المكثفة والمنظمة بعد الجراحة ضرورية لتحقيق أقصى استفادة من التدخل الجراحي وضمان استعادة الوظيفة وتحسين جودة الحياة. يشدد الأستاذ الدكتور محمد هطيف على أهمية برنامج التأهيل المخصص لكل طفل.
-
الرعاية الفورية بعد الجراحة (Immediate Post-operative Care):
- إدارة الألم: يتم التحكم في الألم بشكل فعال باستخدام الأدوية المناسبة لضمان راحة الطفل وتشجيعه على البدء في الحركة المبكرة.
- التثبيت (Immobilization): قد يحتاج الطفل إلى جبائر أو دعامات مؤقتة لتثبيت الأطراف في الوضع الجديد بعد الجراحة، خاصة بعد جراحات العظام الكبرى أو الورك.
- العلاج الطبيعي المبكر: غالبًا ما تبدأ جلسات العلاج الطبيعي بعد أيام قليلة من الجراحة، حتى لو كانت حركات لطيفة للحفاظ على المدى الحركي ومنع التقفعات الجديدة.
-
برنامج إعادة التأهيل طويل الأمد (Long-term Rehabilitation Program):
- العلاج الطبيعي المكثف: يركز على استعادة قوة العضلات، مرونة المفاصل، وتحسين التوازن والتنسيق. يتضمن تمارين محددة لنمط المشي، صعود الدرج، والأنشطة الوظيفية.
- العلاج الوظيفي: يهدف إلى إعادة تدريب الطفل على المهام اليومية (مثل الأكل، اللبس، اللعب) باستخدام اليدين والأطراف العلوية، وتكييف البيئة المنزلية والمدرسية.
- استخدام الأجهزة المساعدة (Assistive Devices): مثل المشايات أو الكراسي المتحركة أو المقومات المخصصة لدعم الطفل خلال فترة التعافي الطويلة.
- التعليم والتدريب للوالدين: يُعد دور الوالدين محوريًا. يقدم فريق التأهيل إرشادات مفصلة للوالدين حول كيفية مساعدة الطفل في التمارين اليومية في المنزل، وكيفية التعامل مع الجبائر أو المقومات، ومراقبة أي علامات للمشاكل.
- المتابعة الدورية مع الدكتور هطيف: لتقييم التقدم، ضبط خطة التأهيل، والتأكد من عدم ظهور أي مضاعفات.
الوقاية: مفتاح حياة أفضل لأطفال الشلل الدماغي
الوقاية خير من العلاج، وهذا ينطبق بشكل خاص على مشاكل العظام لدى أطفال الشلل الدماغي. يشدد الأستاذ الدكتور محمد هطيف على أهمية استراتيجيات الوقاية لتقليل مخاطر التشوهات والمضاعفات.
-
الكشف المبكر والمتابعة المنتظمة:
- برامج مراقبة الورك (Hip Surveillance Programs): البدء في فحص الورك بالأشعة السينية بانتظام (كل 6-12 شهرًا) منذ سن مبكرة، خاصة للأطفال الأكثر عرضة للخلع (الشلل الرباعي والتشنجي). هذا يمكن أن يكشف عن شبه الخلع في مراحله المبكرة جدًا ويسمح بالتدخل قبل أن يتفاقم.
- المتابعة الدورية مع طبيب العظام: لتقييم النمو والتطور، اكتشاف أي تقفعات أو تشوهات مبكرًا، وتعديل خطة العلاج التحفظي.
-
العلاج الطبيعي والوظيفي المستمر:
- حتى في المراحل المبكرة، يمكن أن تساعد الجلسات المنتظمة في منع التقفعات، الحفاظ على المدى الحركي، وتقوية العضلات.
-
التغذية السليمة ومكملات فيتامين D والكالسيوم:
- للوقاية من هشاشة العظام. استشارة أخصائي تغذية لضمان حصول الطفل على العناصر الغذائية الكافية.
-
الجبائر والمقومات الوقائية:
- استخدام الجبائر الليلية أو مقومات القدم والكاحل (AFOs) بانتظام يمكن أن يمنع تطور التقفعات ويحسن الوضعية.
-
الوضعية الصحيحة (Proper Positioning):
- ضمان أن يجلس الطفل ويقف وينام في وضعيات صحيحة باستخدام كراسي متحركة معدلة، مقاعد خاصة، أو دعامات ليلية لمنع تشوهات العمود الفقري والورك.
-
الأنشطة البدنية الملائمة (Adapted Physical Activity):
- تشجيع الأطفال على ممارسة الأنشطة البدنية الآمنة والمناسبة لقدراتهم (مثل السباحة، ركوب الدراجات المعدلة) لتقوية العظام والعضلات.
قصص نجاح واقعية: بصمة الأستاذ الدكتور محمد هطيف في حياة الأطفال
لطالما كانت غاية الأستاذ الدكتور محمد هطيف هي تغيير حياة الأطفال نحو الأفضل، ليس فقط بتحسين حالتهم الجسدية، بل بمنحهم الأمل والفرصة لمستقبل أكثر إشراقًا. إليكم بعض قصص النجاح الملهمة التي تعكس خبرته العميقة ونهجه الإنساني:
1. قصة أمل: من معاناة خلع الورك إلى حرية الحركة
كانت أمل، طفلة تبلغ من العمر 7 سنوات، تعاني من شلل دماغي تشنجي رباعي، مما أدى إلى خلع شديد في مفصلي الورك. كانت تعاني من آلام مبرحة، وصعوبة شديدة في الجلوس، بل وحتى تغيير حفاضاتها كان يسبب لها عذابًا. كانت عائلتها قد فقدت الأمل بعد استشارة عدة أطباء نصحوا بعدم التدخل بسبب تعقيد الحالة.
عندما وصلت إلى عيادة الأستاذ الدكتور محمد هطيف، وجد لديها إصرارًا كبيرًا لمساعدة هذه الطفلة. بعد تقييم دقيق وشامل باستخدام أحدث التقنيات التشخيصية، قرر الدكتور هطيف إجراء جراحة تصحيحية معقدة لخلع الورك المزدوج. استخدم الدكتور هطيف خبرته التي تزيد عن 20 عامًا في جراحات العظام لدى الأطفال، وأجرى جراحة قطع العظم الفخذي والحرقفي معًا (Pelvic and Femoral Osteotomy) بدقة متناهية.
تضمنت الجراحة تصحيحًا لزاوية الورك وإعادة رأس عظم الفخذ إلى تجويفه بشكل سليم. بعد الجراحة، خضعت أمل لبرنامج تأهيل مكثف تحت إشراف الدكتور هطيف وفريق العلاج الطبيعي. وبعد عدة أشهر، بدأت أمل تستعيد قدرتها على الجلوس بشكل مريح ودون ألم، وتحسنت قدرتها على الحركة بشكل ملحوظ. اليوم، أمل قادرة على المشاركة في الأنشطة المدرسية والاجتماعية براحة أكبر، وابتسامتها المشرقة خير دليل على العناية الاستثنائية التي تلقتها. تقول والدة أمل: "لقد أعاد الدكتور هطيف الأمل لنا ولابنتنا. لم نكن نظن أن أمل ستحظى بحياة خالية من الألم، لكن بفضل الله ثم خبرته، تغير كل شيء".
2. رحلة يوسف: تصحيح الجنف الشديد واستعادة القدرة على التنفس
يوسف، صبي في الثانية عشرة من عمره، كان يعاني من جنف شديد في العمود الفقري نتيجة للشلل الدماغي التشنجي. كان الانحناء قد وصل إلى درجة تؤثر بشكل خطير على وظائف رئتيه وتسبب له صعوبة في التنفس والجلوس. كانت حالته تتطلب تدخلاً جراحيًا عاجلاً ومعقدًا.
استقبل الأستاذ الدكتور محمد هطيف يوسف وعائلته بقلب متفهم، وشرح لهم خطة الجراحة بكل شفافية وصدق طبي، موضحًا الفوائد والمخاطر. باستخدام أحدث تقنيات الجراحة المجهرية ومراقبة الأعصاب أثناء الجراحة، أجرى الدكتور هطيف عملية دمج فقري (Spinal Fusion) لتصحيح انحناء العمود الفقري. كانت الجراحة دقيقة للغاية وتطلبت خبرة فائقة لضمان سلامة الحبل الشوكي.
بعد الجراحة، تحسن شكل ظهر يوسف بشكل جذري، والأهم من ذلك، تحسنت قدرته على التنفس بشكل كبير. أصبح قادرًا على الجلوس بشكل مستقيم في كرسيه المتحرك دون دعم إضافي، مما زاد من استقلاليته وراحته. يوسف الآن يشارك في فصوله الدراسية بتركيز أكبر، وقد تحسنت ثقته بنفسه بشكل ملحوظ. والده يقول: "لقد كان الدكتور هطيف هو المنقذ ليوسف. لم يصحح عموده الفقري فحسب، بل أعاده إلى الحياة".
3. فاطمة: تحدي التقفعات وإعادة المشي
فاطمة، طفلة في الخامسة من عمرها، كانت تعاني من تقفعات شديدة في وتر أخيل وعضلات الفخذ المقربة بسبب الشلل الدماغي التشنجي، مما جعلها تمشي على أطراف أصابعها بصعوبة كبيرة وتواجه خطر خلع الورك. على الرغم من سنوات من العلاج الطبيعي، لم تتحسن حالتها بشكل كافٍ.
بعد تقييم شامل، أوصى الأستاذ الدكتور محمد هطيف بإجراء جراحات إطالة لأوتار أخيل والعضلات المقربة. شرح الدكتور هطيف للعائلة أن هذا الإجراء سيحرر المفاصل ويسمح لفاطمة بوضع قدميها بالكامل على الأرض والمشي بشكل أكثر طبيعية، مع التركيز على أهمية التأهيل بعد الجراحة.
أجرى الدكتور هطيف الجراحة بنجاح، وبعدها، دخلت فاطمة في برنامج تأهيلي مكثف. بفضل إشراف الدكتور هطيف ودعم فريق العلاج الطبيعي، بدأت فاطمة في تعلم كيفية المشي على قدميها بشكل مسطح. كانت هذه لحظة مؤثرة لوالديها. اليوم، فاطمة تمشي بثقة أكبر، وتشارك في اللعب مع أقرانها بشكل لم يكن ممكنًا من قبل. أصبحت حياتها أكثر نشاطًا واستقلالية، وهذا بفضل التدخل الدقيق والمتقن للأستاذ الدكتور محمد هطيف.
هذه القصص ليست مجرد حكايات، بل هي شهادات حية على الكفاءة والاحترافية والالتزام الذي يقدمه الأستاذ الدكتور محمد هطيف لكل طفل يضع ثقته فيه.
دور الفريق الطبي المتكامل: نهج شامل لنتائج مثلى
التعامل مع تعقيدات الشلل الدماغي ومشاكل العظام المرتبطة به يتجاوز تخصص واحد. يعتمد الأستاذ الدكتور محمد هطيف في منهجه الشامل على العمل ضمن فريق متعدد التخصصات لتقديم أفضل رعاية ممكنة للطفل. يضم هذا الفريق:
- جراح العظام (Orthopedic Surgeon): وهو القائد في علاج مشاكل العظام، مثل الأستاذ الدكتور محمد هطيف، الذي يضع خطة التشخيص والعلاج الجراحي والتحفظي.
- طبيب الأعصاب (Neurologist): لمتابعة الحالة العصبية للطفل، إدارة التشنجات، والتحكم في النوبات إن وجدت.
- أخصائي العلاج الطبيعي (Physiotherapist): لتطوير برامج التمارين لتحسين القوة والمرونة والتوازن والمشية.
- أخصائي العلاج الوظيفي (Occupational Therapist): لمساعدة الطفل على تطوير المهارات اليومية والاستقلالية.
- أخصائي النطق واللغة (Speech and Language Therapist): إذا كان هناك تأثير على النطق أو البلع.
- أخصائي التغذية (Nutritionist): لضمان حصول الطفل على التغذية الكافية ودعم صحة العظام.
- الأخصائي الاجتماعي/النفسي (Social Worker/Psychologist): لتقديم الدعم النفسي للطفل والعائلة، ومساعدتهم في التكيف مع التحديات.
- مقدمو الرعاية الصحية الأولية (Primary Care Providers): للمتابعة العامة والتنسيق.
هذا التعاون يضمن أن يتلقى الطفل رعاية متكاملة وشاملة، تعالج ليس فقط المشكلة الجسدية، بل تؤثر إيجابًا على جميع جوانب حياته.
جدول علامات الإنذار المبكر لمشاكل العظام لدى أطفال الشلل الدماغي
| المشكلة المحتملة | علامات الإنذار المبكر التي يجب الانتباه إليها |
|---|---|
| تقفعات المفاصل (Contractures) |
- صعوبة في تمديد المفصل بالكامل (مثل عدم قدرة الركبة على الاستقامة التامة أو الكاحل على الانثناء الظهري).
- ملاحظة وضعيات غير طبيعية ثابتة للأطراف (مثل اليد المقبوضة دائمًا، القدم المتجهة للأسفل). - مقاومة عند محاولة تحريك المفصل. |
| خلع الورك (Hip Subluxation/Dislocation) |
- عدم تناظر في طول الساقين (قد تكون إحدى الساقين أقصر).
- صعوبة أو ألم عند تغيير الحفاض أو فتح الساقين. - صوت طقطقة أو إحساس بالاحتكاك في منطقة الورك. - وضعية ساق ثابتة ومقربة أو مدورة. |
| تشوهات العمود الفقري (Scoliosis/Kyphosis) |
- عدم تناظر في ارتفاع الكتفين أو الوركين.
- ظهور أحد جانبي الظهر أعلى من الآخر عند الانحناء للأمام. - وجود تحدب أو تقوس غير طبيعي في الظهر. - صعوبة في الجلوس بشكل مستقيم دون دعم. |
| هشاشة العظام والكسور |
- ألم غير مبرر في العظام أو المفاصل.
- تورم أو كدمات بعد إصابة طفيفة جدًا أو بدون إصابة واضحة. - صعوبة مفاجئة في تحريك طرف معين. - تاريخ من الكسور المتكررة. |
| تشوهات القدم والكاحل |
- المشي على أطراف الأصابع (قدم الحصان).
- صعوبة في وضع القدم مسطحة على الأرض. - تقلب الكاحل للداخل أو الخارج. - صعوبة في ارتداء الأحذية العادية. |
| تدهور المشية أو الوظيفة |
- تغير مفاجئ في نمط المشية (إذا كان الطفل يمشي).
- فقدان مهارات حركية سابقة. - زيادة الألم أثناء الحركة أو الراحة. |
ملاحظة هامة: في حال ملاحظة أي من هذه العلامات، يجب استشارة الأستاذ الدكتور محمد هطيف أو طبيب عظام متخصص في أسرع وقت ممكن. التشخيص المبكر يفتح الباب أمام خيارات علاجية أفضل ونتائج أروع.
الأسئلة الشائعة حول مشاكل العظام لدى أطفال الشلل الدماغي
س1: هل جميع أطفال الشلل الدماغي يعانون من مشاكل في العظام؟
ج1: لا، ليس جميعهم. ولكن الغالبية العظمى، وخاصة الأطفال الذين يعانون من درجات شديدة من الشلل الدماغي أو التشنج، معرضون بشكل كبير لتطوير مشاكل في العظام. نسبة الإصابة تعتمد على شدة الشلل الدماغي ونوعه.
س2: متى يجب أن أبدأ بمراقبة ورك طفلي المصاب بالشلل الدماغي؟
ج2: يوصي الأستاذ الدكتور محمد هطيف بالبدء في مراقبة الورك (Hip Surveillance) مبكرًا، عادةً في السنة الأولى من العمر، خاصةً للأطفال الذين يعانون من شلل دماغي تشنجي. تتضمن المراقبة إجراء أشعة سينية للورك بانتظام (كل 6-12 شهرًا) لمتابعة تطور الورك والكشف عن أي علامات لشبه الخلع أو الخلع المبكر.
س3: هل يمكن تجنب الجراحة دائمًا؟
ج3: ليست دائمًا. في العديد من الحالات، يمكن للعلاج التحفظي (العلاج الطبيعي، الجبائر، حقن البوتوكس) أن يؤخر أو حتى يمنع الحاجة إلى الجراحة. ومع ذلك، في حالات التشوه الشديد، الألم المزمن، أو عندما تفشل الطرق التحفظية في الحفاظ على الوظيفة ومنع المضاعفات الخطيرة (مثل خلع الورك الكامل)، تصبح الجراحة ضرورية وقد تكون الخيار الأفضل للحصول على نتائج طويلة الأمد. يلتزم الدكتور هطيف بالصدق الطبي ويشرح جميع الخيارات بشفافية.
س4: ما هي مدة التعافي بعد جراحة العظام لطفل مصاب بالشلل الدماغي؟
ج4: تختلف مدة التعافي بشكل كبير اعتمادًا على نوع الجراحة وشدتها، وعمر الطفل، وقدرته على التعاون في العلاج التأهيلي. قد تتراوح من بضعة أسابيع للعمليات البسيطة (مثل إطالة وتر أخيل) إلى عدة أشهر أو حتى أكثر من عام للجراحات المعقدة (مثل جراحات الورك الكبرى أو دمج العمود الفقري). التأهيل المستمر والمكثف أمر حيوي خلال هذه الفترة.
س5: هل يمكن أن تتكرر المشاكل بعد الجراحة؟
ج5: نعم، في بعض الحالات، قد تتكرر التشوهات أو تتطور مشاكل جديدة بسبب الطبيعة التقدمية لتأثير الشلل الدماغي على الهيكل العظمي النامي. لهذا السبب، يشدد الأستاذ الدكتور محمد هطيف على أهمية المتابعة طويلة الأمد والالتزام ببرنامج التأهيل للحفاظ على النتائج الجراحية.
س6: كيف يمكنني مساعدة طفلي في المنزل بعد الجراحة؟
ج6: دور الوالدين محوري! اتبعوا بدقة توجيهات الأستاذ الدكتور محمد هطيف وفريق العلاج الطبيعي. ساعدوا طفلكم في أداء التمارين المنزلية الموصى بها بانتظام، تأكدوا من ارتداء الجبائر أو المقومات حسب التوجيهات، وحافظوا على بيئة منزلية آمنة وداعمة. تشجيع الطفل وتوفير الدعم النفسي له يلعب دورًا كبيرًا في التعافي.
س7: ما هو العمر الأنسب لإجراء جراحة العظام لأطفال الشلل الدماغي؟
ج7: لا يوجد عمر واحد "مثالي" للجراحة؛ القرار يعتمد على المشكلة المحددة، شدتها، تأثيرها على الطفل، ومعدل نموه. يفضل الأستاذ الدكتور محمد هطيف التدخل في الوقت المناسب لنمو الطفل، لتجنب التشوهات الخطيرة مع الاستفادة من قدرة العظام على التشكيل أثناء النمو. على سبيل المثال، قد تُجرى جراحات الورك في عمر مبكر (4-8 سنوات) لتجنب الخلع الكامل، بينما تُؤجل جراحات العمود الفقري أحيانًا حتى يكبر الطفل ليصبح تأثير النمو أقل بعد الجراحة.
س8: هل تؤثر جراحات العظام على نمو الطفل المستقبلي؟
ج8: قد تؤثر بعض الجراحات على النمو بشكل طفيف، خاصة إذا كانت تتضمن مناطق صفيحة النمو (Growth Plates) في العظام. ومع ذلك، فإن الهدف من هذه الجراحات هو تصحيح التشوهات التي قد تعيق النمو الطبيعي أو تسبب إعاقات وظيفية خطيرة. يخطط الأستاذ الدكتور محمد هطيف بعناية فائقة لتقليل أي تأثير سلبي على النمو مع تحقيق أقصى فائدة وظيفية.
س9: ما هي التغذية الأفضل لطفلي المصاب بالشلل الدماغي لدعم صحة عظامه؟
ج9: يجب أن يكون النظام الغذائي غنيًا بالكالسيوم (منتجات الألبان، الخضروات الورقية الداكنة) وفيتامين D (الأسماك الدهنية، البيض، الحليب المدعم، التعرض الآمن للشمس). قد يوصي الدكتور هطيف أيضًا بمكملات غذائية خاصة بعد إجراء فحص كثافة العظام. استشارة أخصائي تغذية أمر بالغ الأهمية لوضع خطة غذائية مناسبة لاحتياجات طفلك.
س10: هل يمكن للتمارين الرياضية العادية أن تضر طفلي؟
ج10: يجب أن تكون التمارين الرياضية مصممة خصيصًا لقدرات طفلك وتحت إشراف أخصائي علاج طبيعي. بعض التمارين العادية قد تكون ضارة إذا كانت تضع ضغطًا غير مناسب على مفاصل الطفل المتأثرة أو تزيد من التشنج. الهدف هو التمارين العلاجية التي تدعم وتقوي دون الإضرار. استشر الدكتور هطيف أو أخصائي العلاج الطبيعي دائمًا قبل البدء في أي برنامج رياضي جديد.
خاتمة: مستقبل أفضل لأطفالنا بفضل الخبرة المتقدمة والرعاية الشاملة
إن رعاية طفل مصاب بالشلل الدماغي هي رحلة مليئة بالتحديات، ولكنها أيضًا رحلة مفعمة بالأمل والإنجازات. إن مشاكل العظام التي قد يواجهها هؤلاء الأطفال تتطلب اهتمامًا خاصًا، تشخيصًا دقيقًا، وتدخلًا علاجيًا قائمًا على أحدث العلوم والخبرات.
نؤكد لكم أن التشخيص المبكر، التدخل الفعال، والتأهيل المستمر، هي مفاتيح منح أطفالنا فرصة حقيقية لعيش حياة أفضل وأكثر استقلالية. ومع وجود خبرة وكفاءة الأستاذ الدكتور محمد هطيف، البروفيسور في جامعة صنعاء، والذي يتمتع بأكثر من 20 عامًا من الخبرة في جراحة العظام والعمود الفقري والمفاصل، ونهجه المتقدم في استخدام أحدث التقنيات مثل الجراحة المجهرية، المنظار الجراحي 4K، وجراحات استبدال المفاصل، ورغم التزامه الشديد بالصدق الطبي، فإنكم تضعون أطفالكم في أيدٍ أمينة وعارفة تمامًا.
لا تدعوا القلق يمنعكم من اتخاذ الخطوة الأولى. استشروا الأستاذ الدكتور محمد هطيف اليوم لتقييم حالة طفلكم ووضع خطة علاجية مخصصة تضمن له مستقبلًا واعدًا مليئًا بالحركة والأمل. فكل طفل يستحق الفرصة للنمو والتطور بأفضل طريقة ممكنة.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك