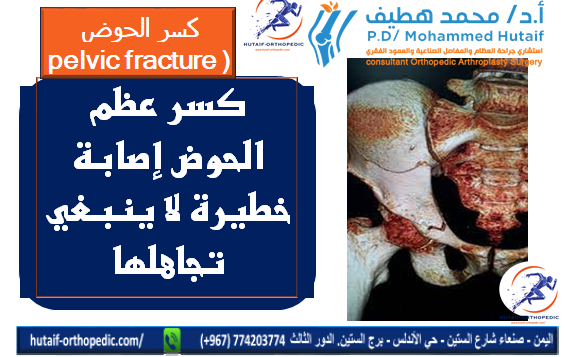
كسر عظم الحوض: لا تتجاهل الأعراض! دليلك الشامل للتعامل الفوري
الخلاصة الطبية
نقدم لك في هذا الدليل خلاصة الأبحاث حول كسر عظم الحوض: لا تتجاهل الأعراض! دليلك الشامل للتعامل الفوري، حيث ينتج غالبًا عن حوادث شديدة أو سقوط، وقد يحدث بسهولة لمرضى هشاشة العظام. يتسبب في آلام حادة، صعوبة في الحركة، ومشاكل عصبية أو بولية. يستدعي التشخيص الفوري والعلاج المناسب لتجنب المضاعفات الخطيرة كالنزيف الشديد أو التشوه.
كسر عظم الحوض: لا تتجاهل الأعراض! دليلك الشامل للتعامل الفوري مع إصابات الحوض تحت إشراف الأستاذ الدكتور محمد هطيف
تعتبر كسور الحوض من الإصابات المعقدة والخطيرة التي تتطلب تشخيصًا دقيقًا وعلاجًا فوريًا ومتقدمًا. فالحوض، بتركيبته العظمية المعقدة، ليس مجرد حلقة وصل بين العمود الفقري والأطراف السفلية، بل هو الدرع الواقي للأعضاء الحيوية في منطقة البطن والحوض، والدعامة الأساسية لاستقرار الجسم وحركته. عندما يتعرض هذا الهيكل القوي للكسر، فإن الآثار قد تكون مدمرة، تتجاوز الألم الشديد لتصل إلى تهديد وظائف الأعضاء الداخلية والحركة اليومية.
يهدف هذا الدليل الشامل إلى تقديم فهم عميق لكسور الحوض، بدءًا من تشريحها ووظائفها، مرورًا بأسبابها وأنواعها وأعراضها، وصولاً إلى أحدث أساليب التشخيص والعلاج والبرامج التأهيلية. ونتشرف بأن نقدم لكم هذه المعلومات تحت إشراف الأستاذ الدكتور محمد هطيف ، أحد أبرز قامات جراحة العظام والعمود الفقري والمفاصل في اليمن والمنطقة، والذي يمتلك خبرة تتجاوز 20 عامًا في هذا المجال الدقيق، ويُعرف بكونه رائدًا في استخدام أحدث التقنيات مثل الجراحة المجهرية والمناظير بتقنية 4K وعمليات استبدال المفاصل.
تشريح الحوض: حجر الزاوية لجسمك ووظائفه الحيوية
الحوض هو بنية عظمية حلقية الشكل، متينة وقوية، تقع في قاعدة العمود الفقري، وتشكل حلقة الوصل بين الجزء العلوي والسفلي من الجسم. يتكون الحوض من ثلاث قطع عظمية رئيسية تتصل ببعضها لتكون هذا الهيكل الفريد:
- عظمة العجز (Sacrum): هي عظمة مثلثة الشكل تقع في قاعدة العمود الفقري، وتتكون من خمس فقرات ملتحمة. تتصل عظمة العجز بالعمود الفقري من الأعلى وبالعظمتين الوركيتين من الجانبين عبر المفصل العجزي الحرقفي (Sacroiliac joint).
-
عظمتا الورك اليمنى واليسرى (Os Coxae / Innominate Bones):
كل عظمة ورك هي في الواقع بنية معقدة تتكون من ثلاث عظام ملتحمة تمامًا في مرحلة البلوغ:
- عظمة الحرقفة (Ilium): الجزء العلوي الواسع من عظمة الورك، يشكل ما يعرف بـ "عرف الحرقفة" الذي يمكن جسّه تحت الجلد على جانبي الخصر.
- عظمة الإسك (Ischium): الجزء السفلي والخلفي من عظمة الورك، وهو العظم الذي نجلس عليه ويتحمل معظم وزن الجسم عند الجلوس.
- عظمة العانة (Pubis): الجزء الأمامي والسفلي من عظمة الورك، وتلتقي عظمتي العانة اليمنى واليسرى في المنتصف لتشكيل الارتفاق العاني (Pubic Symphysis).
وظائف الحوض الأساسية:
- دعم وحمل الوزن: يُعد الحوض الداعم الرئيسي لوزن الجزء العلوي من الجسم، وينقل هذا الوزن إلى الأطراف السفلية.
- الحماية: يوفر الحوض حماية بالغة الأهمية للأعضاء الداخلية الحيوية الموجودة في تجويفه، مثل المثانة والأمعاء الغليظة والأعضاء التناسلية الداخلية (الرحم والمبايض لدى الإناث).
- ربط الهيكل العظمي: يعمل كحلقة وصل مركزية تربط العمود الفقري بالأطراف السفلية (عظم الفخذ والساق).
- نقطة ارتكاز العضلات: تتصل به العديد من العضلات القوية التي تتحكم في حركة الوركين والفخذين والعمود الفقري، وتساهم في المشي والوقوف والحفاظ على التوازن.
- إنتاج خلايا الدم: يحتوي على نخاع العظم الذي ينتج خلايا الدم الحمراء والبيضاء والصفائح الدموية.
أنواع كسور الحوض: تصنيف دقيق لفهم أعمق
تتراوح كسور الحوض من إصابات بسيطة ومستقرة إلى كسور معقدة وغير مستقرة قد تهدد الحياة. يعتمد تصنيف هذه الكسور على عدة عوامل، منها قوة الإصابة، موقع الكسر، ومدى استقرار بنية الحوض.
1. التصنيف بناءً على الاستقرار:
-
كسور الحوض المستقرة (Stable Pelvic Fractures):
- تحدث هذه الكسور عادةً نتيجة لإصابات طفيفة أو متوسطة القوة.
- لا تؤثر على حلقات الحوض الحيوية (الحلقة الأمامية والخلفية) بشكل كبير.
- لا تسبب تحركًا كبيرًا للأجزاء المكسورة، مما يعني أن الحوض يحافظ على قدرته على دعم الوزن بشكل جزئي.
- أمثلة: كسور بسيطة في عرف الحرقفة، أو في إحدى عظمتي العانة أو الإسك (كسور فرع العانة)، أو كسور معزولة في العجز دون إزاحة كبيرة.
- غالبًا ما يمكن علاجها تحفظيًا.
-
كسور الحوض غير المستقرة (Unstable Pelvic Fractures):
- تنتج عن صدمات عالية الطاقة مثل حوادث السيارات، السقوط من ارتفاعات كبيرة، أو حوادث السحق.
- تؤثر على أكثر من مكان في حلقة الحوض، مما يؤدي إلى عدم استقرار هيكلي.
- قد تسبب إزاحة كبيرة للأجزاء المكسورة، مما يعرض الأوعية الدموية والأعصاب والأعضاء الداخلية للخطر.
- تتطلب غالبًا تدخلًا جراحيًا عاجلاً لتثبيت الحوض واستعادة استقراره.
- أمثلة: كسور تشمل الارتفاق العاني والمفصل العجزي الحرقفي معًا، أو كسور تسبب انفصالًا كبيرًا في أجزاء الحوض.
2. التصنيف بناءً على آلية الإصابة (Tile Classification / Young-Burgess Classification):
تُعد هذه التصنيفات أكثر تفصيلاً وتساعد الجراحين على فهم قوى الإصابة ووضع خطة العلاج:
-
الضغط الأمامي الخلفي (Anteroposterior Compression - APC):
- تنتج عن قوة ضاغطة على الحوض من الأمام أو الخلف.
- APC-I: انفتاح الارتفاق العاني بسيط.
- APC-II: انفتاح أكبر للارتفاق العاني، وقد يتضمن إصابة في الأربطة الأمامية للمفصل العجزي الحرقفي.
- APC-III: انفتاح كبير في الارتفاق العاني مع تمزق كامل للأربطة العجزية الحرقفية الأمامية والخلفية، مما يؤدي إلى عدم استقرار تام في الحوض.
-
الضغط الجانبي (Lateral Compression - LC):
- تنتج عن قوة ضاغطة على الحوض من الجانب.
- LC-I: كسر فرع العانة في جهة، مع كسر في الجزء الأمامي من عظمة العجز في نفس الجهة.
- LC-II: كسر فرع العانة، مع كسر في الجزء الخلفي من عظمة الحرقفة أو العجز، وربما إصابة في الأربطة الخلفية.
- LC-III: إصابة بالضغط الجانبي في جهة، وتأثير عكسي (APC) في الجهة المقابلة، مما يؤدي إلى عدم استقرار شديد.
-
القص العمودي (Vertical Shear - VS):
- تنتج عن قوة عمودية شديدة، غالبًا ما تكون سقوطًا من ارتفاع.
- تسبب انفصالًا كبيرًا في الحوض، مما يؤدي إلى تحرك أحد جانبي الحوض للأعلى بالنسبة للآخر.
- تُعد من أخطر أنواع كسور الحوض وتترافق مع إصابات شديدة في الأربطة والأوعية الدموية والأعصاب.
3. كسور التجويف الحقي (Acetabular Fractures):
هي كسور خاصة تصيب التجويف الذي يتصل به رأس عظم الفخذ (مفصل الورك). هذه الكسور لها تصنيفات خاصة بها (مثل تصنيف Judet و Letournel) لأنها تؤثر بشكل مباشر على وظيفة مفصل الورك وتتطلب دقة جراحية عالية لاستعادة محاذاة المفصل ومنع تطور التهاب المفاصل.
الأسباب التي تزيد من شدة الكسور:
- هشاشة العظام (Osteoporosis): في حالات هشاشة العظام، يمكن أن تحدث كسور الحوض (خاصة كسور فرع العانة والعجز) حتى مع إصابات خفيفة جدًا مثل السقوط البسيط من وضعية الوقوف أو حتى السعال الشديد. يصبح العظم هشًا وضعيفًا ولا يقوى على تحمل الصدمات الطبيعية.
- الأورام الخبيثة (Pathological Fractures): قد تسبب الأورام الأولية أو الثانوية (النقائل) في عظام الحوض ضعفًا هيكليًا يؤدي إلى كسور تلقائية أو بإصابة بسيطة جدًا.
إن التقييم الدقيق لنوع الكسر ودرجة استقراره هو الخطوة الأولى والأكثر أهمية في تحديد خطة العلاج، وهو ما يتخصص فيه الأستاذ الدكتور محمد هطيف بخبرته الواسعة وباستخدام أحدث تقنيات التشخيص.
أسباب كسور الحوض: من الصدمات عالية الطاقة إلى الهشاشة الخفية
تختلف أسباب كسور الحوض بشكل كبير وتتراوح بين الإصابات شديدة العنف التي تصيب الشباب، وبين السقوط البسيط الذي يصيب كبار السن الذين يعانون من ضعف في العظام. فهم هذه الأسباب ضروري للوقاية والعلاج.
1. الصدمات عالية الطاقة (High-Energy Trauma):
تُعد هذه الفئة السبب الرئيسي لكسور الحوض غير المستقرة والخطيرة، وتشمل:
-
حوادث السير والمرور (Motor Vehicle Accidents - MVAs):
هي المسبب الأكثر شيوعًا. قد تحدث الكسور نتيجة:
- الاصطدام المباشر بالحوض أو الورك.
- قوة دفع شديدة تنتقل عبر عظم الفخذ إلى مفصل الورك والحوض (مثلاً، ارتطام الركبتين بلوحة القيادة).
- السحق أو الانحشار داخل السيارة.
- السقوط من ارتفاعات عالية (Falls from Significant Heights): مثل السقوط من سلالم، أسطح المباني، أو مواقع البناء. تنتقل قوة الاصطدام مباشرة إلى الحوض عبر الأطراف السفلية أو الجذع.
- إصابات السحق (Crush Injuries): تحدث عندما ينحشر الجسم بين جسمين ثقيلين، مثل حوادث العمل في المصانع أو ورش البناء، أو انهيار المباني. تسبب هذه الإصابات ضغطًا هائلاً على الحوض.
- الإصابات الرياضية العنيفة: في بعض الرياضات عالية التأثير مثل ركوب الخيل، أو بعض أنواع الرياضات القتالية، أو حوادث الدراجات النارية.
2. الصدمات منخفضة الطاقة (Low-Energy Trauma):
هذه الإصابات شائعة بشكل خاص بين كبار السن، وتحدث نتيجة عوامل مثل:
-
هشاشة العظام (Osteoporosis):
- مع تقدم العمر، تتدهور كثافة العظام وتصبح أكثر هشاشة.
- يمكن أن يؤدي السقوط البسيط من وضعية الوقوف، أو حتى مجرد الانزلاق على الأرض، إلى كسر في الحوض (خاصة في فرع العانة أو عظم العجز).
- قد تحدث كسور الحوض في هذه الفئة دون إصابة واضحة أحيانًا، مما يُعرف بكسور الإجهاد أو القصور.
-
السقوط عند كبار السن (Falls in the Elderly):
- تزداد مخاطر السقوط بسبب ضعف التوازن، مشاكل البصر، استخدام أدوية معينة، وضعف العضلات.
- حتى السقوط الخفيف على الجانب أو على الأرداف يمكن أن يؤدي إلى كسر في الحوض الهش.
3. الأسباب المرضية (Pathological Fractures):
تحدث هذه الكسور نتيجة ضعف العظام بسبب أمراض معينة، وليس بسبب شدة الإصابة:
-
الأورام (Tumors):
- الأورام الأولية التي تنشأ في عظام الحوض (نادرة).
- الأورام الثانوية (النقائل) التي تنتشر من سرطانات أخرى (مثل سرطان الثدي، البروستاتا، الرئة، الكلى، الغدة الدرقية) إلى عظام الحوض. هذه النقائل تضعف العظم وتجعله عرضة للكسر حتى بإصابات بسيطة جدًا أو بدون أي إصابة واضحة.
- التهابات العظام (Osteomyelitis): العدوى المزمنة في العظام يمكن أن تضعف بنيتها وتجعلها عرضة للكسر.
- اضطرابات التمثيل الغذائي للعظام: مثل فرط نشاط الغدة الدرقية أو اضطرابات أخرى تؤثر على صحة العظام.
إن تحديد سبب الكسر له دور حاسم في تحديد طريقة العلاج، فالعلاج يختلف جذريًا بين كسر ناتج عن حادث سير مروع وكسر ناتج عن هشاشة العظام. الأستاذ الدكتور محمد هطيف وفريقه يتميزون بالقدرة على تقييم هذه الحالات بدقة متناهية، مما يضمن وضع خطة علاجية مخصصة وفعالة لكل مريض.
الأعراض التي لا يمكن تجاهلها: متى تطلب المساعدة فوراً؟
تعتبر كسور الحوض حالات طارئة تتطلب عناية طبية فورية. الأعراض قد تكون واضحة ومباشرة، أو قد تكون خفية وتتطلب انتباهًا خاصًا، خاصة في حالات الكسور المستقرة أو كسور الإجهاد.
الأعراض الشائعة والمميزة لكسور الحوض:
-
آلام شديدة ومفاجئة:
- تتركز في منطقة الحوض، الأرداف، الفخذ، أو أسفل الظهر.
- تزداد شدة الألم عند أي محاولة للحركة، الوقوف، المشي، الجلوس، أو حتى عند تغيير الوضعية في السرير.
- قد يصفها المريض بأنها ألم حاد، طاعن، أو كاسر.
- في بعض الحالات (خاصة كسور الإجهاد أو المستقرة)، قد يكون الألم خفيفًا في البداية ويزداد سوءًا تدريجيًا مع النشاط.
-
عدم القدرة على تحمل الوزن أو تحريك الوركين:
- يجد المريض صعوبة بالغة أو يستحيل عليه الوقوف أو المشي.
- أي محاولة لتحريك الساقين أو الوركين تسبب ألمًا لا يطاق.
- قد يلاحظ المريض عدم استقرار في منطقة الحوض عند محاولة الحركة.
-
تشوه مرئي أو تورم وكدمات:
- قد تظهر كدمات (تغير لون الجلد إلى الأزرق أو الأرجواني) في منطقة الحوض، الأربية (أعلى الفخذ)، الفخذ، أو حتى حول الأعضاء التناسلية.
- تورم ملحوظ في منطقة الحوض أو الورك المصاب.
- في الكسور الشديدة وغير المستقرة، قد يلاحظ تشوه في شكل الحوض أو عدم تساوي في طول الساقين (إحداهما تبدو أقصر أو ملتوية نحو الخارج أو الداخل).
-
مشاكل في الجهاز البولي أو الجهاز الهضمي:
- بما أن الحوض يحمي المثانة والإحليل والأمعاء، فإن الكسر قد يسبب إصابات في هذه الأعضاء.
- أعراض بولية: صعوبة في التبول (احتباس البول)، وجود دم في البول (البيلة الدموية)، سلس البول.
- أعراض هضمية: ألم عند التبرز، وجود دم في البراز، أو صعوبة في حركة الأمعاء.
- هذه الأعراض تستدعي تقييمًا فوريًا لوجود إصابة في الأعضاء الداخلية.
-
اضطرابات عصبية:
- قد تضغط الأجزاء المكسورة من الحوض على الأعصاب الرئيسية التي تمر عبره (مثل الأعصاب الوركية أو الفخذية).
- الأعراض تشمل: تنميل، خدر، ضعف أو شلل في الأطراف السفلية، أو فقدان الإحساس في مناطق معينة من الساقين أو القدمين.
- حدوث خلل واضطرابات في الأعصاب الموجودة أسفل الظهر وفي العصعص، قد يؤدي إلى فقدان السيطرة على المثانة أو الأمعاء.
-
أعراض الصدمة (Shock):
- في الكسور الشديدة غير المستقرة، قد يكون هناك نزيف داخلي كبير، مما يؤدي إلى صدمة نقص حجم الدم.
- أعراض الصدمة تشمل: شحوب الجلد، تعرق بارد، تسارع ضربات القلب، انخفاض ضغط الدم، دوخة، ارتباك، وفقدان الوعي. هذه حالة طبية طارئة للغاية.
متى يجب طلب المساعدة الطبية الفورية؟
إذا كنت تشك في وجود كسر في الحوض لأي سبب، أو إذا ظهرت عليك أي من الأعراض المذكورة أعلاه، خاصة بعد حادث أو سقوط، يجب عليك طلب المساعدة الطبية الطارئة على الفور. لا تحاول تحريك المصاب بشكل مفرط، وحاول تثبيت المنطقة قدر الإمكان حتى وصول المساعدة. الكشف المبكر والتدخل السريع يمكن أن يحدث فرقًا هائلاً في نتائج العلاج ومنع المضاعفات الخطيرة. الأستاذ الدكتور محمد هطيف يؤكد دائمًا على أهمية سرعة التعامل مع هذه الإصابات لضمان أفضل النتائج للمرضى.
التشخيص الدقيق: خارطة طريق للعلاج الأمثل
التشخيص الدقيق هو حجر الزاوية في علاج كسور الحوض، لأنه يحدد نوع الكسر، مدى استقراره، وجود أي إصابات مصاحبة للأوعية الدموية أو الأعصاب أو الأعضاء الداخلية. يعتمد التشخيص على مزيج من التقييم السريري والفحوصات التصويرية المتقدمة.
1. التاريخ المرضي والفحص السريري:
- التاريخ المرضي: يقوم الطبيب بجمع معلومات مفصلة عن كيفية حدوث الإصابة (آلية الإصابة)، تاريخ المريض الصحي (هل يعاني من هشاشة العظام، أمراض مزمنة، أدوية يتناولها)، والأعراض التي يشعر بها المريض.
-
الفحص السريري:
يتضمن تقييمًا دقيقًا للمصاب، مع التركيز على:
- تقييم الحوض: البحث عن تشوه، تورم، كدمات، أو مناطق مؤلمة عند الجس.
- تقييم الثبات: محاولة تقييم مدى استقرار الحوض عن طريق الضغط الخفيف أو تحريك الوركين (يتم بحذر شديد لتجنب تفاقم الإصابة).
- تقييم الأوعية الدموية: فحص النبض في الأطراف السفلية (شريان الفخذ، شريان باطن الركبة، شريان القدم) للتأكد من عدم وجود إصابة وعائية.
- تقييم الأعصاب: فحص الإحساس والقوة العضلية في الأطراف السفلية لتقييم أي إصابة عصبية.
- تقييم الجهاز البولي والتناسلي: البحث عن علامات إصابة المثانة أو الإحليل أو الأعضاء التناسلية (نزيف، صعوبة في التبول).
- تقييم الجهاز الهضمي: فحص المستقيم للكشف عن نزيف أو إصابات.
2. الفحوصات التصويرية (Imaging Studies):
-
الأشعة السينية (X-rays):
- تُعد الخطوة الأولى في التشخيص.
- تُؤخذ عدة لقطات قياسية للحوض (AP view, inlet view, outlet view) لتقييم الحلقة الأمامية والخلفية للحوض.
- يمكن أن تظهر كسورًا واضحة وتوفر معلومات أولية عن مدى الإزاحة.
- قد تُؤخذ أيضًا لقطات خاصة لمفصل الورك (Judet views) في حالة الشك بكسر في التجويف الحقي (Acetabular fracture).
-
التصوير المقطعي المحوسب (CT Scan):
- يعتبر المعيار الذهبي (Gold Standard) لتشخيص كسور الحوض.
- يوفر صورًا ثلاثية الأبعاد مفصلة للغاية للعظام، مما يسمح بتقييم دقيق لنوع الكسر، مدى الإزاحة، ووجود أي شظايا عظمية داخل المفاصل.
- يساعد في تحديد مدى إصابة الأربطة والعضلات المحيطة.
- ضروري لتخطيط الجراحة بدقة فائقة.
-
التصوير بالرنين المغناطيسي (MRI):
- يُستخدم بشكل أساسي لتقييم إصابات الأنسجة الرخوة مثل الأربطة، الغضاريف، العضلات، والأعصاب، والتي قد لا تظهر بوضوح في الأشعة السينية أو الأشعة المقطعية.
- مفيد في الكشف عن كسور الإجهاد أو الكسور المخفية في عظم العجز التي قد تكون غير واضحة في الفحوصات الأخرى.
-
مخطط الأوعية الدموية (Angiography):
- يُجرى في حالات الاشتباه في وجود نزيف داخلي حاد من الأوعية الدموية الكبيرة في الحوض.
- يساعد على تحديد موقع النزيف ويمكن استخدامه لعلاج النزيف عن طريق حقن مواد تسد الوعاء الدموي (Embolization).
-
فحوصات الدم المخبرية:
- تُجرى لتقييم مستوى الهيموجلوبين (للكشف عن النزيف)، وظائف الكلى (خاصة إذا كان هناك اشتباه في إصابة بولية)، وفصيلة الدم (في حالة الحاجة لنقل الدم).
بفضل الخبرة الطويلة والوصول إلى أحدث أجهزة التشخيص، يضمن الأستاذ الدكتور محمد هطيف وفريقه تشخيصًا شاملاً ودقيقًا، وهو ما يضع الأساس لخطة علاجية ناجحة ومصممة خصيصًا لكل مريض، مع الأخذ في الاعتبار أدق التفاصيل لضمان أفضل النتائج الممكنة.
خيارات العلاج الشاملة: من التحفظ إلى التدخل الجراحي المتقدم
يعتمد اختيار طريقة العلاج لكسر الحوض على عدة عوامل، منها: نوع الكسر ومدى استقراره، عمر المريض وحالته الصحية العامة، وجود إصابات أخرى مصاحبة، ومدى تأثر الأوعية الدموية والأعصاب. يشمل العلاج خيارات تحفظية وجراحية.
1. العلاج التحفظي (Non-Surgical Treatment):
يُطبق العلاج التحفظي على كسور الحوض المستقرة أو الكسور غير المزاحة بشكل كبير، أو في بعض الحالات لدى كبار السن الذين لا يتحملون الجراحة.
- الراحة التامة في الفراش (Bed Rest): قد تستمر لعدة أسابيع، بهدف السماح للعظام بالالتئام وتقليل الألم.
-
تخفيف الألم (Pain Management):
- يتم باستخدام المسكنات الفموية أو عن طريق الحقن، وقد تشمل مضادات الالتهاب غير الستيرويدية، الأسيتامينوفين، أو المسكنات الأفيونية في الحالات الشديدة.
- يمكن استخدام أدوية مرخيات العضلات.
- المراقبة الدقيقة: للمريض لضمان عدم حدوث مضاعفات مثل النزيف أو إصابات الأعضاء.
-
المساعدة على الحركة (Mobility Aids):
- بعد فترة من الراحة، يُسمح للمريض بالتحرك تدريجيًا باستخدام العكازات أو المشاية، مع توجيهات صارمة بعدم تحمل الوزن على الجانب المصاب (Non-Weight Bearing) أو تحميل وزن جزئي (Partial Weight Bearing) حسب توجيهات الطبيب.
- العلاج الطبيعي (Physical Therapy): يبدأ مبكرًا للحفاظ على قوة العضلات، مرونة المفاصل، وتقليل خطر التخثر الوريدي العميق.
مزايا العلاج التحفظي:
تجنب مخاطر الجراحة، فترة تعافي أقل إيلامًا في بعض الحالات.
عيوب العلاج التحفظي:
فترة راحة طويلة، خطر حدوث مضاعفات مثل جلطات الدم، تقرحات الفراش، ضعف العضلات، وقد لا يكون مناسبًا لجميع أنواع الكسور.
2. العلاج الجراحي (Surgical Treatment):
يُعد العلاج الجراحي ضروريًا لمعظم كسور الحوض غير المستقرة، والكسور التي تسبب إزاحة كبيرة، والكسور التي تؤثر على مفصل الورك (كسور التجويف الحقي)، أو تلك التي تتسبب في إصابات للأوعية الدموية أو الأعصاب أو الأعضاء الداخلية.
-
التثبيت الخارجي (External Fixation):
- يتم فيه تثبيت إطار معدني خارجي بالحوض عن طريق دبابيس أو مسامير تُدخل في العظام عبر الجلد.
- يستخدم لتثبيت الحوض مؤقتًا في حالات الطوارئ للتحكم في النزيف واستعادة استقرار الحوض بسرعة، أو كعلاج نهائي لبعض الكسور المستقرة.
-
الرد المفتوح والتثبيت الداخلي (Open Reduction Internal Fixation - ORIF):
- تعتبر هذه الجراحة هي الأكثر شيوعًا وفعالية للكسور الحوضية المعقدة.
- يتم فيها إجراء شق جراحي لتعريض العظام المكسورة.
- يقوم الجراح برد (إعادة ترتيب) الأجزاء المكسورة إلى وضعها التشريحي الطبيعي.
- يتم تثبيت الأجزاء باستخدام ألواح معدنية (Plates)، ومسامير (Screws)، وقضبان (Rods) مصممة خصيصًا لعظام الحوض.
- تتطلب هذه الجراحة دقة جراحية عالية ومعرفة عميقة بالتشريح المعقد للحوض.
-
التثبيت بالمسامير عبر الجلد (Percutaneous Screw Fixation):
- تقنية طفيفة التوغل تستخدم في أنواع معينة من كسور الحوض، خاصة كسور العجز أو المفصل العجزي الحرقفي.
- يتم توجيه المسامير عبر شقوق صغيرة جدًا في الجلد، تحت إرشاد الأشعة السينية المتواصلة أو التصوير المقطعي.
- تقلل من حجم الجرح، الألم، وفترة التعافي مقارنة بالجراحة المفتوحة.
-
جراحات خاصة بكسور التجويف الحقي (Acetabular Fractures):
- تتطلب هذه الكسور تقنيات جراحية متقدمة للغاية لاستعادة سطح مفصل الورك بسلاسة ودقة لتجنب التهاب المفاصل في المستقبل.
- قد تستخدم تقنيات جراحية معقدة عبر مداخل مختلفة (Anterior, Posterior, Ilioinguinal) للوصول إلى التجويف الحقي.
مزايا العلاج الجراحي:
استعادة دقيقة للتشريح، تثبيت قوي للعظام، السماح بالبدء المبكر في الحركة وإعادة التأهيل، وتقليل خطر المضاعفات على المدى الطويل.
عيوب العلاج الجراحي:
مخاطر التخدير، النزيف، العدوى، تلف الأعصاب والأوعية الدموية، وأحيانًا الحاجة إلى جراحة ثانية لإزالة الألواح والمسامير.
دور الأستاذ الدكتور محمد هطيف في علاج كسور الحوض:
يبرز الأستاذ الدكتور محمد هطيف كأحد أكثر الجراحين خبرة وكفاءة في التعامل مع كسور الحوض المعقدة. بفضل خبرته التي تتجاوز العقدين، وتخصصه في جراحة العظام والعمود الفقري والمفاصل، يوفر الدكتور هطيف أحدث تقنيات العلاج المتاحة عالميًا. فهو يستخدم:
- الجراحة المجهرية (Microsurgery): لتقليل الشقوق الجراحية، الدقة في التعامل مع الأنسجة الحساسة، وتقليل فترة التعافي.
- المناظير بتقنية 4K (4K Arthroscopy): في بعض الحالات التي تتطلب رؤية فائقة الدقة داخل المفصل مع تدخل جراحي أقل توغلًا، مما يقلل من الألم ومخاطر الجراحة.
- عمليات استبدال المفاصل (Arthroplasty): في حالات كسور التجويف الحقي الشديدة التي تؤدي إلى تدمير المفصل، قد يكون استبدال مفصل الورك هو الحل الأمثل لاستعادة الوظيفة.
يتميز الدكتور هطيف بتقييمه الشامل لكل حالة، واختيار التقنية الجراحية الأنسب للمريض، مع الالتزام التام بالصدق الطبي ووضع مصلحة المريض في المقام الأول، مما يضمن أفضل النتائج العلاجية الممكنة.
| ميزة/خاصية | العلاج التحفظي (Non-Surgical) | العلاج الجراحي (Surgical) |
|---|---|---|
| الاستطبابات | كسور مستقرة، غير مزاحة، مرضى غير مؤهلين للجراحة، كسور إجهاد | كسور غير مستقرة، كسور مزاحة بشكل كبير، كسور التجويف الحقي، إصابات الأوعية/الأعصاب/الأعضاء |
| التخدير | لا يوجد تخدير عام (قد يتطلب مسكنات) | تخدير عام أو فوق الجافية/نخاعي |
| الإجراء | راحة تامة، تثبيت خارجي مؤقت (أحيانًا)، مسكنات، علاج طبيعي | رد العظام المكسورة وتثبيتها داخليًا (ألواح، مسامير) أو خارجيًا (إطار) |
| فترة التعافي الأولية | قد تكون طويلة (أسابيع إلى أشهر) من الراحة وتجنب حمل الوزن | أقصر غالبًا (أسابيع)، مع بدء مبكر للعلاج الطبيعي |
| مخاطر | جلطات دموية، تقرحات الفراش، ضعف العضلات، عدم التئام الكسر | نزيف، عدوى، تلف الأعصاب/الأوعية، مضاعفات التخدير، فشل التثبيت |
| النتائج الوظيفية | قد تكون محدودة في بعض الحالات، خاصة مع عدم الالتئام الأمثل | أفضل غالبًا في استعادة الوظيفة الكاملة وتقليل الألم على المدى الطويل |
| التعافي طويل الأمد | بطيء، وقد يتطلب وقتًا أطول لاستعادة القوة والحركة | أسرع في العودة للنشاط، مع الحاجة لعلاج طبيعي مكثف |
رحلة التعافي وإعادة التأهيل: خطوات نحو استعادة الحياة الطبيعية
لا يكتمل علاج كسر الحوض بالعملية الجراحية أو العلاج التحفظي وحده، بل يتطلب برنامجًا تأهيليًا مكثفًا ومنظمًا بعناية. تهدف إعادة التأهيل إلى استعادة القوة، المرونة، المدى الحركي، التوازن، والوظيفة الكاملة للحوض والأطراف السفلية. تُعد هذه المرحلة حاسمة لضمان عودة المريض إلى حياته الطبيعية.
يشرف الأستاذ الدكتور محمد هطيف وفريقه الطبي بشكل مباشر على برامج إعادة التأهيل، ويُعدون خطة فردية لكل مريض بناءً على نوع الكسر، نوع العلاج (جراحي أو تحفظي)، وتقدم الشفاء. تنقسم رحلة التعافي عادةً إلى مراحل:
1. المرحلة المبكرة (بعد الإصابة/الجراحة مباشرة - 0-6 أسابيع):
- التحكم في الألم والتورم: باستخدام الأدوية والكمادات الباردة والراحة.
- الحماية من حمل الوزن: يُمنع المريض تمامًا من تحمل أي وزن على الساق المصابة، أو يُسمح بتحمل وزن جزئي خفيف جدًا، حسب توجيهات الطبيب.
-
تمارين المدى الحركي اللطيفة:
- تبدأ بتمارين خفيفة جدًا للحفاظ على مرونة المفاصل القريبة (الكاحل، الركبة) ومنع تيبسها.
- قد تشمل تمارين تحريك القدم والكاحل (Pump exercises) لتحسين الدورة الدموية ومنع جلطات الدم.
-
تقوية العضلات الأساسية (Core Strengthening):
- تمارين بسيطة جدًا لعضلات البطن وأسفل الظهر، يمكن إجراؤها في الفراش، للحفاظ على استقرار الجذع.
- الوقاية من المضاعفات: التركيز على الوقاية من جلطات الدم (باستخدام أدوية السيولة)، تقرحات الفراش (تغيير الوضعية بانتظام)، والالتهاب الرئوي (تمارين التنفس العميق).
- التثقيف والتوجيه: تعليم المريض كيفية التحرك بأمان في السرير، وكيفية استخدام المشاية أو العكازات دون تحمل وزن.
2. المرحلة المتوسطة (6-12 أسبوعًا):
- تحمل الوزن التدريجي: بناءً على صور الأشعة السينية التي تُظهر التئام الكسر، يُسمح للمريض ببدء تحمل الوزن بشكل تدريجي على الساق المصابة، تحت إشراف أخصائي العلاج الطبيعي.
-
تمارين تقوية العضلات:
- تمارين لتقوية عضلات الورك، الفخذ، الساق (مثل رفع الساق المستقيمة، تمارين تقوية عضلات الأرداف).
- الاستمرار في تمارين تقوية العضلات الأساسية.
- تمارين المدى الحركي النشطة: زيادة المدى الحركي لمفصل الورك والركبة.
- تمارين التوازن والتنسيق: البدء بتمارين الوقوف والتوازن البسيطة، ثم التدرج إلى تمارين أكثر تحديًا.
- المشي بمساعدة: استخدام العكازات أو المشاية مع تقليل الاعتماد عليها تدريجيًا.
3. المرحلة المتقدمة (12 أسبوعًا فما فوق):
- تحمل الوزن الكامل والمشي بدون مساعدة: الهدف هو استعادة القدرة على المشي بشكل طبيعي دون ألم أو عرج.
-
تمارين تقوية مكثفة:
- تمارين لجميع عضلات الأطراف السفلية والجذع، باستخدام الأوزان الخفيفة وأشرطة المقاومة.
- التركيز على العضلات التي قد ضعفت بشكل خاص بعد الإصابة.
-
تمارين وظيفية (Functional Exercises):
- تمارين تحاكي الأنشطة اليومية مثل صعود السلالم، القرفصاء، المشي على الأسطح غير المستوية.
- تمارين خاصة بالرياضة أو العمل إذا كان المريض يمارسها.
- تحسين التحمل واللياقة البدنية: برامج لزيادة اللياقة القلبية الوعائية والقدرة على التحمل.
- العودة إلى الأنشطة اليومية والرياضية: يتم ذلك بشكل تدريجي وتحت إشراف الطبيب والمعالج الطبيعي، مع التأكيد على أهمية الاستماع للجسم وتجنب الإفراط.
نصائح عامة لنجاح إعادة التأهيل:
- الالتزام: يعد الالتزام ببرنامج العلاج الطبيعي أمرًا حيويًا لتحقيق أفضل النتائج.
- الصبر: التعافي من كسر الحوض يستغرق وقتًا، ويجب التحلي بالصبر وعدم الإحباط من التقدم البطيء أحيانًا.
- التواصل: الحفاظ على التواصل المستمر مع الطبيب وأخصائي العلاج الطبيعي للإبلاغ عن أي ألم أو مشاكل.
- التغذية السليمة: تناول غذاء غني بالبروتين، الكالسيوم، وفيتامين د لدعم التئام العظام.
إن الخبرة العميقة لـ الأستاذ الدكتور محمد هطيف في متابعة مرضاه خلال هذه المرحلة الحيوية، وتوجيه فريق العلاج الطبيعي، تضمن أن يحصل كل مريض على أفضل فرصة ممكنة لاستعادة كامل قدراته الوظيفية والعودة إلى حياة نشطة ومستقلة.
شهادات النجاح: قصص أمل وشفاء تحت إشراف الأستاذ الدكتور هطيف
في مركز الأستاذ الدكتور محمد هطيف ، كل قصة شفاء هي شهادة على الالتزام بالتميز الطبي والصدق في التعامل مع المرضى. الدكتور هطيف، بخبرته التي تزيد عن 20 عامًا كأستاذ لجراحة العظام في جامعة صنعاء، قد غير حياة العديد من المرضى الذين عانوا من كسور الحوض المعقدة، مستخدمًا أحدث التقنيات الجراحية والعلاجية. إليكم بعض القصص الملهمة التي تعكس كفاءته وإنسانيته:
قصة الأستاذ "أحمد" – العودة إلى المشي بعد حادث مروع:
تعرض الأستاذ أحمد، 45 عامًا، لحادث سيارة مروع أدى إلى كسر حوض غير مستقر، مع إصابات متعددة في المفصل العجزي الحرقفي والارتفاق العاني. كان يعاني من آلام مبرحة وعدم قدرة تامة على تحريك ساقيه. بعد تقييم دقيق وشامل باستخدام الأشعة المقطعية المتقدمة، قرر
الأستاذ الدكتور محمد هطيف
إجراء جراحة عاجلة لتثبيت الحوض. باستخدام تقنيات الرد المفتوح والتثبيت الداخلي مع ألواح ومسامير متطورة، تمكن الدكتور هطيف من إعادة الحوض إلى محاذاته التشريحية الأصلية بدقة فائقة. "تذكرت كلمات الدكتور هطيف وهو يشرح لي الخطة، لقد كان واثقًا ومهنيًا بشكل لا يصدق"، يقول الأستاذ أحمد. "بعد الجراحة، وبفضل برنامج تأهيلي مكثف تحت إشراف فريقه، بدأت أستعيد الأمل. واليوم، وبعد بضعة أشهر، أعود للمشي بشكل شبه طبيعي، وهذا لم يكن ممكنًا لولا مهارة وخبرة الدكتور هطيف".
قصة السيدة "فاطمة" – التغلب على هشاشة العظام واستعادة استقلالها:
السيدة فاطمة، 78 عامًا، كانت تعيش حياة مستقلة حتى سقطت سقوطًا بسيطًا في منزلها، مما أدى إلى كسر في فرع العانة وعظم العجز، تفاقمت حالتها بسبب هشاشة العظام الشديدة. كانت تخشى الجراحة نظرًا لعمرها، وكانت تشعر باليأس من استعادة قدرتها على الحركة. بعد فحص دقيق وتقييم شامل لحالتها الصحية، أوصى
الأستاذ الدكتور محمد هطيف
بخطة علاج تحفظي دقيقة، مع متابعة مكثفة وإدارة صارمة للألم، ووضع برنامج تأهيلي متخصص لكبار السن. "لم يكن الأمر سهلاً في البداية، الألم كان شديدًا، لكن الدكتور هطيف كان يطمئنني في كل زيارة"، تروي السيدة فاطمة. "بصبره وصدقه الطبي، وبتوجيهاته المستمرة، استطعت التغلب على الألم وبدأت المشي بمساعدة المشاية. اليوم، أستطيع أن أتحرك داخل منزلي بحرية نسبية، وهذا إنجاز كبير لي، الفضل يعود للدكتور هطيف وفريقه الرائع".
قصة الشاب "يوسف" – إنقاذ مفصل الورك من التلف الدائم:
الشاب يوسف، 28 عامًا، تعرض لإصابة رياضية قوية أدت إلى كسر معقد في التجويف الحقي (Acetabular fracture)، كان يهدد بتلف دائم لمفصل الورك وتطور التهاب المفاصل. كانت حالته تتطلب دقة جراحية متناهية لاستعادة سطح المفصل.
الأستاذ الدكتور محمد هطيف
، بصفته جراحًا رائدًا في جراحة المفاصل ويستخدم أحدث تقنيات المناظير بتقنية 4K والجراحة المجهرية، قام بإجراء جراحة معقدة لرد الكسر وتثبيته. "كانت الجراحة طويلة وصعبة، لكن الدكتور هطيف أظهر مهارة لا مثيل لها"، يقول يوسف. "لقد استعاد سطح المفصل بسلاسة تامة. أتبع الآن برنامج التأهيل بدقة، وأشعر بتحسن ملحوظ. أثق تمامًا أن الدكتور هطيف أنقذني من مستقبل مليء بالألم والعجز".
هذه القصص ليست مجرد أمثلة؛ إنها شهادات حية على التزام الأستاذ الدكتور محمد هطيف بالرعاية المتميزة، والصدق الطبي، والحرص على استخدام أحدث التقنيات لتقديم أفضل خدمة ممكنة لمرضاه. إنه ليس فقط جراحًا، بل هو أستاذ ومعلم وصاحب رؤية، يضع صحة المريض ورفاهيته فوق كل اعتبار.
أسئلة شائعة حول كسور الحوض
1. ما هي المدة التي يستغرقها الشفاء من كسر الحوض؟
تختلف مدة الشفاء بشكل كبير بناءً على نوع الكسر، شدته، عمر المريض، وصحته العامة، وما إذا كان العلاج تحفظيًا أم جراحيًا. بشكل عام، قد تستغرق من 3 إلى 6 أشهر لالتئام العظام بشكل كافٍ لتحمل الوزن الكامل، وقد تمتد فترة التعافي الوظيفي الكامل والعلاج الطبيعي إلى 6-12 شهرًا أو أكثر.
2. هل يمكنني المشي بعد كسر الحوض؟
مباشرة بعد الكسر، عادة لا يُسمح للمريض بالمشي أو تحمل أي وزن على الساق المصابة. يبدأ المشي تدريجيًا بمساعدة العكازات أو المشاية بعد أن يُظهر الكسر علامات التئام كافية في الأشعة السينية، ويتم ذلك تحت إشراف أخصائي العلاج الطبيعي وتوجيهات الطبيب. العودة إلى المشي بشكل مستقل تستغرق عدة أسابيع إلى أشهر.
3. ما هي المضاعفات المحتملة لكسور الحوض؟
تشمل المضاعفات المحتملة: النزيف الداخلي الشديد، إصابات الأوعية الدموية والأعصاب (مما قد يؤدي إلى تنميل أو ضعف في الساق)، إصابات الأعضاء الداخلية (المثانة، الإحليل، الأمعاء)، العدوى (بعد الجراحة)، جلطات الدم في الساقين (التخثر الوريدي العميق) أو الرئتين (الصمة الرئوية)، عدم التئام الكسر أو التئامه بشكل خاطئ، التهاب المفاصل ما بعد الصدمة، والألم المزمن.
4. هل سأعود إلى حياتي الطبيعية بالكامل بعد كسر الحوض؟
يهدف العلاج وإعادة التأهيل إلى استعادة أقصى قدر ممكن من الوظيفة والعودة إلى الأنشطة الطبيعية. العديد من المرضى، خاصة الأصغر سنًا ومع الكسور المستقرة أو المعالجة جراحيًا بدقة، يعودون إلى مستوى جيد جدًا من النشاط. ومع ذلك، قد يواجه بعض المرضى قيودًا خفيفة في الحركة أو بعض الألم المزمن، خاصة مع الكسور المعقدة أو إذا حدثت مضاعفات.
5. متى يجب أن أرى الطبيب بعد الإصابة؟
يجب مراجعة الطبيب فورًا بعد أي إصابة تؤدي إلى ألم شديد في منطقة الحوض، عدم القدرة على المشي أو الوقوف، تورم أو كدمات، أو أي من الأعراض المذكورة سابقًا. كسور الحوض غالبًا ما تكون حالات طارئة تتطلب تقييمًا طبيًا عاجلاً.
6. هل تؤثر هشاشة العظام حقاً على كسور الحوض؟
نعم، تؤثر هشاشة العظام بشكل كبير. فهي تجعل عظام الحوض أضعف وأكثر عرضة للكسر حتى من إصابات طفيفة جدًا مثل السقوط البسيط من وضعية الوقوف. كسور الحوض الناتجة عن هشاشة العظام قد لا تكون شديدة في البداية ولكنها تتطلب إدارة دقيقة للتحكم في الألم ومنع المزيد من الضعف.
7. ما هي الجراحة الأقل توغلاً المتاحة لكسور الحوض؟
الجراحات الأقل توغلاً (Minimally Invasive Surgery) مثل التثبيت بالمسامير عبر الجلد (Percutaneous Screw Fixation) تُستخدم لبعض أنواع كسور الحوض المستقرة أو تلك التي تؤثر على عظم العجز والمفصل العجزي الحرقفي. هذه التقنيات تستخدم شقوقًا جراحية صغيرة وتساعد في تقليل الألم وفترة التعافي مقارنة بالجراحة المفتوحة التقليدية.
الأستاذ الدكتور محمد هطيف
يستخدم هذه التقنيات المتقدمة لتوفير أفضل خيارات العلاج لمرضاه.
8. هل كسر الحوض خطير دائماً؟
ليس دائمًا، ولكن العديد من كسور الحوض تعتبر خطيرة. كسور الحوض المستقرة والبسيطة (مثل كسر في فرع العانة) قد لا تكون مهددة للحياة وتُعالج تحفظيًا. ومع ذلك، كسور الحوض غير المستقرة، الناتجة عن صدمات عالية الطاقة، تُعد خطيرة جدًا وقد تترافق مع نزيف داخلي شديد وإصابات للأعضاء الحيوية، وتتطلب تدخلًا طبيًا وجراحيًا عاجلاً.
9. ماذا أفعل فوراً بعد إصابة يشتبه بها كسر في الحوض؟
إذا كنت تشك في كسر الحوض، يجب عليك:
*
لا تحرك المصاب:
إلا إذا كان هناك خطر فوري (مثل الحريق).
*
اتصل بالطوارئ على الفور:
911 أو الرقم المحلي للطوارئ.
*
ثبت المنطقة:
إذا أمكن، ضع بطانية أو وسادة حول الحوض للمساعدة في تثبيته وتقليل الحركة.
*
ابقَ هادئًا:
حاول طمأنة المصاب.
*
لا تعطِ أي طعام أو شراب:
في حالة الحاجة لعملية جراحية.
مضاعفات كسور الحوض: ما يجب أن تعرفه وكيف تتجنبه
تُعد كسور الحوض من الإصابات التي قد تترافق بمجموعة واسعة من المضاعفات، بعضها خطير ويهدد الحياة. فهم هذه المضاعفات وكيفية إدارتها أمر بالغ الأهمية لنجاح العلاج.
1. النزيف الشديد والصدمة (Severe Hemorrhage and Shock):
*
السبب:
الحوض غني بالأوعية الدموية الكبيرة. الكسر، خاصة غير المستقر، يمكن أن يؤدي إلى تمزق هذه الأوعية وحدوث نزيف داخلي غزير في تجويف الحوض أو خلف الصفاق.
*
الخطر:
قد يتسبب النزيف في صدمة نقص حجم الدم، وهي حالة مهددة للحياة تتطلب تدخلًا فوريًا.
*
التدبير:
يُعد التثبيت الأولي للحوض (سواء بتثبيت خارجي أو بضمادات ضاغطة) مهمًا للتحكم في النزيف. قد يلجأ الأطباء إلى قسطرة الأوعية الدموية (Angioembolization) لسد الأوعية النازفة.
2. إصابات الجهاز البولي والتناسلي (Urogenital Injuries):
*
السبب:
تقع المثانة والإحليل والأعضاء التناسلية داخل أو بالقرب من الحوض. الكسور الحادة قد تسبب تمزق المثانة، إصابات الإحليل (خاصة عند الذكور)، أو تلف الأعضاء التناسلية.
*
الأعراض:
دم في البول، صعوبة في التبول، احتباس البول، ألم في منطقة الحوض السفلية.
*
التدبير:
يتم تشخيصها بفحوصات مثل الأشعة بالصبغة للمثانة والإحليل، وتتطلب تدخلًا جراحيًا لترميم الأعضاء المصابة.
3. إصابات الجهاز الهضمي (Gastrointestinal Injuries):
*
السبب:
قد تؤدي بعض كسور الحوض (خاصة الخلفية) إلى إصابات في المستقيم أو القولون، مما قد يؤدي إلى تسرب محتويات الأمعاء.
*
الأعراض:
ألم في المستقيم، نزيف من المستقيم، حمى، علامات التهاب الصفاق.
*
التدبير:
تتطلب تدخلًا جراحيًا لتنظيف المنطقة وترميم الأمعاء، وقد يلزم عمل فغر القولون (Colostomy) مؤقتًا.
4. إصابات الأعصاب (Nerve Injuries):
*
السبب:
تمر العديد من الأعصاب الرئيسية (مثل العصب الوركي، العصب الفخذي) عبر الحوض. الأجزاء العظمية المكسورة أو التورم الشديد قد تضغط على هذه الأعصاب أو تتمزقها.
*
الأعراض:
خدر، تنميل، ضعف أو شلل في أجزاء من الساق أو القدم.
*
التدبير:
يتم تقييمها بعناية، وقد تحتاج إلى رفع الضغط الجراحي عن الأعصاب أو ترميمها في بعض الحالات.
5. جلطات الدم (Thromboembolism):
*
السبب:
عدم الحركة لفترة طويلة بعد الكسر، وتلف الأوعية الدموية بسبب الإصابة، يزيدان من خطر تكون جلطات دموية في أوردة الساق العميقة (Deep Vein Thrombosis - DVT). هذه الجلطات قد تنتقل إلى الرئتين وتسبب الصمة الرئوية (Pulmonary Embolism - PE)، وهي حالة مهددة للحياة.
*
الوقاية:
تُعطى أدوية مضادات التخثر (مخففات الدم)، ويتم استخدام الجوارب الضاغطة، وممارسة تمارين تحريك الكاحل والقدم مبكرًا، والتحريك المبكر للمريض قدر الإمكان.
6. العدوى (Infection):
*
السبب:
قد تحدث العدوى في الجروح الجراحية، أو في العظم نفسه (التهاب العظم والنقي Osteomyelitis)، خاصة في الكسور المفتوحة أو تلك التي تتطلب جراحة طويلة.
*
الوقاية:
تُعطى المضادات الحيوية قبل الجراحة وبعدها، وتُتبع إجراءات التعقيم الصارمة.
7. عدم التئام الكسر (Nonunion) أو التئامه بشكل خاطئ (Malunion):
*
السبب:
قد لا يلتئم الكسر بشكل صحيح (عدم التئام)، أو يلتئم في وضع غير طبيعي (التئام خاطئ)، مما يؤدي إلى ألم مزمن، عرج، وتحدد في الحركة.
*
التدبير:
قد تتطلب هذه الحالات جراحة تصحيحية لإعادة ترتيب العظام وتثبيتها بشكل صحيح، أو حتى عمليات استبدال المفاصل في حالات معينة (مثل مفصل الورك).
8. التهاب المفاصل ما بعد الصدمة (Post-Traumatic Arthritis):
*
السبب:
إذا كان الكسر يمتد إلى سطح المفصل (مثل التجويف الحقي)، ولم يتم رد الكسر بدقة، فقد يتضرر الغضروف، مما يؤدي إلى تآكل المفصل والتهابه على المدى الطويل.
*
التدبير:
تهدف الجراحة الدقيقة إلى استعادة سطح المفصل بشكل مثالي. في حالات التهاب المفاصل الشديد، قد يُلجأ إلى استبدال المفصل (Arthroplasty).
إن الإدارة الدقيقة لهذه المضاعفات تتطلب خبرة عالية، وهذا ما يميز الأستاذ الدكتور محمد هطيف ، الذي يضع خطط علاج وقائية وعلاجية شاملة للتعامل مع أي طارئ قد ينشأ، حرصًا على سلامة مرضاه ونجاح علاجهم على المدى الطويل.
نصائح للوقاية من كسور الحوض: حماية نفسك ومن تحب
الوقاية خير من العلاج، وهذا ينطبق بشكل خاص على كسور الحوض التي قد تكون مدمرة. تركز استراتيجيات الوقاية على تقليل مخاطر الإصابات عالية الطاقة وتحسين صحة العظام، خاصة لدى الفئات الأكثر عرضة للخطر.
1. السلامة على الطرقات والوقاية من الحوادث:
- ارتداء حزام الأمان دائمًا: يقلل بشكل كبير من شدة الإصابات في حوادث السيارات.
- تجنب القيادة المتهورة: والالتزام بقوانين المرور والسرعة المحددة.
- استخدام مقاعد الأطفال الآمنة: للأطفال الرضع والصغار في السيارات.
- توخي الحذر عند ركوب الدراجات النارية: ارتداء الخوذة والملابس الواقية.
2. الوقاية من السقوط، خاصة لكبار السن:
-
جعل المنزل آمنًا:
- إزالة السجاد المتناثر والأسلاك التي يمكن أن تسبب التعثر.
- تثبيت قضبان الإمساك في الحمامات والمراحيض.
- توفير إضاءة جيدة في جميع أنحاء المنزل.
- إزالة العوائق من ممرات المشي.
- فحص العين بانتظام: لضمان رؤية جيدة تساعد في تجنب العوائق.
- مراجعة الأدوية: مع الطبيب لمعرفة ما إذا كانت أي أدوية تسبب الدوخة أو النعاس، مما يزيد من خطر السقوط.
- ارتداء أحذية مناسبة: ومريحة وذات نعل غير قابل للانزلاق.
- ممارسة التمارين الرياضية بانتظام: التي تحسن التوازن والقوة العضلية، مثل المشي، اليوجا، التاي تشي.
3. تعزيز صحة العظام (الوقاية من هشاشة العظام):
-
الكالسيوم وفيتامين د:
- تناول كميات كافية من الكالسيوم من مصادر غذائية مثل منتجات الألبان، الخضروات الورقية الخضراء، الأسماك المعلبة بالعظام.
- الحصول على فيتامين د الكافي من التعرض لأشعة الشمس المباشرة (مع الحماية من الحروق) أو من المكملات الغذائية إذا لزم الأمر، ففيتامين د ضروري لامتصاص الكالسيوم.
- النشاط البدني المنتظم: تمارين تحمل الوزن (مثل المشي، الجري الخفيف، رفع الأثقال) تساعد في تقوية العظام وزيادة كثافتها.
- الإقلاع عن التدخين وتقليل استهلاك الكحول: كلاهما يؤثر سلبًا على صحة العظام.
- الفحص المنتظم لكثافة العظام (DEXA scan): خاصة للنساء بعد انقطاع الطمث وكبار السن، للكشف المبكر عن هشاشة العظام وعلاجها.
4. الحماية في الأنشطة الرياضية والمهنية:
- استخدام معدات الحماية المناسبة: عند ممارسة الرياضات عالية الخطورة (مثل ركوب الدراجات، التزلج).
- اتباع إجراءات السلامة المهنية: في بيئات العمل التي تتطلب التعامل مع آلات ثقيلة أو العمل على ارتفاعات.
باتباع هذه الإرشادات الوقائية، يمكن تقليل مخاطر كسور الحوض بشكل كبير، مما يحافظ على صحتك وجودة حياتك. الأستاذ الدكتور محمد هطيف يؤكد دائمًا على أن الوقاية هي أفضل استثمار في الصحة على المدى الطويل.
لماذا تختار الأستاذ الدكتور محمد هطيف لعلاج كسر الحوض؟
عندما يتعلق الأمر بإصابة خطيرة ومعقدة مثل كسر الحوض، فإن اختيار الطبيب والجراح المناسب لا يقل أهمية عن العلاج نفسه. الأستاذ الدكتور محمد هطيف ليس مجرد جراح عظام، بل هو قامة علمية وطبية رائدة، يقدم لمرضاه مزيجًا فريدًا من الخبرة العميقة، أحدث التقنيات، والالتزام المطلق بالصدق الطبي ورعاية المريض.
إليك الأسباب التي تجعل الأستاذ الدكتور محمد هطيف الخيار الأول والموثوق به لعلاج كسور الحوض:
-
خبرة تتجاوز العقدين:
- يمتلك الدكتور هطيف أكثر من 20 عامًا من الخبرة المتخصصة في جراحة العظام والعمود الفقري والمفاصل. هذه الخبرة الطويلة تجعله مؤهلاً للتعامل مع أصعب وأندر أنواع كسور الحوض بدقة ومهارة استثنائية.
- لقد أجرى مئات العمليات الجراحية المعقدة لكسور الحوض بنجاح كبير، مما أكسبه سمعة مرموقة في المجال.
-
أستاذ جامعي ومحاضر متميز:
- بصفته أستاذًا في جامعة صنعاء، لا يكتفي الدكتور هطيف بممارسة الجراحة، بل يساهم في تعليم وتدريب الأجيال القادمة من الأطباء. هذا يعكس معرفته العميقة والمحدثة بأحدث التطورات العلمية والطبية في مجال جراحة العظام.
- هذا الدور الأكاديمي يضمن أنه دائمًا في طليعة الابتكار والبحث العلمي في تخصصه.
-
رائد في استخدام أحدث التقنيات الجراحية:
- الجراحة المجهرية (Microsurgery): لتقليل التدخل الجراحي، وتعزيز الدقة في التعامل مع الأنسجة الحساسة، وتقليل فترة التعافي والألم بعد العملية.
- المناظير بتقنية 4K (4K Arthroscopy): يستخدمها في تشخيص وعلاج بعض حالات إصابات المفاصل المرافقة لكسور الحوض، مما يوفر رؤية فائقة الوضوح وتدخلًا محدودًا.
- عمليات استبدال المفاصل (Arthroplasty): في حالات كسور التجويف الحقي الشديدة التي تؤدي إلى تدمير مفصل الورك، يمتلك الدكتور هطيف المهارة والخبرة لإجراء جراحات استبدال المفصل بنجاح، مما يعيد للمريض القدرة على الحركة.
-
التشخيص الدقيق والعلاج الشامل:
- يتبع الدكتور هطيف نهجًا شاملاً يبدأ بالتشخيص الدقيق باستخدام أحدث أجهزة التصوير (الأشعة المقطعية متعددة الشرائح، الرنين المغناطيسي).
- يضع خطة علاجية مخصصة لكل مريض، سواء كانت تحفظية أو جراحية، مع الأخذ في الاعتبار أدق التفاصيل لضمان أفضل النتائج.
- لا يقتصر دوره على الجراحة، بل يمتد ليشمل الإشراف على برنامج إعادة التأهيل بالكامل لضمان التعافي الأمثل.
-
الصدق الطبي والاهتمام بالمرضى:
- يُعرف الدكتور هطيف بالتزامه الشديد بالصدق الطبي وتقديم المشورة الأمينة للمرضى وأسرهم.
- يضع مصلحة المريض في المقام الأول، ويوضح جميع الخيارات المتاحة والمخاطر والفوائد المتوقعة بشفافية تامة.
- فريقه الطبي مدرب على تقديم رعاية رحيمة وداعمة، مما يجعل تجربة المريض أقل قلقًا وأكثر راحة.
-
نسبة نجاح عالية وشهادات إيجابية:
- تتحدث قصص نجاح مرضاه عن نفسها، حيث عاد العديد منهم إلى حياتهم الطبيعية بفضل مهارة الدكتور هطيف ورعايته.
- تقييمات المرضى الإيجابية تؤكد على الكفاءة والاحترافية والنهج الإنساني الذي يقدمه.
| التقنية المتقدمة | الوصف | المزايا للمريض |
|---|---|---|
| الجراحة المجهرية | استخدام مجهر جراحي لتكبير منطقة العمليات | شقوق جراحية أصغر، دقة أعلى في التعامل مع الأعصاب والأوعية، ألم أقل، تعافٍ أسرع |
| المناظير 4K | استخدام كاميرات منظارية فائقة الدقة (4K) لتقييم وعلاج المفاصل | رؤية واضحة ومفصلة داخل المفصل، تدخل محدود، ندوب صغيرة، تقليل مخاطر العدوى |
| التثبيت الداخلي المتقدم | استخدام ألواح ومسامير وقضبان مصممة بتقنيات حديثة لثبات الكسر | تثبيت قوي ومستقر للعظام، السماح بالتحرك المبكر، نتائج وظيفية أفضل |
| استبدال المفاصل | استبدال المفصل التالف (مثل مفصل الورك) بمفصل صناعي | استعادة كاملة أو شبه كاملة لوظيفة المفصل، تخفيف الألم المزمن، تحسين جودة الحياة |
| التصوير الموجه بالأشعة | استخدام الأشعة السينية أو المقطعية أثناء الجراحة لتوجيه الأدوات بدقة | دقة متناهية في وضع المسامير والألواح، تقليل مخاطر الأخطاء، تحسين نتائج الجراحة |
إن اختيار الأستاذ الدكتور محمد هطيف يعني وضع ثقتك في أيدٍ خبيرة وموثوقة، ملتزمة بتقديم أعلى معايير الرعاية الطبية لتحقيق أفضل النتائج الممكنة في رحلة الشفاء من كسر الحوض. لا تتردد في التواصل مع عيادته للحصول على استشارة وتقييم شامل.
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك

