كل ما تحتاج معرفته عن كسور عصا الفخذ: تشخيص وعلاج فعال
الخلاصة الطبية
تعرف معنا على تفاصيل كل ما تحتاج معرفته عن كسور عصا الفخذ: تشخيص وعلاج فعال، يتناول هذه الإصابات الشائعة والخطيرة في عظمة الفخذ، التي غالبًا ما تنجم عن قوى عالية الطاقة وتصنف بعدة أنظمة. يتم تشخيصها بدقة بالأشعة السينية للورك والفخذ. يشمل العلاج الأساسي إدخال مسمار داخلي في نخاع العظم، مما يحقق نسبة شفاء تتجاوز 95%، مع الحذر من المضاعفات المحتملة كالإصابات الدماغية أو الرئوية.
كل ما تحتاج معرفته عن كسور عظم الفخذ (عصا الفخذ): تشخيص دقيق وعلاج حديث بنتائج استثنائية
تُعد كسور عظم الفخذ (المعروفة أيضًا بكسور عصا الفخذ) من أخطر الإصابات التي قد يتعرض لها الجهاز الهيكلي البشري. عظم الفخذ هو أطول وأقوى عظم في جسم الإنسان، ويشكل محور الطرف السفلي، ولذلك تتطلب كسوره عادةً طاقة عالية لإحداثها، مما يعني غالبًا وجود إصابات مصاحبة خطيرة في أنظمة أخرى من الجسم، مثل الإصابات الرئوية أو الدماغية الحرجة، وحتى كسور عنق الفخذ أو الركبة المقابلة. إن فهم هذه الكسور، بدءًا من أسبابها وأعراضها وصولًا إلى أحدث طرق التشخيص والعلاج وإعادة التأهيل، أمر بالغ الأهمية لضمان التعافي الكامل والعودة إلى جودة الحياة الطبيعية.
في هذا المقال الشامل، سنتعمق في كل جانب من جوانب كسور عظم الفخذ، مستعرضين أحدث التطورات الطبية وأفضل الممارسات العلاجية. وسنسلط الضوء على الخبرة الفذة لـ الأستاذ الدكتور محمد هطيف ، الأستاذ بجامعة صنعاء وخبير جراحة العظام والعمود الفقري والمفاصل الرائد في اليمن، والذي يمتلك خبرة تتجاوز 20 عامًا في التعامل مع هذه الحالات المعقدة بنجاح باهر، مستخدمًا أحدث التقنيات الجراحية و ملتزمًا بأعلى معايير الأمان الطبي والنزاهة المهنية. سيمثل هذا المقال دليلاً شاملاً لك، سواء كنت مريضًا، مقدم رعاية، أو مهتمًا بالمعلومات الطبية الموثوقة.
Mohammad Hutaif
(
 ORCID ID: 0009-0001-1092-5600
) via
Google Scholar
.
ORCID ID: 0009-0001-1092-5600
) via
Google Scholar
.
نظرة تشريحية عميقة على عظم الفخذ
عظم الفخذ هو أطول وأضخم عظم في جسم الإنسان، ويلعب دورًا محوريًا في تحمل الوزن والحركة. يمتد من مفصل الورك في الأعلى إلى مفصل الركبة في الأسفل، ويُشكل الدعامة الأساسية للطرف السفلي. يُقسم عظم الفخذ تشريحيًا إلى ثلاثة أجزاء رئيسية:
- الطرف الداني (العلوي): يتكون من رأس الفخذ (الذي يتمفصل مع الحُق لتشكيل مفصل الورك)، وعنق الفخذ، والمدورين الكبير والصغير. هذه المنطقة حيوية جدًا للإتزان والحركة.
- جسم الفخذ (عصا الفخذ أو الديافيسس): وهو الجزء الطويل والأسطواني الذي يمتد بين الطرفين الداني والقاصي. يتميز بكونه كثيفًا وقويًا للغاية، وهو محاط بطبقة سميكة من العظام القشرية، ويحتوي على قناة نخاعية في المركز. هذا الجزء هو الذي نتناوله في سياق كسور عصا الفخذ. تحيط به عضلات قوية جدًا مثل عضلات الفخذ الأمامية (الرباعية) والخلفية (أوتار الركبة)، مما يجعله محميًا بشكل جيد ولكن أيضًا يتسبب في إزاحات كبيرة للكسور بسبب الشد العضلي.
- الطرف القاصي (السفلي): يتكون من اللقمتين الإنسية والوحشية، اللتين تشكلان الجزء العلوي من مفصل الركبة.
إن الأوعية الدموية والأعصاب التي تمر بالقرب من عظم الفخذ، مثل الشريان الفخذي والعصب الفخذي، تجعل أي إصابة في هذه المنطقة محفوفة بمخاطر النزيف الشديد أو تلف الأعصاب، مما يستدعي تقييمًا دقيقًا وفوريًا. يمتلك عظم الفخذ إمدادًا دمويًا غنيًا من عدة مصادر، وهو أمر حيوي لعملية التئام العظام، وأي ضرر لهذا الإمداد يمكن أن يؤخر الشفاء أو يؤدي إلى مضاعفات. الخبرة المتراكمة لدى جراح عظام مثل الأستاذ الدكتور محمد هطيف تمكنه من فهم هذه العلاقات التشريحية المعقدة لتجنب المضاعفات أثناء الجراحة وبعدها، وضمان أفضل النتائج الممكنة للمرضى.
الأسباب الشائعة وعوامل الخطر لكسور عظم الفخذ
نظرًا لقوة عظم الفخذ الهائلة، فإن كسوره تتطلب غالبًا قوى خارجية كبيرة جدًا لحدوثها. يمكن تصنيف الأسباب وعوامل الخطر إلى عدة فئات رئيسية:
أسباب الإصابات عالية الطاقة (High-Energy Trauma)
تُعد هذه الفئة هي الأكثر شيوعًا في البالغين وتتضمن:
*
حوادث السير:
هي السبب الرئيسي لكسور عظم الفخذ، سواء كانت حوادث سيارات، دراجات نارية، أو اصطدامات المشاة بالمركبات. قوة الصدمة المباشرة وغير المباشرة الناتجة عن هذه الحوادث غالبًا ما تكون كافية لكسر العظم.
*
السقوط من ارتفاعات عالية:
مثل السقوط من السلالم، المباني، أو أماكن العمل.
*
الإصابات الرياضية:
في الرياضات عالية التأثير مثل كرة القدم الأمريكية، التزلج، أو ركوب الدراجات الجبلية، يمكن أن تؤدي الاصطدامات القوية إلى كسور في عظم الفخذ.
*
الإصابات الصناعية:
الحوادث في مواقع البناء أو المصانع التي تنطوي على آلات ثقيلة أو سقوط أجسام ضخمة.
أسباب الإصابات منخفضة الطاقة (Low-Energy Trauma)
تكون هذه الأسباب أكثر شيوعًا لدى كبار السن أو الأفراد الذين يعانون من ضعف في العظام:
*
هشاشة العظام (Osteoporosis):
تُضعف هشاشة العظام كثافة العظام، مما يجعلها عرضة للكسر حتى من السقوط البسيط أو التعثر.
*
الكسور المرضية (Pathological Fractures):
تحدث هذه الكسور بسبب ضعف العظم الناتج عن أمراض معينة، مثل:
*
الأورام:
سواء كانت أورامًا عظمية أولية (حميدة أو خبيثة) أو نقائل سرطانية من أورام في أجزاء أخرى من الجسم (مثل الثدي، البروستاتا، الرئة) التي تضعف بنية العظم.
*
الالتهابات المزمنة:
مثل التهاب العظم والنقي (Osteomyelitis) الذي يؤدي إلى تدمير العظم.
*
اضطرابات التمثيل الغذائي:
التي تؤثر على صحة العظام مثل مرض باجيت أو الكساح.
*
كسور الإجهاد (Stress Fractures):
تحدث نتيجة الإجهاد المتكرر على العظم، وهي أكثر شيوعًا لدى الرياضيين أو الجنود الذين يشاركون في أنشطة بدنية مكثفة دون فترة راحة كافية، حيث يتراكم الضغط على العظم بمرور الوقت.
عوامل الخطر الإضافية
- العمر: الشباب الذكور أكثر عرضة للإصابات عالية الطاقة، بينما كبار السن (خاصة النساء) أكثر عرضة لكسور الهشاشة.
- الحالة الصحية العامة: الأمراض المزمنة مثل السكري، أمراض الكلى، أو استخدام بعض الأدوية (مثل الكورتيكوستيرويدات لفترات طويلة) يمكن أن تؤثر على جودة العظام وقدرتها على الالتئام.
- التغذية: نقص فيتامين D والكالسيوم يضعف العظام.
- نمط الحياة: قلة النشاط البدني تساهم في ضعف العظام، بينما الأنشطة عالية المخاطر تزيد من فرص الإصابة.
إن الفهم الشامل لهذه الأسباب وعوامل الخطر يساعد الأستاذ الدكتور محمد هطيف وفريقه على تقديم رعاية وقائية ونصائح لتقليل المخاطر، بالإضافة إلى التخطيط لعلاج فعال ومخصص لكل حالة.
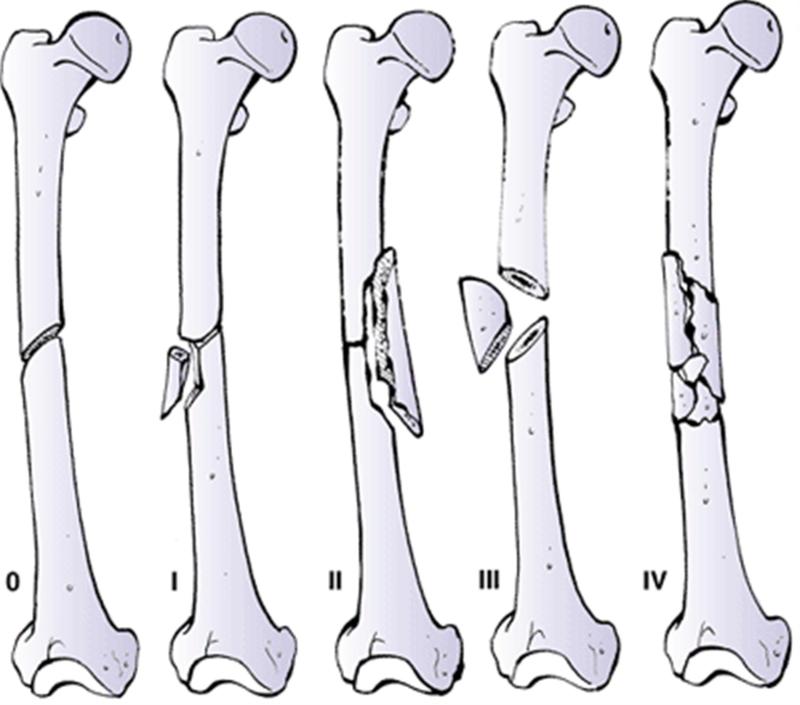
أنواع كسور عصا الفخذ وتصنيفاتها
تُصنف كسور عصا الفخذ بناءً على عدة معايير، مما يساعد الجراح على فهم آلية الإصابة وتحديد أفضل خطة علاجية. فهم هذه التصنيفات أمر بالغ الأهمية لتوقع النتائج المحتملة وتحديد الإستراتيجية الجراحية المناسبة.
1. حسب موقع الكسر (Location of Fracture):
يُقسم جسم الفخذ إلى ثلاثة أثلاث لتحديد موقع الكسر:
*
الكسور في الثلث الداني (Proximal Third):
تقع بالقرب من منطقة تحت المدورين. هذه الكسور غالبًا ما تكون مصحوبة بقوى عضلية كبيرة تسبب إزاحة القطع.
*
الكسور في الثلث الأوسط (Mid-Shaft Third):
هي الأكثر شيوعًا وتحدث في الجزء الأوسط من جسم الفخذ. قد تكون مستعرضة أو حلزونية أو مائلة.
*
الكسور في الثلث القاصي (Distal Third):
تقع بالقرب من مفصل الركبة. هذه الكسور قد تؤثر على المفصل وتتطلب اهتمامًا خاصًا للحفاظ على وظيفة الركبة.
2. حسب نمط الكسر (Fracture Pattern):
يصف هذا التصنيف كيفية تكسر العظم، ويعكس عادةً اتجاه القوة التي سببت الكسر:
*
الكسور المستعرضة (Transverse Fractures):
تحدث عندما يكون خط الكسر مستقيمًا عبر العظم، وغالبًا ما تنتج عن قوة مباشرة أو انثناء.
*
الكسور المائلة (Oblique Fractures):
يكون خط الكسر مائلًا بزاوية عبر العظم، وغالبًا ما تنتج عن قوى دوران أو انضغاط.
*
الكسور الحلزونية (Spiral Fractures):
يلتف خط الكسر حول العظم، مثل الحلزون، وتنتج عادةً عن قوى التواء شديدة (torsion).
*
الكسور المفتتة (Comminuted Fractures):
تتضمن أكثر من قطعتين من العظم المكسور، مما يعني وجود عدة شظايا عظمية. غالبًا ما تنتج عن إصابات عالية الطاقة جدًا وتكون أكثر تعقيدًا في العلاج.
*
الكسور المجزأة (Segmental Fractures):
نوع من الكسور المفتتة حيث توجد قطعة عظمية منفصلة تمامًا عن العظم الأصلي في المنتصف.
3. حسب سلامة الجلد (Skin Integrity):
- الكسور المغلقة (Closed Fractures): عندما لا يتمزق الجلد فوق موقع الكسر، وتبقى العظام المكسورة داخل الجسم. هذه الكسور أقل عرضة للعدوى.
- الكسور المفتوحة (Open Fractures): عندما يخترق العظم المكسور الجلد ويبرز للخارج، أو عندما يكون هناك جرح عميق يؤدي إلى موقع الكسر. تعتبر هذه الكسور حالات طارئة وتتطلب تدخلًا جراحيًا فوريًا بسبب خطر العدوى الشديد وتلف الأنسجة الرخوة.
4. حسب درجة الإزاحة (Degree of Displacement):
- الكسور غير المزاحة (Non-Displaced Fractures): تبقى أجزاء العظم المكسور في محاذاتها الطبيعية.
- الكسور المزاحة (Displaced Fractures): تتحرك أجزاء العظم المكسور عن محاذاتها الطبيعية، وقد تكون إزاحة جانبية، طولية (تقصير أو استطالة)، أو دورانية. الإزاحة الدورانية خطيرة بشكل خاص وتتطلب تصحيحًا دقيقًا لتجنب مضاعفات ما بعد الشفاء.
يستخدم الأستاذ الدكتور محمد هطيف ، بفضل خبرته الطويلة ومعرفته العميقة بالتشريح والفيزياء الحيوية للكسور، هذه التصنيفات لتحديد الإستراتيجية العلاجية الأمثل لكل مريض، سواء كان ذلك يتطلب جراحة دقيقة أو إدارة محافظة، مع التركيز على استعادة الوظيفة الكاملة للطرف المصاب.
الأعراض والتشخيص الدقيق لكسور عظم الفخذ
تعتبر كسور عظم الفخذ من الإصابات الواضحة التي تترافق مع أعراض مميزة، ولكن التشخيص الدقيق يتطلب فحصًا شاملاً واستخدامًا متقدمًا لتقنيات التصوير. الأستاذ الدكتور محمد هطيف يؤكد على أهمية الفحص السريري الدقيق بالتزامن مع التصوير للوصول إلى تشخيص لا لبس فيه.
الأعراض الشائعة:
- الألم الشديد: هو العرض الأساسي والأكثر وضوحًا. يكون الألم حادًا ومستمرًا، ويزداد سوءًا مع أي حركة أو محاولة لتحميل الوزن على الطرف المصاب.
- عدم القدرة على تحمل الوزن: لا يستطيع المريض الوقوف أو المشي على الساق المصابة.
- التورم والكدمات: يظهر تورم كبير حول منطقة الكسر بسبب النزيف الداخلي، وقد تظهر كدمات واسعة النطاق في غضون ساعات أو أيام.
- التشوه الواضح: قد يظهر الساق أقصر من الساق الأخرى، أو قد يكون هناك انحراف مرئي في محاذاة العظم. في بعض الحالات، قد يكون هناك التواء غير طبيعي في الطرف.
- صوت فرقعة (Cracking Sound): قد يسمع المريض أو المحيطون به صوت فرقعة لحظة حدوث الكسر.
- الاحساس بوجود احتكاك أو طقطقة (Crepitus): عند محاولة تحريك الطرف المصاب، قد يشعر المريض أو الطبيب بوجود احتكاك أو طقطقة نتيجة لاحتكاك أجزاء العظم المكسورة ببعضها البعض.
- تلف الأعصاب والأوعية الدموية: في بعض الحالات، قد يتسبب الكسر في تلف الأعصاب أو الأوعية الدموية، مما يؤدي إلى خدر أو وخز أو ضعف في القدم، أو برودة في الطرف المصاب، وهو ما يعد حالة طارئة تتطلب تدخلًا عاجلاً.
مراحل التشخيص:
-
التاريخ المرضي والفحص السريري:
- الأستاذ الدكتور محمد هطيف يبدأ بتقييم شامل للمريض، بما في ذلك أخذ تاريخ دقيق عن آلية الإصابة (كيف حدث الكسر؟)، وأي أمراض سابقة أو حالية.
- يقوم بالفحص السريري للطرف المصاب، ويلاحظ التورم، التشوه، الألم، وأي علامات أخرى.
- يتم التركيز بشكل خاص على تقييم الحالة العصبية والأوعية الدموية للطرف المصاب (فحص النبضات، الإحساس، وحركة أصابع القدم) لاستبعاد أي إصابات مصاحبة قد تتطلب تدخلًا فوريًا.
-
التصوير التشخيصي:
- الأشعة السينية (X-rays): هي الخطوة الأولى والأساسية لتأكيد الكسر. يتم أخذ صور بأكثر من زاوية (أمامية خلفية وجانبية) لعظم الفخذ المصاب. من الضروري أيضًا أخذ صور لمفصل الورك والركبة (أعلى وأسفل الكسر) لاستبعاد أي كسور مصاحبة محتملة في هذه المفاصل، خاصة كسور عنق الفخذ أو كسور الركبة.
- الأشعة المقطعية (CT scan): تُجرى عادة لتوفير صور ثلاثية الأبعاد للكسر، وهي مفيدة بشكل خاص في حالات الكسور المفتتة أو المعقدة لتحديد عدد الشظايا وموقعها بدقة، وتساعد في التخطيط الجراحي.
- الرنين المغناطيسي (MRI): قد يُطلب في حالات نادرة لتقييم الأنسجة الرخوة المحيطة بالكسر (مثل الأربطة والأوتار) أو لاستبعاد كسور الإجهاد التي قد لا تظهر بوضوح في الأشعة السينية.
- فحوصات إضافية: في حالات الإصابات متعددة الأنظمة، قد يحتاج المريض إلى فحوصات إضافية لتقييم الرئة (الأشعة السينية للصدر)، الرأس (الأشعة المقطعية للدماغ)، أو البطن لتقييم أي نزيف داخلي.
بفضل خبرته العميقة التي تمتد لأكثر من عقدين، يمتلك الأستاذ الدكتور محمد هطيف مهارة فائقة في تفسير صور الأشعة التشخيصية المعقدة وتحديد أدق تفاصيل الكسر والإصابات المصاحبة، مما يضمن اتخاذ القرار العلاجي الأمثل لكل مريض.
خيارات العلاج المتاحة لكسور عظم الفخذ
يهدف علاج كسور عظم الفخذ إلى استعادة محاذاة العظم وطوله ودورانه الطبيعي، وتحقيق التئام قوي ومستقر، وتمكين المريض من استعادة وظيفة الطرف المصاب بأقصى قدر ممكن. في معظم الحالات، يكون التدخل الجراحي هو المعيار الذهبي للبالغين، بينما قد يكون العلاج التحفظي خيارًا في حالات معينة. الأستاذ الدكتور محمد هطيف ، بفضل خبرته الواسعة، يختار الخطة العلاجية الأكثر ملاءمة لكل مريض بناءً على نوع الكسر، وعمر المريض، وحالته الصحية العامة.
1. العلاج التحفظي (غير الجراحي):
عادة ما يكون العلاج التحفظي نادرًا جدًا في كسور عظم الفخذ لدى البالغين بسبب الإزاحة الكبيرة للعظم وعدم الاستقرار، ولكنه قد يكون خيارًا في حالات خاصة:
*
الأطفال الصغار جدًا:
وخاصة الرضع والأطفال دون سن 6 سنوات، حيث تتمتع عظامهم بقدرة كبيرة على إعادة التشكيل (remodeling)، وقد يُستخدم الجبس (مثل جبيرة Spica) أو الشد لتحقيق الالتئام.
*
المرضى الذين لا تسمح حالتهم الصحية بالجراحة:
مثل المرضى الذين يعانون من حالات طبية خطيرة جدًا تجعل الجراحة محفوفة بمخاطر عالية جدًا.
*
كسور الإجهاد أو الكسور غير المزاحة تمامًا:
في حالات نادرة جدًا يمكن التعامل معها بالراحة وتقييد الحركة.
إيجابيات العلاج التحفظي:
* تجنب مخاطر الجراحة والتخدير.
* تكلفة أقل.
سلبيات العلاج التحفظي:
* فترة طويلة من عدم الحركة، مما يؤدي إلى ضمور العضلات وتيبس المفاصل.
* مخاطر عدم الالتئام أو الالتئام الخاطئ (Malunion) الذي يؤدي إلى تقصير أو انحراف في الساق.
* صعوبة تحقيق محاذاة مثالية.
2. العلاج الجراحي:
يمثل العلاج الجراحي المعيار الذهبي لكسور عظم الفخذ لدى البالغين والمراهقين. يتيح تحقيق استقرار مبكر للكسر، مما يسمح ببدء إعادة التأهيل مبكرًا وتقليل المضاعفات. الأستاذ الدكتور محمد هطيف متخصص في أحدث التقنيات الجراحية لضمان أفضل النتائج الوظيفية.
أ. التثبيت بالمسمار النخاعي (Intramedullary Nailing - IMN):
- الوصف: هذه هي الطريقة الأكثر شيوعًا والأكثر فعالية لعلاج كسور عصا الفخذ. تتضمن إدخال قضيب معدني (مسمار) مجوف أو صلب في القناة النخاعية لعظم الفخذ، من خلال شق صغير في منطقة الورك أو الركبة. يتم بعد ذلك تثبيت المسمار بمسامير صغيرة (تثبيت متداخل) في أعلى وأسفل الكسر لمنع الدوران والحركة.
-
المميزات:
- معدلات التئام عالية جدًا: تتجاوز 95% في معظم الحالات.
- تحمل الوزن المبكر: يسمح بتوزيع الأحمال على المسمار والعظم، مما يسهل البدء المبكر في الحركة وتحمل الوزن الجزئي أو الكامل.
- جراحة طفيفة التوغل: تتطلب شقوقًا صغيرة نسبيًا، مما يقلل من تلف الأنسجة الرخوة والنزيف.
- نتائج وظيفية ممتازة: تسمح بالعودة السريعة للأنشطة اليومية والرياضية.
-
الأنواع:
- المسمار النخاعي الأمامي (Antegrade Nailing): يتم إدخال المسمار من الطرف العلوي لعظم الفخذ (الورك).
- المسمار النخاعي الخلفي (Retrograde Nailing): يتم إدخال المسمار من الطرف السفلي لعظم الفخذ (الركبة)، وقد يكون مفضلاً في كسور معينة أو في المرضى الذين يعانون من إصابات ورك أخرى.
- المضاعفات المحتملة: قد تشمل العدوى، عدم الالتئام، الالتئام الخاطئ، ألم الركبة (خاصة مع المسامير الخلفية)، أو كسر في المسمار.
ب. التثبيت الخارجي (External Fixation):
- الوصف: تتضمن هذه الطريقة إدخال دبابيس معدنية في العظم فوق وأسفل الكسر، وتوصيل هذه الدبابيس بإطار خارجي يقع خارج الجسم.
-
متى يُستخدم؟:
- الكسور المفتوحة الشديدة: لتقليل خطر العدوى.
- المرضى الذين يعانون من إصابات متعددة (Polytrauma): كإجراء مؤقت لتثبيت الكسر بسرعة حتى يتمكن المريض من تحمل جراحة نهائية.
- إدارة الأضرار (Damage Control Orthopaedics): تثبيت مبدئي للسيطرة على الإصابة في الحالات الحرجة.
-
المميزات:
- سريع التركيب في حالات الطوارئ.
- يسمح بالوصول إلى الجرح في حالات الكسور المفتوحة.
-
السلبيات:
- خطر العدوى في مواقع الدبابيس.
- قد يكون مؤقتًا ويتطلب جراحة ثانية لاحقًا.
- أقل راحة للمريض.
ج. التثبيت بالصفائح والمسامير (Plate Osteosynthesis):
- الوصف: تتضمن هذه الطريقة تعريض الكسر مباشرةً، وتصغيره (إعادة القطع العظمية إلى محاذاتها)، ثم تثبيته باستخدام صفيحة معدنية طويلة ومسامير تُربط بالعظم.
-
متى يُستخدم؟:
- في بعض كسور الطرف القاصي أو الداني لعظم الفخذ التي تمتد إلى المفاصل.
- في حالات الكسور التي لا يمكن فيها استخدام المسمار النخاعي.
- في بعض كسور الأطفال.
-
المميزات:
- يسمح باستعادة تشريح دقيق للكسر.
-
السلبيات:
- جراحة أكثر توغلاً (شق أكبر).
- خطر أكبر لتلف الأنسجة الرخوة.
- أكثر عرضة للعدوى.
- لا يسمح بتحمل الوزن المبكر بنفس كفاءة المسمار النخاعي.
يتخذ الأستاذ الدكتور محمد هطيف قرارًا مستنيرًا بشأن أفضل خيار علاجي لكل مريض بعد تقييم دقيق وشامل، مستفيدًا من خبرته التي لا تقدر بثمن في جراحة العظام الحديثة.
الجدول 1: مقارنة بين خيارات العلاج الجراحي لكسور عظم الفخذ
| الميزة / الطريقة | التثبيت بالمسمار النخاعي (IMN) | التثبيت الخارجي (External Fixation) | التثبيت بالصفائح والمسامير (Plate Osteosynthesis) |
|---|---|---|---|
| التوغل الجراحي | منخفض (شقوق صغيرة) | منخفض (نقاط دخول للدبابيس) | مرتفع (شق جراحي كبير) |
| استقرار الكسر | ممتاز (داخلي، يتحمل الوزن) | جيد (خارجي، يمكن تعديله) | جيد (داخلي، قوي) |
| تحمل الوزن المبكر | ممكن (عادة جزئي ثم كامل) | نادرًا (أكثر استخدامًا كحل مؤقت) | يعتمد على نوع الكسر، غالبًا متأخر |
| خطر العدوى | منخفض نسبيًا | مرتفع (في مواقع الدبابيس) | متوسط إلى مرتفع (بسبب الشق الكبير) |
| الاستخدامات الشائعة | الغالبية العظمى من كسور عصا الفخذ للبالغين | كسور مفتوحة شديدة، إصابات متعددة، كحل مؤقت | كسور نهاية العظم، كسور حول المفصل، كسور الأطفال |
| النتائج الوظيفية | ممتازة (عودة سريعة للأنشطة) | غالبًا ما يتطلب جراحة ثانية للنتائج النهائية | جيدة، لكن قد تتطلب إعادة تأهيل أطول |
| المضاعفات المحتملة | عدم الالتئام، ألم الركبة، كسر المسمار | عدوى الدبابيس، عدم الالتئام، تيبس المفاصل | عدم الالتئام، عدوى الجرح، تلف الأنسجة الرخوة |
| إمكانية الإزالة لاحقًا | غالبًا ما يُترك، قد يُزال إذا سبب مشكلة | تتم إزالته دائمًا (عادة قبل الجراحة النهائية) | قد يُترك، أو يُزال إذا سبب مشاكل |
الإجراء الجراحي لكسور عظم الفخذ خطوة بخطوة
تُعد جراحة كسور عظم الفخذ إجراءً معقدًا يتطلب دقة عالية وخبرة جراحية واسعة. يتبع الأستاذ الدكتور محمد هطيف بروتوكولات صارمة لضمان أعلى مستويات الأمان والفعالية، مستخدمًا أحدث التقنيات لتقليل المخاطر وتحقيق أفضل النتائج. فيما يلي نظرة عامة على الخطوات الأساسية، مع التركيز على عملية التثبيت بالمسمار النخاعي كونه الإجراء الأكثر شيوعًا:
1. التخطيط قبل الجراحة:
تُعد هذه المرحلة حاسمة لنجاح الجراحة. يقوم الأستاذ الدكتور محمد هطيف بمراجعة شاملة لصور الأشعة السينية والأشعة المقطعية للمريض، ويقيم نمط الكسر، درجة الإزاحة، وأي إصابات مصاحبة. يتم وضع خطة جراحية مفصلة تتضمن نوع المسمار المستخدم وحجمه وطريقة إدخاله، مع مراعاة الحالة الصحية العامة للمريض وأي عوامل خطر محتملة. يتم في هذه المرحلة أيضًا مناقشة تفاصيل الإجراء والمخاطر والفوائد المتوقعة مع المريض وعائلته بشفافية تامة، وهو ما يجسد التزامه بالنزاهة الطبية.
2. التخدير:
يُجرى الإجراء عادة تحت التخدير العام. قد يُستخدم تخدير إقليمي إضافي (مثل كتلة الأعصاب الفخذية) لتخفيف الألم بعد الجراحة. يتأكد فريق التخدير من استقرار حالة المريض طوال العملية.
3. وضع المريض وتجهيزه:
يُوضع المريض بعناية على طاولة جراحية خاصة تسمح بالتعامل مع الساق المصابة والتحكم في الكسر أثناء الجراحة. يتم تعقيم المنطقة الجراحية بدقة عالية لمنع العدوى وتغطية باقي الجسم بستائر معقمة.
4. الوصول إلى منطقة الكسر والشق الجراحي:
- في حالة التثبيت بالمسمار النخاعي الأمامي (الأكثر شيوعًا)، يتم عمل شق صغير (حوالي 3-5 سم) في منطقة الألية (الورك) أو في الجانب الخارجي من الفخذ العلوي للوصول إلى مدخل القناة النخاعية.
- في حالة التثبيت بالمسمار النخاعي الخلفي، يكون الشق في الركبة.
- يستخدم الدكتور هطيف تقنيات جراحية طفيفة التوغل قدر الإمكان لتقليل تلف العضلات والأنسجة الرخوة.
5. تصغير الكسر (Fracture Reduction):
بمجرد الوصول إلى العظم، يتم إعادة القطع المكسورة إلى محاذاتها الطبيعية (تصغير الكسر). هذه الخطوة تتطلب مهارة ودقة فائقة لضمان استعادة الطول والدوران والمحاذاة الصحيحة. يُستخدم جهاز فلوروسكوب (جهاز أشعة سينية حي) بشكل متواصل لمراقبة وضع العظم وتأكيد التصغير الصحيح.
6. إدخال المسمار النخاعي:
- بعد تصغير الكسر، يتم فتح مدخل القناة النخاعية باستخدام مثقاب خاص.
- يتم تمرير أسلاك توجيه رفيعة عبر القناة النخاعية، ثم يتم استخدام مبارد خاصة (Reamers) لتوسيع القناة تدريجيًا لتناسب حجم المسمار المختار.
- يُدخل المسمار النخاعي ببطء وحذر عبر مدخل القناة ويمرر عبر الكسر إلى الجزء السفلي من عظم الفخذ. يتم توجيه المسمار بعناية فائقة باستخدام الفلوروسكوب للتأكد من وضعه الصحيح.
7. التثبيت المتداخل (Interlocking Screws):
بعد وضع المسمار النخاعي، يتم تثبيته بمسامير صغيرة تمر عبر المسمار والعظم في الطرفين العلوي والسفلي للكسر. تمنع هذه المسامير الدوران والتقصير أو التطويل، وتوفر ثباتًا إضافيًا للكسر.
8. تقييم الاستقرار والاكتمال:
يتم التحقق مرة أخرى من محاذاة الكسر واستقراره باستخدام الفلوروسكوب. يتأكد الأستاذ الدكتور محمد هطيف من أن الطول والدوران والمحاذاة مثالية. يتم أيضًا فحص أي نزيف والتعامل معه.
9. إغلاق الجرح:
بعد الانتهاء من التثبيت، يتم غسل الجرح بكميات وفيرة من السائل المعقم، ويتم إغلاق الأنسجة والعضلات والجلد بطبقات متعددة. يتم وضع ضمادات معقمة.
10. العناية بعد الجراحة مباشرة:
يُنقل المريض إلى غرفة الإفاقة للمراقبة الدقيقة. يتم التحكم في الألم بشكل فعال، ويتم مراقبة العلامات الحيوية والطرف المصاب باستمرار. يبدأ فريق التمريض والعلاج الطبيعي في توجيه المريض حول الحركات الأولية والتدابير الوقائية.
إن استخدام الأستاذ الدكتور محمد هطيف لأحدث التقنيات مثل الفلوروسكوب عالي الدقة، ومعرفته الواسعة بالتشريح، وخبرته الجراحية التي تتجاوز العقدين، تجعله من أفضل الجراحين في التعامل مع هذه الحالات الحرجة، مما يضمن أعلى معدلات النجاح ويقلل بشكل كبير من مخاطر المضاعفات.
دليل إعادة التأهيل الشامل بعد جراحة عظم الفخذ
تُعد عملية إعادة التأهيل جزءًا لا يتجزأ من رحلة التعافي بعد جراحة كسر عظم الفخذ، وهي حاسمة لاستعادة القوة الكاملة، نطاق الحركة، والوظيفة. يضع الأستاذ الدكتور محمد هطيف برامج إعادة تأهيل مخصصة لكل مريض، بالتعاون مع فريق من أخصائيي العلاج الطبيعي، لضمان أفضل النتائج الممكنة. تتكون عملية إعادة التأهيل عادةً من عدة مراحل:
1. المرحلة المبكرة بعد الجراحة (الأيام الأولى إلى الأسابيع القليلة الأولى):
- إدارة الألم: يتم التحكم في الألم باستخدام الأدوية الموصوفة لتسهيل الحركة المبكرة وتقليل الانزعاج.
- العناية بالجرح: الحفاظ على نظافة الجرح وجفافه لتجنب العدوى.
-
التحريك المبكر:
- تمارين الكاحل والقدم: تحريك الكاحل والقدم لزيادة الدورة الدموية وتقليل خطر جلطات الدم العميقة (DVT).
- تمارين شد العضلات الأيزومترية (Isometric Exercises): شد العضلات دون تحريك المفصل، مثل شد عضلات الفخذ الأمامية والخلفية، للمساعدة في الحفاظ على قوة العضلات.
- الجلوس والوقوف بمساعدة: يُسمح للمريض بالجلوس على حافة السرير والوقوف بمساعدة (مع عدم تحميل الوزن على الساق المصابة أو تحميل جزئي حسب توجيهات الجراح) باستخدام المشاية أو العكازات.
- العلاج الوظيفي: تعليم المريض كيفية أداء المهام اليومية مثل ارتداء الملابس والاستحمام بأمان.
2. مرحلة التعبئة المبكرة (من 2 إلى 6 أسابيع تقريبًا):
- زيادة نطاق الحركة: البدء في تمارين لطيفة لزيادة نطاق حركة مفصل الورك والركبة.
- تمارين تقوية العضلات: التركيز على تقوية عضلات الفخذ والأرداف والساقين باستخدام تمارين المقاومة الخفيفة.
- المشي بتحميل جزئي أو كامل (حسب توجيهات الجراح): بناءً على دليل الأشعة السينية لالتئام الكسر وتوجيهات الأستاذ الدكتور محمد هطيف ، يتم زيادة تحميل الوزن تدريجيًا على الساق المصابة باستخدام العكازات أو المشاية.
- تمارين التوازن والتنسيق: البدء في تمارين لتحسين التوازن والتنسيق.
3. مرحلة زيادة تحمل الوزن وتقوية العضلات (من 6 أسابيع إلى 3-4 أشهر تقريبًا):
- زيادة تدريجية في تحمل الوزن: الاستغناء تدريجيًا عن أدوات المساعدة على المشي مع استمرار تقوية العضلات.
- تمارين القوة المتقدمة: تمارين تقوية العضلات باستخدام أوزان أكبر أو أشرطة مقاومة.
- الأنشطة الوظيفية: المشي لمسافات أطول، صعود ونزول الدرج، وتمارين خاصة لتحسين الأنماط الحركية الطبيعية.
- تمارين التحمل: ركوب الدراجات الثابتة أو السباحة لتحسين اللياقة البدنية العامة.
4. مرحلة العودة للوظيفة الكاملة والرياضة (من 4 أشهر فصاعدًا):
- برامج الرياضات المحددة: للرياضيين، يتم تصميم برامج خاصة للعودة التدريجية والآمنة لممارسة رياضتهم.
- تمارين البلايومتريكس (Plyometrics) والرشاقة: للرياضيين والأفراد الذين يحتاجون إلى مستويات عالية من الأداء.
- العودة إلى الأنشطة اليومية: استئناف العمل والقيادة والأنشطة الترفيهية بعد الحصول على موافقة الأستاذ الدكتور محمد هطيف .
- التقييم المستمر: متابعة دورية مع الجراح وأخصائي العلاج الطبيعي لتقييم التقدم والتأكد من عدم وجود مضاعفات.
نصائح هامة لإعادة التأهيل:
- الالتزام التام: أهم عامل في نجاح إعادة التأهيل هو التزام المريض بالبرنامج الموصوف.
- الاستماع للجسم: عدم تجاوز الألم. الألم هو إشارة للحدود التي يجب احترامها.
- التغذية الجيدة: نظام غذائي غني بالبروتين والكالسيوم وفيتامين D يدعم التئام العظام والعضلات.
- الصبر: التعافي من كسر عظم الفخذ يستغرق وقتًا طويلاً، وقد يمتد لعدة أشهر أو حتى سنة.
- التوقف عن التدخين: التدخين يعيق بشكل كبير عملية التئام العظام.
يعتبر الدور الاستباقي لـ الأستاذ الدكتور محمد هطيف في توجيه عملية إعادة التأهيل، بالتعاون مع فريق متكامل، ضمانًا لمرضاه لاستعادة أقصى قدر من الوظيفة والعودة إلى حياتهم الطبيعية بأمان وثقة.
المضاعفات المحتملة لكسور عظم الفخذ وكيفية الوقاية منها
على الرغم من أن جراحة كسور عظم الفخذ عادة ما تكون ناجحة، إلا أنه كأي إجراء جراحي أو إصابة كبيرة، قد تحدث بعض المضاعفات. الأستاذ الدكتور محمد هطيف يولي اهتمامًا خاصًا لإدارة المخاطر والوقاية من هذه المضاعفات من خلال التخطيط الدقيق، والتقنيات الجراحية المتقدمة، والمتابعة الحثيثة.
المضاعفات المبكرة (تحدث خلال فترة قصيرة بعد الإصابة أو الجراحة):
- النزيف: بسبب شدة الإصابة والأوعية الدموية الكبيرة المحيطة بعظم الفخذ.
- العدوى: قد تحدث في الجرح أو في العظم نفسه (التهاب العظم والنقي)، خاصة في الكسور المفتوحة. يقلل الدكتور هطيف من هذا الخطر بالتعقيم الصارم والمضادات الحيوية الوقائية.
- تلف الأعصاب أو الأوعية الدموية: قد يحدث أثناء الإصابة الأولية أو أثناء الجراحة. الفحص الدقيق قبل وبعد الجراحة، والدقة الجراحية يقللان من هذا الخطر.
- متلازمة الحيز (Compartment Syndrome): ارتفاع الضغط داخل الحيز العضلي، مما يعيق تدفق الدم وقد يتطلب جراحة طارئة (بضع اللفافة) لتقليل الضغط.
- الانسداد الرئوي الدهني (Fat Embolism Syndrome): حالة نادرة وخطيرة تحدث عندما تدخل قطرات دهنية من نخاع العظم إلى مجرى الدم وتنتقل إلى الرئتين، مما يسبب صعوبة في التنفس. التشخيص المبكر والرعاية الداعمة مهمة.
- الجلطات الدموية الوريدية العميقة (DVT) والانسداد الرئوي (PE): جلطات تتشكل في الأوردة العميقة للساق وقد تنتقل إلى الرئتين. يتم الوقاية منها باستخدام مضادات التخثر، التحريك المبكر، والجوارب الضاغطة.
- مشاكل في التخدير: كأي إجراء يتطلب تخديرًا عامًا.
المضاعفات المتأخرة (تظهر بعد أسابيع، أشهر، أو حتى سنوات):
- عدم الالتئام (Nonunion): فشل العظم في الالتئام بشكل كامل بعد فترة زمنية معقولة. قد يتطلب جراحة إضافية (مثل ترقيع العظام).
- الالتئام الخاطئ (Malunion): التئام العظم في وضع غير صحيح (قصير، ملتوٍ، أو منحرف)، مما يؤدي إلى تشوه أو ألم أو مشاكل في المشي. قد يتطلب جراحة تصحيحية.
- تصلب المفاصل (Joint Stiffness): خاصة في الورك أو الركبة بسبب عدم الحركة لفترة طويلة. تُعد إعادة التأهيل المبكرة والفعالة حاسمة للوقاية من ذلك.
- التهاب المفاصل ما بعد الصدمة (Post-traumatic Arthritis): قد يتطور في الركبة أو الورك إذا امتد الكسر إلى المفصل أو إذا كان هناك التئام خاطئ أثر على ميكانيكا المفصل.
- ألم في موقع المسمار/الصفيحة: قد يعاني بعض المرضى من ألم مستمر في موقع غرسة التثبيت، مما قد يتطلب إزالتها بعد الالتئام الكامل للكسر.
- فرق في طول الساقين (Limb Length Discrepancy): قد يحدث إذا لم يتم استعادة الطول الأصلي لعظم الفخذ تمامًا.
- التهاب العظم والنقي المزمن: قد تحدث عدوى بكتيرية مستمرة في العظم.
دور الأستاذ الدكتور محمد هطيف في الوقاية وإدارة المضاعفات:
يُعد النهج الشامل لـ
الأستاذ الدكتور محمد هطيف
أمرًا حاسمًا في تقليل حدوث هذه المضاعفات:
*
التقييم الشامل قبل الجراحة:
لتحديد عوامل الخطر المحتملة لدى كل مريض.
*
التخطيط الجراحي الدقيق:
اختيار الأسلوب الجراحي الأمثل لكل نوع كسر، مع مراعاة الحالة الفسيولوجية للمريض.
*
التقنيات الجراحية الحديثة:
استخدام أحدث التقنيات الجراحية، بما في ذلك الأساليب الأقل توغلًا، لتقليل تلف الأنسجة والنزيف وخطر العدوى.
*
الوقاية من العدوى:
تطبيق بروتوكولات صارمة للتعقيم وإعطاء المضادات الحيوية الوقائية.
*
المتابعة الدقيقة بعد الجراحة:
مراقبة المرضى عن كثب لأي علامات للمضاعفات، والتدخل السريع عند الضرورة.
*
برامج إعادة التأهيل المخصصة:
البدء المبكر والفعال لإعادة التأهيل لمنع تيبس المفاصل وتقوية العضلات.
*
النزاهة الطبية:
مناقشة جميع المخاطر والفوائد مع المرضى بشفافية، وتقديم أفضل رعاية ممكنة لضمان التعافي الآمن والفعال.
من خلال هذه الممارسات، يضمن الأستاذ الدكتور محمد هطيف أن يحصل مرضاه على أعلى مستويات الرعاية، مما يزيد من فرص التعافي الكامل وتقليل احتمالية حدوث مضاعفات.
قصص نجاح المرضى وشهاداتهم: تجارب حقيقية مع الأستاذ الدكتور محمد هطيف
تتجاوز الخبرة والكفاءة المهنية لـ الأستاذ الدكتور محمد هطيف الجانب الأكاديمي والتقني؛ فهي تظهر جلية في قصص النجاح التي يرويها مرضاه، والذين استعادوا حياتهم ووظائفهم بفضل رعايته الاستثنائية. هذه الشهادات هي خير دليل على التزامه بالتميز والنزاهة الطبية، وقدرته على تحقيق نتائج مبهرة حتى في أصعب الحالات.
قصة أحمد: عودة إلى الحياة بعد حادث مروع
تعرض أحمد، شاب في أوائل العشرينات، لحادث دراجة نارية مروع نتج عنه كسر مفتت ومعقد في عصا الفخذ. كان الكسر شديد الإزاحة ومصحوبًا بتلف كبير في الأنسجة الرخوة. وصل أحمد إلى عيادة
الأستاذ الدكتور محمد هطيف
في حالة حرجة، ويخشى على مستقبله وقدرته على المشي مرة أخرى.
"عندما رأيت الكسر في الأشعة، شعرت باليأس التام. ولكن الدكتور محمد هطيف كان مصدرًا للأمل. شرح لي كل تفاصيل العملية بصبر واحترافية، وطمأنني بأنه سيبذل قصارى جهده. أجرى لي عملية تثبيت بالمسمار النخاعي كانت غاية في الدقة. بعد الجراحة، كنت أستطيع تحريك أصابع قدمي، وبعد أسابيع قليلة، بدأت في التحميل الجزئي للوزن بإشرافه وفريقه. الآن، بعد عام واحد، أستطيع المشي بشكل طبيعي، وعدت لعملي، بل وأمارس الرياضة الخفيفة. لا أبالغ إن قلت إنه أنقذ ساقي وحياتي."
– أحمد، 24 عامًا.
قصة فاطمة: تحدي العمر والتعافي من كسر هشاشة
فاطمة، سيدة في السبعينات من عمرها، تعاني من هشاشة عظام متقدمة، سقطت في منزلها وتعرضت لكسر في عصا الفخذ. كان الخوف الأكبر هو عدم قدرتها على التعافي بسبب عمرها وضعف عظامها.
"كان الأطباء الآخرون مترددين في إجراء الجراحة بسبب عمري وحالتي الصحية. لكن الدكتور محمد هطيف قام بتقييم شامل وتحدث معي ومع عائلتي عن أفضل الخيارات. أجرى عملية جراحية سلسة، واستخدم مسمارًا نخاعيًا مصممًا خصيصًا لمثل هذه الحالات. الأهم من ذلك، أنه أصر على بدء العلاج الطبيعي مبكرًا جدًا. الآن، أستطيع المشي بمساعدة بسيطة، وأقوم بواجباتي اليومية في المنزل. خبرته وإنسانيته كانتا العامل الأكبر في تعافيي."
– فاطمة، 72 عامًا.
قصة علي: التئام كسر صعب وعودة إلى الملاعب
علي، لاعب كرة قدم شاب، تعرض لكسر حلزوني في عصا الفخذ أثناء مباراة. كان قلقًا للغاية بشأن مسيرته الرياضية.
"سمعت عن سمعة الدكتور محمد هطيف كأفضل جراح عظام في اليمن، ولم أتردد في التوجه إليه. قام بتصوير دقيق جدًا وشرح لي كيف أن الكسر الحلزوني يتطلب دقة خاصة في التثبيت. كانت الجراحة ناجحة تمامًا. وبفضل برنامج إعادة التأهيل المكثف الذي أشرف عليه الدكتور هطيف وفريقه، تمكنت من العودة إلى الملاعب بشكل تدريجي. أنا الآن أتدرب وألعب بأداء يقارب ما كنت عليه قبل الإصابة. إنه حقًا جراح استثنائي."
– علي، 19 عامًا.
هذه القصص ليست مجرد حكايات، بل هي شهادات حية على التميز والمهارة التي يتمتع بها الأستاذ الدكتور محمد هطيف . إن قدرته على تحويل حالات اليأس إلى أمل، وتقديم رعاية شاملة تتجاوز مجرد الجراحة، تجعله الخيار الأول والأكثر ثقة لمرضى العظام في صنعاء واليمن بأكمله. التزامه بتطبيق أحدث التقنيات، إلى جانب عقود من الخبرة الأكاديمية والعملية، يضعانه في مصاف أفضل جراحي العظام في المنطقة.
لماذا تختار الأستاذ الدكتور محمد هطيف لعلاج كسور عظم الفخذ؟
عندما يتعلق الأمر بإصابة خطيرة مثل كسر عظم الفخذ، فإن اختيار الجراح المناسب ليس مجرد تفضيل، بل هو قرار حاسم يؤثر بشكل مباشر على جودة حياتك المستقبلية. الأستاذ الدكتور محمد هطيف يقدم مستوى من الخبرة والرعاية يجعله الخيار الأمثل والوجهة الأولى لمرضى العظام في صنعاء واليمن. إليك الأسباب التي تجعله يحتل هذه المكانة المرموقة:
-
الريادة الأكاديمية والخبرة العملية الواسعة:
- أستاذ جامعي: بصفته أستاذًا في جامعة صنعاء، لا يكتفي الدكتور هطيف بممارسة الطب فحسب، بل يشارك أيضًا في تدريس الجيل القادم من الأطباء، مما يعكس معرفته العميقة والتزامه بالبحث والتطوير. هذا المنصب الأكاديمي يضمن أنه على اطلاع دائم بأحدث الأبحاث والتقنيات العلاجية.
- خبرة تتجاوز 20 عامًا: مع عقدين من الخبرة في جراحة العظام والعمود الفقري والمفاصل، قام الدكتور هطيف بمعالجة آلاف الحالات، بدءًا من أبسط الكسور وصولًا إلى أعقد الإصابات. هذه الخبرة الطويلة تمنحه بصيرة فريدة وقدرة على التعامل مع أي تحدٍ جراحي بدقة وفعالية.
-
استخدام أحدث التقنيات الطبية العالمية:
- يحرص الدكتور هطيف على دمج التقنيات الحديثة في ممارساته الجراحية. على الرغم من أن بعض هذه التقنيات (مثل الجراحة المجهرية Microsurgery، أو تنظير المفاصل 4K Arthroscopy، أو جراحة المفاصل الصناعية Arthroplasty) قد لا تكون مرتبطة مباشرة بكل كسور عظم الفخذ، إلا أنها دليل قاطع على استخدامه لأحدث التطورات الطبية و تجهيزه لأحدث المعدات مما ينعكس على كل جراحاته بما فيها كسور عظم الفخذ، مما يضمن أن مرضاه يتلقون رعاية تضاهي المعايير الدولية. هذا التوجه نحو الابتكار يقلل من فترة التعافي ويحسن النتائج الوظيفية.
-
النزاهة الطبية والالتزام بأخلاقيات المهنة:
- يشتهر الأستاذ الدكتور محمد هطيف بنزاهته الطبية الصارمة وشفافيته التامة مع المرضى. يشرح بوضوح جميع الخيارات العلاجية، المخاطر المحتملة، والنتائج المتوقعة، مما يضمن أن المرضى وعائلاتهم يتخذون قرارات مستنيرة بثقة كاملة. هذا الالتزام بالأخلاقيات يبني جسورًا من الثقة ويضع مصلحة المريض فوق كل اعتبار.
-
الرعاية الشاملة والمتكاملة:
- لا يقتصر دور الدكتور هطيف على الجراحة فحسب، بل يشرف على خطة رعاية شاملة تبدأ من التشخيص الدقيق، مرورًا بالعملية الجراحية، وصولًا إلى برنامج إعادة التأهيل المخصص. يعمل مع فريق متكامل من المتخصصين لضمان تعافي المريض بشكل كامل واستعادة أقصى قدر من الوظيفة.
-
سمعته كالأفضل في اليمن:
- أثبت الأستاذ الدكتور محمد هطيف نفسه مرارًا وتكرارًا كأحد أفضل جراحي العظام والعمود الفقري والمفاصل في صنعاء واليمن. شهادات المرضى وقصص نجاحهم الباهرة تتحدث عن نفسها، وتؤكد على مهارته الفائقة، لمسته الإنسانية، والتزامه بتحقيق أفضل النتائج الممكنة.
إن اختيار الأستاذ الدكتور محمد هطيف يعني اختيار الخبرة، الدقة، التكنولوجيا المتقدمة، والرعاية المتفانية. إنه الشريك الأمثل في رحلة تعافيك من كسر عظم الفخذ، مع ضمان الحصول على أفضل فرص للعودة إلى حياة طبيعية ومليئة بالنشاط.
الأسئلة الشائعة حول كسور عظم الفخذ
تُعد كسور عظم الفخذ إصابات معقدة تثير العديد من الأسئلة لدى المرضى وعائلاتهم. يحرص الأستاذ الدكتور محمد هطيف على تقديم إجابات واضحة ومفصلة لتبديد المخاوف وتوفير المعلومات اللازمة.
1. ما هي المدة المتوقعة للتعافي بعد جراحة كسر عظم الفخذ؟
تختلف مدة التعافي بشكل كبير بناءً على شدة الكسر، عمر المريض، صحته العامة، ومدى التزامه ببرنامج إعادة التأهيل. بشكل عام، قد يستغرق الالتئام الأولي للعظم من 3 إلى 6 أشهر. العودة إلى الأنشطة اليومية العادية قد تستغرق من 6 إلى 12 شهرًا، والعودة الكاملة للرياضات عالية التأثير قد تستغرق عامًا كاملًا أو أكثر. الأستاذ الدكتور محمد هطيف سيقدم تقديرًا أكثر دقة بناءً على حالتك الفردية.
2. هل سأحتاج إلى جراحة إضافية لإزالة المسمار أو الصفيحة؟
في كثير من الحالات، خاصة عند استخدام المسمار النخاعي، لا تكون هناك حاجة لإزالة الغرسة المعدنية إلا إذا سببت ألمًا أو تهيجًا. إذا كانت الغرسة تسبب مشكلة بعد التئام العظم بالكامل، يمكن إزالتها في جراحة ثانية بعد حوالي 12 إلى 18 شهرًا. الدكتور هطيف يناقش هذا الاحتمال مع مرضاه بشكل مستفيض.
3. هل يمكنني المشي بشكل طبيعي مرة أخرى بعد كسر عظم الفخذ؟
نعم، الهدف الأساسي للعلاج هو استعادة القدرة على المشي بشكل طبيعي. بفضل التقنيات الجراحية الحديثة وبرامج إعادة التأهيل الفعالة التي يشرف عليها الأستاذ الدكتور محمد هطيف ، يتمكن معظم المرضى من استعادة وظيفة المشي بشكل كامل. قد يحتاج البعض إلى بعض التكيفات الطفيفة أو قد يلاحظون فرقًا بسيطًا في الإحساس أو القوة.
4. ما هي علامات الإنذار التي تستدعي مراجعة الطبيب بعد جراحة عظم الفخذ؟
من المهم جدًا الانتباه لأي علامات قد تشير إلى مضاعفات. يجب عليك مراجعة الأستاذ الدكتور محمد هطيف فورًا إذا لاحظت أيًا من التالي:
| علامة الإنذار | الوصف |
|---|---|
| ارتفاع درجة الحرارة (الحمى) | قد تشير إلى عدوى. |
| ألم متزايد أو لا يستجيب للمسكنات | قد يشير إلى عدوى، جلطة دموية، أو مشكلة في موقع الكسر. |
| احمرار شديد أو تورم جديد أو تصريف صديدي من الجرح | علامات واضحة للعدوى. |
| خدر أو وخز أو ضعف مفاجئ في القدم أو الأصابع | قد يشير إلى تلف في الأعصاب أو مشكلة في الدورة الدموية. |
| برودة أو شحوب أو ازرقاق في الطرف المصاب | يشير إلى مشكلة في الدورة الدموية تتطلب تدخلًا عاجلاً. |
| عدم القدرة المفاجئة على تحريك أصابع القدم أو الكاحل | قد يشير إلى تلف عصبي أو مشكلة في الإمداد الدموي. |
| ألم شديد في عضلة الساق | قد يكون علامة على جلطة دموية وريدية عميقة (DVT). |
5. متى يمكنني القيادة أو العودة إلى العمل أو ممارسة الرياضة؟
- القيادة: لا يُسمح بالقيادة عادةً قبل 6-12 أسبوعًا على الأقل من الجراحة، وبعد التأكد من أنك قادر على التحكم في السيارة بأمان ولا تتناول أدوية تؤثر على قدرتك على التركيز.
- العمل: يعتمد العودة إلى العمل على طبيعة عملك. الأعمال المكتبية قد تسمح بالعودة خلال بضعة أسابيع إلى أشهر، بينما تتطلب الأعمال الشاقة يدويًا فترة تعافٍ أطول.
- الرياضة: العودة إلى الرياضة تكون تدريجية وتستغرق عدة أشهر، وقد تتجاوز العام للرياضات عالية التأثير. الأستاذ الدكتور محمد هطيف سيقدم لك توجيهات محددة بناءً على تقدمك.
6. هل هناك أي آثار طويلة الأمد لكسر عظم الفخذ؟
مع العلاج السليم وإعادة التأهيل، يمكن لمعظم المرضى استعادة وظيفتهم الكاملة. ومع ذلك، قد يعاني بعض الأفراد من:
* ألم خفيف أو عدم راحة في الطقس البارد.
* بعض التيبس في مفصل الركبة أو الورك.
* ألم في موقع الغرسة المعدنية.
* فرق بسيط في طول الساق (يتم تقييمه ومعالجته من قبل الدكتور هطيف).
* في حالات نادرة، قد يتطور التهاب المفاصل ما بعد الصدمة على المدى الطويل.
7. ما هو دور التغذية في التئام العظام؟
التغذية الجيدة حاسمة لالتئام العظام. يُنصح باتباع نظام غذائي غني بالبروتين (لإصلاح الأنسجة)، الكالسيوم وفيتامين D (لصحة العظام)، وفيتامين C (لتكوين الكولاجين). الأستاذ الدكتور محمد هطيف قد يوصي ببعض المكملات الغذائية إذا لزم الأمر.
8. ماذا يحدث إذا لم يلتئم الكسر؟
عدم الالتئام هو أحد المضاعفات المحتملة. إذا لم يلتئم الكسر بعد فترة معينة (عادة 6-9 أشهر)، فقد تكون هناك حاجة لجراحة إضافية، مثل ترقيع العظام (Bone Grafting) أو إعادة التثبيت، لتحفيز عملية الشفاء.
9. ما هو معدل انتشار كسور عصا الفخذ؟
كسور عصا الفخذ شائعة نسبيًا، حيث تبلغ معدلات الانتشار حوالي 37.1 لكل 100,000 شخص في السنة. غالبًا ما تتكرر الإصابة لدى المرضى الأصغر سنًا نتيجة للإصابات عالية الطاقة، بينما قد تحدث لدى كبار السن بسبب السقوط المرتبط بهشاشة العظام.
الخاتمة: طريقك نحو التعافي الكامل مع نخبة الخبراء
تُعد كسور عظم الفخذ إصابات خطيرة تتطلب اهتمامًا طبيًا فوريًا وعلاجًا شاملاً ودقيقًا لضمان أفضل فرص التعافي. من التشخيص الأولي وحتى إعادة التأهيل، كل خطوة في هذه الرحلة تحمل أهمية قصوى. وقد تبين لنا كيف أن الاختيار الصحيح للجراح يمكن أن يحدث فارقًا جوهريًا في النتائج النهائية.
بفضل خبرته التي تتجاوز العقدين، ومركزه الأكاديمي كأستاذ في جامعة صنعاء، وتفانيه في استخدام أحدث التقنيات الجراحية مع التزامه الصارم بالنزاهة الطبية، يقف الأستاذ الدكتور محمد هطيف في طليعة جراحي العظام في اليمن. إن قصص النجاح التي يرويها مرضاه، والذين استعادوا حياتهم ووظائفهم بشكل كامل بعد معاناتهم من كسور عصا الفخذ المعقدة، هي خير دليل على مهارته الفائقة وقدرته الاستثنائية على تقديم رعاية طبية من الطراز العالمي.
إذا كنت أنت أو أحد أفراد عائلتك قد تعرض لإصابة في عظم الفخذ، فإن اتخاذ قرار التشاور مع خبير مثل الأستاذ الدكتور محمد هطيف هو الخطوة الأولى والأكثر أهمية نحو التعافي الآمن والفعال. فهو ليس مجرد جراح، بل هو شريك في رحلتك نحو استعادة صحتك ونشاطك الكامل. لا تتردد في طلب المشورة الطبية من الأفضل لضمان مستقبل صحي أفضل.
ألم الكتف وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص، خاصة باستخدام جراحات المنظار المتقدمة، يمكن أن يعيد لك كامل وظيفة كتفك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لآلام وإصابات الكتف، تواصل فوراً مع مركز البروفيسور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكتف بالمنظار.. نلتزم بإعادتك لحياة خالية من الألم وذراع قوية ووظيفية.
مواضيع أخرى قد تهمك